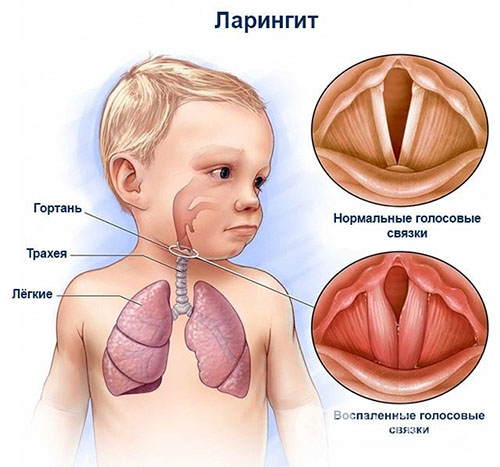
Круп
Содержание:
- Причины возникновения ларинготрахеита
- Консервативные способы лечения. Эффективны ли они?
- Лечение ларингита в домашних условиях
- Что сделает доктор?
- Хронический ларинготрахеит
- Что такое острый ларинготрахеит
- Симптомы хронического ларинготрахеита
- Табу при ларинготрахеите
- Ларинготрахеит у детей
- Стоимость
- Почему в группе риска — малыши?
- Осложнения ларинготрахеита
- Диагностика ларинготрахеита
- Лечение острого ларингита у детей
- Предрасполагающие факторы
- Особенности острой стадии болезни
- Часто болеющий ребенок, что делать?
- Морфологические признаки различных форм ларинготрахеита
- Причины и механизм развития: выводим «виновников» на «чистую воду»
Причины возникновения ларинготрахеита
Причин возникновения ларинготрахеита много, но очень важно понимать, что основная причина — иммунодефициты различной этиологии. Ослабленный организм очень восприимчив к различным вирусам и бактериям и является прекрасной средой обитания для бактериальной микрофлоры
Даже те микроорганизмы, которые принято считать условно патогенными (такими, с которыми человек прекрасно уживается) в условиях ослабленного иммунитета активно размножаются и часто приводят к развитию достаточно тяжелых патологий. Также предрасполагающими факторами можно считать:
- злоупотребление алкоголем, в особенности низкого качества;
- табакокурение;
- экологический фактор;
- наличие у пациента тяжелых хронических заболеваний;
- постоянное переохлаждение;
- застойные процессы в легких различной этиологии (хронический бронхит, бронхиальная астма, ХОЗЛ и т.д.);
- различные заболевания носоглотки, которые затрудняют дыхание через нос или делают его и вовсе невозможным (атрезия хоан, синусит, гайморит, аллергический ринит и т.д.).
В большинстве случаев, ларинготрахеит является осложнением той или иной вирусной инфекции:
- аденовирусной;
- ОРВИ;
- вируса гриппа;
- парагриппа;
- краснухи;
- кори;
- паротита;
- ветряной оспы;
- скарлатины и т.д.
Реже ларинготрахеит может иметь бактериальную этиологию и являться следствием заражения:
- стафилококком;
- стрептококком;
- туберкулезом;
- пневмококком;
- бледной трепонемой;
- микоплазмой;
- хламидиями и т.д.
Заражение происходит воздушно-капельным путем, особенно при интенсивном чихании или кашле больного человека в ограниченном пространстве. Именно поэтому, более остальных, ларинготрахеитом страдают дети, которые много времени проводят в коллективе сверстников, где любая инфекция распространяется очень быстро.
Консервативные способы лечения. Эффективны ли они?
Лечение острого тонзиллита у детей разного возраста и у взрослых традиционно проводится консервативным путем. Но такая терапия имеет ряд недостатков:
- Антисептические местные средства от боли в горле действуют поверхностно и непродолжительно, к тому же быстро смываются слюной. Поэтому при их использовании невозможно добиться полноценного очищения крипт миндалин, справиться с глубоко расположенными очагами воспаления.
- Местное лечение острого тонзиллита у детей нередко сопряжено с определенными сложностями. Родители сталкиваются с недостаточной эффективностью полосканий, негативным отношением ребенка к использованию спреев и ингаляций.
- Применение антибиотиков сопряжено с угнетением собственной микрофлоры полости рта, кишечника, половых органов. Развивающийся при этом дисбиоз (дисбактериоз) негативно сказывается на самочувствии и пищеварении, нарушает работу иммунной системы. Поэтому многие родители предпочитают вылечивать заболевание у ребенка без применения антибиотиков, повышая риск осложнений.
- Противомикробные средства следует подбирать с учетом чувствительности выделенной из гланд микрофлоры, а необходимый для этого бактериологический анализ выполняется нескольких суток и не всегда доступен.
- Пациенты нередко завершают лечение сразу после исчезновения боли в горле, не соблюдая рекомендованные сроки антибиотикотерапии. Это чревато сохранением дремлющего инфекционного очага, создает условия для рецидива болезни и развития резистентности микрофлоры.
- В большинстве случаев не удается ограничиться применением только одного препарата, а комплексная терапия требует времени и соблюдения определенной лечебной схемы.
Полноценно вылечить острый тонзиллит означает не только избавить пациента от интоксикации и боли в горле. Грамотный врач старается добиться полноценной санации (очищения) миндалин и устранения воспалительной реакции, но консервативная терапия не всегда может обеспечить адекватное решение этой задачи.
Лечение ларингита в домашних условиях
При ларингите назначается лечение в домашних условиях. Оно заключается в следующем.
Необходимо соблюдать постельный режим. В комнате у ребенка должно быть тепло. Когда проводится лечение, запрещается вдыхать холодный воздух. Местный иммунитет снижен, поэтому из-за вдыхания холодного воздуха воспалительный процесс может стать более выраженным.
Голосовой покой. Ребенку рекомендуется говорить шепотом, избегать крика
Поэтому важно общаться с ним в спокойной обстановке, чтобы он не начинал плакать и кричать. А если ребенок занимается пением, на время терапии от него нужно отказаться.
Следить за влажностью в помещении
Зимой воздух в квартирах становится сухим из-за отопления. Сухой воздух раздражает слизистые глотки и гортани, из-за чего неприятные ощущения могут только усиливаться. Поэтому рекомендуется купить специальный увлажнитель.
Сбалансировать питание ребенка. Нужно обеспечить щадящую диету, исключить из рациона слишком горячую и холодную, острую пищу, газированные напитки. Они раздражают слизистые оболочки, что может вызвать резкую боль.
Прикладывать тепло к горлу. Но согревающие компрессы можно делать только в том случае, если температура тела не повышена. Иначе она может подняться до еще более высоких значений.
Полезно делать ингаляции. Для этого можно использовать специальный ингалятор – небулайзер. В случае его отсутствия – вскипятить литр воды, в горячую жидкость добавить лекарственные травы – ромашку, мяту и другие. Наклонить голову над емкостью с водой, сверху накрыться полотенцем. Вдыхать пар в течение 5–7 минут. Также для ингаляций можно использовать лекарственные средства, назначенные врачом. Запрещается добавлять в воду препараты на масляной основе – частички масла могут оседать в легких и бронхах.
Из лекарственных препаратов назначаются противовирусные, антигистаминные, отхаркивающие, противовоспалительные средства. Также применяются антисептики в форме леденцов и аэрозолей, которые быстро облегчают симптоматику. Антибиотики назначаются только в случае подтверждения бактериальной этиологии ларингита.
Назначаются физиотерапевтические процедуры – фонофорез, УФО, УВЧ, электрофорез и другие.
Если наблюдаются стойкие, непроходящие нарушения голоса, могут потребоваться занятия с логопедом для коррекции дисфонии.
Госпитализация может потребоваться при ларингите у малышей до года. Они должны находиться под постоянным наблюдением врачей. В случае развития осложнений им должна быть оказана квалифицированная помощь. У детей до года еще плохо развита дыхательная система, поэтому есть большая вероятность чрезмерного сужения гортани и развития ложного крупа.
Если у ребенка любого возраста развился ложный круп, необходимо незамедлительно вызвать скорую помощь. А до приезда врачей необходимо придать ребенку вертикальное положение, обеспечить ему доступ свежего воздуха. Дальнейшее лечение рекомендуется проводить в стационаре. Ему дают гормональные, спазмолитические, антигистаминные средства. Если ребенок задыхается, что говорит о крайней степени стеноза гортани, возможно, понадобятся интубация или трахеостомия.
Эффективный метод лечения ларингита – ингаляции с помощью небулайзера
Если осложнений не наблюдается, прогнозы благоприятные. В случае частых рецидивов или неправильно подобранном лечении, заболевание может перейти в хроническую форму, для которой характерны длительные ремиссии и обострения в холодное время. Стенозирующий ларингит наиболее опасен. Течение зависит от своевременности оказанной помощи. Критический стеноз гортани может закончиться летальным исходом в результате удушья.
Что сделает доктор?
В домашних условиях можно справиться с недугом, но если симптомы заболевания не выражены (первая и начало второй стадии ларинготрахеита). Однако лишь в том случае, если малыш будет получать лечение, назначенное врачом:
- Противовирусные препараты или антибиотики для борьбы с возбудителем болезни.
- Противоаллергические средства, поскольку они блокируют выработку тучными клетками медиаторов иммунного воспаления. В результате уменьшается отек слизистой оболочки и расслабляются мышцы гортани.
- Ингаляции при помощи небулайзера (ультразвукового, компрессорного или электронно-сетчатого). Причем следует использовать растворы, рекомендованные доктором.
- Поливитамины для улучшения работы иммунной системы.
- Другие лекарственные препараты, которые доктор назначает в зависимости общего состояния ребенка и наличия остальных симптомов заболевания.
Тогда как при развитии приступа удушья применяются гормональные препараты (глюкокортикоиды). Кратность и способ введения (в/в или в/м) зависит от тяжести состояния ребенка.
Хронический ларинготрахеит
Острая форма переходит в хроническую при отсутствии правильного лечения. Хроническим заболеванием страдают люди, чья профессиональная деятельность предполагает постоянное перенапряжение голосовых связок (учителя, певцы).
Хроническая форма может протекать в нескольких вариантах:
- катаральный ларингготрахеит — происходит покраснение горла, а затем отек в районе связок и трахеи;
- атрофический, при котором слизистая оболочка атрофируется и ухудшается ее защитное действие;
- гиперпластический — возникает из-за того, что участки слизистой оболочки разрастаются, что вызывает затрудненное дыхание.
Что такое острый ларинготрахеит
Это инфекционно-воспалительное заболевание, которое, согласно международной классификации МКБ-10 с кодом J 04.2, одновременно поражает два органа: гортань (ларингит) и трахею (трахеит). Возникает ларинготрахеит (laryngotracheitis) в результате неправильно подобранного лечения органов дыхания, присоединения вторичных инфекций, ослабленной иммунной системы. Начинается воспалительный процесс в каком-либо отделе гортани, а потом распространяется на трахею, которая относится к нижним дыхательным путям.
Причины
Ларинготрахеит возникает в большинстве случаев на фоне бактериальной или вирусной инфекции. У детей болезнь нередко возникает после скарлатины, краснухи, аденоидов. Возбудители заболевания – это вирусы и бактерии, вызывающие следующие состояния и заболевания:
- ОРВИ. Вирусная инфекция при своевременной терапии протекает без осложнений и повреждений дыхательных путей. При ослабленном иммунитете к пневмотропным вирусам присоединяются бактерии (стафилококки, пневмококки, стрептококки), что приводит к ларинготрахеиту, пневмонии, бронхиту и прочим осложнениям.
- Парагрипп. Одна из форм ОРВИ, при которой инфицируются верхние дыхательные пути. Сначала вирус поражает гортань, после чего у пациента возникает ларингит или ларинготрахеит.
- Вирус гриппа. Острое инфекционное заболевание верхних дыхательных путей, при котором происходит поражение слизистой. Осложняется ларинготрахеитом, пневмонией, абсцессом легкого, эмпиемой плевры.
- Аденовирус. Острая патология, сопровождающаяся поражением дыхательных путей, лимфоидной ткани, глаз, пищеварительного тракта. Возникает резко и внезапно, осложняется ларинготрахеитом, энцефалитом, пневмонией, крупом, бронхитом.
- Краснуха. Инфекционная вирусная патология, сопровождающаяся красной сыпью. У людей с иммунодефицитом на фоне краснухи часто возникает ларинготрахеит.
- Ветряная оспа. Возбудителем ветрянки является вирус герпеса. При сниженном иммунитете осложняется ларинготрахеитом, пневмонией, энцефалитом.
Помимо причин возникновения инфекционного заболевания, есть еще и факторы, которые могут его спровоцировать. Среди них:
- переохлаждение;
- громкий крик;
- курение, в том числе пассивное;
- пение;
- полипы в носу;
- сахарный диабет;
- гепатиты;
- гастрит;
- заболевания сердечно-сосудистой системы;
- нервные расстройства.
Классификация
В зависимости от вида возбудителя ларинготрахеиты принято делить на бактериальные, инфекционные, смешанные. По характеру течения болезни выделяют хроническую и острую формы, каждая из которых имеет непрерывное или волнообразное течение, первичный или рецидивирующий характер. В зависимости от морфологических изменений, laryngotracheitis подразделяется на катаральный (легкую форму), атрофический (средней тяжести) и гиперпластический (тяжелая форма недуга). Если в результате инфекции развивается сужение гортани (стеноз), то по компенсации дыхания он бывает:
- компенсированным (организм может справиться самостоятельно);
- неполной компенсации (требующим медикаментозного лечения);
- декомпенсированным (требующим хирургического вмешательства);
- терминальным (удушье или асфиксия).
Симптомы хронического ларинготрахеита
Особое внимание стоит обратить на кашель. Если при острой форме ларинготрахеита он эпизодический и приступообразный, то при хронической форме этой патологии кашель носит постоянный характер
Более того, больной постоянно испытывает чувство дискомфорта в области глотки и трахеи, а также частые болезненные ощущения за грудиной. Постоянное непроходящее ощущение, что горло оцарапано, сухость во рту, болезненное глотание — вот неполный перечень проявлений хронического ларинготрахеита.
Наиболее характерным диагностическим признаком является дисфония или нарушения у пациента голосовой функции. Дисфония бывает разной интенсивности от легкой «хрипотцы», до полной невозможности разговаривать. Попытки издавать звуки причиняют больному дискомфортные ощущения. Усугубить такое состояние могут некоторые климатические факторы или различные гормональные изменения. Особенно тяжелые формы дисфонии бывают у женщин в климактерии, при беременности или во время менструации. Такое состояние может носить как периодический, так и постоянный характер. Постоянная дисфония свидетельствует о различных морфологических изменениях в структурах голосовых связок. Если профессиональная деятельность больного связана с необходимостью постоянно общаться и быть на людях, самые незначительные изменения тембра голоса могут стать для них психотравмирующим фактором. В результате этого, нарушается психосоматическое состояние пациента: нарушение функции сна, постоянное нервное напряжение, депрессия или неврастения.
Табу при ларинготрахеите
Не начинайте самостоятельно лечить ребенка, поскольку ваши действия могут усилить сужение просвета гортани.
Чего нельзя делать?
- Применять масляные ингаляции, ибо они усиливают отек слизистой гортани.
- Ставить горчичники на грудную клетку, они увеличивают приток крови к грудной клетке и проницаемость сосудов.
- Проводить горячие паровые ингаляции (чайник с горячей водой, дыхание над вареной картошкой), если ребенок слишком мал. Поскольку можно вызвать ожог слизистой оболочки полости рта и глотки.
Кроме того, исключите из питания пищевые аллергены (мед, малиновое варенье и так далее), если ребенок склонен к аллергическим реакциям.
Ларинготрахеит у детей
Чтобы поставить правильный диагноз ребенку, детский врач проводит тщательный осмотр, ведь стеноз гортани является симптомом не только ларинготрахеита. Доктор сначала осматривает гортань ребенка, для чего используется обзорная ларингоскопия, особенно у малышей от 2 до 3 лет.
При ларинготрахеите прослеживаются изменения:
- мокрота вязкого характера, находящаяся в отверстии голосовой щели, а по ее краям налипают корки;
- слизистая находится в гиперемированном состоянии, а ее покровы, расположенные под голосовыми связками, отечны и имеют вид красных валиков.
При осмотре педиатр должен исключить такие патологические состояния, как:
- наличие инородных предметов в верхних отделах дыхательных путей;
- заболевания инфекционного характера: корь, ветрянка, скарлатина, дифтерия;
- заглоточный абсцесс;
- осложнение пневмонии, носящее астматический характер;
- бронхиальная астма;
- наличие папиллом в области гортани.
Известный детский врач Комаровский настоятельно рекомендует немедленно обращаться к лечащему доктору или вызывать скорую помощь, если появились первые признаки ларинготрахеита. Это предупредит развитие приступа ночью или вечером. При появлении у детей первых симптомов такого заболевания, как ларинготрахеит, Комаровский советует родителям приступить к повышению влажности помещения, в котором находится ребенок. Это снижает скорость развития заболевания, что дает возможность выиграть время до приезда доктора. Также необходимо обеспечить доступ свежего воздуха и напоить малыша теплым молоком или компотом из сухофруктов. Если же ребенку становится плохо, а скорой помощи еще нет, то следует вызвать рвоту, нажав на корень языка. Это поможет устранить удушающий спазм.
Стоимость
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 000 руб. |
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 500 руб. |
|
Разрушение гнойных очагов и уменьшение объема миндалин при помощи лазера, с сохранением и восстановлением функции миндалин |
27 900 руб. |
|
Интратонзиллярная лазерная деструкция (бесплатное наблюдение 1 год) Разрушение гнойных очагов и уменьшение объема миндалин при помощи лазера, с сохранением и восстановлением функции миндалин |
37 900 руб. |
Почему в группе риска — малыши?
У детей первых лет жизни строение гортани обладает некоторыми особенностями:
Узкий просвет обусловлен тем, что у малышей истинные голосовые связки несколько короче, чем у детей старшего возраста. При этом ложные голосовые связки больше выступают в полость гортани.
Слизистая оболочка склонна к отеку, поскольку богата кровеносными сосудами, из которых при воспалении в окружающие ткани выходит жидкая часть крови.
Под слизистой гортани находится рыхлая клетчатка, которая из-за своего строения задерживает воду. Однако примерно к пяти годам (иногда позднее) она постепенно исчезает.
Все эти моменты в совокупности при воздействии определенных факторов быстро приводят к возникновению воспаления и отека слизистой, сужая просвет гортани.
У каких детей имеется повышенный риск развития ларинготрахеита?
- Если они родились недоношенными или с малым весом, перенесли родовую травму либо кислородное голодание (внутриутробно или во время родов). В этих случаях нарушаются компенсаторные возможности организма.
- Склонны к аллергическим реакциям (крапивница, отек Квинке, аллергическая сыпь), имеют аллергические заболевания (например, атопический дерматит) либо экссудативные диатезы (наиболее часто — экссудативно-катаральный).
Сюда же входят дети, которые рано были переведены либо с рождения находились на искусственном вскармливании. Что происходит? В организм попадает белок коровьего молока, который аллергизирует его. Поэтому происходит сбой в работе иммунной системы.
Осложнения ларинготрахеита
Основные осложнения ларинготрахеита касаются бронхо-легочной системы. Инфекция верхних дыхательных путей имеет тенденцию опускаться в бронхи и легкие, что вызывает присоединение трахеобронхита, абструктивного бронхита или пневмонии. Воспалительные процессы в бронхах и легких сопровождаются изменениями соматического состояния больного: общая слабость и явления интоксикации организма, головокружения, повышение температуры тела (субфебрильная температура или гипертермический синдром), боль и дискомфорт в горле и т.д.
Наиболее угрожающие состояния возникают у самых маленьких пациентов. В силу особенностей анатомического строения гортани осложнения у детей бывают очень серьезными. Анатомически и без того узкий просвет гортани у ребенка при ларинготрахеите заполняется скопившейся мокротой и нередко происходит спазмирование гортанных мышц. Такое состояние может стать причиной возникновения у малыша приступа ложного крупа — острого воспалительного процесса гортани. Ложный круп классифицируют как состояние, угрожающее жизни пациента. При неоказании медицинской помощи возможны различные нарушения функции дыхания, вплоть до гипоксии и асфиксии. В педиатрической практике зафиксированы случаи летального исхода.
При хроническом ларинготрахеите, в отсутствии адекватной терапии, происходит постоянное раздражение слизистой оболочки гортани. Такие «травмы» не проходят без следа. На фоне хронического ларинготрахеита (особенно при гипертрофической форме) нередко возникают различные новообразования. Изначально они носят доброкачественный характер, но имеют свойство перерождаться со временем в злокачественную опухоль (рак гортани).
Диагностика ларинготрахеита
От правильной и своевременной диагностики зависит результат лечения. Поэтому, заметив первые признаки заболевания, стоит немедленно обращаться к врачу
Особое внимание стоит обратить на ларинготрахеит у детей, так как заболевание быстро прогрессирует и принимает угрожающие формы. Часто родители недооценивают всей серьезности ситуации, а потому дети попадают к педиатрам уже в плачевном состоянии.
Наиболее важное диагностическое лечение имеет первичный опрос пациента и сбор анамнеза. Если вы перенесли ОРВИ, недавно переболели гриппом или другими заболеваниями верхних дыхательных путей — не забудьте сообщить об этом лечащему врачу
После того, как опрос проведен, врач проводит визуальное обследование. С этой целью проводится микроларингоскопия (диагностическая процедура, которая позволяет определить состояние связочного аппарата и гортани пациента). Если врач видит такую необходимость, во время микроларингоскопии может быть произведена поверхностная биопсия (соскабливание образцов ткани для их последующего исследования).
Для того чтобы лечение заболевания было максимально эффективным необходимо выявить инфекционный возбудитель. Для этого в клинико-диагностическую лабораторию отправляют мазки из зева и носа пациента, а также мокроту для проведения бактериологического посева. В качестве дополнительных методов исследования используют анализ мокроты на кислород устойчивые бактерии и её микроскопию. Применяются и такие методы лабораторных исследований, как иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР) и реакция иммунофлюоресценции (РИФ). Эти прогрессивные технологии позволяют выявить практически все известные медицине возбудители инфекционных заболеваний.
Также необходимо проведение рентгенографии и компьютерной томографии с целью дифференциальной диагностики от дифтерии, злокачественных и доброкачественных новообразований гортани, пневмонии, бронхиальной астмы и заглоточного абсцесса.
Лечение острого ларингита у детей
При лечении острого ларингита необходимо соблюдать ряд общих рекомендаций:
- Постельный режим, свежий и влажный воздух в помещении. Отвлекающие средства — горячие ножные ванночки. Обильное теплое питье, питье теплого молока или боржоми.
- Необходимо дать полный покой гортани, т.е. запретить ребенку разговаривать в зависимости от тяжести заболевания в течение 5-10 дней.
- Запрещается употребление холодных, кислых, острых, пряных блюд и приправ.
Врач оториноларинголог после комплексного обследования назначит лечение в зависимости от степени и тяжести острого ларингита, а также эффективные физиотерапевтические процедуры, что позволит значительно ускорить процесс выздоровления и облегчить течение заболевания:
- вливание лекарственных веществ в гортань;
- ультразвуковая терапия аппаратом УЗОЛ для более быстрого купирования отека, воспаления, боли;
- лазеротерапия для противовоспалительного, антибактериального эффекта;
- магнитотерапия для иммуномодуляции и усиления воздействия лекарственной терапии;
- электрофорез на область гортани снимает воспаления, разжижает и выводит мокроту.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Особенности острой стадии болезни
Острый тонзиллит или ангина – это быстро развившееся и непродолжительное инфекционное воспаление небных миндалин, с последующим полным регрессом симптомов и возвратом лимфоидной ткани глотки к исходному состоянию. Нередко воспалительный процесс захватывает прилегающие небные дужки и слизистую оболочку глотки, что называют тонзиллофарингитом.
К характерным проявлениям ангины относят:
- Быстрое начало болезни, развитие основных симптомов в течение нескольких часов.
- Боль в горле. Она усиливается при глотании, а ее локализация зависит от стороны поражения.
- Покраснение, отечность, увеличение миндалины и небных дужек. При катаральной форме болезни иных изменений нет. При фолликулярной ангине на поверхности появляются белесовато-желтые, как бы просвечивающие изнутри очаги, а для лакунарной формы характерно появление налетов, гнойных пленок.
- Повышение температуры тела, признаки общей интоксикации.
- Увеличение и болезненность подчелюстных, верхнешейных лимфатических узлов.
Если лечить заболевание неправильно, гланды могут оставаться увеличенными, воспаленными и после нормализации самочувствия пациента. В их криптах сохраняются гнойные пробки, нарушается защитная функция. Сами миндалины становятся очагом инфекции, которая способна периодически активироваться и распространяться.
Часто болеющий ребенок, что делать?
Прежде всего следует определиться с терминологией «часто болеющие дети» или ЧБД. ЧБД – дети, переносящие острые респираторные инфекции чаще, чем условно здоровые (т. е. более 4-х – 6-ти раз за год). По разным данным ЧБД составляют от 20% до 65%. Группа характеризуется частотой повторных инфекций от 6 до 12–15 раз в год. А наиболее распространенной причиной визитов к педиатру являются повторные инфекции дыхательных путей.
Часто болеющий ребенок – это не диагноз: так как причиной болезненного состояния могут быть простудные заболевания, повторные инфекции уха, горла, носа, острые и хронические бронхолегочные инфекции. Этот термин отражает, главным образом, кратность и тяжесть заболеваемости. Иногда для подчеркивания затяжного характера респираторных инфекций используется понятие «часто и длительно болеющие дети» (ЧДБД). Чаще всего ОРЗ страдают дошкольники и младшие школьники. Ребенок в 2 года часто болеет, в среднем в 2-2,5 чаще, чем в десять и старше.
Критерии включения в группу ЧБД
- младенцы первого года жизни, перенесшие 4 и более случаев ОРЗ в год;
- от 1-го до 3-х лет – 6 и более случаев ОРЗ в год;
- от 4-х до 5-ти лет – 5 и более случаев ОРЗ в год;
- старше 5 лет, перенесшие 4 и более случаев ОРЗ в год.
Ослабленные постоянными болезнями дети медленнее выздоравливают, бывает, что недуг сопровождается осложнениями. Одними из неприятных последствий затяжных и частых болезней может быть замедление развития, недостаток социальных контактов со сверстниками, плохая успеваемость.
Морфологические признаки различных форм ларинготрахеита
Наиболее распространенной формой заболевания является острый ларинготрахеит. При первичном визуальном осмотре можно увидеть, что гортань пациента сильно гиперемирована, имеет ярко-красный оттенок, а в просвете гортани виден гнойный налет (экссудат) в большом количестве. Слизистая оболочка отечна и утолщена. По консистенции экссудата можно определить, как давно у пациента начался воспалительный процесс. Если на ранней стадии заболевания экссудат имеет жидкую консистенцию, то когда болезнь прогрессирует, он становится более густым, и образуются фиброзные пленки. По цвету самого налёта на слизистой оболочке гортани можно определить даже этиологию заболевания. Так, при стафилококковой и стрептококковой инфекции, гортань покрывается очень характерными корками желто-зеленого цвета.
Катаральная форма ларинготрахеита характеризуется характерными изменениями слизистой оболочки. Слизистая гиперемирована и имеет синюшную окраску, утолщена и имеет небольшие мелкоточечные кровоизлияния в подслизистом слое.
При хроническом гипертрофическом ларинготрахеите у пациента наблюдается разрастание структурных элементов слизистой оболочки (гиперплазия), а также гиперплазия подслизистого слоя и инфильтрация (пропитывание) экссудатом волокон мышц гортани и трахеи, в том числе — голосовых связок. Утолщение голосовых связок может быть как рассеянным, так и локализованным в форме узелков. Такие изменения структур голосовых связок характерны для людей с повышенной нагрузкой на речевой аппарат (певцы, учителя, командующие, актеры, лекторы и ораторы). Гипертрофический ларинготрахеит бывает осложнен образованием кист или характерных язв гортани.
Атрофическая форма патологии характеризуется различными дегенеративными процессами. Голосовые связки пациента бывают сильно истончены, слизистые оболочки сухие, при визуальном осмотре на слизистой можно обнаружить характерные сухие корки. Происходит атрофия мышц и желез внутри гортани и изменяется характер эпителиальной ткани.
Причины и механизм развития: выводим «виновников» на «чистую воду»
К возникновению острого ларинготрахеита могут привести различные факторы, однако наиболее часто у детей встречаются две основные группы.
Инфекционно-воспалительные заболевания
- Вирусные инфекции — наиболее частая причина: вирус гриппа (особенно опасен) или кори, парагриппа, аденовирусной инфекции.
- Бактериальные инфекции: золотистый стафилококк, стрептококк (наиболее частый возбудитель хронического или острого тонзиллита) и другие.
Что происходит?
«Любимые» времена года — осень-зима или зима-весна.
Особенно опасна слякотная и сырая погода. Поскольку переохлаждение возникает очень быстро, а вирусы легче выживают в окружающей среде. В результате иммунная система испытывает стресс и уже с трудом выполняет свою основную функцию — защитную.
Поэтому малыш становится уязвимым для вирусов, которые с легкостью попадают в его организм от других больных детей на детской площадке или в детском саду.
Кроме того, при переохлаждении «просыпаются» бактерии в очагах хронической инфекции, которые «спали», ожидая подходящего момента. Наиболее часто «виновниками» становятся хронические заболевания дыхательных путей: тонзиллит, бронхит, гайморит.
Механизм развития
Попав на слизистую оболочку гортани и трахеи болезнетворные микроорганизмы вызывают в ней воспаление. Поэтому она отекает, вовлекая в процесс голосовые связки. В результате нарушается их колебание и смыкание, а просвет гортани сужается, препятствуя поступлению воздуха в легкие.
Аллергические реакции или заболевания
Становятся причиной развития аллергического ларинготрахеита или ларингита, а также усугубляют течение бактериальных или вирусных инфекций. Причем заболевание может возникать как самостоятельно, так и в сочетании с сужением просвета бронхов (обструкцией).
Что происходит?
Наиболее часто аллергический ларинготрахеит развивается при попадании в верхние дыхательные пути ингаляционных аллергенов (с воздухом) цветочной пыльцы, запахов и других. Однако любые аллергены (например, пищевые) также могут привести к развитию заболевания.
Механизм развития
При остром течении имеет место аллергическая реакция немедленного типа. То есть симптомы развиваются довольно быстро.
Аллерген действует на орган-мишень (в данном случае — гортань и трахею), высвобождая из тучных клеток (клеток иммунной системы, располагающихся в тканях) специальные вещества, вызывающие местное иммунное воспаление. Наибольшую роль играет гистамин, который приводит к сокращению мышц гортани, а также усилению проницаемости сосудов для жидкой части крови, которая выходит в рыхлую клетчатку, вызывая развитие отека. В результате сужается просвет гортани.