Лечение крапивницы у детей
Содержание:
- Виды крапивницы
- Как происходит заражение чесоткой?
- Дисбактериоз высыпания на коже ребенка
- Крапивница у детей
- Самолечение и альтернативные способы лечения
- Симптомы крапивницы у детей
- Первая помощь при крапивнице
- Обработка помещения при чесотке
- Диета
- Народные средства от чесотки
- Симптомы чесотки
- Какой врач лечит чесотку?
- Профилактика чесотки
- Причины
- Локализация высыпаний при чесотке
- Когда и к какому врачу обращаться
- Причины аллергической сыпи
- Лечим красное горло у ребенка
- Что делать, если краснота не проходит
- Симптомы и механизмы развития крапивницы
- Лечение
Виды крапивницы
Течение патологического процесса не однозначно, так как причины, спровоцировавшие болезнь, могут быть разной этиологии. Для разработки адекватных терапевтических действий, врачи руководствуются общепризнанной классификацией крапивницы. Такой подход облегчает работу специалистов и участь пациентов.
Кроме того, что бывает острая крапивница у детей и хроническая, ее также разделают:
- По времени проявления:
- немедленная;
- отсроченная.
- По этиологии:
- приобретенная;
- наследственная.
- По причинному фактору, бывают следующие виды крапивницы у детей:
- пищевая;
- медикаментозная;
- инфекционная;
- паразитарная;
- аутоиммунная.
- По клинической форме:
- физическая;
- спонтанная;
- особая.
- С учетом патогенеза:
- иммунная (IgЕ-опосредованные, иммунокомплексные, аутоиммунные);
- неиммунная;
- идиопатическая.
Правильно определив причины крапивницы у детей, действия врача концентрируются на устранении негативных факторов, подбирается рациональное, максимально эффективное лечение.
Как происходит заражение чесоткой?
Передача чесоточного клеща от здорового человека к больному происходит как при личном контакте, так и через бытовые предметы.
Наиболее опасные места:
- пастельные принадлежности;
- дверные ручки;
- телефонная трубка или мобильный телефон;
- половой контакт;
- перила лестниц.
Если на кожу попала взрослая особь клеща, то проявление болезни начинается сразу. Если только личинки, то инкубационный период длится до 14 дней. Начинается болезнь, как правило, с зуда в межпальцевых складках. Далее зуд распространятся на другие части тела, не затрагивая только волосистую часть.
Период, когда наиболее часто фиксируют вспышки заболевания чесоткой, это с сентября по декабрь.
При половом контакте чаще заражается мужчина от больной женщины.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Дисбактериоз высыпания на коже ребенка
Выявить причину появления сыпи при дисбактериозе легко, поскольку заболевание имеет отношение к аллергической реакции. На фоне нарушения микрофлоры кишечника у детей нередко наблюдается развитие других заболеваний.
Дисбактериоз проявляется ответной реакцией организма на раздражитель в виде сыпи и шелушения. К причинам появления высыпаний у детей относятся:
-
искусственное вскармливание;
-
травмирование малыша во время родов;
-
применение медикаментозных препаратов во время кормления грудью.
Высыпания у ребенка локализуются на одной части или на всей поверхности тела малыша. Сыпь может иметь красный оттенок, кожа в пораженном месте подвергается шелушению. При своевременном устранении первопричин, заболевание способно пройти самостоятельно.
Крапивница у детей
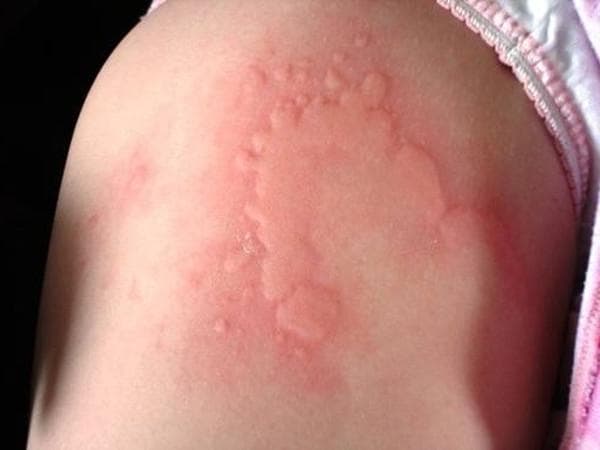
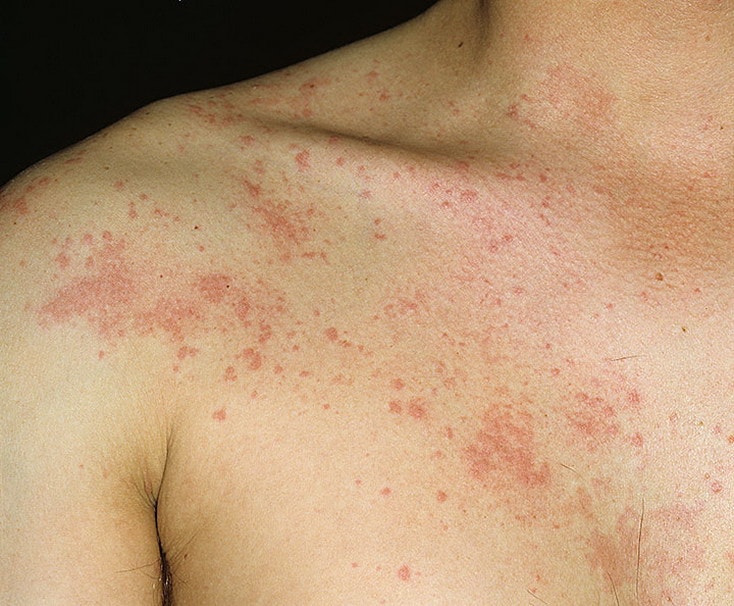
Крапивница у детей требует обязательного лечения у квалифицированных врачей. Появление крапивницы у ребенка свидетельствует о наличии патологии со стороны ЖКТ (например, дисбактериоз, болезнь печени или желчевыводящих путей и т.д.), иммунной, эндокринной системы. Именно поэтому необходимо не только купировать симптомы крапивницы, но и наладить работу пораженной системы организма. Кроме появления вышеперечисленных симптомов крапивница у детей сопровождается беспокойством, раздражительностью, сильным повышением температуры.
Сложность диагностики крапивницы у детей состоит в том, что они не могут пожаловаться на сильный зуд кожи или ухудшение общего состояния. Поэтому, самое главное, быстро распознать крапивницу у ребенка. Чем быстрее Вы поймете, что появление волдырей на коже, повышение температуры и раздражительность ребенка связана с крапивницей и развитием аллергической реакции, тем лучше будет для Вашего ребенка. В таком случае хватайте свое дитя и неотложно отправляйтесь к врачу. Ваша быстрая реакция поможет избежать серьезных осложнений.
Самолечение и альтернативные способы лечения
Народные методы лечения, которые активно применялись несколько десятилетий назад, все еще пользуются спросом, при этом они позиционируются как простые, универсальные и эффективные. Однако такое лечение может быть не просто бесполезным, но и опасным. Современная медицина располагает широким разнообразием безопасных и проверенных средств, которые назначаются только после подтверждения диагноза. В некоторых случаях лечение включает в себя буквально одну таблетку. Все, что требуется от пациента – записаться на прием к опытному врачу и выполнить несколько простых рекомендаций.
Симптомы крапивницы у детей
Первые признаки крапивницы у детей достаточно информативные. Педиатрам обычно не требуются дополнительные результаты исследований для установки диагноза. Своевременно выявленный очаг, легче поддается лечению, следовательно, выявив симптомы на начальных этапах, первостепенная задача врача, купировать их.
Симптомы крапивницы у детей, следующие:
- гиперемированные участки на коже;
- невыносимый зуд;
- сыпь на теле у ребенка;
- образование волдырей на кожных и слизистых тканях;
- отек различных участков тела: крапивница на ногах у ребенка, поражение дыхательных путей, лица, суставов;
- гипертермия, лихорадка;
- нарушение стула, понос;
- приступы тошноты;
- мигрень.
Стоит заметить, что волдыри могут сформироваться на разных участках тела. Их размеры варьируют в пределах от нескольких мм до пары см. Новообразования заметно выступают над поверхностью кожи. Если нажать на припухлость, место бледнеет. Температура при крапивнице у детей может повышаться локально.

Обычно волдырь исчезает в течение суток, но процесс формирования новых, продолжается до полтора месяца. При этом симптомы крапивницы у грудничков и детей постарше, усугубляются к вечеру, докучают сильным зудом.
Первая помощь при крапивнице
Образование покраснений и волдырей – не так безопасны, как кажется на первый взгляд. В некоторых случаях ситуация требует неотложной помощи специалистов. Мамы детей, предрасположенных к аллергическим реакциям, должны четко знать и придерживаться следующего алгоритма действий:
Экстренные действия при анафилаксии
- вызвать бригаду скорой помощи;
- избавиться от аллергена;
- обеспечить питье;
- отвезти в больницу.
Если такие меры применялись, следует поставить в известность врача. В данном случае, средством скорой помощи является адреналин (вводит только медицинский специалист). Крапивница на лице у ребенка, заслуживает особенного внимания, так как отек может перекрыть дыхание.
Первая помощь при ангиоотеке
Если дыхательные пути свободны, но развивается ангиоотек, то дома можно дать обильное питье и применить антигистаминный препарат второго поколения:
- «Дезлоратадин»;
- «Лоратадин».
Препараты первого поколения при начальных проявлениях болезни у детей, не назначают в качестве старта.
Обработка помещения при чесотке
При обнаружении очага заболевания необходимо провести дезинфекцию. Чесоточные клещи и их личинки не долго живут вне своего хозяина, тем не менее, больной может оставить их на предметах быта. Таким образом, паразиты могут попасть к здоровому человеку, либо заразить человека повторно. Обработку помещения делят на текущую и заключительную. Первая проводится во время лечения, вторая – после окончания лечения.
Текущая обработка включает в себя:
- больного изолируют в отдельное помещение, дают ему отдельную посуду и предметы гигиены;
- ежедневно проводится мытье мыльно-содовым раствором – пола, ручек дверей, мебели;
- всю одежду и постельное белье кипятят, клещ погибает мгновенно при температуре около 100 градусов.
- то, что прокипятить нельзя, обрабатывают специальным спреем – подушки, матрасы, книги, мягкие игрушки и так далее;
- верхнюю одежду утюжат, обдают горячим паром, вывешивают на свежий воздух на 5-7 дней.
- Одежду и пастельное белье стирают в стиральном порошке с добавлением хлорсодержащих средств. Обработка спреями допустима лишь в отсутствие животных и детей в помещении.
Заключительную дезинфекцию проводят только в учреждениях. И делают это специально обученные люди физическим и химическим способом.
Диета
Кормящая мама и младенцы искусственники, не могут себе позволить хаотичное питание. Все продукты должны быть полезными и безопасными, так как важны для формирования скелета, тканей, органов. Диета при крапивнице у детей, имеет первостепенное значение, так как откорректировав питание, удается сгладить признаки болезни и ускорить процесс выздоровления.
| ПРОДУКТОВАЯ ГРУППА | ПЕРЕЧЕНЬ ПРОДУКТОВ | |
| Допустимые | Под запретом | |
| Крупы, орехи, бобы | Гречиха, рис, кукурузная | Манная, злаки, арахис, соя |
| Овощи, фрукты | Цветная капуста, брокколи, кабачки, тыква, картофель, огурцы, не яркие фрукты | Красные яблоки, фрукты, киви, цитрусовые, томаты, все яркие плоды |
| Кисломолочные продукты |
Все, без исключения со средним содержанием жира, при условии отсутствия лактозной непереносимости | Жирная продукция, с отдушками и синтетическими добавками, с продолжительным сроком реализации |
| Мясо, рыба, яйца | Кролик, молодая говядина, индюшатина, перепела | Курица, свинина, рыба, икра, морепродукты, яйца |
| Десерты, сладости | Сухофрукты | Шоколад, мед |
Питание должно быть сбалансированным и разнообразным. Недопустимо употребление чипсов, сухариков, полуфабрикатов и пищевых добавок
Также важно контролировать количество употребляемой воды. Крапивница у детей до года, часто появляется из-за нарушения пищевого рациона мамы
Народные средства от чесотки
Издавна чесотку лечили кремами, настоями, отварами, которые готовили знающие люди. Вот некоторые рецепты:
- Смешать по 1 ст.л. мела, топленого жира, зеленого мыла и березового дегтя. Замешать в виде кашицы и мазать пораженные места 2-3 раза в день в течение 5 дней.
- Несколько головок чеснока залить 100 мг горячего масла и проварить 12 минут. Затем чеснок надо растолочь до кашицы, смешать с тем же маслом и наносить 2-3 раза в день.
- Простейший метод – это нарезать кусочками обычное хозяйственное (черное, коричневое) мыло, взбить до густой пены и нанести на кожу. Смыть через 30 минут. Можно добавить к смеси зубчик чеснока. Такое средство совершенно безвредно и подходит даже для беременных женщин.
- Столовый уксус втирать в кожу 2 раза в день на протяжении 2 недель. Он уничтожает клещей и личинок.
- Листья лавра предварительно измельчить и смешать с небольшим количеством сливочного масла. Втирать в кожу 2 раза в день.
- Натирать пораженные участки соком брусники.
- Смешать 100 г корней девясила с 4 стаканами горячей воды и настаивать отвар в течение 4 часов. Смесь натирать в пораженные места 2-3 раза в день. Это быстро помогает уничтожить клещей.
- Мази лучше наносить в ночное время, когда клещ наиболее активен.
Народные средства не могут заменить традиционное медицинское лечение. Но их использование также принесет пользу и будет способствовать быстрейшему выздоровлению. В любом случае перед применением народных средств надо посоветоваться с лечащим врачом.
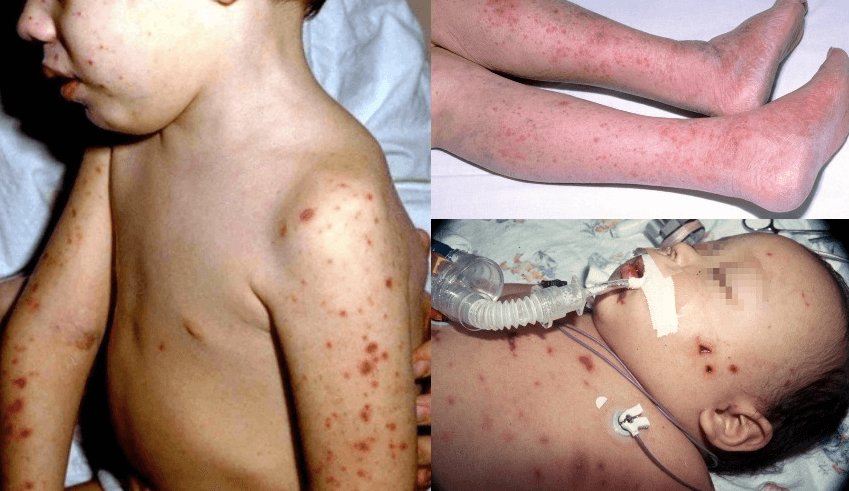
Симптомы чесотки
Клещ в организме провоцирует бурную аллергическую реакцию. В зависимости от вида чесотки симптомы могут различаться.
И все же есть несколько общих характерных проявлений у болезни:
- ощущение зуда, которое усиливается в ночное и вечернее время;
- присутствие на коже клещевых ходов в виде беловатых или грязно-серых полос, а также папул, везикул, пузырьков;
- локализация кожных высыпаний на запястьях, кистях, стопах, локтях, животе;
- наличие стафилококкового импетиго на кистях, запястьях, стопах, фурункулов на туловище и ягодицах;
- невозможность облегчить состояние с помощью антигистаминных, противовоспалительных средств.
При нетипичных проявлениях чесотки на коже образуются болезненные корки, напоминающие местами сплошной роговой панцирь. Если поднять корку, под ней можно обнаружить множество клещей.
Выраженность симптомов зависит от индивидуальной реакции организма на аллерген, а также от личной гигиены.
После повторного заражения симптоматика менее выражена и клещей обнаруживается гораздо меньше.
Какой врач лечит чесотку?
Чесотка является дерматологическим заболеванием, и занимается ею дерматолог. Дерматолог – это узкий специалист, которые диагностирует и лечит кожные заболевания.
В некоторых случаях может также потребоваться консультация инфекциониста и паразитолога. Один из основных этапов приема дерматолога – это сбор анамнеза.
Врач обязательно спросит:
- с кем контактировал больной в последнее время;
- как давно он обнаружил у себя признаки болезни;
- в какое время наиболее проявляется зуд;
- какова температура тела.
Он также осматривает больного, пальпирует, определяет, в каком состоянии лимфатические узлы, измеряет температуру.
Лечение врач назначает после подтверждения диагноза. Диагностирование должны пройти и все члены семьи.
Профилактика чесотки
Чтобы не заболеть чесоткой, каждый должен соблюдать некоторые меры предосторожности. Вот несколько правил, если есть опасность заражения:
- принимать ванну или душ с использованием дегтярного мыла не менее 2 раз в день;
- следить за состоянием ногтей, подстригать их вовремя;
- избегать случайные половые связи;
- пользоваться только личными средствами гигиены;
- избегать контактирования с больными;
- после посещения общественных мест тщательно мыть руки с мылом;
- регулярно проводить влажную уборку в жилом помещении;
- избегать использования многоразовых полотенец, мыла в общественных местах;
- если в семье больной, надо изолировать его в отдельное помещение.
Профилактика со стороны медицинских и карантинных служб строится с учетом особенностей возбудителя и масштабов очага заражения.
Она состоит из нескольких этапов:
- Выявление больных. Это можно сделать во время профилактических осмотрах в детских садах, школах, на производствах.
- Установление очага заражения. Врач интересуется, где произошло возможное заражение, с кем заболевший был в контакте. Определяется круг лиц, которым рекомендовано профилактическое обследование. А это в первую очередь члены семьи больного.
-
Организация и проведение дезинфекции
в очагах болезни входит в обязательный план мероприятий. Необходимо обеззаразить полотенца, постельные принадлежности, одежду. Это достигается путем кипячения, использования стирального порошка, хлорсодержащих средств. Используются также специальные распыляющие средства для уничтожения клеща на поверхности мебели, дверных ручках, стульях. Двусторонней обработке подвергают подушки, матрасы, одеяла.
При использовании аэрозолей для обработки бытовых предметов, важно, чтобы дети, животные и даже растения были временно удалены из помещения.
Причины
Аллергии могут возникнуть у пациентов в любом возрасте, даже если в прошлом никаких неадекватных реакций на растения, медикаментозные средства, пыльцу и прочие аллергены замечено не было. Появление подобных реакций организма может свидетельствовать о сбоях в работе иммунитета или генетических изменениях в организме пациента. Кровяные клетки, отвечающие за образование антител к патогенным микроорганизмам, в какой-то момент могут негативно отреагировать на вещества, оказавшиеся в организме, что и вызывает аллергию.
По словам специалистов, около трети населения планеты страдает от тяжелейших проявлений аллергии. Около 20% всех случаев появления сыпи отмечается в полости рта.
Специалисты выделяют две группы причин появления заболевания:
- Вещества, попадающие в организм пациента. К ним относятся медикаментозные средства, пыльца, плесень и многое другое. Подобные вещества могут вызвать своеобразные реакции иммунной системы, выражаемые в высыпаниях, жжении и зуде мягких тканей, слизистой оболочки полости рта. Иммунитет может неблагоприятно отреагировать не только на сильнодействующие и антибиотические препараты, но и на любые другие лекарства. Негативная реакция кожи и слизистой оболочки может быть также вызвана гормональными сбоями или плохой экологией;
- Вещества, вступающие в контакт со слизистой оболочкой полости рта. К ним относятся предметы, оказывающие непосредственное влияние на слизистую оболочку и раздражающие ее. Например, зубные протезы из низкокачественных материалов могут вызвать аллергические реакции. Патогенные микроорганизмы и продукты их жизнедеятельности, накапливающиеся в ложе протеза, могут раздражать слизистую оболочку. Аллергические стоматиты контактного типа могут быть спровоцированы медикаментами, применяемыми при лечении у стоматолога.
Локализация высыпаний при чесотке
Кроме зуда у больных появляются на теле высыпания в виде прыщиков небольшой величины. Они покрывают покрасневшую воспаленную кожу.
Чесоточным клещам присущи определенные участки тела, где они селятся:
- Чесоточная сыпь у взрослых появляется чаще на руках, особенно между пальцами. А также в кожных складках запястий, на локтях, коленках, на ягодицах, животе, в околососковой зоне, на пенисе, на мошонке, в подмышках, на лопатках, на линии пояса. Клещ не поражает у взрослых лицо, ладони, подошвы, верхнюю часть спины.
- У малышей клещи атакуют поверхность ладошек, стопы, голову, лицо, шею.
- Наиболее часто у взрослых и детей прыщики возникают между пальцев на руках. В процессе прогрессирования болезни сыпь может покрыть все тело. Исключение составляют только лицо и волосистая часть головы у взрослых. Но у малышей и эти участки тела могут быть усыпаны прыщиками.
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
-
если сыпь распространяется на большой площади;
-
при нарастании симптомов;
-
при присоединении признаков общей интоксикации;
-
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
-
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Причины аллергической сыпи
- Пищевые продукты;
- Медикаменты;
- Сезонные проявления (пыльца);
- Укусы насекомых;
- Химические средства, содержащиеся в косметике, бытовой химии;
- Пыль, перья, шерсть.
Помимо указанных причин, сыграть роль могут следующие факторы:
- Несоблюдение диеты будущей мамы и кормящей женщины;
- Протекание беременности с осложнениями (маловодие, многоводие, токсикоз, многоплодная беременность, внутриутробные инфекции);
- Вирусные инфекции, перенесенные ребенком в раннем возрасте;
- Дети на искусственном вскармливании;
- Ранний ввод прикорма (особенно, молока и молочных продуктов, фруктов);
- Паразиты (лямблии, аскариды и др);
- Болезни желудочно-кишечного тракта;
- Длительный прием медикаментов;
- Пассивное курение.
Лечим красное горло у ребенка
Медикаментозное лечение назначает только врач. Задача родителей в этом случае — методично выполнять полученные рекомендации.
Успех лечения на 90% зависит от того, как осуществляется домашний уход за малышом. Комната, где находится ребенок, должна подвергаться ежедневной влажной уборке и проветриванию. Особого внимания заслуживает рацион. Если горлышко воспалилось, пища для ребенка должна иметь мягкую консистенцию, комнатную температуру. Не стоит давать ребенку сухарики или раздражающие напитки, замените их морсом или чаем.
Многие родители заставляют ребенка рассасывать мед в период болезни — это не всегда правильно. Воспаленная слизистая глотки может травмироваться крупинками меда, и вы получите ухудшение симптоматики. Давать мед можно в том случае, если покраснение горла не сопровождается болями при глотании.
Для снятия боли можно поставить ребенку согревающий компресс на горлышко. Но помните, что эта процедура не проводится при высокой температуре.
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
Что делать, если краснота не проходит
Бывает, что у ребенка постоянно красное горло. Скорее всего, здесь имеет место хронический тонзиллит — заболевание, возникающее в результате не долеченных или неправильно леченых ангин.
В стадии стойкой ремиссии красное горло при тонзиллите не болит, ребенок не испытывает каких-либо неприятных ощущений. В этот период лекарства не показаны. Нужно направлять усилия на укрепление детского иммунитета, а это достигается путем закаливания, рационального питания и нормализации режима. В периоды обострения консультация детского врача обязательна. Ведь под маской обострения хронического тонзиллита могут скрываться самые разные патологии.
Симптомы и механизмы развития крапивницы
|
|
|
|
|
|
Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Лечение
До лечения заболевания необходимо выявить и устранить причину его появления. При появлении симптомов следует посетить стоматолога, по его назначению может потребоваться визит к эндокринологу, дерматологу, гастроэнтерологу, аллергологу-иммунологу.
Специалист в первую очередь обращает внимание на состояние и цвет слизистой оболочки, наличие язвочек и их расположение, качество и состояние установленных зубных пломб и протезов. Для поиска основного аллергена требуется провести ряд следующих анализов:
- Общий анализ крови и мочи
- Химико-спектральный анализ слюны
- Соскоб со слизистой оболочки
- Биохимический анализ слюны на ферментативную активность
- Иммунограмма (показатели состояния иммунной системы пациента)
- Кожные аллергопробы
ВАЖНО: При наличии стоматологических или ортодонтических конструкций врач может произвести их временное снятие и понять, насколько эффективна данная мера. При аллергическом стоматите лечение требует исключения контакта с аллергеном, поэтому может потребоваться пересмотр питания, замена конструкций, медикаментов и средств для ухода за полостью рта
При развитии на фоне экземы, красной волчанки, крапивницы, бронхиальной астмы и прочих недугов необходимо лечение системной болезни
При аллергическом стоматите лечение требует исключения контакта с аллергеном, поэтому может потребоваться пересмотр питания, замена конструкций, медикаментов и средств для ухода за полостью рта. При развитии на фоне экземы, красной волчанки, крапивницы, бронхиальной астмы и прочих недугов необходимо лечение системной болезни.
Для лечения могут назначаться антигистаминные (противоаллергические) препараты, например, Зодак, Тавегил, Супрастин, Лоратадин, Фенистил. В тяжелых случаях врач назначает внутривенные инъекции глюкокортикостероидов. При сильных болях необходим прием обезболивающих средств (Анальгин, Кеторол, Ибупрофен). Дополнительно врач может прописать прием витаминов C, B, PP и A. Легкие формы болезни лечатся ранозаживляющими и антисептическими полосканиями рта растворами Хлоргексидина или Мирамистина. Для обработки зоны поражения применяются стоматологические гелеобразные средства Камистад и Холисал, паста Солкосерил, масло облепихи.