Коленный сустав (анатомия)
Содержание:
- Связки коленного сустава
- Изделия medi для коленного сустава
- Строение тазобедренного сустава человека
- Диагностика
- Наши врачи
- Лечение
- Осложнения
- Профилактика
- Услуги ортопедии и травматологии в ЦЭЛТ
- Причем здесь я?
- Как сохранить суставы здоровыми
- Бурсит коленного сустава: лечение народными средствами.
- Топ 3 продуктов для поддержки коленного сустава
- Разрыв передней крестообразной связки.
- Строение колена человека
- Частые болезни, их причины и проявления
- Лечебная физкультура при бурсите коленного сустава.
- Симптомы гонартроза
- Рентгеноанатомия
- Чем лечить больные колени
- 3. Артриты и артрозы
- Когда может возникнуть ноющая боль в колене: факторы риска
- 14. Неправильное питание
Связки коленного сустава
Основными структурами, стабилизирующими коленный сустав, являются: наружная и внутренняя коллатеральные связки, передняя и задняя крестообразные связки.
Связки коленного сустава.
Каждая из связок имеет разнонаправленный ход волокон и выполняет сложную функцию при разных углах сгибания в коленном суставе, когда разные пучки одной и той же связки укрепляют коленный сустав. Кроме указанных связок в стабилизации коленного сустава принимает участие капсула сустава, илиотибиальный тракт, мыщцы области коленного сустава посредством своих сухожилий. Это — подколенная мышца, четырехглавая, двуглавая мышцы бедра, полуперепончатая, полусухожильная мышцы, трехглавая мышца голени.
Изделия medi для коленного сустава
http-equiv=»Content-Type» content=»text/html;charset=UTF-8″>pan style=»color: rgb(59, 72, 81); font-family: MediStradaPro, SourceSansPro, Arial, sans-serif; font-size: 16px;»>Коленный сустав является сложно организованной структурой. Повреждение любого компонента коленного сустава, например связок или менисков, ведет к ограничение общей двигательной активности. Бандажи и ортезы компании medi позволяют частично или полностью восстановить двигательную активность без вреда для коленного сустава. Скорее наоборот, грамотное ортезирование позволяет быстрее завершить лечение и реабилитацию.
Разнообразие изделий для коленного сустава обусловлено большим количеством структурных компонентов коленного сустава. Например, при повреждении крестообразных связок обычно используются рамные ортезы, а при повреждении боковых связок в ряде случаев можно ограничиться полужесткими ортезами. Чтобы ортезирование после операции или во время реабилитации было эффективеным, следует руководствоваться рекомендациями врача или специалиста по ортезированию.
Коленный сустав
-
Genumedi PSS
Бандаж коленный компрессионный с субпателлярным ремнем
Размер
- I
- II
- III
- IV
- V
- VI
- VII
-
Genumedi
Бандаж на коленный сустав
Размер
- I
- II
- III
- IV
- V
- VI
- VII
Цвета
- Песочный
- Серебристый
-
Genumedi E⁺motion
Бандаж на коленный сустав для активных людей и занятий спортом
Размер
- 2
- 3
- 4
- 5
- 6
Новинка
-
Genumedi PT
Бандаж на коленный сустав
Размер
- I
- II
- III
- IV
- V
- VI
- VII
Цвета
Серебристый
-
medi elastic knee support
Бандаж на коленный сустав
Размер
- I
- II
- III
- IV
- V
- VI
- VII
Цвета
Карамель
Классы компрессии
CCL II (2 класс компрессии)
-
Stabimed pro
Ортез коленный полужесткий короткий нерегулируемый
Размер
- XS
- S
- M
- L
- XL
- XXL
- XXXL
Цвета
Серый
-
Stabimed
Ортез коленный полужесткий короткий регулируемый
Размер
- XS
- S
- M
- L
- XL
- XXL
- XXXL
Цвета
Серый
-
Collamed / Collamed long
Ортез коленный полужесткий длинный регулируемый
Размер
- XS
- S
- M
- L
- XL
- XXL
- XXXL
Цвета
Серый
-
medi PT control
Ортез коленный полужесткий для стабилизации надколенника
Размер
- XS
- S
- M
- L
- XL
- XXL
Цвета
Серый
-
M.4s PCL dynamic
Ортез коленный жесткий регулируемый для реабилитации после разрывов задней крестообразной связки
Размер
- XS
- S
- M
- L
- XL
- XXL
Цвета
Черный
-
M.4s comfort
Ортез коленный жесткий регулируемый
Размер
- XS
- S
- M
- L
- XL
- XXL
Цвета
- Черный
- Белый
-
Genumedi plus
Бандаж на коленный сустав
Размер
- I
- II
- III
- IV
- V
- VI
- VII
Цвета
Серебристый
Обновлено
Обновить поиск
Пожалуйста, выберите вариант
Пожалуйста, выберите минимум одно изделие
No options for
{{:value}}
Строение тазобедренного сустава человека
Тазобедренный сустав (ТБС) — важное, подвижное соединение в организме человека, позволяет нам ходить, бегать и прыгать. ТБС является одним из самых гибких частей и обеспечивает больший диапазон движений
Он образует первичное соединение между костями нижней конечности и осевым скелетом туловища, и таза. Суставные поверхности покрыты прочным, но смазанным слоем, который называется гиалиновым хрящом. Дополнительно соединение окружено множеством жестких связок, которые предотвращают вывих сочленения в процессе движения или нагрузок.
ТБС испытывает большую нагрузку, поэтому неудивительно, что поражения его занимают первое место в общей патологии опорно-двигательного аппарата.
Диагностика
С целью уточнения диагноза нестабильности коленного сустава и исключения других заболеваний проводят следующий комплекс исследований:
- Рентгенография коленного сустава.
- .
- Артроскопия – эндоскопическое исследование суставной полости — является наиболее информативным методом диагностики. Врач может осмотреть практически всю полость сустава и обнаружить патологические изменения со стороны крестообразных связок, других структур, а так же выполнить при наличии показаний лечебные манипуляции во время артроскопии.
Наши врачи
Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 8 лет
Записаться на прием
Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием
Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием
Лечение
Лечение повреждения крестообразных связок без хирургического вмешательства можно проводить сразу после травмы. Обычно травматолог делает прокол поражённого коленного сустава при помощи иглы и удаляет из него кровь, накладывает на ногу фиксирующую повязку.
В дальнейшем пациенту назначают физиолечение, массаж, лечебную физкультуру (по показаниям). Если признаки нестабильности сохраняются или появляются спустя некоторое время после лечения, то, как правило, требуется операция. При полном разрыве связок обычно травматолог сразу назначает операцию.
Опытные специалисты многопрофильной клиники ЦЭЛТ выполняют протезирование крестообразных связок любой категории сложности.
Осложнения
При отсутствии должного лечения происходит атрофия четырехглавой мышцы бедра и значительное смещение сустава из-за ослабления связок. При этом снижается подвижность и болевой синдром не проходит, а любое движение может ухудшить состояние. Часто человеку приходится соблюдать постельный режим, так как при ходьбе сустав расшатывается и возникает острая боль. Постепенно появляется полная обездвиженность коленного сустава.
Профилактика
Чтобы предупредить нестабильность коленного сустава, нужно следовать 5 правилам:
Правильно выбирать обувь строго по размеру из натуральных материалов и с мягкой подошвой, Нередко специалисты назначают ортопедическую обувь, которая используется при плоскостопии
Важно плотно зафиксировать стопу в комфортной позиции.
Во время занятий бегом, футболом, хоккеем рекомендуется использовать специальный бандаж. При занятиях пауэрлифтингом нужно сократить нагрузки и всегда использовать эластичные бинты
Тренировки должны умеренно напрягать четырехглавую мышцу бедра и не вызывать болевых ощущений.
Нужно пересмотреть свою диету и добавить больше продуктов с высоким содержанием магния, кальция, цинка, фтора. Желательно дополнительно употреблять витаминно-минеральный комплекс.
- При выявлении ослабления связок и смещения сустава нужно отказаться от профессионального спорта и избегать чрезмерных нагрузок.
- Наличие слабости, щелчков и болевых ощущений в коленях является поводом для обращения к специалисту и прохождения или . Никогда не откладывайте консультацию и диагностику, так как болезнь успешно лечится на начальной стадии.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| УЗИ двух симметричных суставов (кроме тазобедренных) | 4 000 |
| МР томография коленного сустава (1 сустав) | 7 000 |
- Остеоартроз
- Натоптыши
Причем здесь я?
Все очень просто. Мы работали с Людмилой в одной больнице. Она решила «поплакать» мне о случившемся. Я же предложил протестировать сустав.
Оказалось, имел место гемартроз – скопление крови в суставе. Сустав был напряженный и болезненный при пальпации. Рентген сустава не выявил особой патологии. УЗИ сустава показало признаки отека и ущемления синовиальной оболочки. Самые главные находки меня ждали при т.н. физикальном (клиническом) обследовании сустав. Обнаружилась травма связок колена. Но, самое главное в этой истории оказалось то, что была сохранена двигательная функция сустава. Иными словами, «порванный» мениск не блокировал сустав, его подвижность не была нарушена. Это давало шанс на лечение колена без операции.
Как сохранить суставы здоровыми
- Контролировать массу тела, люди с ожирением больше подвержены развитию суставных патологий.
Интересный факт! Ученые выяснили, что снижение веса хотя бы на 10%, уменьшает риск развития заболевания тазобедренного сустава на 45-50%.
Для здоровья нужна физическая нагрузка, однако умеренная. Кроме того нужно научиться правильно поднимать тяжести без вреда для опорно-двигательного аппарата.
Для здоровья суставов значение имеет сбалансированное питание. Необходимо употреблять продукты, богатые на Омега-3, кальций, витамины А и В. Отличным дополнением станут биологически активные добавки в составе которых коллаген и гиалуроновая кислота.
Бурсит коленного сустава: лечение народными средствами.
Лечение народными средствами будет эффективно только в комбинации с медикаментозным лечением. Такие комплексные методы подобрать может только профессиональный доктор.
Чаще всего используются следующие методы:
- Настойки. Растворить 1 чайную ложку прополиса в 50 мл спирта. Настаивать в холодном месте от 3 до 5 дней. На основе такой настойки делают компрессы и примочки.
- Маски. Натереть лук и мыло, смешать, затем добавить мед. Консистенцию равномерно распределить на воспаленный участок, накрыть полиэтиленом, а затем тканью и оставить на 6-8 часов.
- Ледяные компрессы. Завернуть в теплую ткань лед и прикладывать к очагу воспаления.
Не забудьте проконсультироваться со специалистом перед применением народных методов лечения.
Топ 3 продуктов для поддержки коленного сустава
А теперь расскажем о том, что нужно употреблять, чтобы колени не болели.
Первый продукт, защитник суставов – омега-3 кислоты
Комплекс полиненасыщенных жирных кислот омега-3 вы можете найти, например, в мякоти рыб лососевых пород. Эти кислоты помогают нам бороться с оксидативным стрессом, который является одним из «ускорителей» повреждения суставов.
Смело добавляйте в меню:
- сардины;
- скумбрию;
- тунец;
- горбушу;
- лосось.
Употребляйте свежую рыбу в печённом или вареном виде. Рыбные консервы не подойдут, потому что из-за консервантов у нас и возникает тот самый оксидативный стресс.
Внимание!
Омега-3 – это не рыбий жир, который получают из печени трески и дают детям. Рыбий жир может усилить воспаление в суставах. От него лучше отказаться.
Второй продукт – коллаген
Коллаген хряща – это белок. Чтобы клетки могли «залатать дыры» в хряще, Вам надо добавить в меню белок – как животный, так и растительный.
Коллаген для коленей помогут собрать:
- нежирное мясо;
- рыба;
- молочные продукты;
- бобовые.
Третий продукт – сера
У людей с болью в суставах меньше серы в организме, чем у здоровых. Все дело в том, что сера расходуется очень быстро. Если нужно «построить» новый коллаген, ускорить обмен веществ и повысить выносливость организма, на помощь приходит сера.
Пополнить запасы полезной для организма серы Вы сможете при помощи следующих продуктов:
- яйца;
- курица;
- сыр;
- гречка;
- молоко;
- капуста;
- кунжут;
- орехи;
- соя.
Важно!
Если из-за боли в колене Вы решите беречь сустав и будете вести сидячий образ жизни, то сделаете только хуже. Чем меньше Вы двигаетесь, тем хуже питается хрящ. А он питается во время движения, когда вода из хряща перемещается в полость сустава и пропитывается полезными веществами. Когда Вы прекращаете нагрузку, вода вместе с питательными компонентами направляется обратно в хрящ.
Разрыв передней крестообразной связки.
Связки придают стабильность коленному суставу и удерживают его в правильном положении во время движений. Наиболее часто повреждаемой связкой, требующей оперативного вмешательства, является передняя крестообразная связка (ПКС). Данная связка представляет собой прочный тяж соединительной ткани, который направляется от передней поверхности голени к задней поверхности межмыщелковой вырезки наружного мыщелка бедра. ПКС обеспечивает передне-заднюю, ротационную стабильность, является важным элементом проприоцепции в чувствительной цепи (проприоцепция – способность воспринимать положение и перемещение в пространстве собственного тела или его отдельных сегментов).
Клиническими проявлениями разрыва ПКС являются: боль, ограничение движений в коленном суставе, отек, гемартроз (кровь в суставе), покраснение области сустава. При небольших повреждениях данные проявления минимальны, отек и гемартроз могут не развиваться. При осмотре врач проверяет состоятельность связочного аппарата, выполняя некоторые тесты на стабильность сустава.
Выделяются несколько степеней разрыва ПКС, исходя из количества поврежденных волокон и величины смещения голени:
- I степень – частичный разрыв, при котором повреждается незначительная часть волокон, а общая анатомия ПКС сохраняется. Такую степень повреждения еще называют растяжением, но данный термин не совсем корректен, так как связка не растягивается, а происходит неполный разрыв ее волокон.
- II степень – повреждение около 50% волокон, но анатомическая целостность еще сохраняется, при этом длина связки увеличивается. Нестабильность 1+.
- III степень – полный разрыв, нарушение целостности всех волокон, что приводит к нарушению анатомии ПКС и нарушению функций сустава. Нестабильность от 2+ до 3+.
Для инструментальной диагностики используется рентгенография с целью исключить возможную костную патологию, а для непосредственной визуализации связочного повреждения применяется МРТ. Сравнивая клинические проявления с результатами исследований принимается решение о необходимости операции.
Операция выполняется с помощью артроскопии. Восстановление собственной разорванной связки в настоящее время малоприменимо. Однако работы по сохранению своей ПКС набирают обороты. В большей степени распространена пластика передней крестообразной связки из сухожилий пациента различных локализаций нижней конечности (сухожилия «гусиной лапки», сухожилие длинной малоберцовой мышцы, собственная связка надколенника, сухожилие 4-хглавой мышцы бедра).
В послеоперационном периоде рекомендуется ходьба с костылями без опоры на ногу в течение 2-3 недель, фиксация коленного сустава в туторе (ортез, который не дает согнуть колено), компрессионные чулки, занятия с реабилитологом, курс антибиотиков, обезболивающие и противовосталительные препараты.
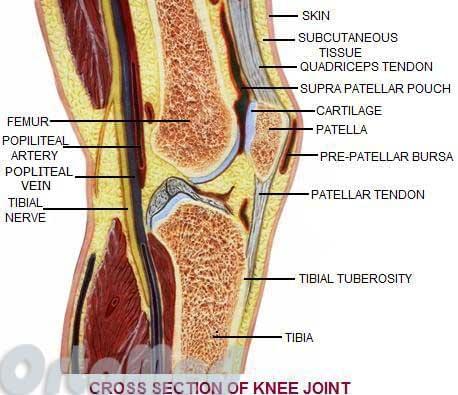
Строение колена человека
Коленный сустав является одним из наиболее сложных суставов человека. Он состоит из сочленения бедренной, большеберцовой костей и надколенника (чашечки).
Дистальный (нижний, наиболее удаленный от тела) конец бедренной кости представлен медиальным (внутренним) и латеральным (наружным) мыщелками.
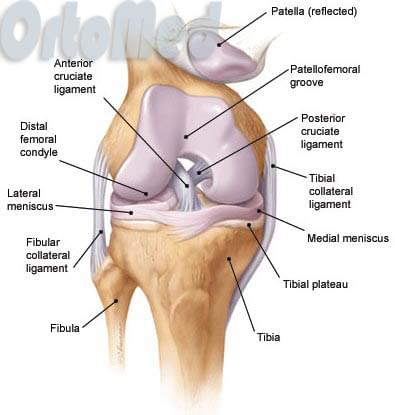
Вид коленного сустава спереди (надколенник или коленная чашечка отведена вверх и кнутри).
Проксимальная (верхняя, наиболее ближняя к телу) часть большеберцовой кости также состоит из наружнего и внутреннего мыщелков, между ними — межмыщелкового возвышения, являющегося местом прикрепления крестообразных связок.
Вид коленного сустава сбоку (в сагитальной плоскости через центр сустава).
Мыщелки бедренной и большеберцовой костей разные по форме и не соответствуют друг другу. Для увеличения их конгруэнтности (соответствия) на мыщелках большеберцовой кости располагаются мениски (наружный и внутренний, которые в центральной части фиксированы к межмыщелковому возвышению, а поперечной связкой — друг к другу спереди. С боковых сторон мениски плотно фиксированы к капсуле сустава.
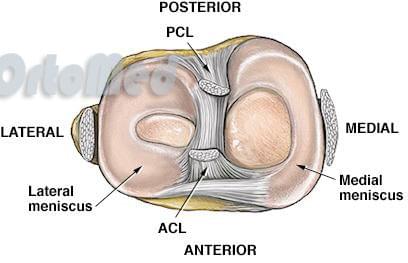
Вид на большеберцовую кость сверху (видны мениски, боковые связки, места прикрепления крестообразных связок).
При движениях в коленном суставе мениски смещаются в передней-заднем направлении, причем наружным мениск менее фиксирован и имеет большую амплитуду смещения, а внутренний — фиксирован больше наружного. Поэтому, при резком движении в коленном суставе наружный мениск благодаря своей подвижности повреждается реже, чем более фиксированный внутренний.
Частые болезни, их причины и проявления
Самые часты патологии колена — травмы из-за чрезмерного действия механических факторов и дегенеративные изменения. Сюда относят переломы, разрывы связок и сухожилий, артрозы. Благодаря функциональным особенностям чаще всего повреждается не латеральный, а медиальный мениск. Проявляются травмы болью в покое и при движении, отечностью области, локальным покраснением кожи. При разрыве связок или менисков, появляется ограниченность движения в определенной плоскости и синдром «выдвижного ящика», когда голень возможно сместить вперед или назад.
К воспалительным патологиям, которые развиваются из-за действия патогенных агентов, относят артриты, бурситы, артрозы и другое. Иногда болезни могут быть результатом действия микроорганизмов, аутоиммунных процессов, нарушения метаболизма или развиваться на фоне травм. Нередко внутренние поражения вызывают скопление жидкости в суставе. Кроме локальных изменений (боли, припухлости, красноты, отечности), возникают и системные проявления в виде лихорадки, упадка сил и утомляемости. Специфические заболевания имеют свои характерные проявления.
Лечебная физкультура при бурсите коленного сустава.
Метод лечения с помощью ЛФК помогает нормализовать двигательно-опорный потенциал ноги. Обычно курс такой терапии длится от 2 до 6 месяцев.
Наиболее эффективные упражнения из положения лежа:
Подъемы ноги. Здоровую ногу необходимо согнуть в колене
Ногу с воспаленным суставом осторожно поднять на 20 сантиметров. Такое положение удерживать 5 секунд
Вернуться в исходную позу. Выполнить 10 подъемов.
Сокращение мышц ягодицы (изометрическое). Удерживать напряжение около 5 — 8 секунд. Выполнить 10 сокращений.
Выполнение движений стопами к себе и от себя. Выполнять лежа, не отрывая пятки от пола. Стопы раздвигать в разные стороны. Повторить движения 10-12 раз.
Комплекс более сложных упражнений из положения стоя:
- Подъем выпрямленной ноги с воспалением вперед (угол 45 градусов). Задержать на 5 секунд, затем расслабить. Выполнить 5-7 повторений.
- Отведение ноги с воспаленным участком в сторону (плавно). Выполнить 5-7 повторений.
- Полуприседы возле стула. Выполнить 3-5 повторений.
В результате выполнения курса лечебной физкультуры пациенты полностью выздоравливают, а также предотвращают повторное возникновение болезни.
Симптомы гонартроза
Типичными для гонартроза являются следующие симптомы:
- Боль в коленных суставах при подъеме по лестнице или ходьбе по неровной поверхности
- Боль и скованность в коленных суставах после длительного отдыха, которые исчезают/уменьшаются по мере расхаживания
- Боли в коленных суставах усиливаются после интенсивных нагрузок
- Возможны отеки коленных суставов
- При выраженном процессе во время сгибания / разгибания коленного сустава может быть слышен характерный хрустящий звук
- Специфические ноющие боли в коленях возникают в холодную и дождливую погоду
По мере прогрессирования гонартроза частота появления симптомов и их выраженность нарастает. Боль в суставах может возникать даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается.1
Рентгеноанатомия
Рис. 5. Схема рентгенограмм костей голени (а — прямая проекция, б — боковая проекция): 1 — уплотнение костной ткани на месте бывшего эпифизарного хряща; 2 — латеральный мыщелок большеберцовой кости; 3 — медиальный мыщелок большеберцовой кости; 4 — межмыщелковое возвышение большеберцовой кости; 5 — бугристость большеберцовой кости; 6 — разрежение костной ткани в проекции переднего межмыщелкового поля; 7 — поперечные полосы уплотнения в области метафизов большеберцовой кости; 8— передний край большеберцовой кости; 9 — подколенная линия; 10 — гребешки большеберцовой и малоберцовой костей в местах прикрепления межкостной перепонки; 11 — гребешок на месте прикрепления большеберцовых мышц; 12 — лодыжки.
Рентгенологическое исследование костей Голени проводят, как правило, путем рентгенографии (см.) в двух типичных проекциях — прямой и боковой. Рентгенография позволяет судить о контурах скелета Г., определить отделы ее костей (диафизы, эпифизы) и их структуру (рис. 5). В диафизах на снимке четко дифференцируются собственно диафизарная часть с костномозговой полостью, заключенной в компактную костную ткань, и метафизы, построенные из губчатой кости, одетой хорошо выраженным компактным (корковым) слоем. До завершения роста скелета отчетливо видна граница между метафизом и эпифизом — полоска просветления на месте метафизарного хряща. По мере его окостенения зона просветления суживается и, наконец, исчезает, так что четкая граница между эпифизом и метафизарной частью диафиза перестает определяться или же на месте бывшего просветления остается полоса уплотнения губчатой ткани. В эпифизах снимок обнаруживает более ячеистое по сравнению с метафизом строение губчатого вещества кости и меньшую толщину компактного слоя. У детей в зависимости от возраста эпифизы костей Г. либо не видны на рентгенограмме, либо выявляются лишь ядра окостенения в них. У новорожденного только в проксимальном эпифизе tibiae, вблизи от суставной поверхности, имеется ядро окостенения, со временем образующее мыщелки и межмыщелковое возвышение. На 13— 15-м году жизни возникает второе (добавочное) ядро вблизи метафиза. Разрастаясь, оба ядра сливаются, образуют бугристость большеберцовой кости; полное окостенение проксимального эпифиза и сращение его с диафизом происходит в возрасте 20—24 лет. В дистальном эпифизе tibiae ядро окостенения обнаруживается на 2-м году жизни, полное окостенение и сращение с диафизом наступает в возрасте около 18 лет. В дистальном эпифизе малоберцовой кости окостенение начинается на 2-м, в проксимальном — на 4-м году жизни; между 20-м и 24-м годами оба эпифиза сливаются с диафизом. У девушек процессы окостенения завершаются раньше, чем у юношей.
На прямом снимке Г. у некоторых лиц обнаруживают как бы участок разрежения кости под межмыщелковым возвышением, который может быть ошибочно принят за очаг патологического процесса, хотя в действительности он связан с уменьшением общей толщины эпифиза за счет переднего и заднего межмыщелковых полей. Трехгранный диафиз fibulae иногда слегка скручен в виде спирали, так что толщина его компактного слоя на снимке представляется неравномерной, напоминая картину остеопериостита. Канал питающей артерии большеберцовой кости (a. nutricia) дает на боковом снимке изображение косо идущей щели в компактном слое задней поверхности диафиза, иногда симулируя трещину кости. Некоторые индивидуальные особенности — большая толщина переднего края большеберцовой кости, значительно выраженные костные гребешки в местах прикрепления межкостной перепонки, мышц, сухожилий — могут быть приняты за периостальные наслоения.
Чем лечить больные колени
При диагностике заболевания следует уделить огромное значение причине появления боли в суставе, так как ей могла предшествовать травма или болезнь.
В первом случае, когда происходит повреждение нижних конечностей, следует не медлить и обратиться к врачу за медицинской помощью. Для установления диагноза специалист ознакомится с описанием болевых ощущений и событием, которое вызвало травму опорно-двигательного аппарата. Проведет первичный осмотр и при необходимости направит на обследование. Для пациентов клиники наши специалисты разработают индивидуальный комплекс процедур, который вернет к привычному образу жизни.
Во втором случае чаще всего диагностируют артроз коленного сустава, который развивается на фоне ранее полученных травм, инфекций, воспалительных процессов или избыточной массы тела.
Распространенные сопутствующие признаки:
- Болевые ощущения;
- Хруст или щелчки в суставе;
- Скованность при движениях;
- Отек и рипухлость.
При наличии симптомов артроза необходимо пройти тщательную диагностику, что бы установить причину заболевания и стадию его развития. Исходя из полученных результатов, опытные врачи поставят верный диагноз и составят персональную программу лечения и реабилитации. Кроме того, каждого пациента проконсультируют в вопросе, а чем снять боль в коленях при артрозе?
В медицинском центре для точной диагностики используют:
- Рентгенографию;
- МРТ;
- Ультразвуковое исследование;
-
Анализы.
3. Артриты и артрозы
https://youtube.com/watch?v=to9eW1rYb-I
Артриты – это изменения в суставе из-за воспалительной реакции. Чаще всего воспаление поражает синовиальную оболочку, которая богата сосудами. При воспалении оболочка сильно отекает и начинает выделять воспалительную жидкость.
Чтобы не перепутать артрит с другими патологиями, запомните его 5 типичных признаков:
- пульсирующая, распирающая боль в покое и при движении;
- покраснение кожи;
- припухлость сустава;
- горячая кожа вокруг сустава;
- ограничение движения в колене.
Зная эти признаки, Вы легко отличите артрит от артроза.
Артроз – это невоспалительное поражение сустава. При артрозе ткани постепенно разрушаются по двум причинами – колено испытывает нагрузку, которую не может выдержать, либо из-за различных болезней нарушается структура хряща и он становится хрупким.
В отличие от артрита, при артрозах жидкости внутри сустава не хватает, поэтому колено не отекает, а «хрустит».
Артроз можно узнать по «стартовым болям», которые появляются в самом начале движения и проходят через 10 – 15 минут, если продолжать двигаться.
Внимание!
Лечение артрита и артроза отличается. При артрите врачи назначают антибиотики, противовоспалительные препараты или иммунодепрессанты. При артрозах помогает физиотерапия и препараты, ускоряющие заживление и замещающие внутрисуставную жидкость.
Когда может возникнуть ноющая боль в колене: факторы риска
Тупая, ноющая боль в передней части колена, усиливающаяся при поднимании по лестнице, наклонах или приседаниях, может быть спровоцирована пателлофеморальным болевым синдромом.
В этом случае боль обусловлена отеком и раздражением суставных структур, включающих связки и сухожилия, которые удерживают коленную чашечку и хрящ под ней. Пателлофеморальный болевой синдром может возникать по нескольким причинам, включая избыточную нагрузку на сустав, травмы и возрастной износ.
Другими возможными причинами ноющей боли в правом колене могут быть:
- Разрыв мениска. Происходит при резком скручивающем движении или сильном ударе по колену.
- Инфрапателлярный бурсит. Это воспаление бурс (небольших амортизирующих мешочков с жидкостью, локализующихся под коленной чашечкой). Воспаляться и вызывать боль могут как поверхностные, так и глубокие бурсы. Поверхностный инфрапателлярный бурсит встречается у людей, чья работа требует, чтобы они становились на колени, например, уборщицы или строители. Глубокий инфрапателлярный бурсит может возникать при систематических тяжелых нагрузках (при занятиях спортом или в ходе профессиональной деятельности).
- Киста Бейкера. Также называется подколенной кистой. Это заполненная жидкостью капсула, которая вызывает давление и тупую ноющую боль в колене. Боль усиливается при полном сгибании или разгибании сустава. Причины и факторы риска кисты Бейкера точно неизвестны.
- Артрит. Еще одна возможная причина ноющей боли в колене. Дополнительными симптомами являются отек и тугоподвижность сустава. Возраст, ожирение, спортивные нагрузки – являются основными факторами риска развития артрита.
14. Неправильное питание
Суставам вредна пища, вызывающая оксидативный стресс. Суть этого стресса в том, что некоторые продукты заставляют организм вырабатывать много веществ, стимулирующих воспаление. Куда бы эти вещества ни попали, там начнется разрушение тканей. При таком «настрое» организма обычный бег трусцой по утрам может стать началом повреждения коленного хряща.
Вот список продуктов, которые могут усилить боль в колене:
- Перегретые жиры. Например, растительное масло, на котором Вы готовите свой любимый хрустящий картофель или аппетитные пирожки, рыбные и куриные палочки, при перегревании превращается в мощный окислитель. Из-за него воспаление в суставе протекает интенсивнее.
- Сахар. Глюкозе радуются не только сладкоежки, но и вредные бактерии, которые инфицируют сустав. Сахар нужно употреблять в меру. Помните, что сахар превращается в жир, а жир – это нагрузка на Ваши колени.
- Глютен. Хлеб, каши из злаков, пиво и вафли – все это источники глютена. Чрезмерное употребление этих продуктов может вызвать боль в коленях. У людей с чувствительностью к глютену кишечник начинает, как бы, «протекать» и пропускает все токсины и бактерии в кровь. Если у Вас хронический артрит, исключите продукты с глютеном, чтобы уменьшить боль в коленях.