Лихорадка неясного происхождения
Содержание:
- Введение
- Лихорадка неясного генеза: причины
- Профилактика ГЛПС
- Лихорадка в процентах
- Список использованной литературы
- Симптомы
- Лечение Лихорадки Западного Нила:
- Комментарий врача
- Лечение лихорадки неясного генеза
- Лекарства
- Формы
- Как избавиться от лихорадки?
- Лечение
- Диагностика и лечение лихорадки в клинике АО «Медицина» в Москве
- Что такое Лихорадка Западного Нила —
- Диагностика заболевания: как измерить температуру
- Что такое ГЛПС
- Профилактика Ку-лихорадки:
- Что провоцирует / Причины Геморрагических лихорадок:
- Диагностика лихорадки неясного генеза
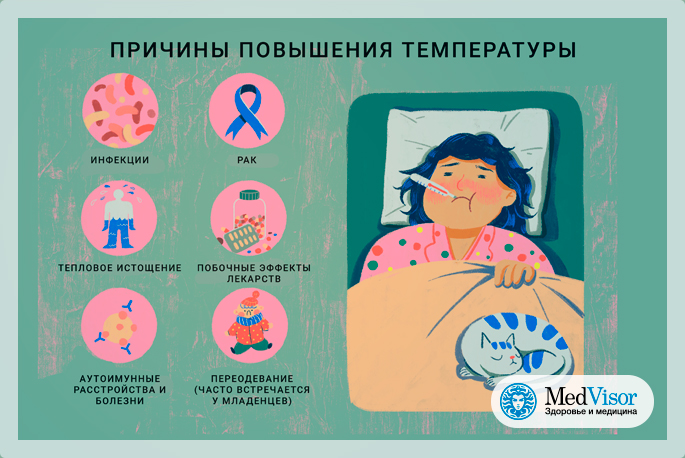
Введение
В практике врача нередко бывают пациенты, у которых наиболее ярким, первым и основным проявлением болезни является повышенная температура тела. У одних она не превышает 38 °C (субфебрилитет), у других составляет ≥38 °C (лихорадка). Последняя, прежде всего, свидетельствует о наличии в организме инфекции (бактерии, вирусы, грибы, простейшие, гельминты). Реже причиной лихорадки являются иммунодефицитные состояния (в итоге приводящие к инфекции), собственно заболевания иммунной системы (на которые также легко наслаивается инфекция). Все остальные причины достаточно редки. Нормальная температура тела колеблется в течение суток в пределах 0,5–1,0 °C (в аксиллярной ямке — 36,5–37,5 °C). Утром температура тела минимальна, к вечеру она повышается. У 45–50% детей максимальная суточная ректальная температура достигает 37,8 °C. Аксиллярная температура ниже ректальной на 0,5–0,6 °C, но фебрильная аксиллярная температура обычно соответствует фебрильной ректальной (Luszczak M., 2001; Hay W. et al. (Eds.), 2003). Колебания температуры тела зависят от возраста (у младенцев она неустойчива; у стариков — ниже, чем у здоровых молодых людей), времени суток (ранним утром ниже, днем выше), уровня физической активности, температуры и влажности окружающей среды, физиологического состояния организма (овуляция). Ношение очень теплой одежды, высокая температура окружающей среды, прием горячей ванны, занятия физическими упражнениями повышают температуру тела на 1–1,5 °C. Горячая еда или напитки повышают температуру в полости рта, поэтому оральную температуру измеряют через 30 мин после еды.
Лихорадка неясного генеза: причины
Лихорадка является ответной реакцией организма на болезнь. Её можно рассматривать как наиболее раннее клиническое проявление широкого спектра заболеваний различной природы. Последнее серьёзно затрудняет постановку диагноза и требует комплексной диагностики. Повышение температуры на период менее семи дней нередко является признаком инфекционных процессов, а более семи – куда более серьёзных болезней. Нередки случаи, когда причину лихорадки установить не удаётся, но бывает и так, что она заключается в атипичной форме обычной болезни.
| Возможные причины ЛНГ | Патологические состояния |
| Инфекции и воспаления | Они могут быть локальными и генерализованными, на их долю приходится до половины от всех случаев выявления. К ним относят:
|
| Новообразования злокачественной этиологии | На их долю приходится около трети от всех случаев. К ним относят:
|
| Системные воспалительные патологии соединительной ткани | Их доля не превышает 20%. К ним относят:
|
| Другие патологические состояния | Охватывают долю от десяти до двадцати процентов и могут заключаться в нарушениях обмена веществ, врождённых заболеваниях, передающихся по наследству, и лихорадках психогенного характера. |
| Патологии, не поддающиеся диагностике | Их доля составляет около 10%, а сами они заключаются в опухолевых образованиях злокачественной этиологии, а также повышениях температуры после приёма антибактериальных препаратов. |
Профилактика ГЛПС
Основной способ предотвращения хантавирусных инфекций — это борьба с грызунами. По возможности нужно контролировать их популяции вблизи дома или дачи и не допускать их проникновения внутрь. Необходимо избегать контакта с животными и продуктами их жизнедеятельности. При уборке и дезинфекции помещений, зараженных грызунами, соблюдать меры безопасности, надевать маску и перчатки.
Люди, переболевшие геморрагической лихорадкой с почечным синдромом, приобретают стойкий иммунитет к болезни, случаев повторного заражения врачи не зафиксировали.
Вакцины против штаммов хантавируса пока используют только в Китае и Корее. В России совместно с корейскими учеными разрабатывается бивалентная вакцина, она объединяет европейский и азиатский штаммы. Но препарат еще не прошел всех необходимых испытаний .
Лихорадка в процентах
Сложнее обстоят дела, когда врачи сталкиваются с заболеванием, именуемым «лихорадка неясного генеза» (ЛНГ).
В отличие от простого повышения температуры тела лихорадка характеризуется нарушением деятельности всех систем организма. Может появиться учащенное сердцебиение, обильная потливость, боли в суставах и мышцах, , отсутствие аппетита, повыситься артериальное давление.
О ЛНГ можно говорить в том случае, когда лихорадка является основным или единственным признаком заболевания, температура тела достигает 38 градусов по Цельсию и выше, держится на протяжении трех и более недель, при этом диагноз остается неясным даже после проведения недельного обследования с использованием рутинных (общепринятых) методов.
Врачам приходится иметь дело с разнообразной патологией, которая может быть обозначена вначале как ЛНГ. При более подробном обследовании до 50% случаев приходится на инфекционно-воспалительные процессы; 20-30% — на опухоли; сложная для диагностики патология, объединенная названием «системные поражения соединительной ткани» составляет от 10% до 20%; на различные по происхождению заболевания выпадает еще 10-20%; а на долю нерасшифрованных лихорадок остается 5-10%.
Список использованной литературы
- Мельникова М.А. (2010) Острые респираторные инфекции с синдромом бронхообструкции у детей первых 3 лет жизни и показатели его рецидивирования. Автореф. дис. … канд. мед. наук, Москва, 103 с.
- Baskin M.N. (1993) The prevalence of serious bacterial infections by age in febrile infants during the first 3 months of life. Pediatr. Ann., 22(8): 462–466.
- Beers M., Berkow R. (Eds.) (1999) The Merck Manual of diagnosis and therapy. Merck Research Laboratories, New York.
- Chiu C.H., Lin T.Y., Bullard M.J. (1997) Identification of febrile neonates unlikely to have bacterial infections. Pediatr. Infect. Dis. J., 16(1): 59–63.
- Czaykowski D., Fratarcangelo P., Rosefsky J. (1994) Evaluation of the antipyretic efficacy of single dose ibuprofen suspension compared to acetaminophen elixir in febrile children. Pediatr. Res., 35: 4 (Pt. 2): Abstr. 829.
- Hay W., Hayward A., Lewin M. (Eds.) (2003) Current pediatric diagnosis and treatment. 16th ed. McGraw Hill, New York, p. 237–239.
- Illing S., Classen M. (2000) Klinik Leitfaden. Pädiatrie 5 (neu bearbeitete Auflage). Urban & Fiescher, Muenchen, s. 161.
- Jaskiewicz J.A., McCarthy C.A., Richardson A.C. et al. (1994) Febrile infants at low risk for serious bacterial infection—an appraisal of the Rochester criteria and implications for management. Febrile Infant Collaborative Study Group. Pediatrics, 94(3): 390–396.
- Leduc D., Woods S.; Canadian Paediatric Society, Community Paediatrics Committee (2012)Temperature measurement in paediatrics (http://www.cps.ca/en/documents/position/temperature-measurement).
- Luszczak M. (2001)Evaluation and management of infants and young children with fever. Am. Fam. Physician., 64(7): 1219–1226.
- Manley J., Taddio A. (2007) Acetaminophen and ibuprofen for prevention of adverse reactions associated with childhood immunization. Ann. Pharmacother., 41(7): 1227–1232.
- Nabulsi M.M., Tamim H., Mahfoud Z. et al. (2006) Alternating ibuprofen and acetaminophen in the treatment of febrile children: a pilot study . BMC Med., 4: 4.
- National Collaborating Centre for Women’s and Children’s Health (2007) Feverish illness in children. Assessment and initial managementin children younger than 5 years. RCOG Press, London, 142 р.
- Noyola D.E., Fernandez M., Kaplan S.L. (1998) Reevaluation of antipyretics in children with enteric fever. Pediatr. Infect. Dis. J., 17(8): 691–695.
- Siegenthaler W. (Hrsg.) (1993) Differentialdiagnose innerer Krankheiten. 17 (neu bearbeitete Auflage), Georg Thieme Verlag, Stuttgart.
- Sullivan J.E., Farrar H.C., the Section on Clinical Pharmacology and Therapeutics and Committee on Drugs (2011)Fever and Antipyretic Use in Children. Pediatrics, 127: 580.
- Walsh A., Edwards H., Fraser J. (2007) Over-the-counter medication use for childhood fever: a cross-sectional study of Australian parents. J. Paediatr. Child. Health, 43(9): 601–606.
- World Health Organization (1993) The management of fever in young children with acute respiratory infections in developing countries. WHO/ARI/93.90, Geneva.
Публикация подготовлена по материалам, предоставленным компанией «Рекитт Бенкизер»: Делягин В.М. (2011) Лихорадка. Многообразие причин и сложность решения. Consilium medicum, 4: 49–52.
Полная информация о лекарственном средстве содержится в инструкции для медицинского применения.
Симптомы
При незначительном повышении температуры человек не ощущает неудобств и продолжает вести привычный образ жизни. Редко может возникать чувство дискомфорта из-за разницы температур и чувство тяжести в области головы. При повышении температуры до 38,0 °С и более появляются характерные «лихорадочные» симптомы:
- покраснение кожи лица и тела;
- воспаленный блеск глаз, вызванный усиленным слезоотделением;
- интенсивное потоотделение, связанное с попыткой организма снизить возросшую температуру;
- головная боль;
- ломота в мышцах и суставах;
- снижение аппетита;
- учащенное дыхание;
- сонливость, малоподвижность.
У детей может наблюдаться различное течение лихорадочного процесса. Для «красной» лихорадки характерно незначительное ухудшение состояния, сохранение комфортной температуры конечностей и относительно стабильное самочувствие. При «белой» лихорадке ребенок становится вялым, его кожа бледнеет и приобретает синюшный оттенок, пульс становится чаще, а артериальное давление — выше.
Лечение Лихорадки Западного Нила:
В остром периоде заболевания больные нуждаются в постельном режиме. Им назначают витамины и другие общеукрепляющие средства. При выраженном менингеальном синдроме показана повторная спинномозговая пункция и терапия стероидными гормонами. Специфического лечения нет. Проводят патогенетическую и симптоматическую терапию.
Прогноз. Заболевание имеет склонность к волнообразному течению. Могут наблюдаться 1-2 рецидива болезни (с интервалом в несколько дней). Первая волна характеризуется чаще всего серозным воспалением оболочек мозга, вторая — поражением сердца, третья — катаральными явлениями. Течение заболевания доброкачественное. Несмотря на длительную астению в периоде реконвалесценции, выздоровление полное. Остаточных явлений и летальных исходов не наблюдается.
Комментарий врача

Анна Цыганкова, старший врач-консультант медицинской компании BestDoctor
При каких симптомах нужно незамедлительно обратиться к врачу?
В начале болезни симптомы напоминают грипп. Беспокоят общие жалобы на лихорадку, которая сопровождается слабостью, головной и мышечной болью. Поскольку эта лихорадка геморрагическая, может быть конъюнктивит, мелкоточечная сыпь по типу кровоизлияний на коже и слизистых. В последующие дни может присоединиться боль в пояснице и нарушения зрения — по типу тумана или сетки перед глазами. Резко возникшее нарушение зрения — всегда повод незамедлительно обратиться к врачу. Самый опасный этап болезни — второй, когда на 5–11 сутки уменьшается количество мочи. Это должно насторожить пациента.
Но стоит помнить, что на фоне лихорадки часть жидкости уходит с потом через кожу и количество мочи уменьшается. Если пациент активно пьет и при этом стал выделять меньше мочи — это повод обратиться к доктору. Особенно если за последний месяц-два был на даче, в частном доме, а также знает о факте возможного контакта с грызунами.
Каковы возможные последствия? Осложнения?
Самое опасное осложнение — это почечная недостаточность. Если пациент вовремя обратился за медицинской помощью, она обратима. Может потребоваться заместительная почечная терапия — гемодиализ, его проводят в отделении реанимации, а затем постепенно функция почек восстанавливается. Также может развиваться гепатит, кровоизлияния в различные органы, что может нарушить их функцию.
Лечение лихорадки неясного генеза
В том случае, если состояние пациента с лихорадкой стабильное, в большинстве случаев следует воздержаться от лечения. Иногда обсуждается вопрос о проведении пробного лечения пациенту с лихорадкой (туберкулостатическими препаратами при подозрении на туберкулез, гепарином при подозрении на тромбофлебит глубоких вен, легочную эмболию; антибиотиками, закрепляющимися в костной ткани, при подозрении на остеомиелит). Назначение глюкокортикоидных гормонов в качестве пробного лечения оправдано в том случае, когда эффект от их применения может помочь в диагностике (при подозрении на подострый тиреодит, болезнь Стилла, ревматическую полимиалгию).
Крайне важно при лечении пациентов с лихорадкой иметь информацию о возможном ранее приеме лекарственных препаратов. Реакция на прием медикаментов в 3-5% случаев может проявляться повышением температуры тела, причем быть единственным или главным клиническим симптомом повышенной чувствительности к лекарствам
Лекарственная лихорадка может появиться не сразу, а через некоторый промежуток времени после приема препарата, и ничем не отличаться от лихорадок другого генеза. Если есть подозрение на лекарственную лихорадку, требуется отмена данного препарата и наблюдение за пациентом. При исчезновении лихорадки в течение нескольких дней причина считается выясненной, а при сохранении повышенной температуры тела (в течении 1 недели после отмены медикамента) лекарственная природа лихорадки не подтверждается.
Существуют различные группы препаратов, способных вызвать лекарственную лихорадку:
- противомикробные препараты (большинство антибиотиков: пенициллины, тетрациклины, цефалоспорины, нитрофураны и др., сульфаниламиды);
- противовоспалительные средства (ибупрофен, ацетилсалициловая к-та);
- лекарственные средства, применяемые при заболеваниях ЖКТ (циметидин, метоклопрамид, слабительные, в состав которых входит фенолфталеин);
- сердечно-сосудистые лекарственные препараты (гепарин, альфа-метилдопа, гидралазин, хинидин, каптоприл, прокаинамид, гидрохлортиазид);
- препараты, действующие на ЦНС (фенобарбитал, карбамазепин, галоперидол, хлорпромазин тиоридазин);
- цитостатические препараты (блеомицин, прокарбазин, аспарагиназа);
- другие лекарственные препараты (антигистаминные, йодистые, аллопуринол, левамизол, амфотерицин В).
Источник
Лекарства
Фото: lecheniebolezney.com
В лечении лихорадки применяются нестероидные противовоспалительные средства (НПВС), которые обладают жаропонижающим, противовоспалительным и анальгезирующим эффектами. Для снижения температуры предпочтение отдается препаратам с выраженным жаропонижающим эффектом.
К ним относятся:
Парацетамол. Препарат с выраженным жаропонижающим эффектом, за счет которого происходит снижение температуры. Хорошо переносится как детьми, так и взрослыми, поэтому часто назначается для лечения лихорадки
Но важно помнить, что длительное применение парацетамола в больших дозах оказывает токсическое действие на печень. Поэтому перед приемом препарата необходимо проконсультироваться с врачом и не допустить превышение максимально рекомендованной дозы
Парацетамол входит в состав многих порошков (Терафлю, ОРВИколд, Фервекс и т.д).
Аспирин. До сих пор не теряет актуальность из-за своей дешевизны и небольшой токсичности. Но важно помнить, что у детей до 12 лет аспирин противопоказан из-за возможности развития синдрома Рея. Этот синдром характеризуется тяжелой энцефалопатией и токсическим поражением печени, зачастую приводит к летальному исходу.
Ибупрофен. Выпускается в форме таблеток, сиропа, суспензии, ректальных свечей. Применяется как у взрослых, так и у детей. Обладает умеренным жаропонижающим, противовоспалительным и обезболивающим эффектами. Имеются данные, что ибупрофен способен стимулировать иммунную систему и повышать защитные свойства организма за счет влияния на выработку эндогенного интерферона. В лечении лихорадки уступает парацетамолу, поэтому является препаратом второй линии.
Так как все НПВС в большей или меньшей степени способны влиять на слизистую оболочку желудочно-кишечного тракта с дальнейшим развитием гастрита и язвенной болезни, рекомендуется прием препаратов данной группы исключительно после еды.
Формы
В зависимости от изменений температурных показателей, субфебрилитет классифицируется следующим образом.
Перемежающаяся лихорадка — температура сначала немного понижается, а затем снова повышается, и такое чередование длится на протяжении нескольких дней.
- Ремитирующая — температура в течении суток колеблется больше, чем на 1°C.
- Волнообразная лихорадка — у пациента наблюдается чередование нормальной температуры с постоянным и ремитирующим состоянием.
- Постоянная лихорадка — о ней говорят, когда температура постоянно повышена, и, практически, не изменяется в течении суток.
Есть еще лихорадка неясного происхождения(генеза), причины которой выяснить врачам не удается. В этом случае отмечается повышение температуры до 38°C в период от трех неделях и более при неустановленных причинах.
Лихорадку неясного происхождения(генеза) подразделяют на следующие виды:
- так называемая, лихорадка “классическая” невыясненного генеза — к ней относят все случаи инфекционных болезней, тяжело поддающиеся диагностике, абсолютно непривычные для местности, в которой проживает пациент, или имеют атипичные формы;
- резкое снижение в крови специальных элементов, которые отвечают за иммунитет человека, также может привести к лихорадке неясного генеза;
- лихорадка госпитальная — она возникает у пациента после госпитализации в течении суток;
- цитомегаловирусную инфекцию, гистоплазмоз, микобактериоз относят к ВИЧ-ассоциированной лихорадке.
Как избавиться от лихорадки?
Лихорадка – симптом патологических процессов в организме. Чтобы нейтрализовать симптом, необходимо определить первопричину его появления. Это может быть инфекция, травма, тепловой удар, заболевания различных органов и систем организма. С одними патологическими проявлениями иммунитет вполне успешно борется самостоятельно, другие требуют помощи врача, поэтому не следует терять времени и сразу же обратиться за медицинской помощью.
Если причина лихорадки кроется в инфекции, с которой организм может справиться самостоятельно, врач назначит соблюдение постельного режима и выпишет жаропонижающее средство. О дополнительных симптомах, вроде тошноты, головной боли или слабости в мышцах, также следует предупредить врача. Он учтет это при составлении терапевтического курса.
Если стойкое повышение температуры вызвано серьезными заболеваниями или патологическими процессами, пациента необходимо госпитализировать. Во время нахождения в стационаре врач проведет комплексное обследование организма, определит причину лихорадки и составит индивидуальный план терапии.
Не занимайтесь самолечением. Беспричинный рост температуры не всегда удастся нейтрализовать жаропонижающими из домашней аптечки. Не рискуйте здоровьем ребенка и вашим собственным. Даже если вы на 100% уверены в причинах развития симптома, обратитесь к врачу, чтобы подтвердить имеющиеся догадки.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Лечение
Фото: prolegkie.com
Так как во время подъема температуры происходит нарушение обмена веществ, в следствие чего появляется общая слабость и истощение организма, рекомендован постельный режим
Также следует уделить особое внимание питанию. Пища должна быть легкоусвояемой и высококалорийной
Прием пищи следует делить на 5-6 приемов, предпочтение отдается блюдам, приготовленных в жидком или полужидком виде. Рекомендуется ограничить прием пряных и острых продуктов. Кроме того, любой человек с повышенной температурой должен употреблять много жидкости для предотвращения обезвоживания, а также для ускоренного выведения токсинов из организма.
Если температура поднимается выше 38°С, назначаются жаропонижающие препараты. К ним относятся нестероидные противовоспалительные средства (НПВС). Данная группа препаратов способствует снижению температур и устранению боли, а также обладает противовоспалительным эффектом. С целью снижения температуры предпочтение отдается тем лекарственным средствам, у которых наиболее выражен жаропонижающий эффект. Если температура не достигает 38°С, не следует прибегать к помощи препаратов, так как с такими цифрами лихорадки организм способен самостоятельно бороться без нарушения общего состояния человека.
В случае, когда лихорадка вызвана бактериальной инфекцией, врач назначает антибиотики. Их действие направлено на устранение непосредственной причины заболевания, симптомов которого является лихорадка. Поэтому, в случае грамотного подбора антибиотика, в течение первых 3х дней начала приема препарата должно произойти снижение температуры. Если этого не произошло, препарат подобран неверно, поэтому необходимо заменить его на одного из представителей другой группы антибиотиков. Помимо этого, для облегчения общего самочувствия и ускорения процесса снижения температуры, используются НПВС (совместно с антибактериальными препаратами).
Если повышение температуры тела вызвано тепловым ударом, прием НПВС не рационален. В этом случае главной задачей является охлаждение тела до нормальной температуры для предотвращения повреждения головного мозга и других жизненно важных органов. Для этого подойдут пузыри со льдом, которые помещаются в область подмышечных впадин и подколенных ямок, ванна с холодной водой, прохладные обертывания. Кроме этого, можно опрыскивать тело пострадавшего водой для усиления процесса испарения, что приведет к снижению температуры. Также рекомендуется обильное питье для нормализации водно-солевого баланса.
Диагностика и лечение лихорадки в клинике АО «Медицина» в Москве
Если признаки лихорадки наблюдаются в течение нескольких дней без других видимых симптомов, рекомендуется отказаться от самолечения и обратиться за медицинской помощью. Получить ее можно в клинике АО «Медицина» в ЦАО Москвы, где имеется собственный диагностический центр и амбулатория для прохождения назначенных процедур. Пациенты клиники неизменно получают внимательное отношение, возможность сэкономить время и деньги на прохождение исследований, а также — гарантию безопасности и конфиденциальности личной информации. Запись на прием осуществляется по телефону или на сайте центра.
Что такое Лихорадка Западного Нила —
Лихорадка Западного Нила (син: западно-нильский энцефалит, энцефалит Западного Нила, нильский энцефалит, Западно-нильская лихорадка, Encephalitis Nili occidentalis — лат.; West-Nile encephalitis – англ.) — острое трансмиссивное вирусное заболевание, характеризующееся лихорадкой, серозным воспалением мозговых оболочек (крайне редко — менингоэнцефалитом), системным поражением слизистых оболочек, лимфаденопатией и, реже, сыпью.
Впервые вирус лихорадки западного Нила был выделен из крови больного человека в 1937 г. в Уганде. В последующем появились указания на широкое распространение заболевания в Африке и Азии. Наиболее часто заболевание встречается в странах Средиземноморья, особенно в Израиле и Египте. Описаны случаи болезни во Франции — на побережье Средиземного моря и на Корсике, а также в Индии и Индонезии. Доказано существование природных очагов заболевания в южных регионах бывшего СССР — Армении, Туркмении, Таджикистане, Азербайджане, Казахстане, Молдавии, Астраханской, Одесской, Омской областях и др.
Диагностика заболевания: как измерить температуру
Для диагностики лихорадки измеряют температуру тела. Это можно сделать несколькими способами.
Чтобы измерить температуру в подмышечной впадине, термометр зажимают рукой в подмышке примерно на 10 минут. Кожа должна быть сухой, наконечник термометра должен плотно прилегать к ней.
При измерении температуры в прямой кишке до введения наконечник термометра смазывают вазелином и вводят на глубину до 2 см через задний проход на 1-2 минуты. Ректальное измерение считается самым точным. Оно выполняется быстро, и его рекомендуют использовать для маленьких детей.
Чтобы измерить температуру во рту, нужно поместить наконечник термометра под язык на 3 минуты (или до сигнала цифрового термометра). За 15 минут до термометрии ничего не едят и не пьют. Способ подходит для взрослых и детей старше 4 лет.
Для измерения температуры в ухе используют ушной инфракрасный термометр с наконечником специальной формы. Термометр подносят к уху, направляя его датчиком в сторону слухового прохода. Измерение выполняют до звукового сигнала. Вставлять наконечник в слуховой проход не нужно. Способ можно использовать для детей старше 6 месяцев и для взрослых.
Важно! До и после каждого измерения температуры (особенно, если оно выполняется ректально или орально) наконечник термометра нужно обрабатывать дезинфицирующим средством. Для ректальных и оральных измерений нельзя использовать один и тот же термометр
Если термометра нет, примерно оценить температуру можно с помощью прикосновения. Для этого сначала нужно коснуться своей кожи, а затем кожи другого человека: так можно почувствовать, является ли она горячей. Косвенным признаком жара может быть обезвоживание. Чтобы проверить его, нужно несильно ущипнуть кожу на тыльной стороне руки. Если кожа не расправляется мгновенно, организм может быть обезвожен.
Что такое ГЛПС
ГЛПС (геморрагическая лихорадка с почечным синдромом ) — острое вирусное заболевание, которое характеризуется высокой температурой, сильной интоксикацией, геморрагическим синдромом и поражением почек.
Заболевание вызывают хантавирусы семейства Bunyaviridae. По месту распространения такая лихорадка также известна как дальневосточная, маньчжурская, корейская, уральская, закарпатская, тульская и ярославская. Ее также называют мышиной лихорадкой и болезнью Чурилова.
В России заболевание выявили в 1935–1939 годах врачи Чурилов и Цыганков у военных, служивших на Дальнем Востоке. Вирусная природа заболевания стала понятна сразу, но обнаружить возбудитель удалось лишь в 1976 году, когда южнокорейские ученые нашли вирус Хантаан (Hantaan) у полевых мышей.
Позднее аналогичные вирусы выявлены по всему миру. Хантавирус распространен в Восточной Азии (Китай, Корея, Россия). Вирус Пуумала — в Скандинавии, Западной Европе и России. Вирус Добрава обнаружен на Балканах, Сааремаа — в Центральной Европе и Скандинавии, а вирус Сеула распространен по всему миру.

Профилактика Ку-лихорадки:
Эпидемиологический и эпизоотологический надзор
Осуществляют в очагах обоих типов; включают наблюдение за заболеваемостью людей и животных, постоянное отслеживание масштабов циркуляции возбудителя и контроль за соблюдением общих санитарных правил.
Основа профилактики Ку-лихорадки — ветеринарно-санитарные мероприятия. Разнообразие источников инфекции и путей передачи значительно затрудняет организацию и проведение профилактических мероприятий. Определённое значение имеют противоклещевая обработка пастбищ, охрана животноводческих хозяйств от заноса в них возбудителей. В неблагополучных по Ку-лихорадке хозяйствах запрещают ввод в хозяйство и вывод из него животных, употребление мяса вынужденно убитых животных. Молоко из неблагополучных хозяйств можно употреблять только в кипячёном виде. Отелы (окоты) подозрительных на заболевание Ку-лихорадкой животных проводят в отдельных помещениях с последующим уничтожением последа, мертворождённого плода и тщательной дезинфекцией помещения и инвентаря. К уходу за больными животными допускают только переболевших либо вакцинированных лиц. Группы риска (животноводы, рабочие мясокомбинатов, ветеринары, рабочие по обработке сырья животноводства и др.) подлежат активной иммунизации живой вакциной.
Мероприятия в эпидемическом очаге
Больного госпитализируют, выписку осуществляют после клинического выздоровления. В очаге проводят текущую и заключительную дезинфекцию с применением хлорсодержащих средств. Экстренную антибиотикопрофилактику среди лиц, бывших в очаге инфекции, проводят назначением 0,2 г доксициклина 1 раз в сутки или 0,3 г рифампицина 2 раза в сутки курсом 10 дней.
Что провоцирует / Причины Геморрагических лихорадок:
Возбудители геморрагических лихорадок относятся к 4 семействам вирусов: тогавирусы, буньявирусы, аренавирусы и филовирусы, общим свойством которых является высокий тропизм к эндотелию сосудов.
Геморрагические лихорадки — природноочаговые инфекции, при которых основным резервуаром и источниками болезни являются различные виды животных, а переносчиками при значительной части из них — членистоногие (клещи, комары). В остальных случаях передача инфекции реализуется другими путями — воздушно-пылевым, алиментарным, водным, при зоонозном контакте, парентерально. В соответствии с особенностями передачи возбудителя болезни выделяют: клещевые (Крымская-Конго, Омская и Кьясанурского леса), комариные (желтая лихорадка, Денге лихорадка, лихорадка Чикунгунья и лихорадка долины Рифт) и контагиозные геморрагические лихорадки (геморрагическая лихорадка с почечным синдромом, лихорадки Лаоса, Аргентинская, Боливийская, Венесуэльская, Бразильская, Марбурга и Эбола). Хотя восприимчивость к этим инфекциям довольно высока, наиболее часто заболевания регистрируют среди лиц, имеющих профессиональный контакт с животным и или объектами дикой природы. В городах геморрагической лихорадкой с почечным синдромом в основном заболевают работники бытового хозяйства и лица без определенного места жительства, имеющие контакт с синантропными грызунами или их выделениями.
Диагностика лихорадки неясного генеза
Необходимо точно соблюдать следующие критерии в постановке диагноза лихорадки неясного генеза:
- температура тела у пациента 38°С и выше;
- лихорадка (или периодические подъемы температуры) наблюдаются 3 недели и более;
- не определен диагноз после проведенных обследований общепринятыми методами.
Пациенты с лихорадкой являются сложными для постановки диагноза. Диагностика причин лихорадки включает в себя:
- общий анализ крови и мочи, коагулограмму;
- биохимический анализ крови (сахар, АЛТ, АСТ, СРБ, сиаловые кислоты, общий белок и белковые фракции);
- аспириновый тест;
- трехчасовую термометрию;
- реакцию Манту;
- рентгенографию легких (выявление туберкулеза, саркоидоза, лимфомы, лимфогрануломатоза);
- ЭКГ;
- Эхокардиографию (исключение миксомы, эндокардита);
- УЗИ брюшной полости и почек;
- МРТ или КТ головного мозга;
- консультация гинеколога, невролога, ЛОР-врача.
Для выявления истинных причин лихорадки одновременно с общепринятыми лабораторными анализами применяются дополнительные исследования. С этой целью назначаются:
- микробиологическое исследование мочи, крови, мазка из носоглотки (позволяет выявить возбудителя инфекции), анализ крови на внутриутробные инфекции;
- выделение вирусной культуры из секретов организма, ее ДНК, титров вирусных антител (позволяет диагностировать цитомегаловирус, токсоплазмоз, герпес, вирус Эпштейн-Барра);
- выявление антител к ВИЧ (метод энзим — сцепленного иммуносорбентного комплекса, тест Вестерн — блот);
- исследование под микроскопом толстого мазка крови (для исключения малярии);
- исследование крови на антинуклеарный фактор, LE-клетки (для исключения системной красной волчанки);
- проведение пункции костного мозга (для исключения лейкоза, лимфомы);
- компьютерная томография органов брюшной полости (исключение опухолевых процессов в почках и малом тазу);
- сцинтиграфия скелета (выявление метастазов) и денситометрия (определение плотности костной ткани) при остеомиелите, злокачественных образованиях;
- исследование желудочно-кишечного тракта методом лучевой диагностики, эндоскопии и биопсии (при воспалительных процессах, опухолях в кишечнике);
- проведение серологических реакций, в том числе реакции непрямой гемагглютинации с кишечной группой (при сальмонеллезе, бруцеллезе, болезни Лайма, тифе);
- сбор данных об аллергических реакциях на лекарственные препараты (при подозрении на лекарственную болезнь);
- изучение семейного анамнеза в плане наличия наследственных заболеваний (например, семейной средиземноморской лихорадки).
Для постановки верного диагноза лихорадки могут быть повторно проведены сбор анамнеза, лабораторные исследования, которые на первом этапе могли быть ошибочными или неправильно оцененными.