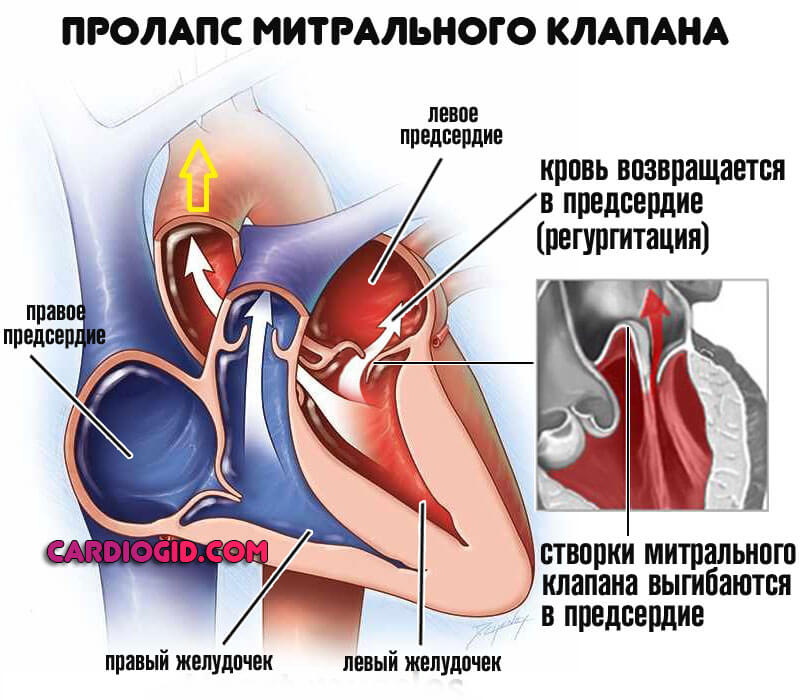
Постхолецистэктомический синдром
Содержание:
- Часть 2. Самое важное о холекинетиках
- Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- Методы диагностики желчнокаменной болезни
- Зачем организму желчь?
- Часть 1. Самое важное о холеретиках
- Методы лечения дисфункции билиарного тракта
- Симптомы желчекаменной болезни
- Камни в желчных протоках — операция
- Часть 2. Самое важное о холекинетиках
- В каких случаях нужно звонить в скорую
- Чем может быть вызван застой желчи?
- Лечение дискинезии желчевыводящих путей
Часть 2. Самое важное о холекинетиках
Холекинетики также делятся на две группы:
- Собственно, холекинетики, к которым относятся:
- магния сульфат;
- многоатомные спирты (сорбитол, маннитол, ксилит);
- подсолнечное, оливковое масла, эфирные масла;
- травы и растения, содержащие горечь;
- соки брусники, клюквы и др.
- Холеспазмолитики:
- гиосцина бутилбромид;
- папаверин;
- дротаверин.
Показания к применению холекинетиков:
- атония желчного пузыря с застоем желчи;
- дискинезия желчного пузыря;
- хронический холецистит;
- хронический гепатит;
- анацидные и сильные гипоацидные гастриты;
- проведение дуоденального зондирования.
Холеспазмолитики назначают при гиперкинетической форме дискинезии желчевыводящих путей и при желчнокаменной болезни. Их применяют для купирования болевого синдрома умеренной интенсивности, часто сопровождающего патологию желчевыводящих путей .
Такие препараты противопоказаны при острых заболеваниях печени, при обострении гиперацидного гастрита и язвенной болезни желудка и двенадцатиперстной кишки. В таком случае прием холеспазмолитиков только ухудшит ситуацию.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко. Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.
К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Методы диагностики желчнокаменной болезни
При появлении первых признаков дискомфорта в правом подреберье следует обратиться к врачу-гастроэнтерологу. Необходимо будет пройти обследование, включающие лабораторные и инструментальные исследования.
Общий анализ крови
При желчнокаменной болезни внимание обращается, прежде всего, на такие показатели общего анализа крови, как количество нейтрофилов в крови и СОЭ. Повышение количества нейтрофилов (нейтрофильный лейкоцитоз) и СОЭ говорит о развитии воспалительного процесса (остром холецистите).. Биохимический анализ крови
Биохимический анализ крови
Биохимический анализ крови используется для оценки состояния печени (такие показатели, как АЛТ, АСТ, билирубин, белок, щелочная фосфатаза, СРБ)
При желчнокаменной болезни это важно, так как камень может перекрыть желчный проток и вызвать холестаз (застой желчи), что может привести к повреждению печени.. Общий анализ мочи
Общий анализ мочи
Наиболее важным показателем общего анализа мочи при желчнокаменной болезни является билирубин.
УЗИ органов брюшной полости
УЗИ органов брюшной полости и, в частности, желчного пузыря позволяет обнаружить камни в желчном пузыре и пузырном протоке (их размер и расположение). Камни в общем жёлчном потоке с помощью УЗИ удаётся разглядеть не всегда. Исследование также способно выявить воспаление или деструкцию стенок желчного пузыря, расширение внутри- и внепечёночных жёлчных протоков. УЗИ является базовым методом диагностики ЖКБ (желчнокаменной болезни).
Эндоскопическая ретроградная холангиопанкреатография
В некоторых случаях данных УЗИ недостаточно (например, если есть основания предполагать наличие камней в общем жёлчном протоке). И тогда требуются дополнительные инструментальные исследования. Для уточнения диагноза часто применяется метод эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), предполагающий введение рентгенконтрастного вещества во внепечёночные жёлчные протоки с помощью эндоскопического оборудования. Далее проводится рентгенографическое исследование, выявляющее камни.
Магнитно-резонансная томография (МРТ)
В настоящее время всё большее применение находит МРТ-холангиография, информативность которой сравнима с ЭРХПГ.
МРТ-холангиография является неинвазивным методом. Введения контрастного вещества не требуется. Метод позволяет получать компьютерную реконструкцию трехмерного изображения желчных путей.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Зачем организму желчь?
Желчи в человеческом организме отводится важная роль. Обойтись без жидкости невозможно, без нее практически не происходит усвоения жиров в кишечнике, они выводятся в непереваренном виде.
Желчь выполняет несколько функций:
- измельчение (эмульгирование) жира для последующего усвоения;
- нейтрализация воздействия желудочной кислоты, ощелачивание пищи и защита двенадцатиперстной кишки;
- активизация моторики тонкого кишечника;
- усвоение жирорастворимых витаминов А, E, D, К;
- вывод веществ, не фильтруемых почками, таких как билирубин, избытки холестерина, токсины, цинк, медь, магний, свинец;
- активация ферментов, которые принимают участие в процессе переваривания белков.
Важно!
Часть 1. Самое важное о холеретиках
Холеретики по классификации делятся на две группы: увеличивающие секрецию желчи и образование желчных кислот, а также увеличивающие секрецию желчи за счет водного компонента.
Первая группа — это препараты, в составе которых есть желчные кислоты. К таким холеретикам, помимо лиофилизированной желчи животных, относятся экстракты тканей печени, тканей поджелудочной железы и слизистых оболочек тонкого кишечника крупного рогатого скота, уголь активированный и экстракты лекарственных растений.
На заметку: холеретики с синтетическими желчными кислотами увеличивают объем вырабатываемой желчи, а препараты, содержащие желчь животных, — и стимулируют желчеобразование, и напрямую выполняют заместительную функцию .
Синтетические препараты, кроме желчегонного, оказывают еще и спазмолитическое, гиполипидемическое, антибактериальное, противовоспалительное действие, а также подавляют процессы гниения и брожения в кишечнике.
Холеретики растительного происхождения, к которым относятся кукурузные рыльца, пижма обыкновенная, почки берёзы, трава ландыша дальневосточного, корень куркумы, трава душицы, цветки бессмертника песчаного и др., повышают функциональную способность печени, уменьшают вязкость желчи, увеличивают секрецию желчи, увеличивают содержание в желчи холатов.
Наряду с усилением секреции желчи, большинство растительных холеретиков повышают тонус желчного пузыря и одновременно расслабляют гладкую мускулатуру желчных путей и сфинктеров Одди и Люткенса. Таким образом облегчается отток желчи.
Фитопрепараты, обладающие желчегонным действием, оказывают также существенное влияние на другие функции организма — нормализуют и стимулируют секрецию желез желудка, поджелудочной железы, повышают ферментативную активность желудочного сока, усиливают перистальтику кишечника при его атонии.
Вторая группа — средства, увеличивающие секрецию желчи за счет водного компонента (минеральные воды).
Минеральные воды делают желчь менее вязкой. Минеральные соли способствуют повышению коллоидной устойчивости желчи; а это, в свою очередь, указывает на сохранение холестерина в растворенном состоянии и профилактирует развитие желчнокаменной болезни .
Показания к применению холеретиков: хронический холецистит и холангит, лечение дискинезии желчевыводящих путей и запоров. При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, а также со слабительными средствами . Первостольник должен помнить, что холеретики противопоказаны при острых формах холецистита, панкреатита, холангита, гепатите, язвенной болезни желудка и двенадцатиперстной кишки. Их прием на фоне перечисленных заболеваний может спровоцировать ухудшение самочувствия и необходимость хирургического вмешательства.
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
-
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
-
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
-
седативные препараты: корень валерианы, бром, пустырник, шалфей.
-
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
Диспансерное наблюдение
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Симптомы желчекаменной болезни
В принципе желчекаменная болезнь может очень долгое время протекать без каких-либо симптомов или проявлений. Это объясняется тем, что камни на ранних стадиях мелкие, не закупоривают желчевыводящий проток и не травмируют стенки. Пациент может длительное время вообще не подозревать о наличии у него данной проблемы. В этих случаях обычно говорят о камненосительстве. Когда же собственно желчекаменная болезнь дает о себе знать, проявляться она может по-разному.
Среди первых симптомов болезни следует отметить тяжесть в животе после еды, нарушения стула (особенно после приема жирной пищи), тошноту и умеренную желтуху. Эти симптомы могут появляться еще до выраженных болей в правом подреберье – основного симптома желчекаменной болезни. Они объясняются невыраженными нарушениями оттока желчи, из-за чего хуже происходит процесс пищеварения.
Наиболее характерны для желчекаменной болезни следующие симптомы и признаки:
- Повышение температуры. Повышение температуры обычно говорит об остром холецистите, который часто сопровождает желчекаменную болезнь. Интенсивный воспалительный процесс в области правого подреберья приводит к выделению в кровь активных веществ, способствующих подъему температуры. Затяжные боли после колики с присоединением лихорадки почти всегда говорят об остром холецистите или других осложнениях болезни. Периодическое повышение температуры (волнообразное) с подъемом выше 38 градусов может говорить о холангите. Однако в целом лихорадка не является обязательным симптомом при желчекаменной болезни. Температура может оставаться нормальной даже после сильной затяжной колики.
- Боль в правом подреберье. Наиболее типичным проявлением желчекаменной болезни является так называемая желчная (билиарная, печеночная) колика. Это приступ острых болей, который в большинстве случаев локализуется на пересечении правой реберной дуги и правого края прямой мышцы живота. Длительность приступа может варьировать от 10 – 15 минут до нескольких часов. В это время боль может быть очень сильной, отдавать в правое плечо, спину или другие области живота. Если приступ боле длится больше 5 – 6 часов, то следует подумать о возможных осложнениях. Частота приступов может быть различной. Нередко между первым и вторым приступом проходит около года. Однако в целом со временем они учащаются.
- Непереносимость жиров. В человеческом организме желчь отвечает за эмульгацию (растворение) жиров в кишечнике, что необходимо для их нормального расщепления, всасывания и усвоения. При желчекаменной болезни камни в области шейки или желчевыводящего протока часто блокируют путь желчи к кишечнику. В результате жирная пища не расщепляется нормально и вызывает нарушения в работе кишечника. Эти нарушения могут проявляться диареей (поносом), скоплением газов в кишечнике (метеоризм), невыраженными болями в животе. Все эти симптомы являются неспецифическими и могут встречаться при различных заболеваниях ЖКТ (желудочно-кишечного тракта). Непереносимость жирной пищи может встречаться и на стадии камненосительства, когда другие симптомы болезни еще отсутствуют. В то же время, даже большой камень, расположенный на дне желчного пузыря, может не блокировать отток желчи, и жирная пища будет перевариваться нормально.
- Желтуха. Желтуха возникает из-за застоя желчи. За ее появление ответственен пигмент билирубин, который в норме выделяется с желчью в кишечник, а оттуда выводится из организма с каловыми массами. Билирубин является естественным продуктом обмена веществ. Если он перестает выделяться с желчью, то происходит его накопление в крови. Так он разносится по организму и накапливается в тканях, придавая им характерный желтоватый оттенок. Чаще всего у пациентов первыми желтеют склеры глаз, и лишь потом – кожа. У светлых людей данный симптом заметен лучше, а у смуглых невыраженную желтуху может упустить даже опытный врач. Часто одновременно с появлением желтухи у пациентов темнеет и моча (темно-желтый, но не бурый цвет). Это объясняется тем, что пигмент начинает выделяться из организма через почки. Желтуха не является обязательным симптомом при калькулезном холецистите. Также она не появляется только при этом заболевании. Билирубин может также скапливаться в крови при гепатитах, циррозе печени, некоторых гематологических заболеваниях или отравлениях.
В целом симптоматика желчекаменной болезни может быть довольно-таки разнообразной. Встречаются различные нарушения стула, атипичные боли, тошнота, периодические приступы рвоты. Большинство врачей знают о подобном разнообразии симптомов, и на всякий случай назначают УЗИ желчного пузыря для исключения желчекаменной болезни.
Камни в желчных протоках — операция
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Часть 2. Самое важное о холекинетиках
Холекинетики также делятся на две группы:
- Собственно, холекинетики, к которым относятся:
- магния сульфат;
- многоатомные спирты (сорбитол, маннитол, ксилит);
- подсолнечное, оливковое масла, эфирные масла;
- травы и растения, содержащие горечь;
- соки брусники, клюквы и др.
- Холеспазмолитики:
- гиосцина бутилбромид;
- папаверин;
- дротаверин.
Показания к применению холекинетиков:
- атония желчного пузыря с застоем желчи;
- дискинезия желчного пузыря;
- хронический холецистит;
- хронический гепатит;
- анацидные и сильные гипоацидные гастриты;
- проведение дуоденального зондирования.
Холеспазмолитики назначают при гиперкинетической форме дискинезии желчевыводящих путей и при желчнокаменной болезни. Их применяют для купирования болевого синдрома умеренной интенсивности, часто сопровождающего патологию желчевыводящих путей .
Такие препараты противопоказаны при острых заболеваниях печени, при обострении гиперацидного гастрита и язвенной болезни желудка и двенадцатиперстной кишки. В таком случае прием холеспазмолитиков только ухудшит ситуацию.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии клиники «Медицина 24/7» для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
- нестерпимая боль,
- болевой шок, потеря сознания,
- повышение температуры выше 38 градусов,
- тошнота, сопровождаемая рвотой, не дающая облегчения,
- спутанное сознание,
- сильная жажда,
- озноб,
- вздутие и напряжение живота,
- учащение дыхания, пульса, особенно на фоне пониженного артериального давления.
До приезда бригады скорой помощи нужно расположить больного полулежа, приложить к животу охлаждающий компресс, обеспечить доступ свежего воздуха в помещение.
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Чем может быть вызван застой желчи?
Существует две основные причины застоя желчи или холестаза.
Он наблюдается при:
- закупоривании желчных протоков;
- заболеваниях печени, при которых нарушается процесс желчеобразования.
В медицинской практике часто встречаются случаи, когда холестаз провоцируется сразу двум причинами, так как болезни печени нередко сопровождаются закупориванием желчных протоков.
Среди самых распространенных патологий, которые приводят к застоям желчи, специалисты выделяют следующие:
- аутоиммунные заболевания;
- дискинезия желчевыводящих путей;
- образование камней в желчном пузыре;
- воспалительные процессы в кишечнике;
- бактериальные или вирусные инфекции;
- инфицирование желчных протоков, в особенности при токсоплазмозе.
Важно!
Лечение дискинезии желчевыводящих путей
Как лечить дискинезию желчевыводящих путей у взрослых и детей? Гастроэнтерологи (педиатры) центра «МедПросвет» используют комбинацию медикаментозных средств и коррекции питания. Изменение рациона в сочетании с подбором лекарств способствует стабилизации моторной функции желчевыводящих проток. Наши врачи назначают препараты в зависимости от особенностей клинической ситуации конкретного пациента.
Лекарства
Лечение дискинезии желчевыводящих путей препаратами у взрослых и детей направлено на устранение гипер- или гипофункции гладких мышечных волокон, которые располагаются вокруг желчевыводящих проток. Это минимизирует выраженность клинической симптоматики.
Для снижения тонуса мускулатуры используются спазмолитики. При гипотонии назначаются прокинетики, желчегонные средства.
Поскольку ДЖВП является вторичной патологией, для ее устранения нужно выявить и ликвидировать первичное заболевание. Если причиной проблемы является гастрит или язва, тогда проводится терапия с применением антацидов, ингибиторов протонной помпы и т.д.. Если дискинезия является следствием гормональных расстройств, пациенту назначается заместительная терапия для стабилизации концентрации этих биоактивных веществ в крови. Возникновение ДЖВП на фоне бактериальных заболеваний (холецистит, аппендицит, перитонит) требует обязательного использования антибактериальных средств. В такой ситуации сначала нужно устранить жизненно опасную патологию, а уже потом стараться восстановить функцию желчевыводящих проток.
Диета при ДЖВП
Лечение холецистита и дискинезии желчевыводящих путей невозможно без соблюдения диеты. Пациентам с ДЖВП назначается диетический стол №5 по Певзнеру. Его суть заключается в минимизации функциональной нагрузки на ЖКТ с целью стабилизации работы желчевыводящих путей и других органов пищеварения.
Принципы лечебной диеты:
кушать часто, но дробными порциями. Оптимальным является 5-6-ти кратный прием пищи. Чем меньше еды попадает за 1 раз в ЖКТ, тем легче ее переварить;
употреблять достаточное количество воды (до 2 л в сутки)
С осторожностью этот пункт нужно выполнять пациентам, страдающим от сердечной и почечной патологии. Предварительно стоит проконсультироваться с врачом;
отказ от жареного и жирного
Предпочтение стоит отдавать тушенным и вареным блюдам;
уменьшение в рационе острой пищи, консервантов, маринадов. В ежедневном меню нужно увеличивать количество овощей и фруктов, кисломолочных продуктов, хлебобулочных изделий из отрубей.
Соблюдение только диеты помогает 20-30% пациентов минимизировать дискомфортные ощущения во время очередного приступа.