Что такое амилорея (крахмал в кале), как ее выявить и лечить?
Содержание:
- Что такое лейкоциты, их роль, виды
- Диагностика
- Что не так с этим исследованием? Его же так часто назначают врачи!
- Особенности анализа каловых масс на дисбактериоз
- Описание
- Цвет кала
- Причины патологии
- Почему обнаруживаются лейкоциты в кале
- Симптомы и признаки инфицирования
- Профилактика заболевания
- Причины повышения показателя
- Макроскопическое исследование
- Лечение малыша
- Диагностика и методы лечения налета Пристли
- Каковы симптомы амилореи, и нужно ли лечение?
Что такое лейкоциты, их роль, виды
Лейкоциты образуются в костном мозге. Проходя ряд промежуточных стадий развития, в кровь попадают уже зрелые клетки, способные бороться с инфекцией. Однако срок их жизни довольно короткий (варьируется от 4 до 20 дней), поэтому обновление происходит регулярно. Резкое увеличение выработки лейкоцитов происходит в ответ на любое повреждение тканей или возникновение вредоносных агентов для того, чтобы вовремя дать воспалительный ответ, целью которого является изоляция повреждения, уничтожение возбудителя и восстановление тканей.
Клетки лейкоцитарного ряда делятся на 5 типов, каждый из которых обладает индивидуальными особенностями и функциями:
- Базофилы. Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
- Эозинофилы. Являются основными эффекторными клетками при инфекционных, паразитарных, аллергических и онкологических заболеваниях. Именно они выделяют токсичные для тканей медиаторы, которые поддерживают воспаление;
- Моноциты. Это самый большой вид лейкоцитов, основной функцией которых является фагоцитоз, иными словами — поглощение, в том числе и довольно крупных инородных частиц;
- Лимфоциты. Они, пожалуй, выполняют одну из самых важных защитных функций – отвечают за иммунитет. Именно они вырабатывают антитела, которые препятствуют повторному заболеванию. Составляют от 25 до 40% от общей массы лейкоцитов в крови;
- Нейтрофилы. Это своеобразные универсальные бойцы, которые способны покидать кровяной поток и устремляться к инфекции, активно способствуя воспалению. Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Диагностика
Диагностикой и лечением стеатореи занимается врач-гастроэнтеролог.
Сбор анамнеза. Врач уточняет жалобы, условия, при которых они появляются, выясняет длительность заболевания.
Осмотр
Врач оценивает индекс массы тела, обращает внимание на характер кожных покровов и видимых слизистых, затем проводит пальпацию живота, выявляет болезненность, переливание жидкости.
Общий анализ крови. Возможна анемия, в тяжелых случаях лейкоцитоз и повышение СОЭ.
Биохимический анализ крови
Изменение определенных показателей указывает на фоновое заболевание. Повышение уровня АЛТ и АСТ – на патологию печени, повышение уровня прямого билирубина – на нарушение оттока желчи. При тяжелой патологии поджелудочной железы может увеличиваться уровень глюкозы крови.
Копрограмма. При микроскопическом исследовании кала выявляют капли нейтрального жира, мыла и жирные кислоты, непереваренные мышечные волокна и зерна крахмала.
Количественное определение жира в трёхдневном кале. Пациент ежедневно на протяжении трёх дней употребляет в пищу не менее 100 г жира и собирает каловые массы в отдельную емкость. Обнаружение более 15 г жира указывает на стеаторею. Метод сложен в исполнении, поэтому применяется достаточно редко.
Метод кислотного стеатокрита. Проводят центрифугирование образца кала с последующим определением липидной составляющей.
Исследование панкреатического сока. С помощью зонда из двенадцатиперстной кишки получают секрет поджелудочной железы и определяют в нём количество основных ферментов.
Радиоизотопные методы. Пациенту вводят меченые изотопы и определяют их содержание в крови, кале, моче через фиксированные промежутки времени. С помощью радиоизотопов уточняют вид стеатореи.
УЗИ органов брюшной полости. Метод позволяет оценить размеры и структуру поджелудочной железы, желчного пузыря, печени.
Компьютерная томография. По сравнению с УЗИ это более чувствительный метод, с помощью которого уточняют характер изменений внутренних органов.
ЭРХПГ. Метод исследования состояния желчных путей и панкреатического протока с помощью эндоскопа и рентгеноконтрастного вещества.
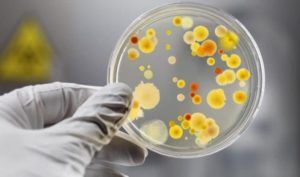
Что не так с этим исследованием? Его же так часто назначают врачи!
- Давайте оговоримся: его назначают врачи только в странах бывшего СССР. За пределами этих государств простой посев стула для выявления дисбаланса микрофлоры не выполняется. Вы не найдете указаний на необходимость этого исследования ни в руководстве WGO по синдрому раздраженного кишечника, ни в рекомендациях ACG (Американской коллегии гастроэнтерологов) по острой диарее, ни в стандарте AAFP (Американской ассоциации семейных врачей) по наблюдению новорожденных с коликами. Ну и, естественно, никакого диагноза «дисбактериоз» нет ни в Международной классификации болезней, ни в хотя бы одном (!) нерусскоязычном учебнике.
- В нашем желудочно-кишечном тракте обитает не менее 1000 (тысячи!) видов бактерий, а число всех выявленных видов составляет 2172. Выполняя «анализ кала на дисбактериоз» мы помещаем в питательную среду стул и дожидаемся роста (появления колоний) приблизительно 20 видов бактерий, которые мы выбрали только потому, что они в состоянии расти в этой питательной среде. Большая часть кишечных обитателей не культивируется, то есть увидеть своими глазами их колонии в чашке Петри мы не можем. Иными словами, делая выводы о состоянии микрофлоры по размножению 20 видов, мы игнорируем подавляющее большинство бактерий.
- Норму количества бактерий в стуле, которые мы видим в бланке анализа на дисбактериоз, определяли неизвестно как. Есть целый отраслевой стандарт лечения пациентов с дисбактериозом. В нем нет ни единой фразы о том, почему нормальным мы должны считать содержанием каких-нибудь энтерококков от 10^5 до 10^8 в грамме стула. Ссылок на литературу в стандарте полно, но, что подозрительно, среди них нет ни одной зарубежной публикации. Ну а сами статьи и учебники не описывают, как именно сравнивали микрофлору здоровых и больных людей, то есть как именно был сделан вывод о нормальном содержании той или иной бактерии.
- Бактерии, обнаруживаемые в стуле (который формируется в толстой кишке) — это совсем не те же бактерии, что обитают в ротовой полости или тонкой кишке. Кроме того, бактерии в стуле (то есть в просвете кишки) — это совсем не бактерии, обитающие в слизи, защищающей кишечную стенку. Вообще, через наш пищеварительный тракт «пролетает» безумное количество чужеродных бактерий, грибов и вирусов. К счастью, большая их часть не могут подобраться к кишечной стенке: обитающая там пристеночная микрофлора конкурирует с «пришельцами». Мы называем это явление колонизационной резистентностью, и именно ему мы обязаны тем, что первая же проглоченная со стаканом московской воды условно-патогенная бактерия не вызывает у нас понос.
- Состав и соотношение кишечных бактерий у каждого человека свои. Изучив (не посевом кала, конечно, а сложнейшими генетическими методами) состав бактерий в стуле, можно, например, угадать принадлежит ли образец жителю Нью-Йорка или побережья Амазонки. Ну, или в каком регионе отдельной страны (например, Дании). проживает человек, отправивший на анализ свои фекалии. В общем, истинный состав кишечной микрофлоры — наши «отпечатки пальцев», и предполагать некую общую норму, а уж тем более судить о «нормальности» флоры всего по 20 видам из 1000 — смешно.
- То, будут ли размножаться бактерии на питательной среде, зависит не только от того, какие бактерии в стуле живут, но и от того, как стул собрали (с унитаза, со стерильной бумаги), как хранили (в холодильнике, у батареи, у окна), как быстро доставили в лабораторию. Много ли людей, которым рекомендовали анализ на дисбактериоз читали вот эту инструкцию, согласно которой кал нужно собрать в стерильную посуду, поместить в холодильник и нести в лабораторию не в руках, а в термосе с кубиком льда? Впрочем, даже при совершении этих действий результат анализа на дисбактериоз интерпретировать нормальный врач не может. А значит, не должен и пытаться это сделать.
В питательной среде появились колонии бактерий. К счастью для нас, действительно опасная Сальмонелла растет в питательной среде. Большая часть кишечных бактерий, увы, нет.
Особенности анализа каловых масс на дисбактериоз
Анализ кала зрелого человека либо ребенка (в том числе грудничка) на дисбактериоз обязательно включает оценку показателей кишечной флоры, которая включает выявление кишечной палочки, энтеробактерий, клостридий, стрепто- и стафилококков
Важное значение может иметь определение условно-патогенных (протей, клебсиелла, энтеробактер, графния) и неферментирующих бактерий (псевдомонады, ацинобактер) у взрослых и детей
Неферментирующие микроорганизмы есть в норме у здорового взрослого человека, однако должны отсутствовать у детей, особенно грудного возраста. Выявление у грудничка данных бактериальных клеток требует медицинского квалифицированного вмешательства.
Описание
Копрограмма — это совокупность химических, физических, микроскопических лабораторных исследований кала человека, которое проводится для диагностики заболеваний органов пищеварения.Анализ кала на копрограмму даёт осуществить оценку:
- переваривающей способности и ферментативной активности кишечника, желудка, поджелудочной железы;
- эвакуаторной функции кишечника и желудка;
- воспалительного процесса в кишечнике;
- состояния микрофлоры кишечника;
- наличие простейших, цист, гельминтов и их яиц.
Сдать анализ кала на простейшие назначают больным, поступившим на лечение в медицинское учреждение и пациентам, находящимся на амбулаторном обследовании. Данные исследования важны для врача при составлении объективной клинической картины о состоянии здоровья пациента.
При анализе определяют основные составляющие элементы кала, а именно: мышечные волокна, нейтральный жир, клетчатку, жирные кислоты и соли, эритроциты, лейкоциты, клетки кишечного эпителия и злокачественных новообразований, слизь, яйца гельминтов, простейшие.Показания:
- диагностика заболеваний органов пищеварения;
- оценка результатов проводимого лечения.
Подготовка
Кал собирается в количестве не более 1/3 объёма контейнера. Доставить контейнер с калом в медицинский офис необходимо в течение 2 часов с момента сбора биоматериала.
Кал собирается после самопроизвольной дефекации в одноразовый пластиковый контейнер с герметичной крышкой и ложечкой-шпателем для отбора пробы. Следует избегать примеси к калу мочи и отделяемого половых органов.
Перед сдачей исследования рекомендуется отменить прием следующих лекарственных препаратов — слабительные, ваго- и симпатикотропные средства, каолин, сульфат бария, препараты висмута, железа, ректальные свечи на жировой основе, ферменты и другие препараты, влияющие на процессы переваривания и всасывания.
Нельзя проводить копрологические исследования после клизмы.
После рентгенологического исследования желудка и кишечника проведение анализа кала показано не ранее, чем через двое суток. Интерпретация результатовМакроскопическое исследование:
- Консистенция: плотная
- Форма: оформленный
- Цвет: коричневый
- Запах: каловый, нерезкий
- pH 6–8
- Остатки не переваренной пищи: отсутствуют
Микроскопическое исследование:
- Мышечные волокна с исчерченностью: отсутствуют
- Мышечные волокна без исчерченности: ед. в препарате
- Жир нейтральный: отсутствует
- Жирные кислоты: отсутствуют
- Соли жирных кислот: незначительное количество
- Растительная клетчатка переваренная: ед. в препарате
- Крахмал внутриклеточный: отсутствует
- Крахмал внеклеточный: отсутствует
- Йодофильная флора нормальная: ед. в препарате
- Йодофильная флора патологическая: отсутствует
- Эпителий цилиндрический: отсутствует
- Эпителий плоский: отсутствует
- Лейкоциты: отсутствуют
- Эритроциты: отсутствуют
- Простейшие: отсутствуют
- Яйца глистов: отсутствуют
- Дрожжевые грибы: отсутствуют
Цвет кала
- Обесцвеченный кал. Может свидетельствовать о нарушении функции печени, то есть о выработке слишком малого количества желчи. Следствие этого — низкая детоксикация организма. Необходимо проконсультироваться с гастроэнтерологом
- Светлый кал. Появляется у людей, плохо усваивающих жирную пищу, особенно животный жир. Также может быть сигналом того, что в организме не хватает полиненасыщенных жирных кислот. Чтобы восполнить недостатки, вам нужно есть продукты, содержащие омега-3 жирные кислоты .
- Черный кал. Может появляться в результате приема железа, кодеина или антидепрессантов. Но в большинстве случаев указывает на наличие крови в кале. Черные каловые массы с четкими следами крови (ярко-красными) свидетельствуют о желудочно-кишечном кровотечении. Даже незначительные желудочно-кишечные кровотечения опасны для здоровья. Они являются причиной анемии, которая влияет на функционирование всего организма. Это прямое показание для консультации проктолога.
- Кал с кровью. Появление следов свежей крови на стуле может быть результатом кровотечения из-за геморроя. Часто наблюдается у людей, страдающих запорами. При появлении крови в стуле, необходимо проконсультироваться с врачом и выполнить простой тест на наличие скрытой в кале крови.
- Желтый кал. Встречается у людей, предпочитающих жирную пищу, и у тех, у кого нарушено всасывание в кишечнике. Если после смены диеты цвет стула не нормализуется, необходимо обратиться к врачу, который проверит, не страдаете ли вы от целиакии, т.е. целиакии. Это генетическое иммуноопосредованное заболевание, которое характеризуется, среди прочего, непереносимость глютена.
Причины патологии
Существует целый ряд причин, которые могут вызвать развитие йодофильных организмов в кале у ребенка:
- Употребление слишком большого количества фруктов в пищу. Это влечет за собой возникновение гнилостной диспепсии и, как следствие, развитие патогенной микрофлоры.
- Нарушения пищеварения в тонком кишечнике.
- Пищеварение нарушено непосредственно в желудке.
- Желудочно-кишечные заболевания: панкреатит, аппендицит, боли в области кишечника.
- Дисбактериоз в организме ребенка.
Очаг йодофильной флоры появляется в подвздошной части слепой кишки, вследствие чего происходит ускоренное выделение химуса. Это провоцирует кислотную реакцию, которая и вызывает брожение. Вызвать ее развитие может большое количество крахмала и сложных углеводов, которые являются хорошей средой для размножения бактерий. Микроорганизмы могут появиться в биоматериале ребенка только на короткое время, после чего копрограмма вновь покажет нормальные результаты. Временные сбои вызываются большим потреблением углеводов незадолго до сдачи анализов.
Большое количество клетчатки и углеводов в рационе ребенка — главные причины повышенного газообразования и расстройств кишечника. При возникновении подобных симптомов стоит сдать анализы.Йодофильная микрофлора может быть особенностью организма и долгое время не тревожить человека. Это условно-патогенная среда, и при некоторых обстоятельствах в ней могут развиться вредные бактерии. Патологическое состояние возникает, если ребенок резко меняет режим питания и начинает есть больше крахмала. Необходимо рассмотреть, почему возник дисбактериоз, чем опасно для растущего организма это состояние. Пища станет медленнее проходить по кишечнику, где будет происходить брожение. Большое количество съеденных фруктов приводит к гнилостной диспепсии. При смене рациона не стоит применять медикаментозные средства. Организм может сам начать вырабатывать полезные бактерии. Но детям с врожденными дефектами, связанными с ослабленной иммунной системой, назначают пробиотики.
Почему обнаруживаются лейкоциты в кале
Причин, по которым происходит патологическое увеличение числа белых кровяных телец в фекалиях, может быть несколько:
- Незрелость системы пищеварения новорожденного. При этом имеет значение и тип вскармливания: у малышей, находящихся на искусственном, пищеварительная система быстрее адаптируется к новым условиям, соответственно у тех, кто питается грудным молоком, чаще обнаруживаются лейкоциты в копрограмме.
- Питание самой матери – аллергены или раздражающие кишечник вещества часто попадают в организм младенца именно с грудным молоком.
- Инфекции ЖКТ и последующая общая интоксикация – наиболее частая причина того, что обнаруживаются слизь и лейкоциты в кале у ребенка.
- Энтерит и колиты различного происхождения (спастический, аллергический или язвенный).
- Дисбактериоз.
- Воспалительные процессы в области прямой кишки (парапроктит).
- Склонность к запорам.
- Медикаментозная терапия.
- Неправильное введение прикорма и несбалансированный рацион.
- Стресс.
- Глистная инвазия.
- Онкологические заболевания.
Нельзя также исключать и возможность неправильного сбора материала для анализа, когда не соблюдаются гигиенические требования или используются нестерильные емкости.
Симптомы и признаки инфицирования
В зависимости от типа бактерии, которая привела к развитию эшерихиоза, распознать инфицирование можно по таким характерным признакам:
- Энтероинвазивная палочка. Данный возбудитель способен вызывать острую интоксикацию как у взрослых, так и у детей. Клинические симптомы инфицирования энтероинвазивной палочкой похожи на симптоматику дизентерии. Об инфицировании говорят частые позывы к опорожнению кишечника (до 25 раз в сутки), общая слабость, тошнота, испражнения приобретают водянистую консистенцию и могут содержать примеси слизи.
- Гемолитическая (энтерогеморрагическая, гемолизирующая) палочка. Этот патогенный микроорганизм вызывает у взрослых гемолитико-уремический синдром, а у детей провоцирует геморрагический колит. Оба заболевания нуждаются в своевременном лечении.
- Энтеротоксигенная. К симптомам инфицирования данным микроорганизмом, относят тошноту и частые эпизоды рвоты, выраженную диарею, спастическую боль в околопупочной области. Этот вариант кишечной инфекции одинаково часто встречается среди взрослых и детей.
- Энтеропатогенный эшерихиоз. Если кишечная палочка выявлена у ребёнка грудного возраста, то в 80% случаев речь идет об энтеропатогенном эшерихиозе. Распознать инфицирование можно по таким симптомам, как диарея и рвота. Новорожденный ребёнок отказывается от приема пищи, наблюдается частое срыгивание, беспокойство, непрерывный плач и бессонница.
Стандартное лечение кишечной палочки включает в себя прием медикаментов, оказывающих губительное воздействие на микроорганизм, а также препараты для устранения симптомов интоксикации.
Профилактика заболевания
Профилактические меры по предотвращению развития стоматологических заболеваний и образованию зубного налета следует применять с того момента, когда у малыша впервые прорезались зубки. Риск появления неприятных проблем значительно снижают такие простые мероприятия:
Бережный уход за ротовой полостью.Младенцам до года можно очищать десны с помощью ватного диска, смоченного в отваре ромашки, череды, коры дуба или шалфея. Широкой популярностью также пользуются специальные силиконовые насадки, которые взрослые надевают на палец и таким образом очищают ротовую полость малыша. С двух лет необходимо приучать к обязательной чистке зубов щеткой и пастой, также желательно полоскание рта после каждого приема пищи.
Правильное питание.Это не подразумевает соблюдение каких-либо диет, но система питания ребенка должна быть сформирована таким образом, чтобы ограничить его в сладостях, сахаре, кондитерских изделиях и увеличить употребление полезных натуральных продуктов. Сладости из магазина отлично заменят цукаты, фрукты и сухофрукты.
Своевременный отказ от сосок и бутылочек.При длительном использовании бутылочки или пустышки развивается неправильный прикус, появляется зависимость от аксессуаров, а также образуется черный налет, который в стоматологии именуют «бутылочным кариесом»
Не стоит затягивать с отучением ребенка от больше не нужных ему приспособлений.
Поддержание иммунной системы.Важно следить за тем, чтобы даже в зимний период у ребенка было достаточно витаминов для поддержания здоровья зубов и организма в целом.
Соблюдая эти простые рекомендации, вы обеспечите ребенку здоровье зубов и красоту детской улыбки.
Причины повышения показателя
Существует ряд определенных факторов, в результате которых йодофильные бактерии активно размножаются. К основным из них относятся:
- Лечение антибиотиками на протяжении длительного времени или слишком часто. Препараты, относящиеся к данной категории, способствуют уничтожению полезной микрофлоры. На их месте начинают скапливаться микробы.
- Злоупотребление углеводной пищей или блюдами, в составе которых содержится много клетчатки. Это могут быть, к примеру, свежие овощи и фрукты, макароны или выпечка, продукты с повышенным содержанием крахмала.
- Снижение сил иммунной системы.
- Попадание в органы желудочно-кишечного тракта гельминтов.
Если нормальная флора в дефиците, а уровень патогенной повышается, можно говорить о кишечных нарушениях.
Существуют и другие причины, которые могут провоцировать рост показателей:
- язвенный колит;
- гастрит;
- острые и хронические патологии кишечника;
- заболевания поджелудочной железы.
Стоит отметить, что не во всех случаях повышенный уровень патогенных бактерий становится признаком какого-либо болезненного состояния. На количество данной флоры может влиять и рацион, особенно перед сдачей анализа кала.
Нарушение в детском возрасте
При отсутствии патологических изменений йодофильные бактерии у ребенка отсутствуют. Однако подобное может отмечаться и при частых запорах. Не исключается, что в некоторых случаях бактерии в копрограмме присутствуют в умеренном количестве.
Повышению объема патогенной микрофлоры могут способствовать определенные причины. Например, в рационе малыша содержится много овощей и фруктов, провоцирующих гнилостную диспепсию.
Кроме того, подобные проблемы возможны и при нарушениях переваривания пищи в тонкой кишке. Главный же фактор болезни – это дисбактериоз.
У грудничка также возможно наличие йодофильной флоры в испражнениях. Нередко этому способствуют патологические явления, происходящие в тонком кишечнике.
Но чаще всего такое состояние может наблюдаться при грудном вскармливании, когда питание матери состоит в основном из продуктов, в которых имеется большое количество углеводов и крахмала.
Патология у взрослых людей
В этом случае допускается присутствие йодофильной микрофлоры в малых количествах. Причиной этого становится дисбактериоз в результате лечения антибиотиками на протяжении долгого времени, снижение иммунитета или поражение гельминтами.
Макроскопическое исследование
Количество
В патологии количество кала снижается при длительных запорах, вызываемых хроническим колитом, язвенной болезнью и другими состояниями, связанными с повышенным всасыванием жидкости в кишечнике. При воспалительных процессах в кишечнике, колитах с поносами, ускоренной эвакуации из кишечника количество кала увеличивается.
Консистенция
Плотная консистенция — при постоянных запорах вследствие избыточного всасывания воды. Жидкая или кашицеобразная консистенция кала — при усилении перистальтики (из-за недостаточного всасывания воды) или при обильном выделении стенкой кишечника воспалительного экссудата и слизи. Мазевидная консистенция — при хроническом панкреатите с внешнесекреторной недостаточностью. Пенистая консистенция — при усиленных процессах брожения в толстой кишке и образовании большого количества углекислого газа.
Форма
Форма кала в виде «крупных комков» — при длительном пребывании кала в толстой кишке (гипомоторная дисфункция толстой кишки у людей с малоподвижным образом жизни или не употребляющих грубой пищи, а также при раке толстой кишки, дивертикулярной болезни). Форма в виде мелких комков — «овечий кал» указывает на спастическое состояние кишечника, при голодании, язве желудка и двенадцатиперстной кишки, рефлекторного характера после аппендэктомии, при геморрое, трещине заднего прохода. Лентообразная форма или форма «карандаша» — при заболеваниях, сопровождающихся стенозом или выраженным и длительным спазмом прямой кишки, при опухолях прямой кишки. Неоформленный кал — признак синдрома мальдигестии и мальабсорбции.
Цвет
Если исключается окрашивание кала пищевыми продуктами или лекарственными препаратами, то изменения цвета, скорее всего, обусловлены патологическими изменениями. Серовато-белый, глинистый (ахоличный кал) бывает при обтурации желчевыводящих путей (камень, опухоль, спазм или стеноз сфинктера Одди) или при печеночной недостаточности (острый гепатит, цирроз печени). Кал черного цвета (дегтеобразный) — кровотечение из желудка, пищевода и тонкой кишки. Выраженный красный цвет — при кровотечении из дистальных отделов толстой и прямой кишки (опухоль, язвы, геморрой). Воспалительный экссудат серого цвета с хлопьями фибрина и кусочками слизистой оболочки толстой кишки («рисовый отвар») — при холере. Желеобразный характер насыщенно-розового или красного цвета при амебиазе. При брюшном тифе кал имеет вид «горохового супа». При гнилостных процессах в кишечнике кал темного цвета, при бродильной диспепсии — светло-желтого.
Слизь
При поражении дистального отдела толстой кишки (особенно прямой кишки) слизь бывает в виде комков, тяжей, лент или стекловидной массы. При энтеритах слизь мягкая, тягучая, смешиваясь с калом, придает ему желеобразный вид. Слизь, покрывающая оформленный кал снаружи в виде тонких комочков, встречается при запорах и при воспалении толстого отдела кишечника (колитах).
Кровь
При кровотечении из дистальных отделов толстой кишки кровь располагается в виде прожилок, клочков и сгустков на оформленном кале. Алая кровь встречается при кровотечении из нижних отделов сигмовидной и прямой кишки (геморроидальные узлы, трещины, язвы, опухоли). Кал черного цвета (мелена) бывает при кровотечениях из верхнего отдела пищеварительной системы (пищевод, желудок, двенадцатиперстная кишка). Кровь в кале можно обнаружить при инфекционных заболеваниях (дизентерия), язвенном колите, болезни Крона, распадающихся опухолях толстой кишки.
Гной
Гной на поверхности кала бывает при выраженном воспалении и изъязвлении слизистой оболочки толстой кишки (язвенный колит, дизентерия, распад опухоли кишечника, туберкулез кишечника) часто вместе с кровью и слизью. Гной в большом количестве без примеси слизи наблюдается при вскрытии параинтестинальных абсцессов.
Остатки непереваренной пищи (лиенторея)
Выделение остатков непереваренной пищи встречается при выраженной недостаточности желудочного и панкреатического переваривания.
Лечение малыша
Лечение проводится с учетом причин, вызвавших отклонения.
- Если усвоение крахмала нарушено из-за неправильного питания, врач рекомендует сократить употребление продуктов, содержащих крахмал.
- Если нарушение спровоцировано недостаточностью ферментативной активности поджелудочной железы, ребенку назначаются ферментные препараты.
- Плохое усвоение крахмала, вызванное кишечным дисбактериозом, требует лечения препаратами, восстанавливающими микрофлору кишечника.
- При выявлении других болезней желудка или кишечника проводится комплексное лечение.
Крахмал в кале ребенка не всегда указывает на заболевание. Если крахмала обнаруживается не много, расстройств пищеварения не отмечается, то изменить ситуацию можно, сократив употребление крахмалистой пищи. Если же наряду с нарушением усвоения крахмала присутствуют другие расстройства пищеварения, то требуется обследование у гастроэнтеролога, после чего проводится соответствующее лечение.
Крахмал в кале у годовалого ребенка может быть проявлением того, что пищеварительная система малыша не справляется с большим количеством поступающего с пищей крахмала
И прежде, чем лечить ребенка, нужно обратить внимание на его питание.
Анализ кала детям до года должен проводиться обязательно. Такое исследование позволяет выявить продукты, которые малыш плохо переносит и правильно сформировать рацион питания.
У детей старшей возрастной категории крахмал в кале зачастую является симптомом нарушений в работе тонкого кишечника
Если ребенка со стороны ЖКТ ничего не беспокоит, содержание непереваренного крахмала в кале невысокое, то ничего страшного.
Если наряду с наличием крахмала, у ребенка отмечаются другие расстройства пищеварения – диарея, боли в желудке и прочие, то проводится диагностика и лечение выявленного заболевания пищеварительной системы.
Диагностика и методы лечения налета Пристли
Появление черного налета может быть результатом действия разных заболеваний. Чтобы не запустить их и не допустить развития осложнений, необходимо провести ряд диагностических мероприятий. Даже если на зубе появилось маленькое пятнышко, следует посетить врача и провести лазерную диагностику.
Если это кариес, то на ранней стадии развития его намного легче вылечить. Помимо этого, врач может назначить дополнительные анализы: сдачу крови и мочи. В зависимости от полученных результатов, выбираются соответствующие методы лечения:
- При выявлении проблем с желудочно-кишечным трактом необходимо пересмотреть систему питания ребенка. В этом случае назначается специальная диета и исключаются некоторые продукты из рациона.
- Нехватка кальция или избыток железа легко лечатся приемом корректирующих препаратов и употреблением определенных продуктов в большем или меньшем количестве.
- При выявлении кариеса на начальном этапе могут помочь такие стоматологические процедуры, как посеребрение или фторирование. Врач обрабатывает зубки специальным раствором, что позволяет предотвратить дальнейшее развитие болезни и дождаться здоровых постоянных зубов.
- Распространенный налет Пристли устраняется методом профессиональной чистки у врача. Но, к сожалению, это не гарантия того, что он не появится снова спустя время.
Если пятна или налет на зубах доставляют ребенку боль или дискомфорт, применяется пломбирование для сохранения зубов и устранения неприятных ощущений.
Каковы симптомы амилореи, и нужно ли лечение?
Если появился внутриклеточный крахмал в кале у ребенка или взрослого, то такое отклонение не может протекать латентно. Обязательно имеются какие-то симптомы, указывающие на нарушения в деятельности ЖКТ. Взрослый человек может самостоятельно их заметить, а вот что касается детей, то здесь важна бдительность родителей.
Амилорея у детей и взрослых сопровождается одинаковыми клиническими признаками, а именно:
- поносом;
- вздутием;
- метеоризмами;
- гастралгией;
- урчанием в животе;
- болями вокруг пупка;
- тошнотой;
- снижением массы тела;
- иногда рвотой.
Также при амилорее наблюдается выделение кала в больших объемах. При этом он имеет неприятный запах, а в нем содержатся частички непереваренной пищи.
Особенности диагностики
Единственным способом, помогающим выявить амилорею, является копрограмма – исследование кала. Он назначается при любых недомоганиях, связанных с нарушениями работы ЖКТ. Но, чтобы понять, что означает и о чем говорит внеклеточный крахмал в копрограмме, необходимо расширенное обследование. Оно подразумевает проведение:
- общего и биохимического анализа крови;
- исследования мочи;
- ультразвуковой диагностики органов брюшной полости;
- рентгенографии пищеварительного тракта;
- эндоскопических исследований кишечника.
Благодаря комплексному обследованию врач может поставить точный диагноз. Амилорея не является самостоятельным заболеванием – это лишь симптом. Поэтому лечить ее изолированно нельзя.
Именно с этой целью назначается подробное обследование пациента с амилореей. Чем раньше будет выяснена причина отклонения, тем более низким будет риск развития осложнений имеющихся патологий.
Как лечить?
В лечении амилореи важную роль играет соблюдение диеты, которая полностью исключает из рациона крахмальные продукты, а также любую вредную и тяжелую для желудка пищу. Из медикаментов пациентам прописывают:
- Ферменты. Креон, Панкреатин, Панкреазим – все эти препараты относятся к данной группе. Они способствуют улучшению выработки ферментов ПЖЖ и облегчают процесс пищеварения.
- Антациды. Лекарства этой группы снижают желудочную кислотность.
- Сорбенты – активированный или белый уголь, Полисорб.
Все препараты назначаются исключительно гастроэнтерологом. При необходимости схема терапии может быть изменена – все зависит от достигнутого лечебного эффекта. Самолечение при амилорее, связанной с наличием заболеваний ЖКТ, не только недопустимо, но и крайне опасно. А применение народных средств не имеет под собой никаких резонных оснований.