Лечение желчекаменной болезни
Содержание:
- Введение
- Что провоцирует / Причины Холангита:
- Прогноз и профилактика
- Причины гастрита
- Симптомы холангита
- В чем заключается лечение холедохолитиаза?
- Лечение холангита в домашних условиях
- Рекомендуем
- Диагностика
- Признаки холангита
- К каким докторам обращаться, если у Вас холангит
- Холецистэктомия и холедохолитотомия
- Лечение
- ЭРХПГ и сфинктеротомия
- Как образуются камни в желчном протоке?
- Лечение холангита в домашних условиях
- Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- Причины возникновения и симптомы
Введение
Желчный пузырь является одним из «особенных» органов, способных в прямом смысле готовить сюрпризы. Такие сюрпризы представляют собой неожиданный приступ сильных болей в животе справа где-то под ребрами, который мы называем «желчная колика».
Желчный пузырь служит чем-то вроде резервуара, собирающего и хранящего желчь до нужного момента, а затем выбрасывает ее для нужд пищеварения. Если желчь начинает плохо «храниться» или «застаиваться», то изменяется ее состав. Дальше все зависит от того, насколько далеко зашел процесс…
Но начинается все с нарушения нормальных сокращений желчного пузыря — он сокращается либо слишком быстро и сильно, либо слишком слабо и медленно. Оба этих нарушения приводят к неправильному желчевыделению и изменению состава желчи, а в долгосрочной перспективе — к образованию камней.
Чаще всего к этому приводят погрешности в питании, когда мы переедаем или едим много жирной, жареной, копченой пищи. У некоторых людей дополнительный вклад в развитие болезней желчного пузыря вносит высокий уровень холестерина, нарушение гормонального фона, прием некоторых лекарств, наследственная предрасположенность. Стрессы, эмоциональное и нервное напряжение также ведет к нарушению функций желчного пузыря. Именно поэтому последней стадией, желчнокаменной болезнью, чаще страдают женщины после критического возраста. Хотя в последние годы болезни желчного пузыря сильно «помолодели» и очень часто выявляются даже у детей!
Ощущения, расположенные вверху живота (в области желудка) или под ребрами справа чаще всего связаны с заболеванием желудка или желчного пузыря, а в редких случаях даже кишечника. Отличить их друг от друга самостоятельно очень сложно. При осмотре живота врач с легкостью определяет, что именно привело к появлению симптомов. Подсказать может связь с приемом пищи: при появлении симптомов после еды вероятнее всего проблема связана с желчным пузырем или желудком. Если симптомы с приемом пищи четкой связи не имеют, есть основания предполагать проблему с кишечником.
Что провоцирует / Причины Холангита:
Наиболее частая причина заболевания — конкременты в желчных протоках. Кроме этого, среди этиологических факторов выделяют ятрогении (инвазивные методы обследования и лечения), паразитарные инвазии, кисты общего желчного протока, инородные тела, синдром или болезнь Кароли (врожденные кисты исключительно во внутрипеченочных желчных протоках с тенденцией к слиянию с образованием больших полостей), карциному, чаще внепеченочной локализации, рак головки поджелудочной железы. В настоящее время не исключается возможность развития паразитарного холангита в результате аскаридоза, клонорхоза, описторхоза, фасциолеза.
Условием возникновения холангита является застой желчи и наличие инфекции. Существует множество причин, препятствующих оттоку желчи. Обтурация желчных протоков, будучи результатом первичного патологического процесса, способствует возникновению желчной гипертензии, изменению физико-химических свойств желчи, что служит предпосылкой для ее инфицирования. Наиболее распространенные причины обструкции путей желчеоттока — холедохолитиаз, доброкачественные стриктуры желчных протоков, заболевания двенадДО» типерстной кишки, поджелудочной железы, кисты холедоха, болезнь Кароли, дискинезии сфинктера Одди, синдром культи пузырного протока, инвазии Clonorchissinensis, Fasciolahepatica, Opisthorchisfehneus и др. К холангиту могут предрасполагать заброс содержимого тонко кишки в желчевыводящие пути, осложнения после реконструктивных операций на желчных протоках. Существует несколько путей внедрения инфекции в желчные протоки. Чаще патогенные возбудители попадают в билиариую систему энтерогенным, гематогенным, лимфогенным путями. Возбудителями, приводящими к развитию холангитов, являются микроорганизмы кишечной микрофлоры, встречающиеся в ассоциациях. Наиболее часто холангиты имеют бактериальную природу, среди возбудителей обнаруживаются представители семейства энтеробактерий (Е. coli, Klebsiellaspp., Serratiespp., Proteusspp., Enterobacterspp., Acinetobacterspp.), грамположительные микроорганизмы (Streptococcus, Enterococcus), неспорообразующие анаэробы (Bacteroidesspp., Clostridiumspp., фузобактерии, Pseudomonasspp., и др.).
Бактериальный холангит имеет тенденцию к восходящему течению и распространению на внутрипеченочные протоки. При тяжелом течении заболевания может наблюдаться развитие эмпиемы желчного пузыря, гепатита, абсцессов печени, септицемии, пилефлебита, поддиа-фрагмального абсцесса, перитонита, рубцово-воспалительного стено-зирования крупных желчных протоков.
Классификация холангитов. Топически различают холангит или ангиохолит — поражение крупных внутри- и внепеченочных желчных протоков; холедохит — поражение общего желчного протока; папиллит — поражение области фатерова соска. Выделяют асептические и вызванные инфекционными факторами холангиты. К асептическим холангитам относятся аутоиммунные при первичном билиарном циррозе, аутоиммунные холангиопатии, склерозирующие (первичный и вторичный склерозирующий) формы. По клинической картине выделяют острые, хронические, стенозирующие и септические холангиты. Холангит, вызванный инфекционными агентами, бывает острым обструктивным, рецидивирующим, бактериальным, вторичным склерозирующим.
Прогноз и профилактика
При холангите, осложненном абсцедированием, циррозом, печеночно-почечной недостаточностью, генерализованным септическим процессом, прогноз неудовлетворительный. Своевременная терапия катарального холангита позволяет добиться излечения; при гнойной, дифтеритической и некротической форме — прогноз более серьезный. Длительное течение хронического холангита может привести к стойкой инвалидизации.
Профилактика холангита диктует необходимость своевременного лечения гастродуоденита, бескаменного холецистита, ЖКБ, панкреатита, глистных и протозойных инвазий; наблюдения у гастроэнтеролога после перенесенных хирургических вмешательств на желчных путях.
Источник
Причины гастрита
Это заболевание относят к мультифакторным патологиям. Одну причину его развития выявить невозможно. Его развитие обусловлено воздействием сочетания внешних и внутренних факторов.
Экзогенные причины
В эту группу включаются факторы, воздействующие извне. Они включают следующие причины:
- Пищевые продукты. Некоторые виды пищи, при употреблении их в большом количестве, оказывают негативное воздействие на слизистую желудка. К этой группе относятся соленые, кислые,
маринованные, жирные и жареные блюда. Особенно вредны спиртные напитки. Алкогольный гастрит считают отдельной разновидностью заболевания. При нем симптомы проявляются после употребления
большого количества спиртного. - Химические вещества. Острый гастрит возникает при проникновении в полость желудка агрессивных кислот и щелочей. Разрушается поверхностный слой слизистой. Ткани желудка теряют способность защищаться от соляной кислоты. В эту группу входит прием определенных лекарств – кортикостероидов, аспирина, некоторых антибиотиков и нестероидных препаратов.
Воздействие никотина при курении тоже негативно влияет на слизистую. - Нарушение режима питания. В норме секреция пищеварительных ферментов и желудочного сока запускается до приема пищи. Когда пища не попадает в желудок, там возникает избыток кислоты.
За этим развивается поражение слизистой. - Нарушение процесса пережевывания пищи. Кариес, аномалии прикуса и разрушение зубов не позволяют человеку тщательно пережевывать пищу. Недостаточная обработка затрудняет процесс
переваривания, вызывая гастрит.
При воздействии этих факторов происходит обширное и более глубокое поражение тканей желудка. Такой гастрит протекает тяжелее других разновидностей. Стресс, депрессия, состояния постоянного
нервного напряжения, а также наличие паразитарных инвазий способно вызвать гастрит.
Эндогенные причины
Эндогенные факторы возникают внутри самого организма, а затем они вызывают развитие данной патологии. Основными внутренними причинами считают аутоиммунные процессы и расстройство иннервации.
К развитию воспаления в желудке приводят следующие процессы:
- Аутоиммунный. При нарушении работы иммунной системы происходит атака иммунных клеток на ткани слизистой желудка. Во внутренних стенках органа развиваются дистрофические процессы.
Затем развивается B12-дефицитная анемия. - Инфекция Helicobacter pylori. Медицинское сообщество полагает, что 85% случаев вызвано этой бактерией. Микроорганизмы попадают в организм и прикрепляются к эпителию. Активно размножаясь,
бактерии выделяют токсины. Они раздражают внутреннюю выстилку, провоцируя воспаление. - Рефлюкс-гастрит. Его развитие вызывает постоянный заброс желчного сока и панкреатического секрета из двенадцатиперстной кишки в желудок. В желчи находятся кислоты, которые при длительном
контакте с желудочными стенками сначала раздражают, а потом их разъедают.
Часто причиной воспаления становится сразу несколько эндогенных или экзогенных факторов.
Симптомы холангита
Характерные для холангита симптомы представляют собой:
- высокая температура тела (до 40 градусов);
- боли в правом подреберье, напоминающие печеночные колики;
- кожный зуд;
- повышенное потоотделение;
- общая слабость;
- понижение артериального давления;
- серо-желтый цвет кожи;
- озноб.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению холангита
9.6
Гастроэнтеролог
Врач первой категории
Александрина Елена Владимировна
Стаж 32
года
Медцентр ОН КЛИНИК на Цветном бульваре
г. Москва, Цветной б-р, д. 30, корп. 2
Цветной бульвар
390 м
Трубная
540 м
Сухаревская
920 м
8 (499) 519-37-05
9.1
Гастроэнтеролог
Переходцева Татьяна Викторовна
Стаж 36
лет
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская
690 м
Трубная
680 м
Цветной бульвар
730 м
8 (499) 519-34-15
9.7
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Камбарова Асель Алымовна
Стаж 10
лет
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
9.7
Гастроэнтеролог
Терапевт
Врач высшей категории
Сечина Елена Владимировна
Стаж 26
лет
Кандидат медицинских наук
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 969-29-36
10
Гастроэнтеролог
Врач высшей категории
Демборинский Олег Иванович
Стаж 31
год
Кандидат медицинских наук
Многопрофильный центр эндохирургии и литотрипсии (ЦЭЛТ)
г. Москва, ш. Энтузиастов, д. 62
Перово
1.5 км
8 (499) 519-36-02
9.1
Гастроэнтеролог
Гепатолог
Врач высшей категории
Игнатова Татьяна Михайловна
Стаж 41
год
Доктор медицинских наук
Многопрофильный центр эндохирургии и литотрипсии (ЦЭЛТ)
г. Москва, ш. Энтузиастов, д. 62
Перово
1.5 км
8 (499) 519-36-02
9.2
Гастроэнтеролог
Диетолог
Педиатр
Врач высшей категории
Профессор
Бандурина Татьяна Юрьевна
Стаж 37
лет
Доктор медицинских наук
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 969-29-36
8.7
Гастроэнтеролог
Терапевт
Врач первой категории
Чернова Анастасия Геннадьевна
Стаж 4
года
Столичная Медицинская Клиника на Сретенке
г. Москва, ул. Сретенка, д. 9
Сретенский бульвар
410 м
Сухаревская
500 м
Тургеневская
530 м
8 (499) 519-34-80
8.2
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Орибжонов Диловар Маруфджонович
Стаж 4
года
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
8.1
Гастроэнтеролог
Гепатолог
Инфекционист
Шаповалов Кирилл Александрович
Стаж 5
лет
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
В чем заключается лечение холедохолитиаза?
Консервативная терапия, не предусматривающая оперативных вмешательств, включает назначение диеты с исключением жирной, жареной и острой пищи. Из фармакологических препаратов используют спазмолитики, антисекреторные препараты, антибиотики, ферменты и т.д.
Хирургическое лечение холедохолитиаза обычно происходит с использованием малотравматичных лапароскопических методик. Они не требуют выполнения больших разрезов, а вся операция проводится при помощи введенных в организм пациента инструментов и оптиковолоконной камеры. Иногда оперативное лечение холедохолитиаза включает холедохотомию – вскрытие желчных протоков с удалением конкрементов. Одним из малотравматичных методов лечения может быть удаление камней специальной корзинкой при проведении ретроградной эндоскопической холангиографии с проведением папилосфинктеротомии.
Лечение холангита в домашних условиях
При острой форме либо обострении хронической, а также при выборе хирургических методик лечения, обязательна госпитализация. Оперативное лечение показано в случае закупорки желчных проток и обычно применяется эндоскопическая методика. При развитии гнойных осложнений прибегают к полосной операции.
Если нет закупорки желчных проток, то показано консервативное лечение, которое можно проводить и в домашних условиях, но в особых случаях больной пребывает в стационаре. Тактика лечения заключается в соблюдении голода в первые сутки, назначении антибактериальных препаратов широкого действия, для снятия воспалительного процесса. Спазмолитики и анальгетики применяются для купирования болевого синдрома. В случае, если причиной холангита является глистная инвазия, дополнительно показаны противогельминтные препараты.
В стадии ремиссии эффективно физиотерапевтическое лечение, такое как диатермия, УВЧ, озокерит, парафин, грязевые аппликации правого подреберья.
Домашнее лечение холангита подразумевает выполнение всех предписаний лечащего врача. Необходимо соблюдать диету, не допускать долгих периодов голодания. Исключить раздражающую и тяжелую пищу. Для улучшения оттока желчи рекомендуются умеренные физические нагрузки (пешие прогулки, гимнастика).
Рекомендуем
http-equiv=»Content-Type» content=»text/html;charset=UTF-8″>le class=»post»>
Изначально часто отсутствуют симптомы жировой дистрофии печени. Длительное накопление жира в печени может привести к воспалению, что приводит к циррозу (рубцевание). Это…
Read More
Знаете ли вы, что печень является вторым по величине органом после кожи? Ваша печень защищает ваше тело от вредных токсинов, которые…
Read More
Что Такое Гепатит? Гепатит — это воспаление печени. Это может быть вызвано наркотиками, употреблением алкоголя или определенными медицинскими условиями. Но в большинстве…
Read More
Это не то, о чем вы, вероятно, много думаете, но ваша печень является ключевым игроком в пищеварительной системе вашего тела . Все, что вы…
Read More
Первичный билиарный холангит — это заболевание, поражающее желчные протоки в печени. Ваш доктор может также вызвать его PBC. Раньше его называли первичным…
Read More
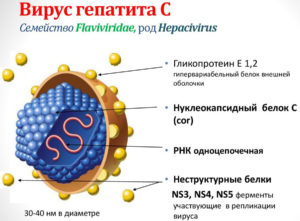
Вирус гепатита С (HCV) — это инфекционная инфекция, которая может вызвать серьезные осложнения в печени. И даже если вы не испытываете…
Read More

Более 3 миллионов американцев имеют гепатит С, согласно оценкам Департамента здравоохранения и социальных служб . Эта вирусная инфекция поражает печень и, если ее…
Read More
Доктор Дженнифер Эштон, главный медицинский корреспондент ABC News, общается с доктором Дугласом Дитрихом, специалистом по печени, который когда — то…
Read More

Если у вас недавно был диагностирован гепатит С, очень важно рассказать об этом своему партнеру. Используйте это руководство, чтобы начать…. Read More
Read More

Если у вас был диагностирован гепатит С — вирусная инфекция, которая вызывает воспаление в печени — вы не одиноки. По оценкам,…
Read More
Вирус гепатита С может вызвать инфекцию, которая, если ее не лечить, может привести к раку печени, повреждению печени, такому как…
Read More

Диагноз гепатита С может вызвать стресс и беспокойство. Используйте эти советы, чтобы справиться. Вирус гепатита С поражает больше, чем просто вашу…
Read More
Если вы живете с гепатитом С, вы можете быть в опасности для диабета, проблем с кожей и многое другое. Автор :…
Read More
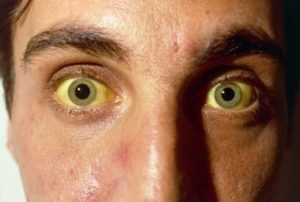
Содержание Желтуха симптомы причины диагностика лечение прогноз Желтуха «Желтуха» — это медицинский термин, который описывает пожелтение кожи и глаз. Сама желтуха…
Read More
Содержание Цель Состав перерождение болезни Заключение Что такое печень? Ваша печень — самый большой твердый орган вашего тела. В среднем он весит около 3…
Read More

Содержание Источники рыбы Преимущества масла печени трески Преимущества рыбьего жира риски дозировка Покупка дополнений навынос обзор Печенье масло и рыбий…
Read More

Содержание Этапы симптомы причины Варианты лечения диагностика осложнения прогноз Обзор Фиброз печени возникает, когда здоровая ткань вашей печени становится поврежденной…
Read More
Содержание Состав схема Цель перерождение болезни симптомы профилактика Что такое печень? Ваша печень — самый большой твердый орган вашего тела. В…
Read More

Печень – это железа внешней секреции в организме человека, которая находится в правом подреберье и относится к пищеварительному тракту. Ее…
Read More

Уксус сидра яблока самый популярный Тип уксуса в естественной общине здоровья. Это, как утверждают, приводит к всевозможным преимуществам, многие из…
Read More

Содержание Использование Добавок Мировоззрение Травы и добавки для Лечение Диабета 2 Типа Диабет 2 Типа Диабет 2 типа раньше назывался…
Read More
Муковисцидоз — это наследственное заболевание, которое вызывает организме жидкости, густой и липкий, а не тонкий и сопливый. Это сильно влияет на…
Read More
Что такое EPI? Когда ваша поджелудочная железа работает хорошо, вы, вероятно, даже не знаете о ее существовании. Одна из…
Read More

Экзокринная недостаточность поджелудочной железы (ЭПИ) — редкое состояние. Возможно, что во время вашего диагноза вы впервые слышите о EPI, что…
Read More
Диагностика
Заподозрить холангит, как правило, удается на основании характерной триады Шарко; уточняющая диагностика осуществляется на основании лабораторных и инструментальных исследований.
Среди инструментальных методов диагностики холангита ведущая роль отводится эндоскопической ретроградной панкреатохолангиографии, магнитно-резонансной панкреатохолангиографии (МРПХГ),чрескожной чреспечёночной холангиографии. На полученных рентгенограммах и томограммах хорошо визуализируется структура желчевыводящих путей, что позволяет выявить причину их обструкции.
Дифференциальная диагностика холангита необходима с ЖКБ, некалькулезным холециститом, вирусным гепатитом,первичным билиарным циррозом,эмпиемой плевры, правосторонней пневмонией.
Признаки холангита
Как правило, данное заболевание имеет очень характерную клиническую картину, что позволяет медикам безошибочно поставить диагноз. Острый холангит характеризуется наличием следующей триады симптомов:
- Гипертермический синдром. Температура резко и внезапно повышается до показателей 38 или даже 40 градусов Цельсия. Плохо поддаётся терапии.
- Болевой синдром. Больной жалуется на сильные режущие боли в правом боку. Боль может отдавать в плечо, шею или лопатку.
- Пожелтение склер и кожи. Желтуха развивается по нарастающей. В дебюте заболевания кожа больного может иметь серый оттенок, но с развитием болезни желтушность кожных покровов достаточно быстро прогрессирует.
Эти симптомы носят название триады Шарко, и именно они являются самыми важными диагностическими признаками.
Как уже говорилось, болезнь развивается внезапно и очень резко. Сперва повышается температура тела, а затем появляется резкая боль в правом подреберье и явления интоксикации. В ходе клинического течения холангита явления интоксикации постепенно нарастают: у пациента снижается аппетит, возникает общая слабость, тошнота, рвота, диарея и т.д.
В отсутствии адекватной терапии у пациента развивается желтуха (избыточное поступление в кровь билирубина), характерной чертой которой является кожный зуд. Этот зуд усиливается в ночное время, что приводит к нарушению сна и расчесам на коже. В тяжёлых случаях могут возникать нарушения сознания, а также следующий симптомокомплекс:
-
болевой синдром по типу печеночной колики;
- увеличение печени;
- спутанность сознания;
- гипотония;
- лихорадка.
При наличии данных симптомов пациент должен быть немедленно доставлен в отделение неотложной помощи. Самолечение может привести к фатальным последствиям из-за возникающих осложнений.
К каким докторам обращаться, если у Вас холангит
Окончательный диагноз может быть установлен лишь после рентгенологической визуализации желчных протоков. Решающее значение для диагностики имеют данные эндоскопической ретроградной холангиопанкреатографии, которая является методом выбора при обследовании пациента с подозрениями на холангит.
В ряде случаев могут быть использованы результаты чрескожной транспеченочной холангиографии или интраоперационной холангиографии и холедохоскопии. Наиболее общими признаками у больных с холангитом являются множественные стриктуры, захватывающие как внутри-, так и внепеченочные ходы, равномерно распределенные, короткие и кольцевидные, чередующиеся с участками нормальных или слегка дилатированных протоков.
По ходу общего желчного протока могут обнаруживаться выпячивания, напоминающие дивертикулы. В каждом пятом случае поражения могут затрагивать только внепеченочные или только внутрипеченочные протоки. При поражении мелких протоков на холангиограммах изменения отсутствуют.
Значительное расширение желчных протоков и прогрессирующая облитерация на серии холангиограмм позволяют заподозрить развитие холангиокарциномы. Для уточнения диагноза рекомендуется выполнение биопсии печени.
Холецистэктомия и холедохолитотомия
Хирургическое вмешательство показано пациентам, у которых не получается удалить камни из желчных протоков эндоскопическим способом. Во время операции выполняют следующие манипуляции:
- Холедохолитотомия — вскрытие желчного протока и удаление камня из его просвета.
- Холецистэктомия — удаление желчного пузыря. Оно всегда необходимо во время хирургических вмешательств по поводу холедохолитиаза, если желчный пузырь не был удален ранее.
Операция может быть выполнена как открытым способом (через разрез), так и лапароскопически — через проколы в брюшной стенке. Несомненными преимуществами лапароскопической хирургии являются малый травматизм, более низкий риск некоторых осложнений, короткий восстановительный период, хороший косметический эффект (на коже не остается больших рубцов). Однако, во время лапароскопии невозможно исследовать общий желчный проток и выполнить интраоперационную холангиографию. Это является ограничением. Перед лапароскопической операцией проводят ЭРХПГ и выполняют сфинктеротомию.
После хирургического лечения пациент должен соблюдать определенные рекомендации, придерживаться диеты. Сразу после операции или спустя некоторое время в результате удаления желчного пузыря может развиться постхолецистэктомический синдром — комплекс нарушений со стороны желудочно-кишечного тракта, который проявляется в виде периодических приступов боли.
Лечение
Холангит опасное заболевание, лечить которое лучше в клинике, постоянно пребывая под контролем врачей. Рассмотрим, как проводится терапия болезни:
-
Лечение первичного холангита с незначительно суженными желчными путями проводится медикаментозными препаратами. С этой целью назначаются антибактериальные средства. Чтобы избавить организм от общей интоксикации внутривенно вводится различные растворы
-
Как первичный холангит, так и другие его виды затрудняют отход желчи по протокам, чтобы улучшить данный процесс, лечение проводится Дюспаталином и спазмолитическими препаратами. Необходимо соблюдение постельного режима и строгого диетического питания.
-
Лечение ПСХ, с наличием у человека паразитов, проводится противоглистными средствами. При наступлении ремиссии рекомендована физиотерапия.
-
При необходимости делается операция, в основном прибегают к эндоскопии. Благодаря такому способу отсутствует кровопотеря, происходит быстрое восстановление, не нужно разрезать полость. Если человек столкнулся с гнойным или некротическим холангитом, проводится полноценное хирургическое вмешательство, в ходе которого удаляются пораженные участки органа.
ЭРХПГ и сфинктеротомия
Эндоскопическая ретроградная холангиопанкреатография со сфинктеротомией является наиболее распространенным методом лечения холедохолитиаза. Эффективность этого метода достигает 90%. Во время ЭРХПГ хирург рассекает большой дуоденальный сосочек — возвышение на слизистой оболочке двенадцатиперстной кишки, в котором находится сфинктер Одди. Последний представляет собой круговой мышечный жом, регулирующий поступление в кишку желчи и сока поджелудочной железы. Это облегчает отток желчи и выхождение камня.
Затем с помощью специальной корзинки Дормиа или баллона врач удаляет камень. В целом вмешательство продолжается около 1–2 часов. Его выполняют в состоянии легкого наркоза (седации).
Главное преимущество ЭРХПГ со сфинктеротомией в том, что это малоинвазивное вмешательство, которое не требует разрезов или проколов на брюшной стенке. Оно имеет немного противопоказаний и характеризуется коротким восстановительным периодом.
Краткосрочные осложнения после эндоскопического удаления камней желчного протока, такие как инфекции, панкреатит, кровотечение, развиваются лишь у 7% пациентов. Несколько чаще встречаются долгосрочные осложнения: повторное образование желчных камней, стеноз желчных протоков в результате образования рубцовой ткани.
Эффективность ЭРХПГ со сфинктеротомией во многом зависит от опыта врача, который выполняет процедуру, его уровня мастерства. В клинике Медицина 24/7 лечение проводят ведущие специалисты в условиях рентгенооперационной, оснащенной современным оборудованием.
Основные противопоказания к ЭРХПГ:
- острые вирусные гепатиты;
- острый панкреатит — воспаление ткани поджелудочной железы;
- тяжелые нарушения со стороны сердечно-сосудистой или дыхательной системы;
- стеноз пищевода или двенадцатиперстной кишки, из-за которого не удается ввести фиброэндоскоп и провести манипуляцию;
- беременность.
Как образуются камни в желчном протоке?
- В некоторых случаях конкременты могут формироваться непосредственно в просвете желчного протока из-за затруднений оттока желчи. В этом случае они считаются первичными.
- Вторичные камни изначально формируются в желчном пузыре, а после этого с током желчи мигрируют в проток.
- В некоторых случаях это могут быть камни, не обнаруженные при проведении операции по .
- Рецидивирующие камни, которые формируются в желчных протоках после хирургического вмешательства. Их образование может занимать 3 и более года.
В ЦЭЛТ вы можете получить консультацию специалиста-гастроэнтеролога.
- Первичная консультация — 4 200
- Повторная консультация — 3 000
Записаться на прием
Лечение холангита в домашних условиях
При острой форме либо обострении хронической, а также при выборе хирургических методик лечения, обязательна госпитализация. Оперативное лечение показано в случае закупорки желчных проток и обычно применяется эндоскопическая методика. При развитии гнойных осложнений прибегают к полосной операции.
Если нет закупорки желчных проток, то показано консервативное лечение, которое можно проводить и в домашних условиях, но в особых случаях больной пребывает в стационаре. Тактика лечения заключается в соблюдении голода в первые сутки, назначении антибактериальных препаратов широкого действия, для снятия воспалительного процесса. Спазмолитики и анальгетики применяются для купирования болевого синдрома. В случае, если причиной холангита является глистная инвазия, дополнительно показаны противогельминтные препараты.
В стадии ремиссии эффективно физиотерапевтическое лечение, такое как диатермия, УВЧ, озокерит, парафин, грязевые аппликации правого подреберья.
Домашнее лечение холангита подразумевает выполнение всех предписаний лечащего врача. Необходимо соблюдать диету, не допускать долгих периодов голодания. Исключить раздражающую и тяжелую пищу. Для улучшения оттока желчи рекомендуются умеренные физические нагрузки (пешие прогулки, гимнастика).
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко. Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.
К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Причины возникновения и симптомы
Как острый, так и хронический склерозирующий холангит провоцируется генетическими, врожденными, и хроническими заболеваниями. Также он часто поражает людей, которые ведут неправильный образ жизни, злоупотребляют вредными привычками, своевременно не занимаются лечением болезней. Женщины могут столкнуться с патологией из-за гормональных нарушений при вынашивании ребенка или во время родов.
Симптомы холангита острого характера являются неспецифичными, и очень схожи на проявления других болезней ЖКТ:
-
болевые ощущения ноющего типа под ребром с правой стороны, могут отдавать в плечо или лопатку;
-
увеличение температуры тела, возможен озноб и усиленное потоотделение;
-
тошнота с рвотными позывами;
-
пожелтение глазной слизистой.
-
Если человека поразил склерозирующий холангит и своевременно не началось лечение, то у него:
-
снижается работоспособность;
-
появляется постоянное чувство слабости;
-
возникает зуд кожного покрова, в основном на ладонях;
-
утолщаются ногтевые фаланги пальцев.
Опасность заболевания в том, что острая форма быстро перетекает в хроническую, которая хуже поддается терапии, поэтому наши врачи рекомендуют, если присутствуют признаки холангита, не терять времени, а начинать его лечить.