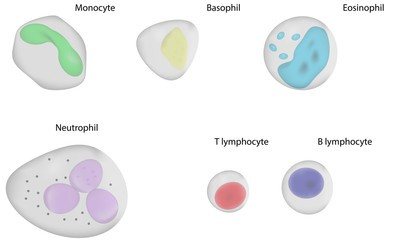
Агранулоцитоз
Содержание:
- К каким докторам следует обращаться если у Вас Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов:
- Этиология и патогенез
- Симптомы Лейкопении и агранулоцитозы:
- Клиническое значение
- Клиническая картина
- Диагноз
- Диагностика Лейкопении и агранулоцитозы:
- Разные нормы
- Диагностика Лейкопении и агранулоцитозы:
- Другие дисбалансы
- Библиография
- Лечение Лейкопении и агранулоцитозы:
- Патологическая анатомия
- Как берется кровь и нужна ли подготовка к процедуре?
- Разные результаты
- Online-консультации врачей
- Когда назначается общий анализ крови?
- Описание
К каким докторам следует обращаться если у Вас Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Этиология и патогенез
По механизму возникновения АГРАНУЛОЦИТОЗ может быть миелотоксическим и иммунным.
Миелотоксические АГРАНУЛОЦИТОЗЫ возникают в результате подавления роста предстадий гранулоцитов в костном мозге, включая и стволовые клетки. В связи с этим в крови отмечается уменьшение не только гранулоцитов, но и тромбоцитов, ретикулоцитов и лимфоцитов. Миелотоксический АГРАНУЛОЦИТОЗ может развиться в результате воздействия на организм ионизирующей радиации, химических соединений, обладающих цитостатическими свойствами (противоопухолевые препараты, бензол и другие), продуктов жизнедеятельности грибка типа Fusarium, размножающегося в перезимовавшем зерне (см. Алейкия алиментарно-токсическая).
Иммунный АГРАНУЛОЦИТОЗ развивается в результате ускоренной гибели гранулоцитов под влиянием антилейкоцитарных антител; стволовые клетки не страдают. Антилейкоцитарные антитела образуются под влиянием медикаментов, могущих играть роль гаптенов (см. Гаптены). При повторном введении такого медикамента появляется агглютинация лейкоцитов.
Развитие иммунного агранулоцитоза мало зависит от дозы препарата, важнейшую роль в его возникновении играет необычная чувствительность организма. Напротив, при миелотоксическом АГРАНУЛОЦИТОЗЕ решающая роль принадлежит величине повреждающего воздействия. Среди лекарств, вызывающих иммунный АГРАНУЛОЦИТОЗ, основное место принадлежит амидопирину. Иммунный АГРАНУЛОЦИТОЗ, кроме того, могут вызвать бутадион, фенацетин, атофан, анальгин, диакарб, барбамил, сульфаниламиды, ПАСК, тубазид, этоксид, стрептомицин, пипольфен и некоторые другие препараты. Продолжительный прием препарата-гаптена может вызвать разрушение не только зрелых гранулоцитов, но и миелоцитов и промиелоцитов. Развитие аутоиммунного АГРАНУЛОЦИТОЗА, чаще лейкопении, наблюдается при коллагенозах (особенно рассеянной красной волчанке, ревматоидном полиартрите), а также при некоторых инфекциях.
Особое место занимают АГРАНУЛОЦИТОЗЫ при системных поражениях кроветворного аппарата — лейкозах (см.), гипопластической анемии (см.), а также при метастазах в костный мозг раковой опухоли и саркомы.
Симптомы Лейкопении и агранулоцитозы:
В клинических проявлениях миелотоксического и иммунного агранулоцитозов имеются различия. Иммунный агранулоцитоз, связанный с приемом медикаментов гаптенового ряда, чаще развивается остро, с быстрым нарастанием симптомов. Вскоре после приема медикаментов развиваются гранулоцитопения или агранулоцитоз, высокая лихорадка и быстрое присоединение инфекционных осложнений (ангина, стоматит, кандидамикоз носоглотки, иногда — и слизистой пищевода). Септические осложнения представляют основную опасность для жизни больного. Некротическая ангина является классическим проявлением агранулоцитоза. На миндалинах обнаруживаются грязно-серый налет, затем — некроз и язвы. Некротизация захватывает язычок, мягкое и твердое небо; часто возникает кровотечение. Однако некрозы могут локализоваться также в кишечнике, протекая с тифоподобной картиной, в пищеводе, мочевом пузыре, женских половых органах. В легких нередко развивается пневмония, которая протекает атипично, часто приводит к образованию абсцесса, гангрены. Печень может быть умеренно увеличена, размеры селезенки, как правило, не изменены. Желтуха встречается довольно редко; в моче — умеренная альбуминурия (белок в моче), связанная с септическим состоянием.
При иммунном агранулоцитозе со стороны крови отмечается лейкопения, абсолютный агранулоцитоз. Число эритроцитов, ретикулоцитов, тромбоцитов не изменено. Геморрагический синдром не выражен. Костный мозг не опустошен, наблюдается небольшое снижение его клеточного состава. Лишь при обострениях агранулоцитоза наступает опустошение костного мозга.
Миелотоксический агранулоцитоз имеет особенности клинической и гематологической картины, что определяется спецификой его развития — высокой чувствительностью к повреждению стволовых и созревающих клеток костного мозга и очень малой чувствительностью зрелых элементов. Он начинается внезапно. Без каких-либо субъективных признаков болезни в крови снижается содержание лейкоцитов и, как правило, ретикулоцитов и тромбоцитов. Первые внешние признаки болезни: лихорадка, стоматит, «агранулоцитарная ангина», геморрагический синдром — выявляются на фоне глубоких изменений в периферической крови и резкого снижения клеточности костного мозга.
В то же время поражение слизистой оболочки ротоглотки и желудочно-кишечного тракта с развитием некротической энтеропатии является одним из наиболее постоянных признаков миелотоксического агранулоцитоза, имеющим двоякое происхождение.
К инфекционным осложнениям агранулоцитоза относятся также сепсис (нередко стафилококковый), медиастинит (воспаление средостения) и пневмонии. При этом пневмонии протекают на фоне скудных физикальных и рентгенологических данных.
Клиническое значение
Гранулоцитопения — это аномально низкая концентрация гранулоцитов в крови. Это состояние снижает сопротивляемость организма ко многим инфекциям. Тесно связанные термины включают агранулоцитоз (этимологически «отсутствие гранулоцитов вообще»; клинически уровни гранулоцитов менее 5% от нормы) и нейтропения (дефицит нейтрофильных гранулоцитов ). Гранулоциты живут в обращении всего один-два дня (четыре дня в селезенке или другой ткани), поэтому переливание гранулоцитов в качестве терапевтической стратегии принесет очень краткосрочный эффект. Кроме того, с такой процедурой связано множество осложнений.
Обычно у людей, страдающих сахарным диабетом 1 типа, имеется дефект хемотаксиса гранулоцитов .
Исследования показывают, что переливание гранулоцитов для предотвращения инфекций снижает количество людей с бактериальной или грибковой инфекцией в крови. Дальнейшие исследования показывают, что участники, получающие терапевтические трансфузии гранулоцитов, не показывают разницы в клиническом излечении сопутствующей инфекции.
Клиническая картина
Миелотоксический АГРАНУЛОЦИТОЗ начинается исподволь: без каких-либо субъективных признаков. Иммунный АГРАНУЛОЦИТОЗ клинически может иметь различные варианты в зависимости от вызвавшего его фактора. АГРАНУЛОЦИТОЗ на фоне коллагеноза развивается постепенно и отличается упорством течения. Начало медикаментозного иммунного АГРАНУЛОЦИТОЗА в большинстве случаев острое.
Первыми проявлениями любого АГРАНУЛОЦИТОЗА являются лихорадка, стоматит, ангина. При миелотоксическом синдроме отмечается и обычно умеренно выраженный геморрагический синдром (синяки и кровоточивость десен, носовые кровотечения): выраженный геморрагический синдром — нечастое осложнение АГРАНУЛОЦИТОЗА Поражение слизистых оболочек (некрозы и молочница) полости рта и желудочно-кишечного тракта — наиболее постоянный признак АГРАНУЛОЦИТОЗА. При миелотоксическом АГРАНУЛОЦИТОЕ оно обусловлено тем, что, с одной стороны, исчезновение гранулоцитов делает возможной микробную инвазию, с другой — подавление митозов эпителиальных клеток слизистой оболочки цитостатическими факторами нарушает ее целостность.
В периферической крови уменьшается количество всех форм лейкоцитов (нередко до сотен клеток в 1 мкл), а также тромбоцитов и ретикулоцитов. Число плазматических клеток обычно увеличено. Может быть анемия. Иногда гранулоциты исчезают полностью. Лейкопения при иммунном АГРАНУЛОЦИТОЗЕ носит умеренный характер — 1000—2000 клеток в 1 мкл, но количество гранулоцитов, как правило, уменьшается до нуля; тромбоцитопения отсутствует. В сыворотке обнаруживаются антилейкоцитарные антитела.
На высоте миелотоксического АГРАНУЛОЦИТОЗА в костном мозге почти полностью исчезают как гранулоцитарные элементы, так и эритронормобласты, мегакариоциты; лимфоидные, ретикулярные и плазматические клетки сохраняются. За 2—3 дня до выхода из состояния АГРАНУЛОЦИТОЗА в костном мозге появляются в огромном количестве промиелоциты и единичные нормобласты. В периферической крови первым признаком активации кроветворения является обнаружение молодых элементов — миелоцитов и метамиелоцитов, иногда плазматических клеток. Часто за 2—3 дня до появления гранулоцитов увеличивается число тромбоцитов и ретикулоцитов.
В костном мозге при иммунном АГРАНУЛОЦИТОЗЕ отмечается уменьшение клеточных элементов исключительно за счет гранулоцитарного ростка. Выход из иммунного АГРАНУЛОЦИТОЗА характеризуется появлением в периферической крови молодых клеток — миелоцитов, метамиелоцитов, иногда промиелоцитов.
Продолжительность АГРАНУЛОЦИТОЗА различна и зависит как от степени поражения костного мозга, так и от индивидуальных особенностей организма больного.
Диагноз
Диагноз ставится на основании анамнестических данных, характерной клинической картины, данных исследования периферической крови и пунктата костного мозга. Диагноз иммунного АГРАНУЛОЦИТОЗА может быть подтвержден серологическими исследованиями: обнаружением антилейкоцитарных антител (см. Группы крови, лейкоцитарные группы). АГРАНУЛОЦИТОЗ приходится дифференцировать от острого лейкоза в алейкемической стадии и гипопластической анемии. В первом случае решающим в диагностике является изучение пунктата костного мозга, втором — указание па внезапность развития АГРАНУЛОЦИТОЗА при иммунной его природе или сведения о длительном приеме препаратов миелотоксического действия (иногда прерванном за несколько недель до развития АГРАНУЛОЦИТОЗА). Наблюдение за больным позволяет прийти к окончательному заключению о характере опустошения костного мозга.
Диагностика Лейкопении и агранулоцитозы:
Диагноз агранулоцитоза следует обязательно дифференцировать с острым лейкозом (его лейкопенической формой).
Диагностические ошибки возможны в обоих направлениях, чаще всего это касается морфологических ошибок, когда значительный процент лимфобластов принимают за лимфоциты, поскольку и те и другие имеют некоторые черты сходства. В ряде случаев возможен «агранулоцитарный старт» острого лейкоза, который в начале заболевания ошибочно квалифицируется как агранулоцитоз. В дальнейшем же развивается типичная лейкемическая стадия острого лейкоза. В отличие от апластической анемии при агранулоцитозе нет анемического и тромбоцитопенического синдрома.
Прогноз при пластических (функциональных) формах агранулоцитоза благоприятный, в течение 2-3 недель наступают клиническое выздоровление и полная репарация (восстановление) крови. При апластических формах прогноз более серьезен, однако при своевременной и обоснованной терапии возможно выздоровление.
Признаком начинающегося восстановления кроветворения у больных агранулоцитозом является моноцитоз (увеличение количества моноцитов) с наличием их предшественников в крови.
Разные нормы
«Лабораторная норма» — это не то же, что нормальный результат анализа. Научное название «лабораторной нормы» — референсный интервал. Как правило, это диапазон средних значений конкретного лабораторного показателя, который получили при массовом обследовании здорового населения. Он и указан в бланке лабораторных анализов в разделе «норма».
Согласно международному протоколу Института клинических и лабораторных стандартов (CLSI), для получения этого показателя нужно набрать от 20 до 120 здоровых добровольцев, взять у них образец биологического материала, провести анализ и расположить полученные результаты в ряд — от низкого к высокому. В середине окажется среднее значение, а 95% результатов, которые оказались по бокам от среднего, и будут диапазоном нормы.
Каждая лаборатория для каждого показателя обязана рассчитывать собственный референсный интервал. Это логично, ведь в одном и том же городе результаты здоровых жителей промышленных районов могут отличаться от результатов здоровых жителей исторического центра. Они дышат воздухом разной чистоты, пьют воду разного качества, а еще у них разный уровень дохода, так что они по-разному питаются.
Это означает, что в лаборатории из центра города референсные интервалы для одних и тех же показателей будут отличаться от референсных интервалов для лаборатории с окраины. Даже если эти лаборатории — сетевые, то есть реактивы и оборудование в них одинаковое. Но это — идеальная картина.
Чтобы сэкономить, многие лаборатории не рассчитывают собственные референсные интервалы, а берут указанные производителем в инструкциях к реактивам. Но у разных производителей они отличаются, так что «лабораторные нормы» в разных лабораториях все равно не будут одинаковыми.
В разных странах и медицинских организациях референсные интервалы могут не совпадать. Скажем, в России для тиреотропного гормона (ТТГ) — 0,4-5,0 мЕД/л, а в США — 0,3-5,0 мМЕ/л. Так получилось потому, что у 95% обследованных здоровых американцев предел по ТТГ оказался шире, чем у 95% здоровых русских.
Кстати, мЕД/л и мМЕ/Л — одно и то же. «МЕ» расшифровывается как «международная единица», а «мМЕ» — «милли- международная единица». То есть русское сокращение так и расшифровывается — милли- международная единица на литр.
Иногда договориться о референсных интервалах не могут даже медицинские учреждения одной страны. В США, например, часть профессиональных организаций считает, что минимальный уровень витамина D в крови начинается от 20 нг/мл, а часть — от 30 нг/мл. Проблемы из-за этого возникают не только у пациентов, но и у врачей, однако привести все референсные пределы к одному образцу пока невозможно.
Главная трудность состоит в том, что результаты научных исследований, изучающих самочувствие людей с разным уровнем витамина D в крови, противоречат друг другу. Такая проблема существует не только с витаминами, но и с многими другими лабораторными показателями. Ничего не поделаешь: о работе человеческого организма пока известно далеко не все, так что медицина в целом и лабораторная диагностика в частности во многом остается вероятностной наукой.
Диагностика Лейкопении и агранулоцитозы:
Диагноз агранулоцитоза следует обязательно дифференцировать с острым лейкозом (его лейкопенической формой).
Диагностические ошибки возможны в обоих направлениях, чаще всего это касается морфологических ошибок, когда значительный процент лимфобластов принимают за лимфоциты, поскольку и те и другие имеют некоторые черты сходства. В ряде случаев возможен «агранулоцитарный старт» острого лейкоза, который в начале заболевания ошибочно квалифицируется как агранулоцитоз. В дальнейшем же развивается типичная лейкемическая стадия острого лейкоза. В отличие от апластической анемии при агранулоцитозе нет анемического и тромбоцитопенического синдрома.
Прогноз при пластических (функциональных) формах агранулоцитоза благоприятный, в течение 2-3 недель наступают клиническое выздоровление и полная репарация (восстановление) крови. При апластических формах прогноз более серьезен, однако при своевременной и обоснованной терапии возможно выздоровление.
Признаком начинающегося восстановления кроветворения у больных агранулоцитозом является моноцитоз (увеличение количества моноцитов) с наличием их предшественников в крови.
Другие дисбалансы
Врач может использовать анализ крови для определения уровня лейкоцитов. Если уровень лейкоцитов ниже обычного, это может быть признаком того, что у человека снижена иммунная активность, являясь результатом таких состояний, сходных с ВИЧ или иммунодепрессантами.
Дефицит лейкоцитов является причиной того, что люди с заболеваниями сталкиваются с повышенным риском инфицирования. Аномальная выработка клеток крови также характерна для некоторых видов рака, таких как лейкемия и лимфома. В костном мозгу может развиться ряд состояний, в совокупности известных как миелопролиферативные нарушения. Они развиваются, когда вырабатывается слишком много незрелых клеток крови, что приводит к дисбалансу. Миелопролиферативные нарушения — это редкие состояния, которые могут стать или не стать злокачественными.
Библиография
- Кэмпбелл Н.А., Рис Дж. Б. (2002). (6-е изд.). ISBN Pearson Education, Inc. 978-0-8053-6624-2 .
- Делвес П.Дж., Мартин С.Дж., Бертон Д.Р., Ройт И.М. (2006). Essential Immunology Ройтта (11-е изд.). Блэквелл Паблишинг. ISBN 978-1-4051-3603-7 .
- Хоффбранд А.В., Петтит Дж. Э., Мосс ПА (2005). Essential Hematology (4-е изд.). Blackwell Science. ISBN 978-0-632-05153-3 .
- Паолетти Р., Notario A, Ricevuti G, ред. (1997). Фагоциты: биология, физиология, патология и фармакотерапия . Нью-Йоркская академия наук. ISBN 978-1-57331-102-1 .
- Робинсон Дж. П., Бэбкок Г. Ф., ред. (1998). . Wiley – Liss. ISBN 978-0-471-12364-4 .
- Сомпайрак Л. (2008). Как работает иммунная система (3-е изд.). Блэквелл Паблишинг. ISBN 978-1-4051-6221-0 .
Лечение Лейкопении и агранулоцитозы:
Основная роль в борьбе с цитопеническими состояниями принадлежит профилактике. Учитывая выраженные воздействия лучистой энергии, производных бензола, необходимы строгие меры защиты лиц, систематически подвергающихся воздействию этих факторов. Одними из таких мероприятий являются контроль за составом крови у них и своевременные мероприятия по обеспечению мер безопасности. Это определяет наиболее эффективную форму динамического клинико-гематологического контроля — диспансерное наблюдение всех лиц с лейкопенией, нейтропенией и цитопенией.
Далеко не каждое снижение количества лейкоцитов требует энергичной, стимулирующей образование лейкоцитов терапии. Такая терапия необходима там, где лейкопения является следствием нарушения функции костного мозга. Терапевтические мероприятия при лейкопениях различного происхождения зависят от их выраженности и клинических проявлений. В настоящее время в клинике применяется значительное количество препаратов, обладающих способностью стимулировать созревание гранулоцитов. К их числу относятся нуклеиновокислый натрий, пентоксил, лейкоген, батилол, которые являются физиологическими стимуляторами лейкопоэза. Однако лечебная эффективность этих препаратов оправдана лишь при умеренной лейкопении, особенно медикаментозной.
В лечебной тактике агранулоцитоза необходимо исключение цитостатических препаратов, ионизирующего излучения, медикаментозных гаптенов. Особое значение имеет создание асептических условий (помещение больных в боксы или изоляторы с установленными бактериоцидными лампами, ультрафиолетовое облучение палат), санация кожи и слизистых оболочек.
Лечение бактериальных осложнений антибиотиками должно быть неотложным с первых дней диагностирования агранулоцитоза. Используются антибиотики широкого спектра и в больших дозах (пенициллин, ампициллин, цепорин, гентамицин).
При иммунном агранулоцитозе лечение антибиотиками проводят до восстановления лейкограммы и ликвидации бактериальных осложнений
С целью снижения степени гранулоцитопении и ее продолжительности важно применение лейкоцитарной, а для борьбы с тромбоцитопеническими кровотечениями (главным образом, при миелотоксической форме агранулоцитоза — цитостатической болезни) — и тромбоцитарной массы. Для профилактики и лечения некротической энтеропатии используют подавление патогенной кишечной флоры со стерилизацией кишечника при помощи антибиотиков (канамицин, ристомицин, нистатин), а также внутривенное питание больных
В терапии иммунного агранулоцитоза основную роль играют кортикостероидные гормоны.
Преднизолон, преднизон, триамоинолон, дексаметазон используются как средства десенсибилизирующие, подавляющие образование агрессивных антител и стимулирующие созревание гранулоцитов. Восстановление белого ростка костного мозга в таких случаях идет быстро. С нормализацией числа лейкоцитов, обычно через 10-14 дней, доза гормонов сокращается не менее чем наполовину. Лечение гормонами прерывистыми курсами продолжается до полного выздоровления и до исчезновения аутоиммунных антител
При выраженных язвенно-некротических проявлениях необходима известная осторожность в отношении использования кортикостероидов. Больным миелотоксическим агранулоцитозом стероидные гормоны противопоказаны
Прогноз при иммунном агранулоцитозе относительно благоприятен. Раннее и правильное лечение может привести к выздоровлению. При миелотоксическом агранулоцитозе прогноз зависит от тяжести поражения. Общая летальность при агранулоцитозе — около 25%, в основном за счет некротической энтеропатии, общего сепсиса, гангрены, чаще — при миелотоксической форме.
Лица, болевшие агранулоцитозом, нуждаются в диспансерном наблюдении. Это особенно относится к тем больным, которые выписываются из стационара в удовлетворительном состоянии с достаточным числом лейкоцитов (3000–4000), но нередко с низким содержанием гранулоцитов. Это свидетельствует о недостаточном и неустойчивом восстановлении кроветворения. Периодический гематологический контроль периферической крови больных позволяет обнаружить постепенное падение числа гранулоцитов. Профилактика реальна при условии известной причины развития данного заболевания. В частности, должен быть абсолютно исключен медикамент, вызвавший агранулоцитоз или лейкопению.
Патологическая анатомия
Патологоанатомическими признаками агранулоцитоза являются некротически-язвенные изменения, наиболее часто встречающиеся в полости рта и глотки. Миндалины увеличенные, рыхлые, серо-грязного вида, с фибринозными наложениями и изъязвлениями. В области мягкого и твердого неба обнаруживаются очаги некроза, иногда с перфорацией мягкого неба. Некротические изменения выявляются в коже, в местах инъекций, в области промежности, вокруг анального отверстия. Очаги некроза описаны в конъюнктивальном мешке, в слизи стой оболочке гортани, пищевода и желудка. При развитии некроза в слизистой оболочке тонкой или толстой кишки, включая червеобразный отросток, наблюдаются кишечные кровотечения, перфорации. Некротические язвы могут быть в стенке мочевого пузыря, в половых органах, особенно в стенке влагалища, а также в ткани печени и других органов. Микроскопическое исследование показывает, что в участках некроза отсутствуют нейтрофильные лейкоциты. Демаркационная полоса вокруг некроза не выявляется, вблизи участков некроза можно видеть лимфо-гистиоцитарные и плазмоклеточные скопления. Пневмонии носят характер фибринозно-геморрагических. При этом фибринозные наложения располагаются и на плевре. В зоне пневмонии могут выявляться участки распада ткани (гангрена). Микроскопически в просветах альвеол видны слущенные клетки эпителия, бактерии, дрожжевые клетки и их мицелий. Лимфатические узлы обычно не увеличены. При некротических изменениях в полости рта может наблюдаться небольшое увеличение шейных и подчелюстных лимфатических узлов. Микроскопическая структура их относительно сохранена. В корковом слое и особенно в области мозговых тяжей выявляется большое количество плазматических клеток. Резко выражена пролиферация и набухание клеток ретикулоэндотелия в синусах. Селезенка чаще не изменена. Ткань селезенки мягковатой консистенции, на разрезе — пульпа розово-серого цвета с большим соскобом
При микроскопическом исследовании обращает на себя внимание равномерное уменьшение количества клеток красной пульпы селезенки. Костный мозг плоских костей макроскопически чаще обычного вида, несколько суховат, но могут быть различные очаги кровоизлияния — от мелких до обширных; в нижней и средней трети трубчатых костей костный мозг жировой.
Микроскопически выявляются небольшие очаги рассасывания костных балок с образованием мелких лакун. В зонах рассасывания кости может наблюдаться пролиферация остеобластов. Соотношение жировой и кроветворной ткани различно. Чаще имеет место уменьшение числа кроветворных клеток и увеличение количества жировых клеток костного мозга
В клеточном составе обращает на себя внимание резкое уменьшение числа юных, палочкоядерных и сегментоядерных гранулоцитов. Может наблюдаться некоторое преобладание молодых форм гранулоцитов
Мегакарпоциты и клетки красного ряда, как правило, сохраняются. При наиболее тяжелом течении АГРАНУЛОЦИТОЗА картина костного мозга та же, что и при гипопластической анемии (см.).
Как берется кровь и нужна ли подготовка к процедуре?
Сдача крови – простая и практически безболезненная процедура, которую легко переносят даже грудные дети. Биологический материал для общего исследования берется преимущественно из пальца, но для проверки по расширенному списку параметров и в некоторых других случаях врачи назначают венозную пункцию.
Для предотвращения занесения инфекции и взятия чистого материала медсестра протирают подушечку одного из пальцев левой кисти смоченным в спирте тампоном. Сразу после этого специальным инструментом, скарификатором, наносят крошечный разрез около 3 мм глубиной. Выступающая из разреза кровь собирается пипеткой для забора и переливается в высокую пробирку. Небольшая часть жидкости мазком наносится на предметное стекло.
Если врачом назначена венозная пункция, на предплечье пациента накладывают резиновый жгут, замедляющий кровоток ниже перевязки. Затем место прокола на внутренней поверхности сгиба локтя дезинфицируют спиртом, после чего вводят в вену полую иглу. Сквозь неё кровь из сосуда наполняет специальную пробирку, а небольшое количество биоматериала наносится на предметное стекло.
Для проведения процедуры специальные приготовления не нужны. Единственное, о чем могут попросить врачи, — не завтракать перед забором биоматериала, так как употребление пищи может исказить полученные результаты.
В ряде случаев делать анализ приходится по нескольку раз за установленный временной отрезок, в том числе, для отслеживания результативности назначенного лечения. Чтобы получить наиболее точные данные для сравнения, повторная сдача крови проводится примерно в том промежутке времени, что и в первый раз.
Разные результаты
Оборудование и реактивы отличаются. Выше уже упоминалось, что референсные интервалы у разных производителей не одинаковые. Так происходит потому, что их наборы для определения одного и того же лабораторного показателя обладают разной чувствительностью.
Например, когда китайские исследователи сравнили четыре коммерческих набора для определения коронавируса, выяснилось, что они немного отличаются. Более того, внутри одного и того же набора чувствительность варьировалась от партии к партии. Авторы работы даже предложили использовать реактивы из разных наборов: если одному набору не удалось «поймать» вирус, есть шанс, что удастся другому.
В случае старых и проверенных тестов, которые давно используются в лабораторной практике — например, на общий белок, глюкозу или билирубин, внутри одной тест-системы результаты получаются более стабильными. Но если взять один и тот же образец и пропустить его через тест-системы разных производителей, результаты тоже будут отличаться.
Даже если оборудование и реактивы одни и те же, результаты все равно почти наверняка не будут одинаковыми. В первой лаборатории кровь могла брать медсестра с пятнадцатилетним стажем, а во второй — неопытная практикантка, которая с трудом нашла вену. Или в первом случае пациент пришел в обычном расположении духа, а во втором — после разрыва с любимым человеком.
Боль и тоска — факторы стресса, а он способен повлиять на результаты анализов. Например, повышать уровень холестерина в крови. Даже если пациент сдавал анализы в один и тот же день, вероятно, что уровень холестерина в бланке из второй лаборатории будет выше, чем из первой.
Пациент сдавал анализы в разное время. Концентрация многих веществ в крови в течение дня меняется. Например, уровень «гормона сна» мелатонина сильно отличается утром и вечером. А содержание глюкозы в крови до обеда будет ниже, чем после. Поэтому, даже если пациент сдавал кровь в одной и той же лаборатории, одной и той же медсестре, и пребывал в одинаковом расположении духа, но делал это не в одно и то же время, результаты получатся разными.
Online-консультации врачей
| Консультация доктора-УЗИ |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация гастроэнтеролога |
| Консультация эндокринолога |
| Консультация психиатра |
| Консультация невролога |
| Консультация хирурга |
| Консультация нейрохирурга |
| Консультация психолога |
| Консультация сосудистого хирурга |
| Консультация ортопеда-травматолога |
| Консультация гастроэнтеролога детского |
| Консультация аллерголога |
| Консультация маммолога |
| Консультация детского невролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Когда назначается общий анализ крови?
Сдача крови для общего анализа – каждому знакомая процедура, использующаяся как для первичной диагностики, так и в профилактических целях. Инфекции, воспалительные реакции или любые другие патологии влияют на концентрацию в биоматериале тех или иных элементов. Изменение каждого отдельного или нескольких показателей весьма специфично и характерно для разной группы заболеваний.
Клиническое исследование обязательно входит в плановый профилактический осмотр и предшествует любой вакцинации. Назначается сдача биологического материала и перед началом медикаментозного лечения ряда заболеваний, так как некоторые лекарства влияют на состав, а значит и свойства крови. Например, назначение антикоагулянтов противопоказано при низкой концентрации тромбоцитов из-за риска развития внутреннего кровотечения.
Описание
Индекс атерогенности —это отношение «плохого» холестерина к «хорошему», характеризующее риск развития сердечно-сосудистых заболеваний.Общий холестерин крови — является важным, но все же недостаточным показателем, для суждения о нарушении холестеринового обмена, оценки риска раннего развития атеросклероза, и суждении об успешности лечения. В составе общего холестерина выделяют несколько фракций, из них две необходимы для установки правильного диагноза и прогноза.ЛПНП (липопротеины низкой плотности, плохой холестерин) — в составе ЛПНП, холестерин долго циркулирует в кровотоке, если он, в результате нарушений, своевременно не потребляется органами и тканями, то ЛПНП, богатые холестерином, начинают откладываться на стенках сосудов, приводя к появлению атеросклеротических бляшек. Чем больше ЛПНП в крови, тем быстрее развивается атеросклеротический процесс.ЛПВП (липопротеины высокой плотности, хороший холестерин) — в составе ЛПВП, холестерин удаляется из стенок сосудов и ЛПНП. В последствии ЛПВП, утилизируются в печени. ЛПВП выполняют защитную функцию и препятствуют развитию атеросклероза.
ОХС = ЛПВП + ЛПНП + несколько других липопротеинов, играющих меньшую диагностическую роль. Для достоверной диагностики нарушений обмена холестерина, достаточно определения общего холестерина (ОХС) и ЛПВП (липопротеинов высокой плотности). На основе этих данных рассчитывается Индекс атерогенности — основной показатель, по которому можно достоверно судить о нарушении и определить прогноз.
Индекс Атерогенности = ОХС–ЛПВП: ЛПВН.
Когда назначается исследование?
Коэффициент атерогенности, как правило, является частью липидограммы, как и общий холестерол, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.Показания:
- атеросклероз, ишемическая болезнь сердца;
- диагностика, прогнозирование, оценка риска инфаркт миокарда;
- болезни печени и почек;
- эндокринная патология (микседема, сахарный диабет).
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 10–12 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
Референсные значения: 0,0–4,0.
Результат выше 4 указывает на преобладание «плохого» холестерина, что может быть признаком атеросклероза.
Для более точной оценки риска развития сердечно-сосудистых заболеваний необходим учет всех факторов: сердечно-сосудистые заболевания у пациента или у его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирение и др.
Понижение Индекса атерогенности не имеет клинического значения.Что ещё может влиять на результат?Индекс атерогенности повышают:
- беременность (анализ на холестерин следует сдавать по меньшей мере через 6 недель после рождения ребенка);
- длительное голодание;
- анаболические стероиды, андрогены, кортикостероиды;
- курение;
- прием пищи, содержащей животные жиры.
Индекс атерогенности снижают:
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены;
- интенсивная физическая нагрузка;
- диета с низким содержанием холестерина и высоким содержанием полиненасыщенных жирных кислот.
Важно!
Анализ на липиды необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции до проведения липидограммы необходимо подождать как минимум 6 недель