Шок
Содержание:
- Как оказать помощь на догоспитальном этапе?
- Диагностика геморрагического синдрома
- Разновидности геморрагического синдрома
- При беременности
- Какие осложнения возможны при геморрагическом шоке?
- II. Кардиогенный шок
- Основы лечения геморрагического шока
- Признаки геморрагического шока
- От каких механизмов зависит тяжесть шока?
- Что такое геморрагический шок
- Геморрагический шок: степени, классификация
- Классификация геморрагического шока
- Диагностика заболевания
Как оказать помощь на догоспитальном этапе?
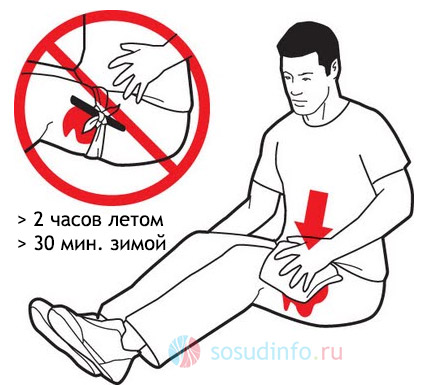
Действия по оказанию первой помощи на фоне выявленного острого кровотечения должны быть направлены на:
- меры по остановке кровотечения;
- предупреждение гиповолемии (обезвоживания).
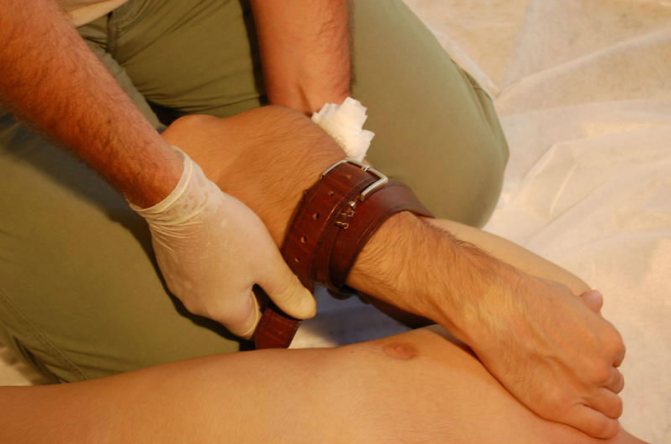
Наложение ремня на максимально согнутую руку помогает остановить кровотечение из сосудов плеча и предплечья
Помощь при геморрагическом шоке не может обойтись без:
- наложения кровоостанавливающих повязок, жгута, иммобилизации конечности при ранениях крупных сосудов;
- придания пострадавшему лежачего положения, при легкой степени шока пострадавший может находиться в эйфоричном состоянии и неадекватно оценивать свое самочувствие, пытаться встать;
- по возможности восполнения потери жидкости с помощью обильного питья;
- согревания теплыми одеялами, грелками.
К месту происшествия необходимо вызвать «Скорую помощь». От скорости действий зависит жизнь пациента.
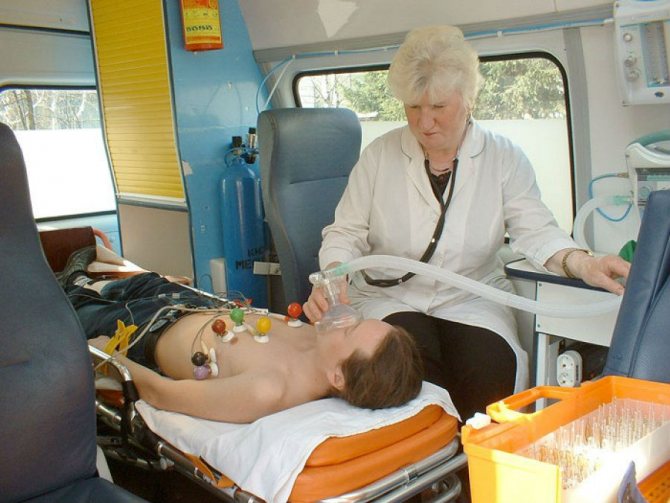
Лечение геморрагического шока начинается в машине «Скорой помощи»
Алгоритм действий врача определяется тяжестью травмы и состоянием пациента:
- проверка эффективности давящей повязки, жгута, наложение зажимов на сосуды при открытых ранениях;
- установка систем для переливания в 2 вены, по возможности пункция подключичной вены и ее катетеризация;
- налаживание переливания жидкости для скорейшего возмещения ОЦК, при отсутствии Реополиглюкина или Полиглюкина на время транспортировки подойдет обычный физиологический раствор;
- обеспечение свободного дыхания путем фиксации языка, установки воздуховода, при необходимости интубация и перевод на аппаратное дыхание или использование ручного мешка Амбу;
- проведение обезболивания с помощью инъекции наркотических аналгетиков, Баралгина и антигистаминных препаратов, Кетамина;
- введение кортикостероидов для поддержки артериального давления.
«Скорая» должна обеспечить максимально быструю (со звуковым сигналом) доставку пациента в стационар, сообщить по рации или телефону о поступлении пострадавшего для готовности персонала приемного отделения.
Видео о принципах первой помощи при острой кровопотери:
Диагностика геморрагического синдрома
Вовремя установленный диагноз поможет специалисту назначить эффективное лечение, а вам – сделать свои сосуды здоровыми раз и навсегда. Подтвердить или опровергнуть диагноз можно, сдав ряд лабораторных анализов, направленных на получение детальной информации о состоянии крови. Также понадобится провести коагуляционные тесты, во время спорных ситуаций врач-диагност может взять стернальную пункцию для углубленной диагностики.
После получения полной картины заболевания, определения ее стадии, причин и степени тяжести геморрагического синдрома, будет назначено лечение.
Лечение геморрагического синдрома
Основой выбора метода лечения геморрагического синдрома является определение причины заболевания, однако существуют следующие ключевые принципы:
- Вне зависимости от причины, пациенту оказывается неотложная медицинская помощь, которая остановит кровотечение. Для этого применяют викасол, хлорид кальция, витамин С, а также раствор тромбопластина.
- В случае возникновения патологии на фоне приема сильнодействующих лекарственных препаратов, их отмена является обязательной.
- Местная терапия геморрагий осуществляется с помощью сухого тромбина, гомеостатических губок, аминометилбензойной кислоты (Амбен).
- При обильных кровопотерях может быть необходима трансфузия крови или ее фракций, предпочтительно напрямую от донора.
- Также при геморрагическом синдроме различной этиологии применяются препараты серотонина, например, Динатон.
Профилактика геморрагического синдрома
Важнейшей и основополагающей частью предупреждения геморрагического синдрома является полное медицинское обследование для своевременного установления и устранения его возможных причин.
Новорожденным недоношенным детям необходимо введение подкожно витамина К и прикладывание ребенка к груди как можно скорее после рождения.
Диетическое питание пациентов, склонных в данной патологии, должно быть основано на усиленном потреблении витамина К, а также белков, овощей и фруктов. Кроме того, таким людям необходимо избегать физической активности, приводящей к возникновению травм и ранений.
Так же вас может заинтересовать
Разновидности геморрагического синдрома
Нарушение внутреннего пути свертывания коагуляционного гемостаза (гематомный тип кровоточивости)
Нарушение тромбоцитарного звена гемостаза, внешнего пути свертывания коагуляционного гемостаза (петехиально-пятнистый тип кровоточивости)
Нарушение тромбоцитарного звена гемостаза:
Нарушение плазменного звена гемостаза
Cочетанное нарушение тромбоцитарного и коагуляционного звена гемостаза (смешанный (синячково-гематомный) тип кровоточивости)
Этиология:
- Болезнь Виллебранда (коагулопатия – нарушение функции VIII фактора, тромбоцитопатия – нарушение агрегации тробмоцитов)
- ДВС-синдром (коагулопатия потребления – снижение всех факторов свертывания, гипофибриногенемия, активация истощение фибринолиза, тромбоцитопения, тромбоцитопатия потребления)
Геморрагический синдром:
Петехиальная сыпь, экхимозы, кровотечения из слизистых (носовые, десневые), послеоперационные, послеродовые кровотечения.
Патология микрососудистого русла (васкулитно-пурпурный тип кровоточивости)
Кровоточивость петехиальная с эксудативно-воспалительными явлениями, очагами некроза, гематурия, артралгия, кровоточивость слизистых.
Васкулиты:
- инфекционные, имунные;
- системные;
- геморрагический васкулит (болезнь Шонлейн — Геноха).
Ангиоматозные кровотечения
При беременности
Геморрагический шок в акушерстве, возникающей при вынашивании беременности, в родовом акте, а также в раннем/позднем последовом периоде являются одной из значимых причин в структуре материнской смертности на долю которого приходится около 20–25%. Показатель акушерских кровотечений относительно общего числа родов варьирует в пределах 5-8%.
Спецификой кровотечений в акушерстве являются:
- Внезапность их появления и массивность.
- Высокий риск гибели плода, что обуславливает необходимость срочного родоразрешения до момента стойкой стабилизации показателей гемодинамики и завершения инфузионно-трансфузионной терапии в полном объеме.
- Сочетанность с резко выраженным болевым синдромом.
- Быстрое истощение компенсаторно-защитных механизмов. При этом, особенно высокий риск у беременных поздним гестозом и у женщин с осложненным течением родов.
Допустимая кровопотеря в родах при их нормальном течении не должна превышать 250-300 мл (ориентировочно 0,5% массы тела женщины). Такой объем кровопотери относится к «физиологической норме» и не отражается негативно на состоянии роженицы. Основными причинами острой патологической кровопотери при беременности с развитием геморрагического шока являются: внематочная беременность, отслойка/предлежение плаценты, многоплодная беременность, осложнения в течении родов, кесарево сечение, разрыв матки.
К особенностям геморрагического шока при акушерской патологии относятся: частое его развитие на фоне тяжелой формы гестоза беременных, быстрое развивитие гиповолемии, синдрома ДВС, артериальной гипотензии, гипохромной анемии.
При ГШ, развившемуся в раннем послеродовом периоде на фоне гипотонического кровотечения, характерен краткий период неустойчивой компенсации, после чего быстро развиваются необратимые изменения (стойкие нарушения гемодинамики, синдром ДВС с профузным кровотечением, дыхательная недостаточность и нарушением факторов свертывания крови с активацией фибринолиза).
Какие осложнения возможны при геморрагическом шоке?
Состояние геморрагического шока очень скоротечное, опасно массивной кровопотерей и летальным исходом при остановке сердца.
- Наиболее тяжелым осложнением является развитие синдрома диссеминированной внутрисосудистой свертываемости. Он нарушает баланс форменных элементов, проницаемость сосудов, ухудшает микроциркуляцию.
- Гипоксия тканей сильнее всего сказывается на легких, головном мозге, сердце. Это проявляется дыхательной и сердечной недостаточностью, психическими расстройствами. В легких возможно формирование «шокового легкого» с геморрагическими участками, некрозом.
- Печеночная и почечная ткани реагируют проявлениями недостаточности органов, нарушенным синтезом факторов свертывания.
- При акушерских массивных кровотечениях отдаленными последствиями считаются нарушение репродуктивных возможностей женщины, появление эндокринной патологии.
Для борьбы с геморрагическим шоком необходимо поддерживать постоянную готовность медицинского персонала, иметь запас средств и кровезаменителей
Общественности приходится напоминать о важности донорства и участии населения в оказании помощи
II. Кардиогенный шок
Кардиогенный шок – является реогемодинамическим и метаболическим отражением выраженного повреждения миокарда с недостаточностью его насосной функции в результате неадекватного коронарного кровотока, заболеваний миокарда или перикарда, клапанных поражений или от сочетания этих причин.
Этиология
Выраженное снижение сердечного выброса может развиться при различных нарушениях сердечного ритма, снижения сократительной способности миокарда (ишемия и инфаркт миокарда, миокардит, миокардиопатия), при повреждении структур сердца (митральная или аортальная регургитация, разрыв межжелудочковой перегородки, повреждение искусственных клапанов), механических препятствиях венозному оттоку или наполнению желудочков (напряженный пневмоторакс, пережатие полой вены, тампонада сердца, опухоль сердца, опухоль предсердия или тромб), препятствиях изгнанию крови из желудочка (эмболия легочной артерии).
Наиболее часто к подобному состоянию приводит острая непроходимость коронарных артерий или контузия миокарда.
Кардиогенный шок развивается у 12−20% больных инфарктом миокарда приблизительно через 12−18 часов, а иногда спустя 2−4 дня после того, как возникла острая непроходимость коронарных артерий.
Патогенез
Кардиогенный шок развивается по патогенетическим механизмам классического шока, проходя через стадии периферических, реологических и гемодинамических расстройств.
Уменьшение сердечного выброса приводит к недостаточной перфузии органов и тканей с нарушением их функций. Компенсаторные реакции в виде активации симпатоадреналовой и ангиотензин-альдостероновой активности повышают потребность организма, в том числе и самого миокарда, в кислороде, что еще в большей степени отягощает гипоксию.
В результате происходит повреждение эндотелия с выделением значительного количества медиаторов и цитокинов с нарастанием апоптоза и некроза клеток в органах.
Различают две формы кардиогенного шока:
– Истинный кардиогенный шок – развивается при существенном ограничении сократительной функции миокарда, что влечет значительное ограничение микроциркуляции; подразделяется на кардиогенный шок среднетяжелой, тяжелой степени и ареактивный кардиогенный шок, при котором развивается тотальная блокада микроциркуляторного русла.
– Аритмогенный кардиогенный шок, который подразделяется на тахисистолический и брадисистолический. Нарушения сердечного ритма преимущественно возникают в результате нарушения водно-электролитного баланса.
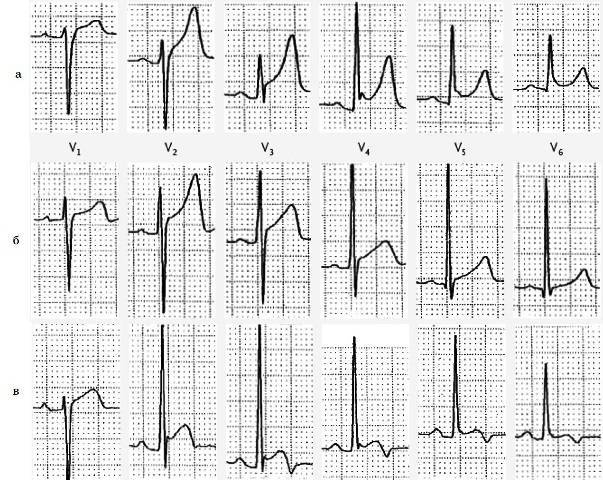
Диагностика инфаркта миокарда:
– соответствующая клиническая симптоматика,
– электрокардиографические изменения,
– выявление нарушения проходимости коронарных сосудов при ангиографии или ангиоскопии,
– нарастание полиморфно-клеточного лейкоцитоза, который относится к неспецифическим показателям некроза тканей и реакции воспаления в ответ на повреждение миокарда,
– повышение уровня креатинфосфокиназы, лактатдегидрогеназы, аспартатаминотрансферазы и аланинаминотрансферазы сыворотки крови,
– повышение уровня миоглобина и тропонинов в крови,
– изменение коэффициента де Ритса (нарастание соотношения аспартатаминотрансферазы, аланинаминотрансферазы).
Клиническая картина
Основными клиническими проявлениями кардиогенного шока являются беспокойство больного, выраженная бледность кожных покровов с холодным липким потом, выраженным болевым синдромом, характеризующимся «тяжелыми», «сжимающими», «разрывающими» болями за грудиной, болевые ощущения могут возникать в эпигастральной области или иррадиировать в верхние конечности, нижнюю челюсть, левую половину шеи. Развиваются тошнота и рвота, различные нарушения сердечного ритма на фоне бради- или тахикардии, артериальное давление критически снижается, возникают олигоанурия, гипоксемия, метаболический ацидоз.
Основы лечения геморрагического шока
Основу терапии геморрагического шока составляет остановка кровотечения и принятие все необходимых мероприятий по устранению возможности последующего развития данного состояния.
Лечебные мероприятия
Инфузионная терапия применяется активно в целях полноценного восстановления объёмов плазмы в теле человека, что поможет предупредить опасные осложнения и негативные процессы. Для этого рекомендуется применение следующих средств:
- установка заменителей плазмы, в изготовлении которых применялись основы из гидроксиэтилового крахмала;
- назначаются к применению растворы кристаллоидного типа;
- применяются коллоидные растворы;
- вливаются дозы крови доноров;
- применяются препараты для сужения сосудов, необходимые для качественного снятия их спазмов.
Методы терапии
В медицинской практике применяются следующие распространённые методы терапии рассматриваемого шокового состояния:
- Ликвидация гиповолемии и процедура восстановления утраченного объёма циркуляции крови.
- Проведение дезинтоксикации.
- Качественная микроциркуляция и гарантирование выброса сердца.
- Стабилизация исходных значений биполярности и способности крови к транспортировке кислорода.
- Приведение в нормальное состояние и последующее поддержание на должном уровне показателей диуреза.
- Профилактика рассматриваемого состояния.
Все рассматриваемые терапевтические методики применяются только опытными специалистами своего дела в медицинских учреждениях.
Препараты и средства
Рекомендуются такие препараты и средства устранения сложившейся неблагоприятной ситуации.
Белковые вещества. Альбумин в форме растворов концентрации от 5% до 20%. Отвечает за качественное повышение давления и способствует поступлению жидкостей в русло крови. Увеличению общего объёма плазмы способствует применение протеиновых белков.
Плазма в сухом и жидком состояниях. Переливается она с выполнением правил техники безопасности для предупреждения утечек и учётом установленного резус-фактора. Выполняется разведение сухой плазмы физиологическим раствором. Переливание проводится с применением в качестве заменителей крови органических и неорганических элементов.
Донорская кровь в консервированном виде. Недостаточно при ликвидации последствий перенесённого шока переливания крови и использования соответствующих растворов. Требуется также использование цельной крови донора, в которую добавляются коагулирующие вещества.
Кровоостанавливающие препараты:
- Аминокапроновая кислота
- Викасол (таблетки, ампулы) инструкция
- Этамзилат таблетки: инструкция, применение, отзывы
- Дицинон (таблетки, уколы) инструкция
- Протамина сульфат
Признаки геморрагического шока
Из-за патологического нарушения микроциркуляции крови происходит нарушение своевременного поступления в ткани кислорода, энергетических продуктов и питательных веществ. Наступает кислородное голодание, которое максимально быстро нарастает в легочной системе, из-за чего учащается дыхание, появляется одышка и возбуждение. Компенсаторное перераспределение крови приводит к уменьшению ее количества в мышцах, на что может указывать бледность кожи, холодные и влажные конечности.
Наряду с этим происходит метаболический ацидоз, когда происходит повышение вязкости крови, которая постепенно закисляется накопившимися шлаками. На разных стадиях шок может сопровождаться другими признаками, такими как:
- тошнота, сухость во рту;
- сильное головокружение и слабость;
- тахикардия;
- уменьшение почечного кровотока, что проявляется гипоксией, некрозом канальцев и ишемией;
- потемнение в глазах, потеря сознания;
- снижение систолического и венозного давления;
- запустение подкожных вен на руках.
От каких механизмов зависит тяжесть шока?
В развитии патогенеза компенсации кровопотери имеют значение:
- состояние нервной регуляции сосудистого тонуса;
- способность сердца работать в условиях гипоксии;
- свертываемость крови;
- условия окружающей среды по дополнительному обеспечению кислородом;
- уровень иммунитета.
Ясно, что у человека с хроническими заболеваниями шансов перенести массивную кровопотерю значительно меньше, чем у ранее здорового. Работа военных медиков в условиях афганской войны показала, насколько тяжелой оказывается умеренная кровопотеря для здоровых бойцов в условиях высокогорья, где насыщенность воздуха кислородом снижена.
Быстрая транспортировка раненых с помощью БТР-ов и вертолетов спасла немало солдат
У человека в среднем циркулирует постоянно около 5л крови по артериальным и венозным сосудам. При этом 75% находится в венозной системе. Поэтому от быстроты адаптации именно вен зависит последующая реакция.
Внезапная потеря 1/10 части от циркулирующей массы не дает возможности быстро «пополнить» запасы из депо. Венозное давление падает, что ведет к максимальной централизации кровообращения для поддержки работы самого сердца, легких и головного мозга. Такие ткани, как мышцы, кожа, кишечник организмом признаются «лишними» и выключаются из кровоснабжения.
Во время систолического сокращения выталкиваемый объем крови недостаточен для тканей и внутренних органов, он питает только коронарные артерии. В ответ включается эндокринная защита в виде повышенной секреции адренокортикотропного и антидиуретического гормонов, альдостерона, ренина. Это позволяет задержать жидкость в организме, прекратить мочевыделительную функцию почек.
Одновременно повышается концентрация натрия, хлоридов, но теряется калий.
Повышенный синтез катехоламинов сопровождается спазмом сосудов на периферии, растет сосудистое сопротивление.
За счет циркуляторной гипоксии тканей наступает «закисление» крови накопившимися шлаками — метаболический ацидоз. Он способствует нарастанию концентрации кининов, которые разрушают сосудистые стенки. Жидкая часть крови выходит в межтканевое пространство, а в сосудах накапливаются клеточные элементы, образуются все условия для повышенного тромбообразования. Возникает опасность необратимого диссеминированного внутрисосудистого свертывания (ДВС-синдрома).
Сердце пытается компенсировать необходимый выброс учащением сокращений (тахикардией), но их не хватает. Потери калия снижают сократительную способность миокарда, формируется сердечная недостаточность. Артериальное давление резко падает.
Восполнение объема циркулирующей крови способно предотвратить общие нарушения микроциркуляции. От скорости и полноты оказания мероприятий неотложного значения зависит жизнь пациента.
Что такое геморрагический шок
Такое понятие соответствует стрессовому состоянию организма при резком снижении объема крови, циркулирующей по сосудистому руслу. В условиях повышенного венозного тонуса. Простыми словами это можно описать так: совокупность реакций организма при острой кровопотере (более 15-20% всего количества). Несколько важных факторов об этом состоянии:
- Шок геморрагический (ГШ) по МКБ 10 кодируют R 57.1 и относят к гиповолемическим состояниям, т.е. обезвоживанию. Причина в том, что кровь является одной из жизненно важных жидкостей, поддерживающих организм. Гиповолемия же наступает и в результате травматического шока, а не только геморрагического.
- Нарушения гемодинамики при низкой скорости кровопотери нельзя считать гиповолемическим шоком, даже если она составляет около 1,5 л. Это не приводит к таким же серьезным последствиям, ведь включаются механизмы компенсации. По этой причине геморрагическим считается только шок при резкой кровопотере.
У детей
Существует несколько особенностей клиники ГШ у детей. К ним можно отнести то, что:
- Может развиться в результате не только кровопотери, но и других патологий, связанных с нарушением питания клеток. Кроме того, у ребенка это состояние характеризуется более тяжелыми симптомами.
- Необратимой же может быть потеря всего 10% от объема циркулирующей крови, когда у взрослых даже четверть ее легко возмещается.
Иногда геморрагический шок возникает даже у новорожденных, что может быть связано с незрелостью всех систем. Еще причинами выступают повреждение внутренних органов или пупочных сосудов, отслоение плаценты и внутричерепные кровотечения. Симптомы проявления у детей схожи с характерными признаками у взрослых. В любом случае такое состояние у ребенка является сигналом опасности.

У беременных
При беременности организм женщины физиологически адаптируется ко многим изменениям. В том числе повышается объем циркулирующей крови, или ОЦК, примерно на 40% для обеспечения маточно-плацентарного кровотока и подготовки к потере крови во время родов. Организмом нормально переносится уменьшение ее количества на 500-1000 мл. Но есть зависимость от роста и веса беременной. У тех, кто меньше по этим параметрам, потеря 1000-1500 мл крови будет переноситься тяжелее.
В гинекологии понятие шока геморрагического тоже имеет место быть. Такое состояние может возникнуть при массивном кровотечении во время беременности, в период родов или же после них. Причинами здесь выступают:
- низко расположенная или преждевременно отслоившаяся плацента;
- разрыв матки;
- оболочечное прикрепление пуповины;
- травмы родовых путей;
- атония и гипотония матки;
- приращение и плотное прикрепление плаценты;
- выворот матки;
- нарушение свертываемости.
Геморрагический шок: степени, классификация
Как же определяется степень кровопотери, ведь для адекватной и эффективной терапии шоковых состояний, связанных потерей части крови, важно точно и своевременно определить степень кровопотери. На сегодняшний день из всех возможных классификаций острой кровопотери, практическое применение получила такая:
На сегодняшний день из всех возможных классификаций острой кровопотери, практическое применение получила такая:
- легкая степень (потеря крови от 10% до 20% объема крови), не превышающая 1 литр;
- средняя степень (кровопотеря от 20% до 30% объема крови), в пределах до 1,5 литров;
- тяжелая степень (кровопотеря порядка 40% объема крови), достигающая 2 литров;
- крайне тяжелая, или массивная кровопотеря — когда теряется свыше 40% объема крови, составляя более 2 литров.
В отдельных случаях интенсивной кровопотери развиваются нарушения гомеостаза необратимого характера, не поддающиеся коррекции даже моментальным восполнением объема крови.
Потенциально смертельными считают следующие виды кровопотери:
- потеря в течение суток 100% объема циркулирующей крови (далее – ОЦК);
- потеря в течение 3 часов 50% ОЦК;
- одномоментная потеря 25% объема ЦК (1,5-2 литров);
- форсированная потеря крови со скоростью 150 мл в минуту.
Для определения степени кровопотери и степени тяжести геморрагического шока используется комплексная оценка клинических, параклинических и гемодинамических показателей.
Шоковый индекс Альговера
Большое значение имеет подсчет шокового индекса Альговера, определяемого как частное при делении показателя частоты сердечных сокращений на величину систолического давления. В норме шоковый индекс составляет менее 1. В зависимости от степени кровопотери и тяжести шока это может быть:
- индекс от 1 до 1,1 соответствующий легкой степени кровопотери;
- индекс 1, 5 — средней степени кровопотери;
- индекс 2 — тяжелой степени кровопотери;
- индекс 2,5 — крайне тяжелой степени кровопотери.
Кроме индекса Альговера, уточнению объема потерянной крови помогает измерение величины артериального и центрального венозного давления (АД и ЦВД), мониторирование минутного или почасового диуреза, а также уровень гемоглобина крови и его соотношение с показателем гематокрита (удельного веса эритроцитарной массы от общего объема крови).
О легкой степени кровопотери говорят следующие признаки:
- Частота сердечных сокращений менее 100 ударов в минуту, бледность,
- сухость и пониженная температура кожных покровов,
- величина гематокрита от 38 до 32 %, ЦВД от 3 до 6 мм водного столба,
- величина диуреза более 30 мл.
Кровопотеря средней степени проявляется более выраженными симптомами:
- Учащением ЧСС до 120 ударов в минуту,
- возбуждением и беспокойным поведением,
- появлением холодного пота,
- падением ЦВД до 3-4 см водного столба,
- снижением гематокрита до 22-30%,
- диурезом менее 30 мл.
О тяжелой степени кровопотери свидетельствуют:
- Тахикардия более 120 в минуту,
- падение артериального давления ниже 70 мм рт. ст., а венозного — меньше 3 мм вод ст.,
- выраженная бледность кожи, сопровождаемая липким потом,
- анурия (отсутствие мочи),
- понижение гематокрита ниже 22%, гемоглобина — менее 70 г/л.
Классификация геморрагического шока
Классификация геморрагического шока базируется на стадийности развития патологического процесса, в соответствии с чем выделяют 4 степени геморрагического шока:
- Шок первой степени (компенсированный обратимый шок). Обусловлен незначительным объемом кровопотери, которая достаточно быстро компенсируется функциональными изменениями в работе сердечно-сосудистой деятельности.
- Шок второй степени (субкомпенсированный). Развивающиеся патологические изменения компенсируются не полностью.
- Шок третьей степени (декомпенсированный обратимый шок). Выражены нарушения в различных органах и системах.
- Шок четвертой степени (необратимый шок). Характеризуется крайним угнетением жизненных функций и развитием необратимой полиорганной недостаточности.
Диагностика заболевания
Геморрагический шок (код по МКБ 10 — R 57.1) относят к состояниям, похожим на обезвоживание, которые характеризуются резким снижением количества крови, которая находится в сосудах организма. В центре диагностики симптомов геморрагического шока лежит установление количества потерянной крови, источника утечки, ее интенсивности.
В первую очередь проводится осмотр источника утечки жидкости из сосудов. Врач оценивает масштабы повреждений. Кровь может вытекать пульсирующей струей или бить фонтаном
Важно понять, что утечка происходит резко, в большом объеме и за короткий период