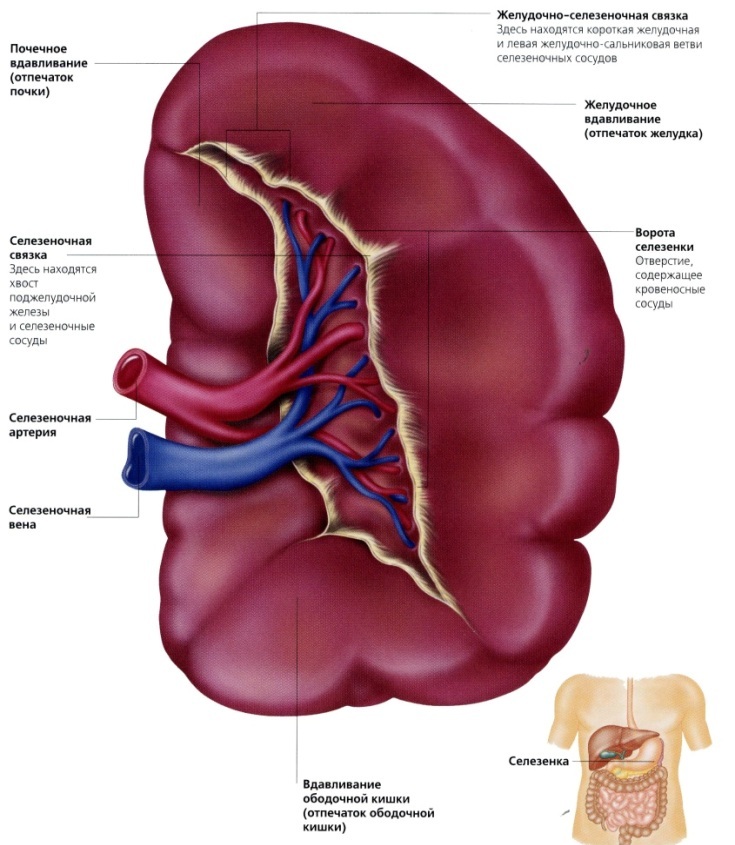
Селезёнка
Содержание:
- Возможные осложнения
- Методы исследования
- Условия диагностики
- Лечение и прогнозы
- Факторы развития
- Методы исследования
- Классификация, стадии
- Лечение и прогнозы
- Причины
- Лечение
- Как лечить селезенку народными средствами против опухолей
- Прогноз и Профилактика
- Диагностика
- Как лечить селезенку
- Увеличение селезенки: причины, симптомы, лечение
- Признаки ослабленного иммунитета
- Симптоматика
- Источники
Возможные осложнения
Как правило, критических изменений в работе организма не происходит, если патология по размерам составляет не более 50 мм. Если данный показатель превышен, есть вероятность развития кишечной непроходимости из-за компрессии добавочной доли. При этом появляются проблемы со стулом, который задерживается на несколько дней и более. Человек жалуется на резкие боли в эпигастрии, постоянные рвотные позывы.
Значительную опасность аномалия представляет для больных, страдающих заболеваниями крови (анемия, аутоиммунный тромбоцит и прочие). Даже после хирургического удаления селезенки у них сохраняется возможность рецидива болезни. В отдельных случаях есть риск заворота добавочной доли с ее перекручиванием и последующим отмиранием тканей. В процесс часто вовлекаются брюшинные участки, в результате чего образуются спайки.
Методы исследования
Диагностировать заболевание по жалобам пациента очень сложно, так как симптоматика не специфична, может быть отнесена к большому числу гастро-патологий. Чаще всего аномалия остается незамеченной до зрелого и пожилого возраста, пока не будет начато обследование по другим поводам
Особое внимание должно уделяться пациентам, которые жалуются на диспепсические проявления невыясненного характера. Обследованием и последующим лечением занимается гастроэнтеролог, при необходимости к работе подключается абдоминальный хирург
Без аппаратной диагностики в данном случае обойтись нельзя. В качестве инструментальных технологий применяются следующие процедуры:
- Сцинтиграфия.
- Лабораторная аналитика.
- УЗИ.
- КТ селезенки с контрастом.
- Рентгенография.
- Лапароскопия.
- МРТ брюшной полости.
Лучшими способами выявления патологии служат томографические способы исследования. Они позволяют без хирургического и инструментального проникновения визуализировать добавочную долю селезенки на четких фотоизображениях – послойных сканах. КТ и МРТ в одинаковой степени проявляют даже микроскопические узлы лиенальной ткани, особенно при контрастном режиме сканирования. За одну короткую процедуру у специалистов на руках появляются снимки высокого разрешения с полными данными о заболевании.
Условия диагностики
Для стандартной рентгенографии или УЗИ достаточно условий государственной поликлиники по месту жительства, но не всегда в таких клиниках есть возможность записаться на томографию. Чтобы найти ближайшие центры диагностики с нужным оснащением и доступными ценами, обратитесь к нашему сервису записи. На сайте представлены все клиники МРТ и КТ, в которых ведется удаленная запись на сканирование. Выберите нужную услугу и район расположения организации, сравните предложения по рейтингам, ценам, почитайте отзывы, проконсультируйтесь с операторами по номеру на странице и запишитесь на обследование дистанционно с бонусами от сервиса.
Лечение и прогнозы
Если у больного с выявленной добавочной долей селезенки не наблюдается перекрута ножки органа, компрессии на сопредельные структуры, болезненных симптомов, рекомендуется динамический мониторинг состояния с появлением на плановое исследование раз в полгода-год. На профилактических скринингах наблюдаются размерные изменения и косвенные признаки начала активности патологической паренхимы.
Если симптоматика выражена ярко, пациента беспокоят резкие или хронические боли, показано оперативное удаление отдельной доли или всего органа с добавочными узлами (если есть заболевания крови). Прогноз течения у большинства пациентов благоприятен, так как нет влияния на работу всего организма. После оперативного удаления также наступает полное восстановление и компенсаторная работа основной части селезенки.
Описание заболевания в статье может быть использовано только в познавательных целях, так как не несет научной нагрузки. Если Вами обнаружены признаки добавочной доли селезенки, сходите к гастроэнтерологу и запишитесь на комплексную диагностику.
Используемые источники:
1. Хирургия заболеваний селезенки: учеб.-метод. пособие / Большов А. В., Хрыщанович В.Я. – 2015.
2. Тромбоз вены добавочной доли селезенки у беременной женщины/ Цхай В.Б., Белобородов В.А., Толстихин А.Ю., Ермошкин О.А., Макаренко Т.А., Ульянова И.О.// Сибирское медицинское обозрение. – 2009.
Факторы развития
Несмотря на врожденный характер патологии, генетический механизм передачи дефекта до сих пор не установлен. Основу причин развития аномалии селезенки составляют внутренние и внешние факторы, повлиявшие на плод во время беременности матери:
- однократное или систематическое воздействие радиацией;
- большая концентрация токсинов в атмосфере, пище, воде;
- употребление спиртных напитков во время вынашивания плода;
- прием запрещенных в это время лекарственных препаратов;
- вирусные инфекции матери (цитомегаловирус, герпес, краснуха);
- паразитарные инвазии (токсоплазмоз);
- диабетический синдром матери;
- болезни щитовидной железы;
- сердечные заболевания;
- нестабильное артериальное давление с преимущественным повышением.
Риск появления аномалий развития плода многократно повышается, если беременность наступает в поздний период (после 35-40 лет), а питание женщины оставляет желать лучшего. Недостаток витаминов и минеральных комплексов формируют анатомические дефекты в строении внутренних органов
Закладка селезеночной паренхимы происходит на 5-8 неделе формирования плода, в этот период особенно важно следить за рационом и условиями вынашивания беременности
Методы исследования
Диагностировать заболевание по жалобам пациента очень сложно, так как симптоматика не специфична, может быть отнесена к большому числу гастро-патологий. Чаще всего аномалия остается незамеченной до зрелого и пожилого возраста, пока не будет начато обследование по другим поводам
Особое внимание должно уделяться пациентам, которые жалуются на диспепсические проявления невыясненного характера. Обследованием и последующим лечением занимается гастроэнтеролог, при необходимости к работе подключается абдоминальный хирург
Без аппаратной диагностики в данном случае обойтись нельзя. В качестве инструментальных технологий применяются следующие процедуры:
- Сцинтиграфия.
- Лабораторная аналитика.
- УЗИ.
- КТ селезенки с контрастом.
- Рентгенография.
- Лапароскопия.
- МРТ брюшной полости.
Лучшими способами выявления патологии служат томографические способы исследования. Они позволяют без хирургического и инструментального проникновения визуализировать добавочную долю селезенки на четких фотоизображениях – послойных сканах. КТ и МРТ в одинаковой степени проявляют даже микроскопические узлы лиенальной ткани, особенно при контрастном режиме сканирования. За одну короткую процедуру у специалистов на руках появляются снимки высокого разрешения с полными данными о заболевании.
Классификация, стадии
«Рак селезенки» — не совсем правильный термин. Строго говоря, раком называют такие опухоли, которые происходят из эпителиальной ткани. В селезенке же злокачественные новообразования развиваются из других типов тканей. Классификации их менялись со временем и различаются у разных авторов. В настоящее время врачи часто руководствуются классификацией L. Morgenstern, разработанной в 1985 году. В соответствии с ней, все злокачественные опухоли органа делят на три большие группы: сосудистые, лимфоидные и нелимфоидные:
| Примеры сосудистых опухолей |
|
| Примеры лимфоидных опухолей |
|
| Примеры нелимфоидных опухолей |
|
Чаще всего в селезенке встречаются лимфомы. При этом первичное поражение органа — редкое явление. Известно, что при неходжкинской лимфоме селезенка вовлекается в 50–80% случаев, часто это происходит и при болезни Ходжкина.
Из сосудистых злокачественных опухолей в селезенке чаще всего встречается ангиосаркома. Тем не менее, это очень редкое заболевание — его выявляют у 1–3 людей из десяти миллионов. Ангиосаркома происходит из тканей сосудистой стенки, отличается высокой агрессивностью, быстро дает метастазы.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Лечение и прогнозы
Если у больного с выявленной добавочной долей селезенки не наблюдается перекрута ножки органа, компрессии на сопредельные структуры, болезненных симптомов, рекомендуется динамический мониторинг состояния с появлением на плановое исследование раз в полгода-год. На профилактических скринингах наблюдаются размерные изменения и косвенные признаки начала активности патологической паренхимы.
Если симптоматика выражена ярко, пациента беспокоят резкие или хронические боли, показано оперативное удаление отдельной доли или всего органа с добавочными узлами (если есть заболевания крови). Прогноз течения у большинства пациентов благоприятен, так как нет влияния на работу всего организма. После оперативного удаления также наступает полное восстановление и компенсаторная работа основной части селезенки.
Описание заболевания в статье может быть использовано только в познавательных целях, так как не несет научной нагрузки. Если Вами обнаружены признаки добавочной доли селезенки, сходите к гастроэнтерологу и запишитесь на комплексную диагностику.
Используемые источники:
1. Хирургия заболеваний селезенки: учеб.-метод. пособие / Большов А. В., Хрыщанович В.Я. – 2015.
2. Тромбоз вены добавочной доли селезенки у беременной женщины/ Цхай В.Б., Белобородов В.А., Толстихин А.Ю., Ермошкин О.А., Макаренко Т.А., Ульянова И.О.// Сибирское медицинское обозрение. – 2009.
3. Эхография селезенки у детей и подростков/ Делягин В.М., Поляев Ю.А., Исаева М.В., Гарбузов Р.В.// SonoAce Ultrasound. – 2009 — №19.
Причины
В принципе, любой вид внешнего физического воздействия, направленного в область селезенки, способен привести к травматизации данного органа. Повреждения селезенки нередко встречаются у пострадавших вследствие автомобильных аварий. Падение с велосипеда может причинить травму селезенки при ударе участка левого подреберья о велосипедный руль. Зафиксированы случаи селезеночных травм среди сноубордистов. Повреждения были вызваны столкновением живота с собственным локтем спортсменов во время падения .
Очень редко (частота от 0.00005 до 0.017%) повреждения селезенки могут случайно наноситься во время проведения колоноскопии. У пациентов, пострадавших после этой колопроктологической процедуры, наиболее часто выявлялись такие травмы, как рваные раны, разрывы и гематомы . К факторам, ассоциирующимся с подобными повреждениями, принадлежат трудности при интубации, перекручивание аппарата (колоноскопа), наличие спаек между толстой кишкой и селезенкой, а также большого полипа на селезеночном изгибе .
Селезенка в определенной степени защищена от травмирующих воздействий ребрами, что отчасти снижает риск ее повреждения. Предрасполагающими факторами, которые способствуют травмированию органа, являются: низкая подвижность (у одних лиц селезенка достаточно мобильна, у других – практически неподвижна), патологическое увеличение размеров селезенки (спленомегалия), а также недостаточная прочность капсулы (соединительнотканной оболочки).
Лечение
Онкологическое заболевание селезенки на ранней стадии обычно удается вылечить с помощью курсовой химиотерапии. Препараты вводятся внутривенно или принимаются перорально. В частности, хорошие результаты показывает применение Ритуксимаба.
Лучевая терапия может быть применена в качестве самостоятельного или вспомогательного метода лечения. Облучение злокачественных клеток выполняется наружным или внутренним способом.
На поздней стадии заболевания принимается решение об удалении селезенки. Как правило, операция выполняется лапароскопическим методом. Через прокол в брюшную полость вводится видеокамера (лапароскоп). Через дополнительные проколы вводятся хирургические инструменты. Изображение с видеокамеры передается на монитор, наблюдая который, хирург клиники «Медицина 24/7» контролирует свои действия.
После удаления органа он отправляется для гистологического исследования. Обычно операция занимает не больше 1 часа. Для ее проведения пациент госпитализируется в стационар клиники «Медицина 24/7», после чего проводятся стандартные дооперационные обследования, включая ЭКГ (по показаниям ЭХО-КГ), флюорографию, анализы.
Операции по удалению селезенки, как правило, хорошо переносятся и не дают осложнений. Они выполняются в операционной клиники «Медицина 24/7», оснащенной по самым современным стандартам, опытными, высококвалифицированными хирургами. Это служит залогом лучших результатов и оптимального прогноза.
В течение 3 дней пациент находится под врачебным наблюдением, после этого, при удовлетворительном состоянии, может быть выписан из стационара.
Если в ходе диагностики были обнаружены отдаленные метастазы, хирургическое лечение представляет более сложную задачу и требует больших объемов вмешательства.
Для минимизации риска рецидива заболевания, уничтожения возможно оставшихся раковых клеток после операции может быть назначен курс адъювантной химиотерапии.
В качестве вспомогательного метода при лечении онкологических заболеваний селезенки может быть применена пересадка стволовых клеток красного костного мозга. Это помогает восстановить картину крови, в первую очередь, уровень лимфоцитов.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Как лечить селезенку народными средствами против опухолей
Одним из наиболее простых и что немаловажно действенных методов для устранения доброкачественных образований является гороховая каша, которая готовится с использованием таких ингредиентов:
В первую очередь крупу необходимо тщательно промыть и замочить в воде не менее чем на 7 часов. После чего нужно слить всю жидкость и хорошо промыть горох. Затем следует зерна залить теплой водой таким образом, чтобы ее уровень был выше гороха приблизительно на 2,5-3 см. и проварить крупу на протяжении 20 минут, но соль при этом добавлять не нужно. Есть такую кашу необходимо несколько раз в день в утренние часы до 07:00 и перед сном за 3 часа, желательно всю, также, не добавляя в крупу соль.
Есть целебное средство для лечения лимфомы и гемангиомы. Ингредиенты:
- корневище цикория – 20 г;
- крутой кипяток – 125 мл;
- стеклянная банка.
В первую очередь следует хорошо измельчить цикория корень. Затем подготовленный состав залейте кипятком, хорошо закутайте (для этого лучше всего воспользоваться плотным полотенцем) и дайте смеси настояться в течение 35-45 минут. Спустя указанное время лекарство нужно перелить в сухую и чистую банку. Принимать целебный препарат нужно 3 р. в сутки по 2 ст. л. Также можно воспользоваться экстрактом цикория, пить который нужно на протяжении всего дня в качестве чая.
Полезный противоопухолевый отвар готовится с использованием таких компонентов:
- крапива;
- земляничные листки;
- цветение трехцветной фиалки;
- яснотка;
- череда;
- кипяток – 0,5 л.
Возьмите все вышеперечисленные растительные составляющие в одинаковых пропорциях и тщательно перемешайте. Затем 20 г получившегося травяного сбора поместите в емкость, залейте кипятком и настаивайте в течение 60 минут. После чего лекарственный раствор нужно профильтровать и принимать вместо чая на протяжении дня, то есть не менее 3-х ст. за сутки.
Прогноз и Профилактика
Прогноз благоприятный.
Профилактика начинается еще до рождения ребенка и заключается в строгом соблюдении режима труда, отдыха и питания беременных. Витамин D с целью антенатальной профилактики Р. следует назначать беременным только при наличии у них клин, симптомов D-гиповитаминоза и нарушения фосфорно-кальциевого обмена, а также беременным с экстрагенитальной патологией (заболеваниями печени, почек, жел.-киш. тракта, ревматизмом и поражениями сердечно-сосудистой системы), при патологическом течении беременности (токсикозы первой и второй половины). Витамин D назначают с 28—30-й нед. беременности ежедневно. Суточная доза определяется индивидуальными особенностями беременной, временем года, климатогеографическими условиями.
Профилактику Р
у ребенка начинают с первых дней жизни, уделяя особое внимание неспецифическим профилактическим мероприятиям (правильному уходу, рациональному вскармливанию, максимальному пребыванию на свежем воздухе, проведению закаливающих процедур).. Специфическую профилактику Р
назначают с учетом состояния здоровья ребенка при рождении, особенностей его костной системы, характера вскармливания, условий жизни. Начинать специфическую профилактику следует доношенным детям с 3 — 4-недельного, недоношенным с 2-недельного возраста. Профилактическая доза на курс составляет 150 000 — 300 000 ME витамина D. Рекомендуется ежедневное введение витамина D в дозе 400—500 ME на протяжении всего первого года жизни.
Специфическую профилактику Р. назначают с учетом состояния здоровья ребенка при рождении, особенностей его костной системы, характера вскармливания, условий жизни. Начинать специфическую профилактику следует доношенным детям с 3 — 4-недельного, недоношенным с 2-недельного возраста. Профилактическая доза на курс составляет 150 000 — 300 000 ME витамина D. Рекомендуется ежедневное введение витамина D в дозе 400—500 ME на протяжении всего первого года жизни.
Для искусственного и раннего смешанного вскармливания используют питательные смеси, обогащенные витамином D — «Малютка», «Малыш», «Виталакт» (см. Молочные смеси).
На втором году жизни в осенне-зимний период детям с профилактической целью назначают 1—2 курса УФ-облучения по 20—25 сеансов каждый (см. Ультрафиолетовое излучение) или цитратную смесь с одновременным введением половинной дозы витамина D и витаминов группы В. Во избежание D-витаминной интоксикации не рекомендуется одновременно применять витамин D и УФ-облучение.
Дети, перенесшие Рахит, должны находиться под диспансерным наблюдением не менее 3 лет, при этом в первые 2 года они нуждаются в систематическом проведении комплексного противорецидивного и реабилитационного лечения.
Библиография:
Гинзбург Е. Я. и Сорочек Р. Г. Лечебная гимнастика и массаж при рахите и гипотрофии, М., 1952; Дулицкий С. О. Рахит, М., 1953; Ивановская Т. Е. и Цинзерлинг А. В. Патологическая анатомия (болезни детского возраста), с. 38, М., 1976; Лечебная физкультура при заболеваниях в детском возрасте, под ред. С. М. Иванова, М., 1975; Максудов Г. Б. и др. О рентгенодиагностике костных изменений при витамин-D-зависимом рахите у детей, Вопр. охр. мат. и дет., т. 26, № 10, с. 68, 1981; Панов Н. А., Гингольд А. 3. и Москачева К. А. Рентгенодиагностика в педиатрии, с. 151 и др., М., 1972; Святкина К. А. Актуальные вопросы борьбы с рахитом, Педиатрия, в. 9, с. 50, 1964; Святкина К. А., Хвуль А. М. и Рассолова М. А. Рахит, М., 1964, библиогр.; Тур А. Ф. Рахит, Л., 1966, библиогр.; Усов И. Н. и Станкевич 3. А. Рахит у детей, М., 1980, библиогр.; Фонарев М. И. и Фонарева Т. А. Лечебная физическая культура при детских заболеваниях, Л., 1981; Glissоn F. а. о. De rachitide, sive morbo puerili qui vulgo «the rickets», dicitur, tractatus, L., 1650; Huldschinsky K. Heilung von Rachitis durch kiinstliche Hohensonne, Dtsch. med. Wschr., S. 712, 1919; Stowens D. Pediatric pathology, p. 147, Baltimore, 1966.
Диагностика
При появлении стойких болей в левом подреберье, негативном изменении психоэмоционального состояния, снижении иммунитета, ухудшении аппетита и других тревожных симптомах нужно обязательно обратиться к врачу на предмет онкологического заболевания.
На первичном приеме врач собирает анамнез, проводит внешний осмотр с пальпацией органа.
Комплексное обследование в клинике «Медицина 24/7» включает общий клинический и биохимический анализы крови, которые помогают оценить работу селезенки и изменения, которые произошли в картине крови. Также делается общий клинический анализ мочи.
При подозрении на злокачественную опухоль делается анализ крови на онкомаркеры, вирусы гепатита В, С, ВИЧ и назначаются аппаратные обследования.
УЗИ брюшной полости показывает наличие опухоли и поражения регионарных лимфатических узлов. Для уточнения диагноза делается КТ (с контрастом) или МРТ. Компьютерная и/или магнитно-резонансная томография дают более точные данные о наличии новообразования, его размерах, границах, распространенности онкологического заболевания.
Для обнаружения или исключения поражения органов (опухолевых очагов), стадирования опухоли делается КТ с контрастом шеи, грудной клетки, малого таза, ультразвуковая допплерография сосудов нижних конечностей.
Окончательное заключение о характере новообразования делается на основе морфологического (иммуногистохимического) исследования образца ткани, взятого с помощью биопсии полой иглой.
На основании данных диагностики врач клиники «Медицина 24/7» определяет план консервативной терапии и/или хирургического вмешательства.
В особо сложных случаях, как это обычно практикуется в нашей клинике, созывается консилиум врачей с привлечением ведущих профильных специалистов.
Как лечить селезенку
При вторичном сплените устраняется основная болезнь. Если нет сильного нагноения, врач назначает диету, лекарства. Как дополнение к основной схеме используются средства народной медицины, гомеопатия.
Медикаментозная терапия
Когда селезенка не в порядке, ее функции на себя частично берет печень. Лекарства могут ее перегрузить, поэтому назначать их должен врач.
Восстановить ткани помогают витамины группы В (особенно В2, В6), которые пьют месячным курсом или дольше. При бактериальной и вирусной инфекции нужны иммуномодуляторы: Интерферон, Виферон. Эти препараты поддерживают защитные силы организма. Другие лекарства для селезенки:
- Антибиотики широкого спектра действия (Эритромицин, Цефотаксим, Цефазолин) – при бактериальной природе заболевания для уничтожения возбудителя, снятия воспаления.
- Жаропонижающие (Парацетамол) – для снижения температуры выше 38,5 градусов.
- НПВС – нестероидные противовоспалительные средства Ибупрофен, Нимесулид, Кеторол – для устранения сильных болей.
- Ферментные препараты (Мезим, Креон) – для восстановления процесса пищеварения, когда неправильно работают поджелудочная железа и печень.
Хирургическое вмешательство
Операция нужна, если лечение селезенки медикаментами не дало результата.
Если возникло нагноение, его дренируют: вводят иглу, через которую удаляют патологические массы и вводят лекарство. Процедура безопасна, но применяют ее на абсцессах величиной до 5 см. Другие виды операций:
- Удаление новообразования – часто выполняют лапароскопическим методом (через прокол брюшной стенки). Так проводят лечение кист, операбельных опухолей. Операция малотравматичная, имеет короткий реабилитационный период, но дорогая: 70000-120000 р.
- Резекция селезенки – часть органа удаляют при доброкачественных опухолях, травмах, кистах. Лапароскопический способ удаления селезенки менее болезненный, чем традиционный метод. Его применение снизит частоту послеоперационных осложнений, уменьшит послеоперационный период и улучшит качество жизни пациентов.
- Спленэктомия – удаление селезенки проводится при ее разрыве, множественных нагноениях, раковых опухолях. Такая операция может спасти пациента при воспалении брюшины, но опасна снижением иммунитета и изменением состава крови.
Увеличение селезенки: причины, симптомы, лечение
Лишних органов не бывает. Несмотря на то, что операция по удалению селезенки отнюдь не редкость, а люди, перенесшие ее, способны жить полноценной жизнью, у этого органа в организме есть важная роль. И не одна.
- Во-первых, селезенка — это орган иммунной защиты — большой фильтр, задерживающий тех, чье присутствие в организме нежелательно. Это могут быть как чужие вещества и возбудители болезней, так и свои потенциально опасные элементы (поврежденные и измененные клетки).
- Но это отнюдь не пассивный фильтр. В нем происходит анализ «задержанных», их разрушение (если они опасны или бесполезны для организма) и включаются специальные реакции, работающие на долгосрочную перспективу (например, выработка антител, отыскивающих и предопределяющих гибель «врагов» вдали от самой селезенки).
- «Свои» клетки, задерживаемые селезенкой — эритроциты. Не любые, а те, которые состарились или заболели. Отбор жизнеспособных и полноценных эритроцитов происходит за счет узких щелей на пути крови через селезеночный фильтр. Измененные возрастом или болезнью красные клетки крови застревают и прямиком отправляются на съедение к фагоцитам. А полезные элементы из разрушенных клеток (например, железо) вновь включаются в создание новых компонентов крови. Недаром селезенку еще называют «кладбищем эритроцитов». Здесь же утилизируются и отжившие свой срок кровяные пластинки — тромбоциты.
- Селезенка не просто разрушает негодные к работе клеточные элементы. Она еще и держит связь с главным местом их рождения — красным костным мозгом. Чтобы в случае массовой гибели клеток вовремя предупредить «коллегу» о необходимости скорейшего восполнения потери.
- Кроме вышеперечисленного, селезенка — место взращивания важнейших бойцов «армии спасения» (лимфоцитов); хранилище тромбоцитов; значимое звено обменных процессов в организме.
Как же тогда можно выжить без селезенки? За счет перераспределения ее обязанностей между остающимися на посту органами. Главными спасителями ситуации становятся печень и лимфоузлы, коих в нашем организме более 600. Полнота и длительность компенсации определяется уже состоянием организма в целом (статистически достоверной остается подверженность людей с удаленной селезенкой бактериальным инфекциям, особенно — менингиту и пневмонии). И все же сейчас при повреждении селезенки хотя бы фрагмент ее ткани стараются сберечь (например, орган удаляют, а его фрагмент пересаживают в «карман» большого сальника). (Бывают и такие патологии селезенки, когда необходимо ее полное удаление).
Признаки ослабленного иммунитета
Вот самые распространенные симптомы ослабленного иммунитета, которые можно заметить еще до визита к врачу:
- Сильная утомляемость, снижение работоспособности.
- Сонливость, вялость, апатия. При этом сонливое состояние, присутствующее в течение всего дня, может сменяться бессонницей по ночам, что выбивает человека из колеи.
- Отсутствие аппетита.
- Снижение остроты зрения.
- Нарушение координации движений.
- Изменение цвета и состояния кожного покрова (сыпь на губах, прыщи на лице, «заеды» в уголках губ и т.п.).
- Высокая подверженность простудным заболеваниям. Малейшее переохлаждение — и вам приходится лечить насморк или кашель.
Причины ослабленного иммунитета
Большая часть взрослых людей отмечает, что ослабление иммунной системы приходится на осенне-зимний сезон. Вот наиболее частые причины ослабленного иммунитета, по мнению медиков:
- Нехватка витаминов и микроэлементов, представляющих особую ценность для организма.
- Недостаток кислорода и солнечного света.
- Снижение подвижности.
- Употребление рафинированных продуктов.
- Сбои в работе внутренних органов.
- Скопление шлаков и токсинов внутри организма.
- Недостаток полноценного отдыха.
- Частые стрессы и «выгорание» на работе.
- Недостаточная терморегуляция, и т.д.
Вот несколько типовых ситуаций, демонстрирующих причины снижения иммунитета:
- Человек не занимает своевременным лечением зубов. Из-за этого ухудшается процесс пережевывания пищи. При попадании в желудок она плохо расщепляется и медленно переваривается. Как следствие – нарушение обмена веществ, проблемы с желудком и кишечником, а также снижения иммунитета.
- Человек живет в жестком графике. Ранний подъем, сборы на работу в ускоренном темпе, ненормированный рабочий день, параллельное решение множества личных и семейных проблем. Плюс нерациональное питание и изнурительные тренировки в спортзале («для поддержания формы»). Физическая активность достаточно высока, но она приводит к перегрузкам, на фоне чего иммунитет снижается, и человек становится уязвим для болезней.
Опытные врачи RP подскажут, как быстро поднять иммунитет взрослому, и какие средства для этого потребуются. Это будет полезно не только тем, кто хочет сохранить здоровье, но и людям, недавно оправившимся от серьезных заболеваний.
Основные враги вашего здоровья, или от чего снижается иммунитет
Хотите выяснить, от чего слабеет иммунитет? Зная основные причины, приводящие к его снижению, можно предупредить заранее многие сезонные обострения хронических болезней.
Вот основные враги вашего здоровья, способны привести к ослаблению иммунитета взрослых людей:
- Хронический недосып. Жизнь в бешеном ритме ведет не только к ослаблению иммунитета, но и к другим проблемам: например, к ускоренному набору веса.
- Злоупотребление сахаром. Речь идет о белом сахаре, содержащем в огромном количестве углеводы, а также о выпечке и кондитерских изделиях. Организму сладкоежки приходится пережить своеобразный «стресс» после превышения суточной нормы (100 г) сахара. В последующие несколько часов сопротивляемость вирусам и бактериям падает почти вдвое. Чтобы пресечь такую тенденцию, диетологи рекомендуют пересмотреть свое меню, заменив белый сахар коричневым, а также использовать натуральный мед и сухофрукты.
- Обезвоженность. Нехватка жидкости вызывает чувство сильной усталости, а также негативно влияет на состояние иммунной системы.
- Пересыхание слизистой оболочки носоглотки. Одна из распространенных причин слабого иммунитета в зимний сезон, когда на улице и внутри помещений ощущается недостаток влаги. Бактерии, попавшие на сухую слизистую носа или горла, быстрее проникают в кровь. Поэтому в холодное время года люди чаще болеют простудными заболеваниями.
- Затяжные стрессы. В таких условиях организм вынужден работать на пределе, что ослабляет иммунную систему.
Полезно знать: многие путают закаливание с укреплением иммунитета. На самом деле это разные вещи. Закаливание помогает организму привыкнуть к резкому перепаду температур, и выработать стойкость к холоду. Рекомендации, как повысить иммунитет взрослого, касаются укрепления защитной системы организма в целом.
Симптоматика
Клиническая картина повреждений селезенки разнообразна и варьируется зависимо от тяжести травмы, сопутствующих травм, времени, истекшего с момента инцидента. Большая часть пациентов с незначительной травмой жалуются на увеличенную чувствительность в области верхней левой части (квадранте) живота. Боль может иррадиировать в левое плечо.
Возможны нетипичные проявления таких повреждений. К примеру, в Пакистане был зафиксирован случай селезеночной травмы у молодого мужчины, у которого наблюдались симптомы (затруднительное дыхание) только в положении лежа на спине .
Основной проблемой при любом повреждении органа является внутреннее кровотечение. Оно, как правило, возникает непосредственно после травмы или на протяжении нескольких часов либо суток. В редких ситуациях кровотечение может возникнуть в течение около месяца после повреждения. В случае появления свободной крови внутри брюшины, у пациентов начинают развиваться устойчивые боли в участке живота, а также сильная чувствительность. При кровотечении внутрь брюшной полости (более 1 л крови) возникают симптомы, характерные для острой кровопотери: бледность, учащенный пульс, холодный липкий пот, низкое кровяное давление, слабость, тошнота, рвота, головокружение и др. Большие повреждения селезенки вызывают обширные внутренние кровотечения и геморрагический шок.
Источники
- Ameet G. Patel et al. Massive Splenomegaly Is Associated With Significant Morbidity After Laparoscopic Splenectomy. Ann Surg. 2003 Aug; 238(2): 235–240.
- Ozakin E. A Rare Cause of Acute Abdominal Pain: Splenic Infarct (Case Series). Turk J Emerg Med. 2015 Jun; 15(2): 96–99.
- Al-Salem AH. Splenic abscess and sickle cell disease. Am J Hematol. 1998 Jun;58(2):100-4.
- Ng KK et al. Splenic abscess: diagnosis and management. Hepatogastroenterology. 2002 Mar-Apr;49(44):567-71.
- Waldman JD et al. Sepsis and congenital asplenia. J Pediatr. 1977 Apr;90(4):555-9.
- Anand U. Et al. Polysplenia syndrome with preduodenal portal vein. Ann Gastroenterol. 2013;26(2):182.
- Hicham El Bouhaddouti et al. Torsion of a Wandering Spleen. Saudi J Gastroenterol. 2010 Oct; 16(4): 288–291.
- Palanivelu C et al. Laparoscopic Mesh Splenopexy (Sandwich Technique) for Wandering Spleen. JSLS. 2007 Apr-Jun;11(2):246-51.
| Хирургическая патология | |
|---|---|
| Анатомия | Анальный канал • Аппендикс • Желчный пузырь • Матка • Молочные железы • Прямая кишка • Яички • Яичники |
| Заболевания | Аппендицит • Болезнь Крона • Варикоцеле • Внутрипротоковая папиллома • Вросший ноготь • Выпадение прямой кишки • Гинекомастия • Гиперактивный мочевой пузырь • Гипергидроз • Грыжа • Грыжа белой линии живота • Дисгормональные дисплазии молочных желез • Желчекаменная болезнь • Заболевания селезёнки • Липома • Миома матки • Недержание мочи у женщин • Опухоли молочной железы • Паховая грыжа • Повреждения селезёнки • Пупочная грыжа • Синдром Аллена-Мастерса • Уретероцеле • Фиброаденома молочной железы • Холецистит |
| Операции | Вазэктомия • Дезартеризация геморроидальных узлов • Пластика стопы • Подкожная мастэктомия • Секторальная резекция грудной железы • Слинговые операции • Уретропексия • Френулотомия • Хирургическое лечение геморроя • Холецистэктомия • TOT • TVT |
| Видеолапароскопическая хирургия | Лапароскопическая аппендэктомия • Лапароскопическая перевязка труб • Лапароскопическая радикальная простатэктомия |
|