Основные причины боли в селезенке
Содержание:
Как болит селезенка
Селезенка – где находится и как болит этот орган, интересует многих. Селезенка (как и печень) лишена болевых рецепторов, однако при наличии воспаления она может увеличиваться в размерах и давить на близлежащие органы или сосуды.
Результатом становятся следующие виды болевого синдрома:
- острая резкая боль в левом боку, отдающая в область лопатки;
Селезенка. Где находится и как болит? Она располагается в левом подреберье. При заболевании появляются тянущие боли.
- тянущие боли, интенсивность которых растет при вдохе. Иногда неприятные ощущения отдают в поясницу;
- выраженный болевой синдром в левом подреберье, распространяющийся на грудную клетку или область плеча;
- невыносимая боль, охватывающая левое и правое подреберье;
- периодические и интенсивные боли в верхней части живота, слева;
- постоянные боли тупого характера, сопровождающиеся тяжестью в левом подреберье
Методы диагностики заболеваний селезенки
От того как проявляется и протекает болезнь селезенки зависит выбор способов диагностики:
Сбор данных у больного человека. Врач, при сборе анамнеза, учитывает перенесенные острые и хронические инфекции, которые могли привести к увеличению и уплотнению органа, например, возвратный тиф, малярия (острая, хроническая), сифилис
Во внимание принимаются патологии сердечно-сосудистой системы (эндокардит, провоцирующий повторные инфаркты в селезенке, тромбоз воротной вены, вызывающий застои). Кроме того, роль играют болезни печени (пр. цирроз), воспаленный желчный пузырь и нарушения в кроветворном аппарате (эритремия, лейкемия, гемолитическая желтуха);
цирроз), воспаленный желчный пузырь и нарушения в кроветворном аппарате (эритремия, лейкемия, гемолитическая желтуха);
Внешний осмотр. Необходимость в этом мероприятии есть только при значительном увеличении объема, когда выпячивается левая половина грудной клетки и брюшной стенки;
Пальпация. Если можно прощупать край, его считают увеличенным. Но это возможно и при опущении диафрагмы, вызванном скоплением жидкости в полости плевры, энтероптозом. Такое может наблюдаться и у женщин астенического телосложения;
Рентгенография. Контуры органа становятся хорошо видимыми только при значительном скоплении газов в толстом кишечнике и желудке. Так что перед процедурой вводят кислород в околопочечную клетчатку или брюшную полость. Процедура позволяет отличить опухоль селезенки от подобного явления в желудке, почке, надпочечнике;
Пункция. Исследование проводится в случае крайней необходимости, так как оно связано с большим риском разрыва капсулы и кровотечением. Полученный материал позволяет определить характер изменений и функций орган
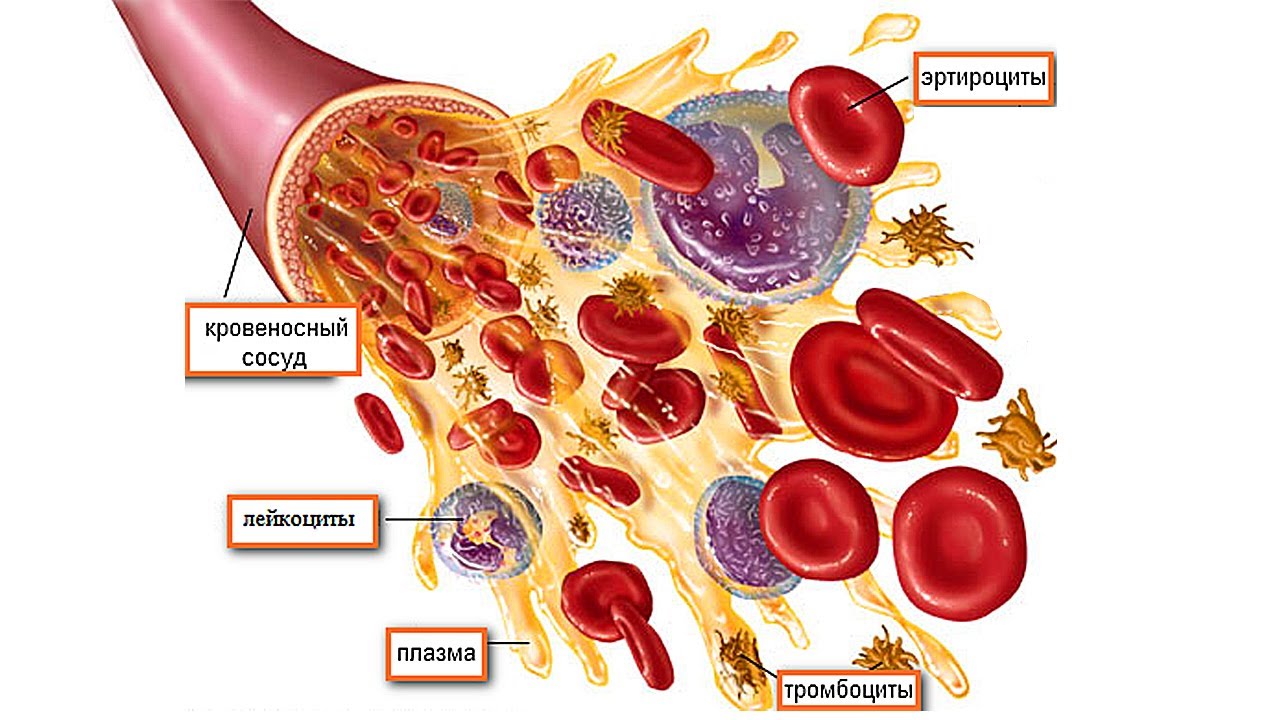
Исследование крови. В данном случае определяют осмотическую стойкость эритроцитов. К примеру, если она понижена, имеют место заболевания, связанные с гемолитической функцией (гемолитическая желтуха);
Функциональные варианты диагностики позволяют оценить сократительные способности органа.
Симптоматика
Клиническая картина повреждений селезенки разнообразна и варьируется зависимо от тяжести травмы, сопутствующих травм, времени, истекшего с момента инцидента. Большая часть пациентов с незначительной травмой жалуются на увеличенную чувствительность в области верхней левой части (квадранте) живота. Боль может иррадиировать в левое плечо.
Возможны нетипичные проявления таких повреждений. К примеру, в Пакистане был зафиксирован случай селезеночной травмы у молодого мужчины, у которого наблюдались симптомы (затруднительное дыхание) только в положении лежа на спине .
Основной проблемой при любом повреждении органа является внутреннее кровотечение. Оно, как правило, возникает непосредственно после травмы или на протяжении нескольких часов либо суток. В редких ситуациях кровотечение может возникнуть в течение около месяца после повреждения. В случае появления свободной крови внутри брюшины, у пациентов начинают развиваться устойчивые боли в участке живота, а также сильная чувствительность. При кровотечении внутрь брюшной полости (более 1 л крови) возникают симптомы, характерные для острой кровопотери: бледность, учащенный пульс, холодный липкий пот, низкое кровяное давление, слабость, тошнота, рвота, головокружение и др. Большие повреждения селезенки вызывают обширные внутренние кровотечения и геморрагический шок.
Диагностика
Так как симптоматика остеохондроза слабо выражены и часто пересекается с другими патологиями, первичный осмотр лучше провести у терапевта или другого специалиста – невролога, ортопеда. Он расспросит вас о болевых и прочих симптомах, проверит подвижность шеи, состояние кожи, равновесие, рефлексы.
Если поставлен первичный диагноз «шейный остеохондроз», врач дальше направит вас на дополнительные исследования. Самым эффективным из них является МРТ, потом – компьютерная томография. Рентгеновские исследования по сравнению с первыми двумя гораздо менее эффективны, особенно при запущенной болезни. Состояние мягких тканей проверяется с помощью УЗИ. Если у врача есть подозрение на повреждение кровеносных сосудов, вас могут направить на дуплексное сканирование сосудов.
Так как некоторые симптомы пересекаются с признаками стенокардии и ишемической болезни сердца, может понадобиться консультация кардиолога, который направит вас на ЭКГ и эхокардиографию.
Типы полипов кишечника
Есть два типа полипов – неопухолевые и неопластические. Первый тип полипов не отличается злокачественным перерождением, второй – опасный. Неопластические полипы делятся на аденомы и зубчатые полипы. Большинство полипов кишечника – это аденома. Такой полип напоминает железу. Ее часто называют аденомой, а рак, который развивается из нее, называют аденокарциномой. Аденокарцинома – самый распространенный тип рака прямой кишки.
В целом, чем больше полип, тем выше риск злокачественного образования, особенно в случае опухолевых полипов.
Повышает риск развития самих полипов:
- Возраст старше 50 лет;
- Воспалительные заболевания кишечника (болезнь Крона, язвенный колит);
- Семейный анамнез полипоза;
- Курение и чрезмерное употребление алкоголя;
- Ожирение и низкая физическая активность;
- Афроамериканское происхождение;
- Плохо контролируемый диабет 2 типа.
 Язвенный колит
Язвенный колит
Встречаются генетические мутации человека, которые вызывают наследственность полипов. Наличие такой мутации также повышает риск развития колоректального рака.
Врожденными патологиями, вызывающими полипы, являются:
- Синдром Линча – у человека с этим заболеванием развивается небольшое количество полипов, хотя они склонны к быстрой злокачественности. Синдром Линча – наиболее частая причина врожденного рака кишечника. Он также был связан с раком груди, желудка, тонкой кишки, мочевыводящих путей и яичников.
- Семейный полипоз аденомы – это редкое заболевание, вызывающее сотни, а иногда и тысячи полипов в толстой кишке. Заболевание начинается в подростковом возрасте. На фоне допустимого полипоза рак развивается почти в ста случаях из ста, а, как правило, до 40 лет.
- Синдром Гарднера – при этом заболевании полипы развиваются в толстом и тонком кишечнике. Для синдрома характерно появление новообразований на коже, костях и других участках тела.
- MYH-ассоциированный полипоз – это состояние похоже на синдром Гарднера. На этот раз мутации в т.н. MYH развивается в генах. У пациента часто диагностируют множественные полипы аденомы и в раннем возрасте у него развивается рак кишечника.
- Синдром Пэйсерс-Эгерса – заболевание начинается с появления пигментных пятен по всему телу, включая губы, десны, стопы, а затем появляются полипы по всему кишечнику.
- Синдром зубного полипоза – в это время в верхней части толстой кишки развиваются множественные зубчатые полипы.
Боли по причинам внешнего воздействия
К внешним факторам относятся открытые и закрытые повреждения органа. Открытые повреждения вызываются колотыми, резаными, огнестрельными ранениями в область груди слева с повреждением диафрагмы.
Закрытые повреждения возникают вследствие травм различного характера. В этом случае, кроме того что селезенка сильно болит особенно интенсивно, на животе могут появиться ссадины и кровоподтеки. Сразу же после травмы возникают:
- резкая боль в левом подреберье, отдающая в левое плечо, ключицу, лопатку;
- бледность кожных покровов;
- холодный пот;
- понижение артериального давления;
- повышение частоты пульса;
- в отдельных случаях – тошнота, рвота, чувство жажды.
Повреждения грозят трещинами на поверхности селезенки, её разрывами, а также отрывами частей органа, что может вызвать брюшное кровотечение. Признаком кровотечения в брюшную полость является посинение кожи в верхней части живота. Зачастую при разрывах боль такая сильная, что возможен летальный исход от болевого шока. В случае особо сильных болей можно смягчить их посредством холодного компресса в ожидании скорой помощи.
Признаки ослабленного иммунитета
Вот самые распространенные симптомы ослабленного иммунитета, которые можно заметить еще до визита к врачу:
- Сильная утомляемость, снижение работоспособности.
- Сонливость, вялость, апатия. При этом сонливое состояние, присутствующее в течение всего дня, может сменяться бессонницей по ночам, что выбивает человека из колеи.
- Отсутствие аппетита.
- Снижение остроты зрения.
- Нарушение координации движений.
- Изменение цвета и состояния кожного покрова (сыпь на губах, прыщи на лице, «заеды» в уголках губ и т.п.).
- Высокая подверженность простудным заболеваниям. Малейшее переохлаждение — и вам приходится лечить насморк или кашель.
Причины ослабленного иммунитета
Большая часть взрослых людей отмечает, что ослабление иммунной системы приходится на осенне-зимний сезон. Вот наиболее частые причины ослабленного иммунитета, по мнению медиков:
- Нехватка витаминов и микроэлементов, представляющих особую ценность для организма.
- Недостаток кислорода и солнечного света.
- Снижение подвижности.
- Употребление рафинированных продуктов.
- Сбои в работе внутренних органов.
- Скопление шлаков и токсинов внутри организма.
- Недостаток полноценного отдыха.
- Частые стрессы и «выгорание» на работе.
- Недостаточная терморегуляция, и т.д.
Вот несколько типовых ситуаций, демонстрирующих причины снижения иммунитета:
- Человек не занимает своевременным лечением зубов. Из-за этого ухудшается процесс пережевывания пищи. При попадании в желудок она плохо расщепляется и медленно переваривается. Как следствие – нарушение обмена веществ, проблемы с желудком и кишечником, а также снижения иммунитета.
- Человек живет в жестком графике. Ранний подъем, сборы на работу в ускоренном темпе, ненормированный рабочий день, параллельное решение множества личных и семейных проблем. Плюс нерациональное питание и изнурительные тренировки в спортзале («для поддержания формы»). Физическая активность достаточно высока, но она приводит к перегрузкам, на фоне чего иммунитет снижается, и человек становится уязвим для болезней.
Опытные врачи RP подскажут, как быстро поднять иммунитет взрослому, и какие средства для этого потребуются. Это будет полезно не только тем, кто хочет сохранить здоровье, но и людям, недавно оправившимся от серьезных заболеваний.
Основные враги вашего здоровья, или от чего снижается иммунитет
Хотите выяснить, от чего слабеет иммунитет? Зная основные причины, приводящие к его снижению, можно предупредить заранее многие сезонные обострения хронических болезней.
Вот основные враги вашего здоровья, способны привести к ослаблению иммунитета взрослых людей:
- Хронический недосып. Жизнь в бешеном ритме ведет не только к ослаблению иммунитета, но и к другим проблемам: например, к ускоренному набору веса.
- Злоупотребление сахаром. Речь идет о белом сахаре, содержащем в огромном количестве углеводы, а также о выпечке и кондитерских изделиях. Организму сладкоежки приходится пережить своеобразный «стресс» после превышения суточной нормы (100 г) сахара. В последующие несколько часов сопротивляемость вирусам и бактериям падает почти вдвое. Чтобы пресечь такую тенденцию, диетологи рекомендуют пересмотреть свое меню, заменив белый сахар коричневым, а также использовать натуральный мед и сухофрукты.
- Обезвоженность. Нехватка жидкости вызывает чувство сильной усталости, а также негативно влияет на состояние иммунной системы.
- Пересыхание слизистой оболочки носоглотки. Одна из распространенных причин слабого иммунитета в зимний сезон, когда на улице и внутри помещений ощущается недостаток влаги. Бактерии, попавшие на сухую слизистую носа или горла, быстрее проникают в кровь. Поэтому в холодное время года люди чаще болеют простудными заболеваниями.
- Затяжные стрессы. В таких условиях организм вынужден работать на пределе, что ослабляет иммунную систему.
Полезно знать: многие путают закаливание с укреплением иммунитета. На самом деле это разные вещи. Закаливание помогает организму привыкнуть к резкому перепаду температур, и выработать стойкость к холоду. Рекомендации, как повысить иммунитет взрослого, касаются укрепления защитной системы организма в целом.
Источники
- Ameet G. Patel et al. Massive Splenomegaly Is Associated With Significant Morbidity After Laparoscopic Splenectomy. Ann Surg. 2003 Aug; 238(2): 235–240.
- Ozakin E. A Rare Cause of Acute Abdominal Pain: Splenic Infarct (Case Series). Turk J Emerg Med. 2015 Jun; 15(2): 96–99.
- Al-Salem AH. Splenic abscess and sickle cell disease. Am J Hematol. 1998 Jun;58(2):100-4.
- Ng KK et al. Splenic abscess: diagnosis and management. Hepatogastroenterology. 2002 Mar-Apr;49(44):567-71.
- Waldman JD et al. Sepsis and congenital asplenia. J Pediatr. 1977 Apr;90(4):555-9.
- Anand U. Et al. Polysplenia syndrome with preduodenal portal vein. Ann Gastroenterol. 2013;26(2):182.
- Hicham El Bouhaddouti et al. Torsion of a Wandering Spleen. Saudi J Gastroenterol. 2010 Oct; 16(4): 288–291.
- Palanivelu C et al. Laparoscopic Mesh Splenopexy (Sandwich Technique) for Wandering Spleen. JSLS. 2007 Apr-Jun;11(2):246-51.
| Хирургическая патология | |
|---|---|
| Анатомия | Анальный канал • Аппендикс • Желчный пузырь • Матка • Молочные железы • Прямая кишка • Яички • Яичники |
| Заболевания | Аппендицит • Болезнь Крона • Варикоцеле • Внутрипротоковая папиллома • Вросший ноготь • Выпадение прямой кишки • Гинекомастия • Гиперактивный мочевой пузырь • Гипергидроз • Грыжа • Грыжа белой линии живота • Дисгормональные дисплазии молочных желез • Желчекаменная болезнь • Заболевания селезёнки • Липома • Миома матки • Недержание мочи у женщин • Опухоли молочной железы • Паховая грыжа • Повреждения селезёнки • Пупочная грыжа • Синдром Аллена-Мастерса • Уретероцеле • Фиброаденома молочной железы • Холецистит |
| Операции | Вазэктомия • Дезартеризация геморроидальных узлов • Пластика стопы • Подкожная мастэктомия • Секторальная резекция грудной железы • Слинговые операции • Уретропексия • Френулотомия • Хирургическое лечение геморроя • Холецистэктомия • TOT • TVT |
| Видеолапароскопическая хирургия | Лапароскопическая аппендэктомия • Лапароскопическая перевязка труб • Лапароскопическая радикальная простатэктомия |
|
Виды цистита
Следует отличать виды заболевания, различающихся по способу возникновения, течению, морфологическим изменениям и характеру распространения.
Все разновидности цистита делятся по характеру течения на острые и хронические. Мы рассмотрим оба варианта течения болезни.
Острый цистит
На фоне проявления описанных выше симптомов острый цистит дает субфебрильную температуру, общее недомогание. Кровеносные сосуды мочевого пузыря расширяются, что приводит к отечности стенок органа. При этом наблюдаются точечные кровоизлияния и гиперемия (Hyperaemia). При острой фазе болезни обычно страдает слизистая и подслизистая оболочки мочевого пузыря, а их эпителий местами отторгается, может появляться примесь крови в моче. Цвет мочи при геморрагической форме заболевания может варьироваться от светло-розового до мутно-бурого.
Хронический цистит
Когда болезнь переходит в хроническую фазу, воспаление расширяется и переходит со слизистой и подслизистой оболочек на мышечный слой мочевого пузыря. При этом цвет слизистой приобретает белесый или сероватый оттенок. Если болезнь не подвергается лечению в течение длительного периода времени, наблюдается появление склеротических процессов в органе, за счет чего его объем может сократиться.
При хронической форме все указанные ранее признаки могут быть «смазаны» и неярко выражены, что затрудняет диагностику. При подозрении на хронический цистит необходимо ориентироваться на данные анамнеза, макро- и микроскопии мочи, цистоскопии, бактериологического исследования. Особенно важным при выявлении хронического цистита является параллельное гинекологическое обследование, так как часто именно генитальные инфекции становятся причиной появления хронических форм цистита.
Острый и хронический цистит: к какому врачу обращаться?
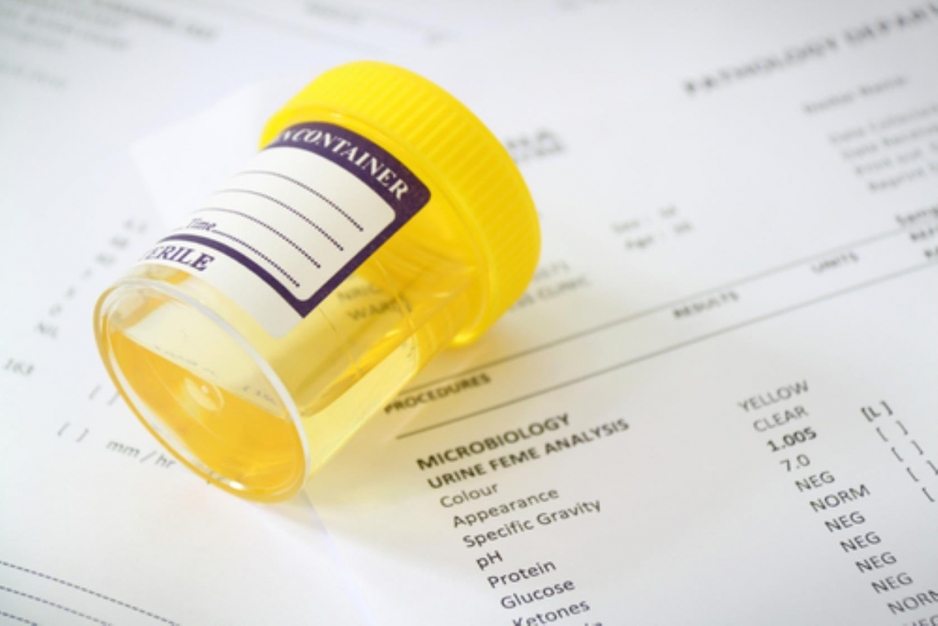
Стандартные анализы для диагностики цистита у пожилых женщин, зрелых, девушек и девочек – это общий анализ мочи, посев мочи на выявление патологической флоры (бактериурия), анализ по Нечипоренко. В качестве дополнительных мер, современные клиники часто предлагают пройти УЗИ мочевого пузыря и почек, цистоскопию, обследования на ИППП. В некоторых случаях врач может назначить забор мочи для анализа не стандартным методом, а при помощи катетера. Это бывает необходимо для предотвращения попадания в мочу выделений из влагалища.
Какие могут быть последствия удаления селезенки
Единственный выход в тех случаях, когда перестает нормально функционировать, или повреждена селезенка, — удаление.
Последствия данной операции могут быть различными, хотя, при соблюдении всех рекомендаций врача в послеоперационном периоде, они минимальны. В первую очередь последствия удаления селезенки связаны с нарушением работы иммунной системы, так как именно селезенка вырабатывает огромное количество лимфоцитов и антител. После операции по удалению селезенки усиленно начинают работать лимфатические узлы и другие органы иммунной системы, но для этого требуется время. Главные последствия после удаление селезенки — снижение иммунитета и реактивности организма. Вследствие этого, повышается риск заражения бактерийной инфекцией. Риск инфицирования максимален в первые 3 года после операции. Наиболее часто поражается кожа, легкие, в 7% случаев спленэктомии развивается сепсис.
Последствия удаления селезенки
О лечении болезней селезенки
В медицине не существует единой схемы лечения селезенки, все зависит от поставленного диагноза. И категорически запрещается это делать самостоятельно, что может привести к серьезным осложнениям и недугам органов желудочно-кишечного тракта.
Лечение органа включает в себя в обязательном порядке соблюдения диеты. Также применяются медикаменты, как дополнение — народные методы, и в некоторых случаях хирургическое вмешательство.
Диетические рекомендации
Вам придется полностью исключить из рациона жирную и жареную пищу, пряности, копчености и сладости, а еще алкоголь и избавиться от вредной привычки курить сигареты.

Вот продукты, которые можно употреблять при проблемах с селезенкой:
- Нежирные сорта мяса и рыбы.
- Печень говядины и трески.
- Орехи и творог.
- Яблоки, гранаты, капусту (белокочанную), свеклу и другие овощи с фруктами в свежем виде.
Если очень хочется сладкого, то можете себе позволить черный шоколад (до 30 г) и мармелад. Из напитков отдавайте предпочтение чаям (некрепким) и компотам из сухофруктов.
Препараты при болях
Любые препараты для устранения боли и/или воспаления назначаются врачом и принимаются строго по прописанной схеме.
Это могут быть антибактериальные и средства и при сильных болях используются обезболивающие.
Народные методы

Эффективно исцеляют болезни селезенки:
- отвар из корней цикория. Залить 20 г порошка стаканом кипятка, оставить на 40 минут, процедить и пить теплым по 2 ст.л. утром, в обед и вечером за полчаса до приема пищи;
- экстракт из цикория (пить по инструкции);
- отвар из шишек хмеля. 1 ст.л. заливается кипятком, настаивается в течение 30 минут и пьется аналогично отвару из корней цикория.
Хирургическое вмешательство
Удаление селезенки (спленэктомия) показано при следующих заболеваниях, как у взрослых, так и у детей:
- новообразования злокачественного характера органов ЖКТ с метастазами;
- при невозможности наложения шва после травмирования капсулы или ножки органа (сосудистой);
- если диагностирован гиперспленический синдром;
- при неэффективности проведенной терапии в отношении гемолитической анемии.
Еще одно заболевание селезенки дает основание ее удалять — это неоплазии (первичные или вторичные).