Ишемическая дилатационная кардиомиопатия
Содержание:
- Лечение
- Лечение
- Классификации кардиомиопатий
- Животные
- Патогенез (что происходит?) во время Ишемической дилатационной кардиомиопатии:
- Диагностика
- Что такое Ишемическая дилатационная кардиомиопатия —
- Причины
- Дилатационная кардиомиопатия (ишемическая)
- Умные клетки
- Диагностика
- Найти ближайшую к вам клинику
- Online-консультации врачей
Лечение
Специфического лечения заболевания не существует.
Вторичная дилатационная кардиомиопатия требует:
- отмены алкоголя при наличии алкогольной зависимости;
- лечения системных заболеваний соединительной ткани и эндокринной системы.
Поскольку эффективное воздействие на причины развития дилатационной кардиомиопатии требует установленной этиологии заболевания, лечение в основном сосредоточено на устранении хронической сердечной недостаточности, которая развивается при ДКМП. Консервативное лечение включает:
- Диету, ограничивающую употребление соли и жидкости.
- Физические нагрузки, которые подбираются индивидуально.
- Употребление ингибиторов АПФ (ангиотензин-превращающего фермента), которые поддерживают в норме АД, уменьшают повреждение мышцы сердца, снижают скорость образования в сердце рубцовой ткани. Дозировка подбирается в индивидуальном порядке.
- Употребление антагонистов рецепторов к ангиотензину. Эта группа препаратов обеспечивает более полную блокировку фермента, превращающего ангиотензин. Обычно назначается при непереносимости ингибиторов АПФ, но возможно и комбинированное лечение этими препаратами.
- Применение бета-адреноблокаторов, которые контролируют ритм сердца и АД. Назначаются обычно совместно с ингибиторами АПФ при наличии у пациента учащенного сердцебиения.
- Употребление антагонистов рецепторов к альдостерону. Эти препараты обладают слабым мочегонным действием и задерживают в организме калий. Назначаются обычно при выраженной сердечной недостаточности.
- Применение диуретиков. Эти мочегонные препараты, удаляющие избыток солей и жидкости из организма, назначаются пациентам, которые страдают задержкой жидкости в организме.
При мерцательной аритмии, которая сочетается с пониженной сократительной способностью сердца, назначаются сердечные гликозиды.
Для лечения и профилактики отрыва кровяных сгустков от места их образования и последующего закрытия этими сгустками сосуда (тромбоэмболия) используются:
- Дезагреганты, которые нарушают склеивание тромбоцитов и замедляют свертываемость крови. Назначаются всем больным с дилатационной кардиомиопатией, если нет противопоказаний.
- Антикоагулянты, которые предотвращают образование новых кровяных сгустков (тромбов). Назначаются при мерцательной аритмии или наличии тромбов в полости сердца.
- Тромболитические средства, которые растворяют имеющиеся тромбы.
При желудочковых аритмиях назначаются антиаритмические средства.
Для лечения дилатационной кардиомиопатии используются также хирургические методы, которые включают:
- Ресинхронизирующую терапию, направленную на восстановление нарушенной внутрисердечной проводимости путем имплантации трехкамерного электростимулятора. Размещенные в желудочках и правом предсердии электроды образуют электрические импульсы, которые передаются сердцу. Данный метод улучшает сердечный кровоток и предупреждают развитие тяжелых осложнений у больных, страдающих неодновременным сокращением желудочков или их мышечных пучков.
- Динамическую кардиомиопластику, которая заключается в оборачивании сердца частью широчайшей мышцы спины. Улучшает способность переносить физическую нагрузку и снижает потребность в приеме лекарств, но на срок жизни влияет не существенно.
- Имплантацию внесердечного (экстракардиального) каркаса, который является сетью, состоящей из скрученных и расположенных слоями нитей. Каркас располагается на границе желудочков и предсердий. Форма и размер имплантата подбираются в индивидуальном порядке при помощи специально изготовленного пластикового макета. Объем максимально растянутого каркаса должен соответствовать максимальному объему сердца в его расслабленном состоянии. Благодаря эластичности сетки обеспечивается постепенное уменьшение объема желудочков. Процедура безопасна, но в настоящее время достаточное количество данных о ее отдаленных последствиях отсутствует.
- Трансплантацию (пересадку) сердца. Эта операция значительно удлиняет срок жизни, но используется относительно редко из-за нехватки донорских сердец и высокой стоимости операции.
- Имплантацию насосов, которые вживляются в области верхушки левого желудочка сердца. Эти устройства механической поддержки, перекачивая кровь в аорту, удлиняют срок жизни и увеличивают переносимость нагрузок. При этой операции существует риск развития инфекционных осложнений, тромбозов и тромбоэмболии.
Тяжелая недостаточность клапанов устраняется путем их протезирования.
Лечение
ЛЕЧЕНИЕ
Общая тактика. Лечение ДКМП заключается в адекватной коррекции проявлений сердечной недостаточности. В первую очередь необходимо ограничить количество потребляемой соли и жидкости. Также необходима коррекция возникающих нарушений ритма.
Лекарственная терапия
• Всем больным ДКМП при отсутствии противопоказаний необходимо назначать ингибиторы АПФ (каптоприл, эналаприл, рамиприл, периндоприл и др.). Препараты этой группы предупреждают прогрессирование сердечной недостаточности. При появлении задержки жидкости ингибиторы АПФ комбинируют с диуретиками, в основном фуросемидом.
• При тяжёлой сердечной недостаточности показано применение спиронолактона в дозе 25 мг/сут.
• Кроме того, может быть использован дигоксин, особенно при наличии мерцательной аритмии.
• Значительные трудности в лечении больных ДКМП возникают при наличии стойкой тахикардии и тяжёлых нарушений ритма сердца •• Терапия дигоксином в дозах более 0,25–0,375 мг/сут у таких больных быстро приводит к развитию гликозидной интоксикации даже при нормальной концентрации калия в сыворотке крови. В таких случаях целесообразно использование b — адреноблокаторов (бисопролола, карведилола, метопролола). Применение b — адреноблокаторов особенно показано при постоянной форме мерцательной аритмии. О благоприятном действии b — адреноблокаторов при ДКМП свидетельствуют результаты ряда клинических испытаний, которые подтвердили увеличение выживаемости больных под влиянием препаратов этой группы •• При сердечной недостаточности лучше всего изучена эффективность кардиоселективных препаратов метопролола и бисопролола, а также карведилола, блокирующего не только b — , но и a1 — адренорецепторы. Блокада последних приводит к расширению сосудов.
• Антиагреганты — в связи с наклонностью к тромбообразованию целесообразно длительное применение антиагрегантов — ацетилсалициловой кислоты по 0,25–0,3 г/сут.
Хирургическое лечение — см. Недостаточность сердечная хроническая диастолическая, Недостаточность сердечная хроническая систолическая.
Осложнения. Наиболее частые осложнения ДКМП: артериальные и лёгочные тромбоэмболии (20% больных), нарушения ритма и проводимости сердца (30% больных), внезапная сердечная смерть, прогрессирующая сердечная недостаточность.
Прогноз
• Неблагоприятный прогноз имеют больные ДКМП при наличии следующих проявлений •• Симптомы сердечной недостаточности в покое (IV функциональный класс по Нью — Йоркской классификации) •• Выраженная дилатация левого или правого желудочка, выявленная при ЭхоКГ или рентгенологическом исследовании •• Сферическая форма левого желудочка по данным ЭхоКГ •• Низкая фракция выброса левого желудочка по данным ЭхоКГ •• Низкое систолическое АД •• Низкий сердечный индекс (менее 2,5 л/мин/м2) •• Высокое давление наполнения левого и правого желудочка •• Признаки выраженной нейроэндокринной активации — низкое содержание в крови ионов натрия, увеличенное содержание в крови норэпинефрина.
• 10 — летняя выживаемость больных с ДКМП в среднем составляет 15–30%. Смертность достигает 10% в год. При малосимптомном течении ДКМП 5 — летняя выживаемость больных не превышает 80%. У больных, госпитализированных по поводу хронической сердечной недостаточности, пятилетняя выживаемость составляет 50%. При рефрактерной сердечной недостаточности (IV функциональный класс по Нью — Йоркской классификации) выживаемость в течение 1 года не превышает 50%.
Особенности у детей. В первые 3 года жизни наиболее часто манифестируют наследственные и идиопатические формы ДКМП.
Беременность. При ДКМП, развившейся в период беременности или раннем послеродовом периоде, повторная беременность противопоказана.
Синонимы • Застойная кардиомиопатия • Конгестивная кардиомиопатия.
Сокращение. ДКМП — дилатационная кардиомиопатия.
МКБ-10 • I42.0 Дилатационная кардиомиопатия.
Классификации кардиомиопатий
Классификация кардиомиопатий по происхождению
По происхождению различают первичную (заболевания миокарда неясного генеза) и вторичную кардиомиопатию (причина поражения миокарда известна или связана с заболеваниями других органов).
Причины первичной кардиомиопатии:
- Генетические нарушения;
- вирусные инфекции (Коксаки и др.);
- замещение сердечной мышцы соединительной или жировой тканью.
Причины вторичной кардиомиопатии:
- эндокринные нарушения (тиреотоксикоз, сахарный диабет);
- интоксикации (токсическая, алкогольная и др.);
- стресс (кардиомиопатия такоцубо).
Классификация кардиомиопатии по клиническим признакам (основные формы):
Дилатационная кардиомиопатия — наиболее тяжелая и распространенная. При этом заболевании имеет место кардиомегалия — значительное увеличение полостей миокарда. В результате сердце теряет способность полноценно перекачивать кровь. Дилатационная КМП неизбежно приводит к развитию сердечной недостаточности.
Перипартальная (послеродовая) кардиомиопатия — одна из разновидностей дилатационной кардиомиопатии. Как ни парадоксально, развитие у женщины сердечной недостаточности и характерных для нее симптомов — практически основной признак перипартальной формы. Среди других распространенных вариантов — алкогольная.
Гипертрофическая кардиомиопатия (ГКМП) — одна из главных причин внезапной смерти у молодых, физически активных людей (спортсменов, военнослужащих). Эта кардиомиопатия связана с утолщением миокарда (гипертрофия сердечной мышцы). Рост толщины стенки опережает развитие сосудов и как следствие-нарушается кровоснабжение мышцы сердца, также страдает наполнение желудочков кровью.
ГКМП чаще встречается у мужчин.
Обструктивная кардиомиопатия (субаортальный подклапанный стеноз) -разновидность гипертрофической кардиомиопатии, при которой ограничен кровоток, проходящий в аорту из левого желудочка, локально утолщенной межжелудочковой перегородкой.
Рестриктивная кардимиопатия — редкая патология, при которой ухудшаются эластичные свойства сердечных стенок. Миокард теряет способность к растяжению и расслаблению, что нарушает его способность наполняться кровью. Итогом становится застой крови в венах и нехватка ее в артериях. Вероятная причина этого — аномальное разрастание соединительной ткани.
Аритмогенная правожелудочковая кардиомиопатия (болезнь Фонтана) — сопровождающаяся жизнеугрожающими аритмиями.
Аритмогенная КМП может стать причиной желудочковой аритмии у детей и молодых людей с внешне неизмененным сердцем, а также у более взрослых пациентов. Исходом этого заболевания часто является внезапная смерть, особенно в молодом возрасте.
Кардиомиопатия такоцубо (синдром разбитого сердца) — весьма редкое заболевание, при котором развивается внезапное преходящее снижение сократимости миокарда. Форма левого желудочка из-за патологического расширения внешне уподобляется такоцубо — ловушке для осьминогов в Японии (именно в этой стране данный синдром был обнаружен и описан).
КМП такоцубо является причиной острой сердечной недостаточности. Чаще выявляется у женщин в постменопаузе, развивается на фоне тяжелого психоэмоционального потрясения. На ЭКГ может маскироваться под инфаркт миокарда.
1
Анализы при кардиомиопатиях
2
Диагностика кардиомиопатии
3
ЭКГ при кардиомиопатиях
Животные
У некоторых видов животных документирована как наследственная, так и приобретенная версия дилатационной кардиомиопатии.
Собаки
Дилатационная кардиомиопатия является наследственным заболеванием у некоторых пород собак, включая боксера , добермана , немецкого дога , ирландского волкодава и сенбернара . Лечение основано на приеме лекарств, включая ингибиторы АПФ, петлевые диуретики и ингибиторы фосфодиэстеразы .
Приобретенный вариант дилатационной кардиомиопатии, описывающий связь между определенными диетами, был обнаружен в 2019 году исследователями из Школы ветеринарной медицины Дэвиса Калифорнийского университета, которые опубликовали отчет о развитии дилатационной кардиомиопатии у пород собак, лишенных генетической предрасположенности, особенно у золотистых ретриверов. . Диеты, связанные с DCM, были описаны как корма для собак «BEG» (изысканный, с экзотическими ингредиентами и / или без зерна), а также диеты, богатые бобовыми. Для лечения DCM, связанного с диетой, могут быть показаны изменения в питании, добавление таурина и карнитина, даже если у собаки нет документально подтвержденного дефицита таурина или карнитина, хотя стоимость добавок карнитина может рассматриваться некоторыми как запретительная, наряду с традиционными методами лечения, если это необходимо. .
Кошки
Дилатационная кардиомиопатия также поражает некоторые породы кошек, в том числе ориентальную короткошерстную , бирманскую , персидскую и абиссинскую . У кошек дефицит таурина является наиболее частой причиной дилатационной кардиомиопатии. В отличие от этих наследственных форм, ненаследственный DCM был обычным явлением в общей популяции кошек до добавления таурина в коммерческий корм для кошек.
Другие животные
Также высока частота наследственной дилатационной кардиомиопатии у содержащихся в неволе золотых хомяков ( Mesocricetus auratus ), в немалой степени из-за их высокой инбредности . Заболеваемость настолько высока, что было разработано несколько штаммов Golden Hamster, которые могут служить моделями на животных при клинических испытаниях человеческих форм болезни.
Патогенез (что происходит?) во время Ишемической дилатационной кардиомиопатии:
Патогенез заболевания включает несколько важных механизмов: гипоксия сердечной мышцы вследствие снижения коронарнго кровотока в связи с атеросклеротическим процессом в коронарных артериях и со снижением объема кровотока на единицу массы миокарда в результате его гипертрофии и уменьшения коронарной перфузии в субэндокардиальных слоях; гибернация миокарда — локальное снижение сократительной способности миокарда левого желудочка, вызванное его длительной гипоперфузией; ишемическая контрактура миофибрилл миокарда, которая развивается вследствие недостаточного кровоснабжения, способствует нарушению сократительной функции миокарда и развитию СН; ишемизированные участки миокарда во время систолы растягиваются с развитием в последующем дилатации полостей сердца; ремоделирование желудочков (дилатация, гипертрофия миокарда, развитие фиброза); развивается гипертрофия кардиомиоцитов, активируются фибробласты и процессы фиброгенеза в миокарде; диффузный фиброз миокарда участвуюет в развитии СН; апоптоз миокарда активируется вследствие ишемии и способствует наступлению сердечной недостаточности и развитию дилатации полостей.
В развитии заболевания участвуют факторы, играющие важную роль в патогенезе ХСН: дисбаланс в продукции эндотелием вазоконстрикторов и вазодилататоров с недостаточным синтезом последних, активация нейрогормональных факторов, гиперпродукция цитокинов, фактора некроза опухоли.
Диагностика
Инструментальные данные
• ЭКГ •• Признаки гипертрофии и перегрузки левого желудочка (депрессия сегмента ST и отрицательные зубцы T в I, aVL, V5, V6), левого предсердия •• У 20% больных ДКМП обнаруживают фибрилляцию предсердий •• Возможны нарушения проводимости, в частности блокада левой ножки пучка Хиса (до 80% больных), наличие которой коррелирует с высоким риском внезапной сердечной смерти (появление блокады левой ножки пучка Хиса связывают с развитием фиброзного процесса в миокарде) •• Характерно удлинение интервала Q–T и его дисперсия •• Реже возникает АВ — блокада.
• Мониторирование по Холтеру позволяет выявить угрожающие для жизни аритмии и оценить суточную динамику процессов реполяризации.
• ЭхоКГ позволяет выявить основной признак ДКМП — дилатацию полостей сердца с уменьшением фракции выброса левого желудочка. В допплеровском режиме можно обнаружить относительную недостаточность митрального и трёхстворчатого клапанов (может иметь место и относительная недостаточность аортального клапана), нарушения диастолической функции левого желудочка. Кроме того, при ЭхоКГ можно провести дифференциальную диагностику, выявить вероятную причину сердечной недостаточности (пороки сердца, постинфарктный кардиосклероз), оценить риск тромбоэмболии при наличии пристеночных тромбов.
• Рентгенологическое исследование помогает выявить увеличение размеров сердца, признаки лёгочной гипертензии, гидроперикарда.
• Радионуклидные методы исследования — диффузное снижение сократительной способности миокарда, накопление радионуклида в лёгких.
• МРТ позволяет выявить дилатацию всех отделов сердца, снижение сократительной способности миокарда левого желудочка, венозный застой в лёгких, структурные изменения миокарда.
Диагностика. Диагноз ДКМП ставят путём исключения других заболеваний сердца, проявляющихся синдромом хронической систолической сердечной недостаточности.
Дифференциальная диагностика. У ДКМП нет каких — либо патогномоничных клинических или морфологических маркёров, что затрудняет дифференциальную диагностику её со вторичными поражения миокарда известной природы (при ИБС, артериальной гипертензии, микседеме, некоторых системных заболеваниях и т.д.). Последние при наличии дилатации камер сердца называют вторичными кардиомиопатиями. Особенно трудной иногда бывает дифференциальная диагностика ДКМП с тяжёлым ишемическим поражением миокарда у относительно пожилых людей при отсутствии характерного болевого синдрома в виде стенокардии
При этом следует обращать внимание на наличие факторов риска атеросклероза, наличие атеросклеротического поражения аорты и других сосудов, но решающим могут быть данные коронарографии, позволяющей исключить стенозирующее поражение коронарных артерий. Тем не менее благодаря позитронной эмиссионной томографии миокарда появилась возможность очень точной дифференциальной диагностики между ДКМП и ишемической кардиомиопатией
Что такое Ишемическая дилатационная кардиомиопатия —
Ишемическая кардиомиопатия — заболевание миокарда, характеризующееся увеличением размеров полостей сердца и клинической симптоматикой ХСН, обусловлено атеросклеротическим поражением коронарных артерий. В иностранной медицинской литературе под ишемической дилатационной кардиомиопатией понимают заболевание миокарда, характеризующееся увеличением всех камер сердца до степени кардиомегалии, с неравномерным утолщением его стенок и явлениями диффузного или очагового фиброза, развивающиеся на фоне атеросклеротического поражения коронарных артерий.
В МКБ-10 ишемическая кардиомиопатия представлена в классе IX «Болезни системы кровообращения» в рубрике I 25.5 как форма хронической ишемической болезни сердца. В классификации кардиомиопатии (ВОЗ/МОФК, 1995) ишемическая кардиомиопатия отнесена в группу специфических кардиомиопатий. Ишемическая дилатационная кардиомиопатия — это поражение миокарда, обусловленное диффузным, значительно выраженным атеросклерозом коронарных артерий, проявляющееся кардиомегалией и симптомами застойной сердечной недостаточности. Больные ишемической дилатационной кардиомиопатией составляют около 5-8% от общего количества пациентов, страдающих клинически выраженными формами ИБС. Среди всех случаев кардиомиопатий на долю ишемической приходится около 11-13%. Ишемическая кардиомиопатия встречается преимущественно в возрасте 45-55 лет, среди всех больных мужчины составляют 90%.
Причины
Хотя во многих случаях причина не очевидна, дилатационная кардиомиопатия, вероятно, является результатом повреждения миокарда, вызванного различными токсическими , метаболическими или инфекционными агентами. Во многих случаях причина остается неясной. Это может быть связано с фиброзным изменением миокарда от перенесенного инфаркта миокарда . Или это могут быть поздние последствия острого вирусного миокардита , такие как вирус Коксаки B и другие энтеровирусы, возможно, опосредованные иммунологическим механизмом.
Другие причины включают:
- Болезнь Шагаса , вызванная Trypanosoma cruzi . Это наиболее частая инфекционная причина дилатационной кардиомиопатии в Латинской Америке.
- Беременность . Дилатационная кардиомиопатия возникает на поздних сроках беременности или от нескольких недель до нескольких месяцев после родов как послеродовая кардиомиопатия . В половине случаев это обратимо.
- Расстройство, связанное с употреблением алкоголя ( алкогольная кардиомиопатия )
- Неалкогольные токсические инсульты включают введение определенных химиотерапевтических агентов , в частности доксорубицина (адриамицина) и кобальта .
- Заболевание щитовидной железы
- Воспалительные заболевания, такие как саркоидоз и заболевания соединительной ткани.
- Кардиомиопатия, вызванная тахикардией
- Мышечная дистрофия
- Туберкулез — от 1 до 2% случаев туберкулеза.
- Аутоиммунные механизмы
- Дефицит тиамина
Недавние исследования показали, что у субъектов с чрезвычайно высокой частотой (несколько тысяч в день) преждевременных сокращений желудочков (экстрасистолия) может развиться дилатационная кардиомиопатия. В этих случаях при уменьшении или удалении экстрасистолии (например, с помощью абляционной терапии) кардиомиопатия обычно регрессирует.
Генетика
| Генетические ассоциации с дилатационной кардиомиопатией | |||
|---|---|---|---|
| Тип | OMIM | Ген | Locus |
| CMD1A | LMNA | 1q21 | |
| CMD1B | неизвестно ( кандидат TMOD1 ) | 9q13 | |
| CMD1C | LDB3 | 10q22-q23 | |
| CMD1D | TNNT2 | 1q32 | |
| CMD1E | SCN5A | 3p | |
| CMD1F | 6q23 | ||
| CMD1G | TTN | 2q31 | |
| CMD1H | 2q14-q22 | ||
| CMD1I | DES | ||
| CMD1K | 6q12-q16 | ||
| CMD1L | SGCD | 5q33 | |
| CMD1M | CSRP3 | 11п15.1 | |
| CMD1N | TCAP | 17q12 | |
| CMD1O | ABCC9 | 12п12.1 | |
| CMD1P | PLN | 6q22.1 | |
| CMD1Q | 7q22.3-q31.1 | ||
| CMD1R | ACTC | 15q14 | |
| CMD1S | MYH7 | 14q12 | |
| CMD1T | ТМПО | 12q22 | |
| CMD1U | PSEN1 | 14q24.3 | |
| CMD1V | PSEN2 | 1q31-q42 | |
| CMD1W | VCL | 10q22-q23 | |
| CMD1X | FCMD | 9q31 | |
| CMD1Y | TPM1 | 15q22.1 | |
| CMD1Z | TNNC1 | 3п21.3-п14.3 | |
| CMD1AA | ACTN2 | 1q42-q43 | |
| CMD2A | TNNI3 | 19q13.4 | |
| CMD3A | ТАЗ | Xq28 | |
| CMD3B | DMD | Xp21.2 | |
| ALPK3 | 15q25.3 |
Около 25–35% пораженных людей имеют семейные формы заболевания, при этом большинство мутаций затрагивают гены, кодирующие белки цитоскелета , в то время как некоторые влияют на другие белки, участвующие в сокращении. Заболевание генетически неоднородно, но наиболее частой формой его передачи является аутосомно-доминантный тип.
Также обнаружено аутосомно-рецессивное (как, например, при синдроме Альстрёма ), Х-сцепленное (как при мышечной дистрофии Дюшенна ) и митохондриальное наследование заболевания. У некоторых родственников пациентов с дилатационной кардиомиопатией наблюдаются доклинические бессимптомные изменения сердечной мышцы.
Другие цитоскелетные белки, участвующие в DCM, включают α-сердечный актин , десмин и ядерные ламины A и C. Митохондриальные делеции и мутации предположительно вызывают DCM, изменяя выработку АТФ в миокарде .
Kayvanpour et al. провели в 2016 г. метаанализ с крупнейшим доступным набором данных по связям генотип-фенотип в DCM и мутациям ламина (LMNA), фосфоламбана (PLN), белка 20 связывания РНК (RBM20), сердечного миозин-связывающего белка C (MYBPC3), миозина. Тяжелая цепь 7 (MYH7), сердечный тропонин Т 2 (TNNT2) и сердечный тропонин I (TNNI3). Они также рассмотрели недавние исследования ассоциаций генотип-фенотип у пациентов с DCM с мутациями тайтина (TTN). Носители мутаций LMNA и PLN показали высокую распространенность трансплантации сердца и желудочковой аритмии. Было показано, что аритмии и внезапная сердечная смерть (ВСС) происходят еще до проявления ДКМП и симптомов сердечной недостаточности у носителей мутации LMNA.
Дилатационная кардиомиопатия (ишемическая)
Этот вид кардиомиопатии также называют «застойная» или «ишемическая» – по причине значительного ухудшения циркуляции крови в расширенных сердечных камерах. Частой причиной (до 20% случаев) развития патологии являются:
- изменения на генетическом уровне;
- различные сбои иммунной системы;
- интоксикации и инфекции.
В ряде случаев считается, что это семейное заболевание. А проявиться оно может уже к 30 годам.
Симптоматика дилатационной (ишемической) кардиомиопатии совпадает с общими симптомами сердечной недостаточности. Если у вас появляется одышка при нагрузках, вы быстро утомляетесь, замечаете отеки, побледневшую кожу, посиневшие кончики пальцев – необходимо немедленно отправляться на УЗИ сердца (эхокардиографию). Именно этот метод является наиболее информативным в данном случае. При обследовании также выявляется мерцание предсердий.
При запущенном заболевании прогноз неутешителен: смертность при ишемической кардиомиопатии достигает 70% в первые 5 лет после появления патологии. Только своевременное вмешательство кардиологов, грамотно составленная программа лечения, качественная лекарственная терапия (ингибиторы АПФ, бета-блокаторы и др.) способны значительно продлить жизнь.
В дальнейшем образ жизни придется скорректировать. В частности женщинам с дилатационной ишемической кардиомиопатией категорически не рекомендуется беременеть, так как это одна из наиболее частых причин резкого ухудшения здоровья.
Умные клетки
При дилатационной кардиомиопатии сердечная мышца становится «дряблой» и истонченной, из-за чего полости сердца увеличиваются в размерах и орган все хуже справляется со своей основной функцией – перекачиванием крови. В результате этого ухудшается кровоснабжение всех органов. Кроме того, из-за замедления кровотока в тканях и полостях тела скапливается излишняя жидкость, что проявляется выраженными отеками и одышкой.
Как остановить патологические изменения в миокарде и улучшить состояние?
Затормозить патологические изменения в миокарде и улучшить его состояние и функции позволяет введение мезенхимальных стволовых клеток. Эти клетки не обладают признаками какой-либо определенной ткани организма, являясь «универсальными». Они обладают двумя важнейшими особенностями – возможностью к размножению с сохранением этой универсальности и способностью развиваться в клетки разных тканей, таких как сердечная мышца, соединительная ткань, сосуды и нервы, необходимые для всестороннего восстановления поврежденного органа.
Эти особенности стволовых клеток позволяют использовать их в лечении ряда заболеваний, в том числе дилатационной кардиомиопатии. Такое лечение включает несколько этапов.
Первый этап лечения: обследование
Сначала пациента подвергают всестороннему обследованию, чтобы точно выяснить, подходит ли ему терапия стволовыми клетками и каких можно ожидать результатов. Когда обследование завершено, у человека в амбулаторных условиях забирают небольшой образец костного мозга или жировой ткани и выделяют из него мезенхимальные стволовые клетки.
Второй этап лечения: стволовые клетки
Затем полученные клетки на срок от двух до четырех недель помещают в инкубатор для получения нужного их количества: для лечения необходимо не менее 100 миллионов клеток плюс некоторое их число консервируют (замораживают при температуре жидкого азота) и сохраняют в криобанке на случай повторной терапии в будущем.
Третий этап лечения: превращение в кардиомиобласты
После выращивания в инкубаторе у части клеток с помощью стандартизованных химических стимулов вызывают частичную дифференцировку – превращение в кардиомиобласты (предшественники мышечных волокон сердца, сохраняющие частичную универсальность).
Четвертый этап лечения: ввод клеток
Полученную в итоге смесь необходимого количества мезенхимальных стволовых клеток и кардиомиобластов вводят пациенту внутривенно. С током крови эти клетки попадают в сердце, распознают повреждение (такая способность заложена во всех стволовых клетках) и начинают работу.
Что происходит с клетками?
Сначала клетки интенсивно размножаются – через небольшой промежуток времени их количество измеряется триллионами. Затем они начинают развиваться в необходимые для компенсации повреждений ткани. Особенно интенсивно происходит рост новых сосудов, снабжающих миокард кровью.
В течение этого процесса введенные клетки выделяют специфические сигнальные молекулы, которые активируют собственные стволовые клетки сердца, мобилизуя их на борьбу с заболеванием.
Результат процедуры ввода стволовых клеток и кардиомиобластов
В результате этого повышается прочность, эластичность и работоспособность сердечной мышцы, что видно по улучшению таких показателей как конечные систолический и диастолический объемы камер сердца, фракция выброса и усвоение кислорода миокардом.
Субъективно это проявляется улучшением общего состояния, уменьшением отеков и одышки, повышением работоспособности и, как следствие, возможностью вести более полноценную жизнь.
Редакция благодарит московскую Клинику стволовых клеток «Новейшая медицина».
Диагностика
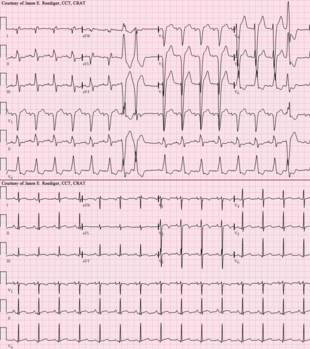
Серийная ЭКГ в 12 отведениях от 49-летнего чернокожего мужчины с кардиомиопатией. (ВЕРХНИЙ): Синусовая тахикардия (частота около 101 / мин) с БЛНПГ в сопровождении РАП (здесь около 108 °). Частые мультифокальные ЖЭ (как одиночные, так и парные) и увеличение левого предсердия . (ВНИЗ): Тот же пациент примерно через 5 месяцев после ортотопической трансплантации сердца .
Дилатационная кардиомиопатия на рентгенографии
Дилатационная кардиомиопатия на КТ
Общее увеличение сердца видно на нормальном рентгеновском снимке грудной клетки . Также может наблюдаться плевральный выпот , связанный с легочной венозной гипертензией.
ЭКГ часто показывает синусовая тахикардия или фибрилляция предсердий , , увеличение левого предсердия , а иногда дефекты внутрижелудочковой проводимости и низкого напряжения. Когда блокада левой ножки пучка Гиса (LBBB) сопровождается отклонением оси вправо (RAD), считается, что эта редкая комбинация сильно свидетельствует о дилатационной или застойной кардиомиопатии. Эхокардиограмма показывает дилатацию левого желудочка с нормальной или истонченной стенкой и сниженной фракцией выброса . Катетеризация сердца и коронарография часто выполняются для исключения ишемической болезни сердца.
Генетическое тестирование может быть важным, поскольку одно исследование показало, что генные мутации в гене TTN (который кодирует белок, называемый тайтином ) ответственны за «примерно 25% семейных случаев идиопатической дилатационной кардиомиопатии и 18% спорадических случаев». Результаты генетического тестирования могут помочь врачам и пациентам понять первопричину дилатационной кардиомиопатии. Результаты генетических тестов также могут помочь принять решение о том, следует ли родственникам пациента пройти генетическое тестирование (чтобы узнать, есть ли у них такая же генетическая мутация) и кардиологическое тестирование для выявления ранних результатов дилатационной кардиомиопатии.
Магнитно-резонансная томография сердца (МРТ сердца) также может предоставить полезную диагностическую информацию у пациентов с дилатационной кардиомиопатией.
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-пятница
с 08.00 до 12.00 медицинские осмотры;
с 12.00 до 18.00 оформление справок;
с 14.00 до 16.00 выдача заключений
суббота — с 09.00 до 14.00
воскресенье-выходной
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Online-консультации врачей
| Консультация детского психолога |
| Консультация невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация инфекциониста |
| Консультация гастроэнтеролога детского |
| Консультация семейного доктора |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация стоматолога |
| Консультация сурдолога (аудиолога) |
| Консультация пластического хирурга |
| Консультация нейрохирурга |
| Консультация проктолога |
| Консультация эндоскописта |
| Консультация психиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020