Транзиторная ишемическая атака
Содержание:
- Причины
- Терапия
- Причины инсульта
- Симптомы инсульта
- Хроническая ишемия головного мозга
- Выявление атеросклероза сосудов головного мозга и сонных артерий
- Профилактика
- Лечение в клинике «Энергия здоровья»
- Прогноз
- Диагностика ишемии сосудов головного мозга
- Виды
- Причина
- Что показывает КТ при инсульте?
- Лечение
- Лечение антиагрегантами
- Осложнения и последствия ишемической атаки головного мозга
- Диагностика ишемии головного мозга
- Симптомокомплекс ТИА
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
- перенесенная травма;
- острая или хроническая интоксикация солями тяжелых металлов, наркотическими веществами, алкоголем;
- нарушения кровоснабжения (атеросклероз, артериальная гипертония, амилоидоз и т.п.);
- инфекционные заболевания (дифтерия, ботулизм, столбняк и другие);
- нарушения работы печени или почек, сопровождающиеся накоплением токсинов в крови;
- нарушения обмена глюкозы;
- нехватка витаминов (особенно группы В);
- задержка воды, недостаток натрия в крови и спровоцированные этим отеки;
- иммунодефицитные состояния;
- воздействие ионизирующего излучения;
- гипоксия: недостаточное поступление кислорода к клеткам головного мозга.
Терапия
Лечение направлено на купирование приступа и нормализацию кровотока. Может проводиться амбулаторно. Но для снижения риска инсульта показана госпитализация.
В связи с риском осложнений прямые антикоагулянты для восстановления кровоснабжения нежелательны. Лучше использовать антиагрегантные препараты. Пи эмболическом генезе ТИА нужно использование непрямых антикоагулянтов. Улучшить реологию крови поможет гемодилюция. Необходима нормализация АД. Поэтому при гипертензии показано использование гипотензивных лекарств. Также целесообразно применение фармпрепаратов для улучшения кровотока.
Чтобы исключить гибель нейронов, проводится нейрометаболическая терапия. Используются метаболиты и нейропротекторы. Для симптоматического лечения показаны:
- Диклофенак, метамизол натрия при цефалгии.
- Метоклопрамид при рвоте.
- Фуросемид, глицерин при отеке мозга.
В качестве физиотерапевтических процедур возможно назначение электросна, оксигенобаротерапии, ДДТ, электрофореза, циркулярного душа, массажа и лечебных ванн.
Причины инсульта
При инсульте нарушается ток крови через мозг и происходит повреждение мозговой ткани. Есть два основных типа инсульта. Самый распространенный тип — ишемический инсульт — результат блокады тока крови по артерии. Другой тип — геморрагический инсульт — происходит в результате кровоизлияния из сосуда мозга. Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — возникает в результате временного нарушения кровотока через мозг.
Ишемический инсульт
Почти 90 процентов инсультов — ишемические инсульты. Они происходят, когда артерии вашего мозга сужаются или заблокированы, в результате чего резко сокращается кровоток в мозге (ишемия). Отсутствие кровотока лишает клетки мозга кислорода и питательных веществ, клетки могут начать умирать в течение нескольких минут. Наиболее распространенными видами ишемического инсульта являются:
- Тромботический инсульт. Этот тип инсульта возникает, когда сгусток крови (тромб) формируется в одной из артерий, снабжающих кровью мозг. Сгусток обычно формируется в участках, пораженных атеросклерозом — болезнью, при которой артерии забиты жировыми отложениями (бляшками). Процесс может происходить в одной из двух сонных артерий, проходящих по шее и несущих кровь к мозгу, а также в других артериях шеи или мозга.
- Эмболический инсульт. Эмболический инсульт возникает, когда сгусток крови формируется в кровеносных сосудах вне мозга — обычно в вашем сердце — и с током крови попадает в более узкие артерии мозга. Этот вид кровяного сгустка называется эмболом. Причина — нерегулярное сердцебиение (мерцательная аритмия). Это нарушение сердечного ритма может привести к формированию кровяных сгустков в камерах сердца, отсюда они путешествуют в другие части тела.
Геморрагический инсульт
Кровоизлияние — это медицинский термин для кровотечения. Геморрагический инсульт происходит, когда кровеносный сосуд в мозге протекает либо разрывается. Кровоизлияния в мозг могут возникнуть в результате ряда причин, влияющих на кровеносные сосуды, в том числе неконтролируемое высокое кровяное давление (гипертония) и слабые места в стенках сосудов (аневризмы). Менее распространенной причиной кровоизлияния является разрыв артериовенозной мальформации (АВМ), представляющей собой клубок тонкостенных кровеносных сосудов и являющейся врожденной патологией. Есть два типа геморрагического инсульта:
- Внутримозговое кровоизлияние, при этом типе инсульта происходит излияние крови из кровеносного сосуда мозга в окружающие ткани с повреждением клеток. Клетки мозга повреждаются также вследствие нарушения кровоснабжения. Высокое кровяное давление является частой причиной этого типа геморрагического инсульта. При длительной гипертонии высокое кровяное давление может стать причиной трещин и разрушения мелких артерий внутри мозга, что приводит к кровоизлиянию.
- Субарахноидальное кровоизлияние, при этом типе инсульта кровотечение развивается в артериях вблизи поверхности мозга, и кровоизлияние происходит в пространство между поверхностью мозга и черепом. О кровотечении часто сигнализирует внезапная сильная головная боль. Этот тип инсульта обычно связан с разрывом аневризмы, которая может быть врожденной или развивается с возрастом. После кровоизлияния кровеносные сосуды мозга могут хаотично расширяться или сужаться (спазм сосудов), вызывая повреждение клеток мозга, дальнейшее ограничение притока крови к частям мозга.
Транзиторная ишемическая атака (ТИА)
Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — это кратковременный эпизод появления симптомов, аналогичных тем, которые возникают при инсульте. Причиной транзиторной ишемической атаки является временное снижение притока крови к части мозга. В большинстве случаев ТИА длится меньше пяти минут.
Как и при ишемическом инсульте, при TИA тромб нарушает приток крови к части мозга. Но в отличие от инсульта, для которого характерно более длительное отсутствие кровоснабжения и часто необратимые повреждения тканей, TИA не вызывает значительных повреждений, поскольку блокирование сосуда является временным.
Вызывайте неотложную медицинскую помощь, даже если симптомы болезни начинают исчезать. Если у вас наблюдался эпизод TИA, это означает, что сосуды, идущие к мозгу, частично заблокированы или сужены и вы имеете большой риск развития инсульта со значительными повреждениями. Трудно дифференцировать инсульт и ТИА, руководствуясь только наличием симптомов болезни. Часть симптомов проходит даже при наличии инсульта с повреждением головного мозга.
Симптомы инсульта
Про инсульт говорят в том случае, если признаки неврологических нарушений у пациента сохраняются более суток. К общим симптомам инсультов относятся:
- Внезапная слабость, онемение конечностей;
- Головокружение, нарушение координации, потемнение в глазах;
- Спутанность сознания, невнятная речь;
- Человек не может улыбнуться двумя уголками губ: привычка выходит кривой и асимметричной;
- Человек не может поднять обе руки вверх;
- Внезапная сильная головная боль
В отличие от ишемического инсульта, при геморрагическом:
1. Симптомы проявляются более остро и тяжело, удар инсульта более резкий, а не вялотекущий.
2. Присутствует ощущение прилива крови лицу (возможно покраснение кожных покровов), очень сильная головная боль.
3. Преобладает общемозговая симптоматика, то есть нарушение сознания и дыхания, судороги во всем теле, тошнота. Для ишемического инсульта более характерны очаговые симптомы, а именно парез и онемение конечностей.
Хроническая ишемия головного мозга
Симптомы хронической ишемии головного мозга развиваются постепенно, но с заметными проявлениями. Зачастую они связаны с нарушениями работы сердца, стенокардией, аритмией, сахарным диабетом, атеросклерозом периферических артерий, другими заболеваниями.
Чаще всего хроническую фирму ишемия головного мозга приобретает при болезни 2-й степени. Для данного вида заболевания характерно длительное развитие без особых осложнений. Однако это вовсе не означает, что болезнь не прогрессирует. Обычно ухудшение здоровья наступает неожиданно. А спровоцировать его может любое нервное или физическое перенапряжение.
Хроническая ишемия не требует обязательной госпитализации.
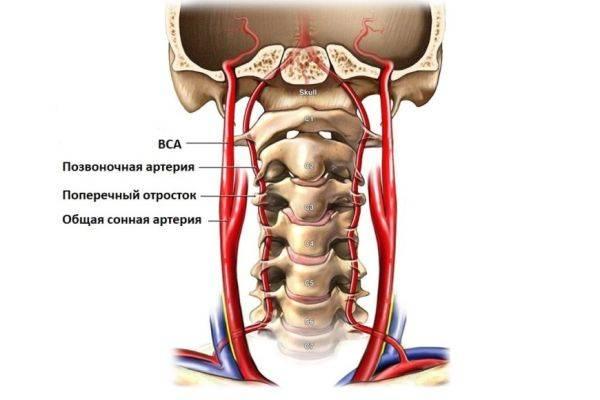
Выявление атеросклероза сосудов головного мозга и сонных артерий
Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
На уровне осмотра можно выявить «Каротидный шум» — это неправильный звук (систолический шум) выслушиваемый стетоскопом на шее в проекции сонных артерий из-за сужения сонной артерии, или различие в пульсе между двумя сторонами шеи. Он говорит о высоком вероятности поражения сонной артерии.
- Компьютерная томография или МРТ головного мозга.
- Компьютерная томография в ангиорежиме.
- Магнитно-резонансная томография в ангиорежиме.
- Рентгеноконтрастная ангиография.
- Ультразвуковое дуплексное сканирование сонных артерий.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Прогноз
Если больному была оказана своевременная медицинская помощь, то симптомы ишемической атаки проходят бесследно. Человек быстро восстанавливается и возвращается к привычному образу жизни. Однако нужно помнить о том, что ТИА никогда не возникает сама по себе, а вероятность развития инсульта в ближайшее время остается высокой. Поэтому все пациенты, перенесшие эпизод ишемического криза, должны находиться на диспансерном учете.
Прогноз ухудшается при длительной атаке, с остаточными симптомами органического поражения головного мозга. Его можно считать неблагоприятным в том случае, когда у пациента имеются другие тяжелые патологии, например, атеросклероз, гипертоническая болезнь или сахарный диабет.
Диагностика ишемии сосудов головного мозга
Важнейший метод обследования при указанных симптомах – УЗИ сосудов головного мозга. «Золотым стандартом» является дуплексное сканирование брахиоцефальных артерий, эффективно выявляющее нарушения функциональности и структуры сосудов.
Объективную картину заболевания представляет также ультразвуковая транскраниальная допплерография сосудов головного мозга. Исследование показывает скорость кровотока, степень поражения сосудистых стенок и т.д.
Данные обследования проводит Центр патологии органов кровообращения CBCP. Для этого используется новейшее оборудование экспертного класса.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Причина
Наиболее частой основной патологией, приводящей к ТИА и инсульту, является сердечное заболевание, называемое фибрилляцией предсердий , при котором плохая координация сокращения приводит к образованию сгустка в предсердной камере, который может смещаться и перемещаться в церебральную артерию . В отличие от инсульта , кровоток может восстановиться до инфаркта, что приводит к исчезновению неврологических симптомов. Другой распространенный виновник ТИА — атеросклеротическая бляшка, расположенная в общей сонной артерии , обычно в результате бифуркации между внутренней и внешней сонными артериями, которая становится эмболией сосудистой сети мозга, подобной тромбу в предыдущем примере. Часть бляшки может сместиться и привести к эмболической патологии сосудов головного мозга.
Тромбоз in-situ , обструкция, которая формируется непосредственно в сосудистой сети головного мозга, в отличие от ранее упомянутой удаленной эмболии, является еще одним сосудистым заболеванием, которое может проявляться как ТИА. Кроме того, стеноз сонной артерии, вторичный по отношению к атеросклерозу, сужающий диаметр просвета и, таким образом, ограничивающий кровоток, является еще одной частой причиной ТИА. У людей со стенозом сонной артерии могут наблюдаться симптомы ТИА, которые называются симптоматическими, в то время как другие могут не испытывать симптомов и протекать бессимптомно.
Факторы риска
Факторы риска, связанные с ТИА, подразделяются на изменяемые и немодифицируемые. Немодифицируемые факторы риска включают возраст старше 55 лет, пол, семейный анамнез, генетику и расу / этническую принадлежность. Поддающиеся изменению факторы риска включают курение сигарет , гипертонию (повышенное артериальное давление), диабет , гиперлипидемию , уровень стеноза сонной артерии (бессимптомный или симптоматический) и уровень активности. Изменяемые факторы риска обычно используются в вариантах лечения, чтобы попытаться минимизировать риск ТИА и инсульта.
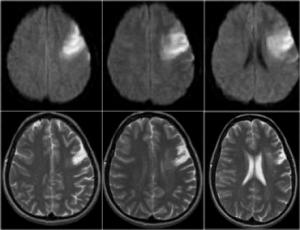
Что показывает КТ при инсульте?
КТ при инсульте показывает очаги поражения, отвечающие за бассейн кровоснабжения мозговых артерий и патогенетические подтипы инсульта, а также признаки, связанные с кровоизлиянием в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства.
По изменению плотности структур головного мозга определяют наличие гиподенсивных и гиперденсивных участков, характерных для ишемического и геморрагического инсульта соответственно. Врач-рентгенолог может не только определить вид и стадию инсульта, но и выявить причину ОНМК. На КТ можно увидеть повреждение тканей разной морфологии. Метод позволяет визуализировать сосуды и осмотреть их на предмет тромбов, стенозов, сдавливания опухолями.
Более того, КТ головного мозга позволяет оценить значение анатомического интракраниального резерва и плотности ствола головного мозга по шкале Хаунсфилда. Эти данные важны с прогностической точки зрения.
Значение анатомического интракраниального резерва измеряется на КТ (МСКТ) в аксиальной проекции и является взаимным соотношением таких параметров, как битемпоральное расстояние, ширина тенториального отверстия, диаметр большого затылочного отверстия.
В рамках исследований, проведенных Котовым М.А. — главным врачом центра КТ «Ами», кандидатом мед. наук, автором патентов РФ «Способ прогнозирования исхода ишемического инсульта головного мозга» и «Способ определения степени мозжечково-тенториального ущемления ствола головного мозга» — были подтверждены важные диагностические гипотезы и выявлено, что у пациентов со значением АИР 5,22 прогноз при инсульте наименее благоприятный. У таких пациентов диаметр затылочного отверстия менее 3,04 см, а плотность ствола головного мозга по шкале Хаунсфилда повышена.
Основных методов диагностики три: УЗДГ, КТ или МРТ. При инсульте необходимо оценить изменения в головном мозге и измерить интенсивность кровотока. Для последней задачи используют УЗДГ, для визуальной оценки всех остальных признаков — КТ или МРТ. Предпочтение отдается КТ, что объясняется суммарно более высокой информативностью и удобством проведения у пациентов в первые часы после ОНМК.
Однако, как мы уже отметили, ранние признаки ишемического инсульта визуализируются на КТ только через 4-5 часов. Ранний признак ишемического инсульта — сдавление корковых борозд — будет виден на КТ в случае цитотоксического отека, в результате которого происходит увеличение объема внутриклеточной жидкости, что приводит, в свою очередь, к набуханию извилин коры.
КТ показывает участки ишемии в головном мозге. По плотности тканей, а также по изменению плотности белого и серого вещества (измеряется по шкале Хаунсфилда, рассчитывается при компьютерной обработке КТ-сканов) устанавливают вид и стадию инсульта. Механика развития инсульта по стадиям следующая:
2 стадия инсульта
Нарастает цитотоксический отек мозга, наблюдается некротическая гибель вещества мозга (визуализируется участками затемнения). На КТ мы увидим, что плотность белого и серого вещества мозга снижается. При этом гибнут элементы нервной ткани, образуются макрофаги.
3 стадия инсульта
На 5-е сутки после инсульта начинаются процессы разрушения тканей мозга и реактивные изменения в сером веществе. Образуются новые сосуды и капилляры. Однако они нежизнеспособны и разрушаются. Если бы рассматривали их под микроскопом, то увидели бы кровоизлияния из этих сосудов. Плотность серого вещества мозга увеличивается («эффект затуманивания»). Наблюдается более заметное изменение плотности по шкале Хаунсфилда серого и белого вещества.
4 стадия инсульта
На 18-20 сутки признаки «эффекта затуманивания» уменьшаются. Показатели плотности серого вещества уменьшаются из-за отека мозга. По истечении 1-1,5 месяцев показатели плотности серого вещества сравниваются с белым веществом. Формируется глиомезодермальный рубец с полостью или кистозное новообразование.
Лакунарные инфаркты на КТ представляют собой небольшие зоны (от 5 до 10 мм) со сниженной плотностью ткани. В дальнейшем формируются псевдокисты (лакуны).
Лечение
ТИА требует оказания медицинской помощи пострадавшему. Главная задача, которая встает перед специалистом – это устранение гипоксии тканей, восстановление церебрального кровотока и нормализация подачи питательных веществ в пораженный отдел головного мозга. При неосложненном течении криза лечение осуществляется в домашних условиях. Если имеется высокая вероятность развития инсульта, то больного помещают в стационар.
До приезда медиков человек должен лежать с приподнятой вверх головой. Его шею нужно освободить от всех элементов одежды, стесняющих дыхание. В квартире необходимо открыть окна для обеспечения доступа свежего воздуха.
После уточнения диагноза, врач приступает к терапии. Для нормализации тока крови больному показан прием антиагрегантов в виде Аспирина или Тиклопидина. Если транзиторная ишемия была спровоцирована эмболией сосудов, то пациенту показаны непрямые антикоагулянты.
Дальнейший алгоритм терапевтических мероприятий:
- Снижение артериального давления. Это позволяет избежать гипертонического криза и уменьшить вероятность развития инсульта.
- Улучшение показателей текучести крови. Для этого пациенту ставят капельницу с глюкозой и солевыми растворами.
- Нормализация церебрального кровотока. Препараты для достижения цели — Винпоцетин или Циннаризин.
- Профилактика гибели нервных клеток. Пациенту назначают лекарственные средства, которые защищают нейроны от влияния ишемии и улучшают метаболизм.
- Купирование симптомов ишемической атаки: избавление от рвоты и головной боли.
Если возникает угроза отека мозговых тканей, то показано использование Глицерина или Фуросемида.
После того, как острые симптомы будут устранены, больному назначают физиотерапевтические процедуры. К ним относятся: электросон, лечение микроволнами, массаж. Хорошим эффектом обладают лечебные ванны: радоновые или хвойные.
Так как вероятность перенести повторный приступ повышается при наличии патологии церебральных сосудов, пациенту может быть назначена операция. Современная хирургия предлагает выполнить стентирование, протезирование или микрошунтирование пораженных артерий. Процедуры являются малоинвазивными и не сопряжены с риском развития тяжелых осложнений. В то время как инсульт, возникающий у больных после ТИА, грозит не только инвалидностью, но и летальным исходом.
Вспомогательные методы лечения
К вспомогательным методам лечения относятся:
- Прием витаминных комплексов. В период реабилитации особенно полезны витамины группы В.
- Прием рыбьего жира. Если нет возможности получать Омега-3 из пищи, то прибегают к специальным добавкам.
- Соблюдение диеты. В меню упор делают на растительные продукты, отказываются от жирных блюд. Рекомендуется включать в рацион жирную рыбу и морскую капусту, как источник йода. Полностью исключают алкоголь, кофе и крепкий чай.
- Соблюдение адекватного питьевого режима. Это необходимо для поддержания нормальных реологических свойств крови.
К народным методам лечения можно прибегать только после консультации со специалистом
Важно, чтобы настойки лекарственных трав и растений не вступали во взаимодействие с препаратами, которые были назначены врачом. Для скорейшего восстановления после перенесенного криза возможен прием спиртовой настойки мускатного ореха, лекарственного донника, чеснока

Лечение антиагрегантами
Действие антиагрегантов на течение транзиторных ишемических атак (ТИА, микроинсультов) и малых инсультов подвергается критике по тем же причинам, что и действие антикоагулянтов. Наиболее изученным препаратом, используемым с целью профилактики инсульта, является ацетилсалициловая кислота (аспирин). В ходе 8 рандомизированных исследований были испытаны один аспирин и аспирин в сочетании с другими антиагрегантами. Исследования показали, что один аспирин оказывает благоприятное действие, предотвращая развитие повторных транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у больных, имеющих клиническую неврологическую симптоматику.
Снижая свёртываемость крови, антикоагулянты снижают риск появления тромбов, которые вызывают нарушение мозгового кровообращения.
В другой работе, в ходе которой больным проводилась рутинная ангиография артерий шеи и головного мозга, высказано предположение о том, что аспирин эффективен у тех больных, у которых транзиторная ишемическая атака (ТИА, микроинсульт) сочетаются с поражением внутренней сонной артерии, но не у пациентов, перенёсших единственную ТИА без признаков поражения сонной артерии, т. е. возможно обусловленную эмболией из сердца. Согласно данным этих исследований, наибольший эффект аспирина заключался в снижении степени риска развития инсульта за 3 года приблизительно с 19 до 12%. Последний показатель риска оказался существенно выше такового при операции эндартерэктомии.
Большинство специалистов считают, что аспирин способен помочь, но он не является альтернативным средством лечения при транзиторных ишемических атак (ТИА, микроинсультах), возникающих на фоне атеросклероза с тромбозом внутренней сонной артерии. Аспирин часто применяют в тех случаях, когда преходящие симптомы ишемии мозга возникают при выраженном сужении просвета (стенозе) каротидного сифона или при небольших степенях сужения просвета (стеноза) в начальном участке внутренней сонной артерии, каротидной сифоне или стволе средней мозговой артерии.
Существуют так же и теоретические предпосылки для того, чтобы избегать чрезмерного употребления аспирина пациентом с транзиторной ишемической атакой (ТИА, микроинсультом). Парадоксальным является то, что аспирин:
- замедляет (ингибирует) образование в тромбоцитах тромбоксана Аг, индуктора объединения (агрегации) тромбоцитов
- вазоконстрикторного простагландина
- подавляет синтез простациклина и простагландина, происходящего из эндотелиальных клеток и обладающего антиагрегационным и сосудорасширяющим действием
В низких дозах аспирин преимущественно ингибирует продукцию тромбоксана Аг, поэтому многие врачи рекомендуют его в малых дозах, составляющих 300 мг или менее в день.
Препарат дипиридамол действует посредством ингибирования тромбоцитарной фосфодиэстеразы, которая ответственна за расщепление циклического аденозинмонофосфата. Результирующее увеличение уровня циклической АМФ в тромбоцитах приводит к торможению объединения (агрегации) тромбоцитов. Однако не существует неопровержимых подтверждений того, что дипиридамол предупреждает повторное развитие транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у больных с клинически проявляющимся атеросклерозом с тромбозом артерий шеи и головного мозга.
Препарат сульфинпиразон ингибирует реакцию активации в тромбоцитах и влияет на склеивание (адгезию) тромбоцитов к субэндотелиальной ткани артериальной стенки. Он пролонгирует выживаемость тромбоцитов у больных с протезами клапанов сердца. Нет данных, подтверждающих более высокую эффективность в профилактике транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у сульфинпиразона и других антиагрегантов, например клофибрата и ибупрофена, по сравнению с аспирином, принимаемым в отдельности.
Осложнения и последствия ишемической атаки головного мозга
Транзиторная атака характеризуется приходящими симптомами в результате нарушения церебрального кровообращения. Они должны проходить в течение суток и не провоцировать тяжелые последствия. К симптомам сохраняющимся после перенесенного тяжелого микроинсульта относится:
- невнятная речь;
- амнезия;
- паралич;
- ухудшение остроты зрения.
Для реабилитации после микроинсульта и наиболее успешного прогноза — предупреждения ишемического инсульта необходима помощь многих специалистов:
- невролог – мониторит состояние церебральных сосудов, работу нейронов и уровень обменных процессов в головном мозге;
- кардиолог – подберет лучшую схему лечения для нормализации артериального давления и сердечного ритма;
- эндокринолог – поможет скорректировать уровень сахара в крови и нивелировать негативное влияние сахарного диабета;
- логопед – специалист, который поможет решить проблемы с речью;
- психолог – необходим для коррекции психических нарушений.
Диагностика ишемии головного мозга
Крайне важно диагностировать недуг на его ранних стадиях, что значительно сократит сроки лечения и реабилитации пациента. Стоит напомнить о том, что качественное медицинское обследование можно пройти исключительно в клинических условиях
Консультация специалиста и МРТ в Тушино позволят оперативно определить нарушения в системе кровоснабжения и принять эффективные меры для улучшения состояния больного.
Лечение ишемии головного мозга
В связи с тем, что лечение данного заболевания является довольно сложным и длительным процессом, специалисты рекомендуют внимательно отнестись к своему самочувствию и при возникновение каких-либо признаков недуга незамедлительно обращаться за медицинской помощью.
 В случае диагностирования ишемии головного мозга, пациенту назначают комплекс лечебных процедур, включающих:
В случае диагностирования ишемии головного мозга, пациенту назначают комплекс лечебных процедур, включающих:
- физиотерапию и сеансы массажа, улучшающие кровоснабжение различных органов и систем организма;
- гипокситерапию (для интенсивного наполнения тканей кислородом);
- лекарственную терапию (для восстановления кровотока и стабилизации артериального давления);
- хирургическая операция (для устранения атеросклеротических бляшек).
Как правило, лечение ишемии головного мозга сочетают с терапией других органов и систем организма. В процессе терапии не менее важна профессиональная консультация различных специалистов. Невролог в Тушино, обладающий многолетним стажем, поможет не только исключить посторонние симптомы, но и назначить грамотное сопутствующее лечение недуга.
Получить консультацию по приему неврологаКонсультация по услуге ни к чему Вас не обязывает
Профилактические меры
Не стоит забывать о том, что хроническая ишемия головного мозга — тяжелый и опасный недуг, требующий регулярного медикаментозного лечения.Согласно рекомендациям специалистов, профилактику данного заболевания необходимо проводить с раннего возраста. По мнению врачей, самый эффективный способ предотвратить возникновение ишемии головного мозга — здоровый образ жизни: минимум стрессов, отказ от вредной пищи и вредных привычек, а также регулярные занятия спортом.
Симптомокомплекс ТИА
Каротидный бассейн
A. Двигательное расстройство (то есть, слабость или паралич одной или обеих конечностей на одной стороне).
B. Нарушения чувствительности (то есть, потеря чувствительности или парестезия одной или обеих конечностей на одной стороне).
C. Потеря зрения одного глаза (частичная или полная).
D. Гомонимная гемианопсия.
E. Комбинация вышеперечисленного.
F. Чувствительные или двигательные симптомы обычно появляются одновременно без эффекта «распространения».
Вертебрально-базилярный бассейн
A. Двигательные расстройства (в одной или более конечностей в любых комбинациях, иногда с переходом с одной стороны на другую или с квадриплегией).
B. Чувствительные расстройства (в одной или более конечностей в любых комбинациях, часто включая одну или обе стороны лица, рта, языка).
C. Нарушение зрения (полная или частичная потеря зрения обоих гомонимных полей; может наступать билатеральная гомонимная гемианопсия).
D. Гомонимная гемианопсия.
E. Неустойчивая походка или постуральные нарушения (атаксия, потеря равновесия, неустойчивость, не связанные с головокружением).
F. Диплопия, дисфагия, дизартрия, головокружение (с тошнотой или рвотой или без них) в виде моносимптомов не соответствуют диагнозу ТИА, за исключением сочетания с любыми вышеперечисленными симптомами.
G. Симптомы могут быть односторонними.
Проявлениями ТИА нельзя считать следующие транзиторные неврологические симптомы: измененное сознание или синкопы; головокружение; расстройство зрения (»серая пелена») с нарушением сознания; амнезия или замешательство в виде моносимптомов; тоническая и/или клоническая двигательная активность; очаговые симптомы, связанные с мигренью; мерцающие скотомы; недержание мочи или кала; диплопия, дисфагия, или дизартрия, проявляющиеся в виде моносимптомов.
Клинические состояния, имитирующие ишемический инсульт (»маски» инсульта)
| Нозология | Симптомы и коморбидные состояния |
|---|---|
| Психогенные расстройства | Отсутствие симптомов объективного поражения ЦНС |
| Эпилепсия | Наличие судорожных приступов в анамнезе, эпилептическая активность по данным ЭЭГ, постиктальный парез |
| Гипогликемия | Сахарный диабет в анамнезе, низкий уровень глюкозы в плазме крови, количественные расстройства сознания |
| Мигрень с аурой (осложненная мигрень) | Наличие в анамнезе подобных событий, аура, предшествующая возникновению неврологического дефицита, головная боль |
| Гипертензивная энцефалопатия | Головная боль, делириозное расстройство сознания, значимая артериальная гипертензия, кровоизлияния в коре, отек головного мозга, судороги |
| Энцефалопатия Вернике | Злоупотребление алкоголем в анамнезе, атаксия, офтальмоплегия, дезориентация в пространстве и времени |
| Абсцесс ЦНС | Наркотическая зависимость в анамнезе, эндокардит, наличие у пациента лихорадки после проведения операции по имплантации устройств |
| Опухоль ЦНС | Постепенное прогрессирование симптомов, данные о наличии малигнизации опухолевого процесса, судорожный синдром в дебюте заболевания |
| Токсическое воздействие препаратов | Прием препаратов лития, фенитоина, карбамазепина |
| Конверсионное расстройство | Несоответствие между объективной клинической картиной и предъявляемыми жалобами |
Диагностика ТИА