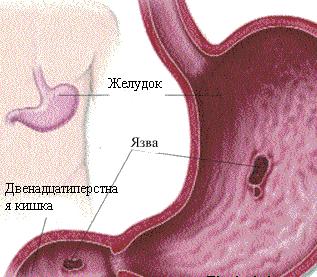
Язва желудка и двенадцатипёрстной кишки
Содержание:
1.
Фиброгастродуоденоскопия (ФГДС) – диагностический метод, который по информативности превосходит любые другие исследования в гастроэнтерологии. Более того, ФГДС зачастую оказывается не только лучшим, но и единственным способом установить точный диагноз. Даже МРТ не дает врачу возможность увидеть поверхности желудочно-кишечного тракта при свете, в высоком разрешении и реальном времени, обработать язву без тяжелой полостной операции, безболезненно взять небольшой объем материала для биопсии или анализа кислотности.
Показания для проведения ФГДС
Данный метод применяется не только для диагностики, но и для лечения пищевода, желудка и двенадцатиперстной кишки, т.е. верхних отделов желудочно-кишечного тракта. Прямым показанием к фиброгастродуоденоскопии является практически любое заболевание ЖКТ, в т.ч.:
- рефлюкс (обратный выброс содержимого желудка в пищевод) и сопутствующий ему эзофагит (воспаление слизистой пищевода);
- гастрит и гастродуоденит (воспалительные процессы в желудке и двенадцатиперстной кишке);
- язвенная болезнь желудка и/или двенадцатиперстной кишки;
- подозрение на кровотечение в верхних отделах ЖКТ;
- новообразования в ЖКТ, характер которых нуждается в уточнении.
Возможности эндоскопии отнюдь не ограничены диагностикой. Помимо камеры с подсветкой, аппарат оснащен также прецизионным манипулятором, который позволяет врачу осуществлять тонкие и точные действия во внутреннем пространстве ЖКТ. В частности, при помощи эндоскопа удаляются полипы, отбирается биоматериал для анализов, уточняется локализация опухолей, эрозий, послеязвенных рубцов, инородных тел (мелкие также могут быть извлечены); производятся необходимые манипуляции по восстановлению суженных просветов при стенозе пищевода или кишечника, по прекращению желудочных кровотечений, по терапии язв и эрозий.
Методика проведения
Отдельно следует сказать о самой процедуре эндоскопии. Бытующее мнение о ее мучительности (особенно часто это можно услышать от тех, кто помнит эндоскопы первого поколения или «шланги для откачки желудочного сока») на сегодняшний день является, мягко говоря, преувеличенным и устаревшим.
Современный эндоскоп – это сопряженный с компьютером продукт высоких микро-технологий, гибкая трубка толщиной 5-10 мм (в зависимости от модели); на Западе сообщается о разработке ультратонких моделей, диаметр которых сопоставим с толщиной человеческого волоса. Иногда эндоскопы даже вводят через нос, что исключает рвотный рефлекс у людей с психологической к нему предрасположенностью. Вообще, именно психологическими факторами обусловлен преимущественный дискомфорт при ФГДС. Боли как таковой нет вообще, горло орошается анестетиком, и расхожий совет «расслабиться» в данном случае имеет буквальный смысл. Квалифицированному врачу-эндоскописту достаточно нескольких минут, чтобы завершить диагностику. Всё, что требуется от пациента – расслабить мышцы гортани и живота, лечь набок, дышать носом и следовать немногим инструкциям (напр., «вдохните»). Специальный мягкий мундштук-загубник помогает держать рот открытым. Выход воздуха (отрыжка), позывы на срыгивание, слезы и другие подобные явления, – физиологически нормальная (и уж точно не «стыдная») реакция, наблюдаемая всякий раз, поэтому ни врач, ни медсестра их попросту не замечают.
Неосложненные формы
С целью создания защиты добавляются слизистые супы, заправленные
желтком и сливочным маслом с минимальным количеством поваренной соли. Яйца
назначаются только всмятку. Из сладких блюд преобладает кисель или желе.
Примерный набор продуктов стола 1а (для детей школьного возраста): молоко-
до 1 л, сливочное масло — 80-100 г, яйца — 3-4 шт., сахар-100 г, круп
разных — 70 г, сырых фруктовых соков — 200-300 мл, картофельной муки- 15-25
г.
При этом в суточном рационе больной получает: килокалорий — 2000-2200,
белков — 50 г, жиров- 100 г, углеводов — 250 г. Прием пищи 7 раз (каждые 2-
21/2 ч) и 1 стакан молока или киселя на ночь перед сном. Все блюда жидкие
пли кашицеобразные (поваренная соль ограничивается).
Клиническими признаками эффективности такой диеты являются уменьшение
болевого синдрома и устранение диспепсических нарушений.
Учитывая, что язвенный стол 1а не полностью отвечает физиологическим
потребностям ребенка, более недели его не следует давать.
Через неделю переходят на стол 16, который обычно дается в течение
последующих 2 нед. При этом вводятся жидкие каши на молоке (рисовая,
овсяная, манная и др.) и пудинги, белые сухари и паровые рубленые блюда из
мяса и рыбы (кнели, тефтели, фрикадельки). Фрукты можно давать тертые или в
виде пюре. Набор продуктов: молока — 600-1000 мл, яиц — 2 шт., масла
сливочного- 60-80 г, мяса-100-125 г, сахара-100 г, свежих фруктов-100- 150
г, крупы- 100 г, белых сухарей — до 100 г, картофельной муки — 30 г.
Калорийность диеты повышается до 2700 ккал. Белков — 80 г, жиров — 85-90 г,
углеводов — 300-400 г.
Прием пищи каждые 2,5-3 ч (6 раз в день). На ночь перед сном дается стакан молока.
Стол 16 почти полностью покрывает физиологические потребности ребенка,
Поэтому этот стол при замедленном течении репаративных процессов, о которых
судят по клиническим (болевой синдром, диспепсические расстройства) и
эндоскопическим (интенсивность процесса эпитслизации дефекта слизистой
оболочки) признакам может быть и оставлен еще на 1 нед.
Обычно же с 3-й недели стационарного лечения больного переводят на язвенный
стол 1, при котором больному дается 5-кратное питание (и еще 1 раз перед
сном стакан киселя или молока) с интервалами между приемами пищи 3-4 ч, с
легким ужином.
Состав указанного стола вполне физиологичен, так как включает полноценные
белки животного происхождения, жиры, витамины и минеральные соли. На этом
столе больной обычно выписывается домой с рекомендацией его соблюдения на
протяжении года.
После выписки из стационара через 6-12 мес при условии стойкой ремиссии
можно перейти постепенно на зигзагообразное питание. Однако появление
болевого синдрома является прямым показанием к возвращению к более строгой
диете.
Примерный состав язвенного стола 1: хлеб белый — 300 г, молоко — 600 мл,
яйцо-1 шт., масло сливочное — 70 г, мясо-150 г, сахар — 80 г, фрукты
свежие- 150 г, картофель — 400 г, овощи — 200 г, крупы — 60 г, мука
картофельная- 10 г, мука 30% помола — 50 г, сливки-100 г, чай-1 г, кофе
(суррогат) — 5 г.
Калорийность — 3000 ккал, белков — 70-80 г, жиров — 80 г, углеводов — 400
г.
Наряду с соответствием приведенному составу основных ингредиентов и калорий
различных противоязвенных столов, пища должна обогащаться витаминами группы
В и С. Из пищевого рациона больного с язвенной болезнью исключаются
соления, копчения, маринады, жареная пища, консервы, мясные и рыбные
навары, газированные напитки, навары из овощей, приправы (перец, лук и
др.), огурцы, капуста, крыжовник, смородина, жилистое мясо (т. е. продукты,
содержащие много грубой клетчатки и медленно эвакуирующиеся из желудка).
Больным готовят блюда в виде слизистых отваров из круп, паровое суфле из
мяса и рыбы, жидкие каши, кисели, молоко, сливки, творог.
Как и почему возникает язва желудка?
Существуют разные врачебные аксиомы. Например, то, что сложнее лечить заболевания с множеством причин, у медиков не вызывает никаких сомнений. Ведь требуется исключить множество факторов одновременно, а это не всегда возможно.
Язва желудка – это полиэтиологическое заболевание, оно возникает под воздействием целой группы негативных влияний:
- заражение специфическим для поражений слизистой желудка возбудителем (Helicobacter pylori);
- действие лекарств;
- постоянные стрессы;
- частые погрешности в диете;
- курение и алкоголь и др.
Чаще всего язва желудка бывает у людей с I (0) группой крови. В половом же отношении данный недуг чаще встречается у мужчин, чем у женщин.
В последние годы все более подробным стало изучение именно бактериальной природы этого заболевания. Возбудитель Helicobacter pylori высевается почти в 100 % случаев у больных с гастритом и язвой желудка.
В данный момент разрабатывается максимально эффективная антибактериальная терапия, способная полностью избавить человека от носительства такого микроба.
Жалобы
Самый частая жалоба — боль в животе. Боль возникает в середине живота («под ложечкой»), никуда, как правило, не отдает. При язве двенадцатиперстной кишки боль обычно возникает через 2—3 часа после еды и проходит после приема пищи или антацидов. Часто больные просыпаются от боли спустя несколько часов после засыпания. Считается, что при язве желудка боль, напротив, усиливается после еды, хотя этот признак не позволяет с уверенностью отличить язву желудка от язвы двенадцатиперстной кишки. Кроме того, большинство больных, особенно с язвой желудка, жалуются на тошноту и рвоту.
Нередко, однако, язвенная болезнь протекает бессимптомно. Кроме того, уменьшение боли еще не означает, что лечение подействовало, так как она может сохраняться, несмотря на заживление язвы, или уменьшаться, хотя язва не зарубцевалась. Первым проявлением язвенной болезни может стать и перфорация (разрыв стенки) или кровотечение, особенно у тех, кто принимает нестероидные противовоспалительные средства.
Причины
Самая распространённая причина возникновения язвенной болезни — инфицирование бактерией Helicobacter pilory. Ей можно заразиться через слюну при тесном контакте с другим человеком. У пациентов с язвой двенадцатипёрстной кишки helicobacter обнаруживают в 90% случаев, при язве желудка показатель составляет 50–60%.
Кроме бактерии провоцирующим фактором может стать стресс, неправильный режим питания и длительный приём нестероидных препаратов. Многие считают, что язвенная болезнь является осложнением гастрита, но это не так: это разные заболевания и гастрит в язвенную болезнь не перерастает.
Лечение
После того как было обнаружено, что частота рецидивов язвы значительно снижается после уничтожения Helicobacter pylori, язвенную болезнь стали лечить совсем по-другому. Если применять только классические противоязвенные (антисекреторные) средства, то ежегодно рецидивирует 50—80% заживших язв. Нельзя лечить язвенную болезнь, не установив, инфицирован ли больной Helicobacter pylori. Если возбудитель не обнаружен, следует подумать о других причинах язвенной болезни.
Традиционно при язвенной болезни предписывались постельный режим и диета. Считалось, что больному необходимы щадящая диета и побольше молока; рекомендовали также дробное питание, чтобы уменьшить растяжение желудка и тем самым снизить секрецию кислоты. Выяснилось, однако, что рекомендации эти бесполезны, и больной может есть пищу, к которой он привык, исключив лишь продукты, вызывающие изжогу и другие неприятные ощущения. Рекомендуют также бросить курить, не употреблять спиртных напитков и по возможности отменить нестероидные противовоспалительные средства.
Основные препараты, применяющиеся для лечения язвенной болезни — это антисекреторные средства и препараты, нейтрализующие соляную кислоту. К ним относятся антациды (гидроксид магния, гидроксид алюминия), H2-блокаторы (циметидин, ранитидин, фамотидин, низатидин), сукральфат, аналоги простагландина E1 (мизопростол, арбапростил, энпростил), ингибиторы «протонной помпы» (омепразол, лансопразол, рабепразол, пантопразол). Последние наиболее активно подавляют секрецию соляной кислоты. Более того, поскольку ингибиторы «протонной помпы» входят во многие схемы антибактериальной терапии, применяемые для уничтожения Helicobacter pylori, и эффективны даже у больных, продолжающих принимать аспирин, они стали основой терапии язвенной болезни.
Лечение инфекции, вызванной Helicobacter pylori, уменьшает частоту рецидивов язвы двенадцатиперстной кишки независимо от того, на какой стадии язвенной болезни оно проведено. Helicobacter pylori, выявленный у больного с язвой желудка, также должен быть уничтожен, даже если причиной язвы послужил прием нестероидных противовоспалительных средств. Часто применяют трехкомпонентную схему лечения, в которую входят кларитромицин, ингибитор «протонной помпы», а также метронидазол или амоксициллин.
Осложнения язвенной болезни — такие, как перфорация язвы, желудочно-кишечное кровотечение, стеноз привратника желудка — требуют немедленной госпитализации и, часто, хирургического лечения.
Принципы диеты
Какими постулатами руководствоваться при составлении диетического рациона?
- Сбалансированность. Ежедневное меню больного должно быть разнообразным, а его суммарная энергетическая ценность составлять не менее 3000 калорий.
- Минимальный размер порций. Во избежание перегрузки поврежденного органа разовый прием пищи должен не превышать 150 грамм (умещаться в ладонях).
- Отказ от продуктов питания, которые усиливают газообразование.
- Дробность. Перерывы между трапезами варьируются в диапазоне 2 – 3 часа.
- Сведение к минимуму потребление соли.
- Запрет на жареные, острые, жирные, копченые изделия, маринады.
- Увеличение количества выпиваемой воды до 2 литров в сутки, при условии отсутствия болезней мочевыделительной системы, щитовидной железы.
- Запрет на холодную, горячую еду. Блюда, с температурой до или свыше 30 градусов замедляют восстановление эпителиальной ткани желудка, угнетают функцию выделения ферментов.
- Приоритет щадящей пище, которая не раздражает и без того воспаленные стенки желудка. Допустимые вариации термической обработке блюд: готовка на пару, тушение, варка, бланширование.
- Отказ от продуктов, стимулирующих продуцирование желудочного сока.
- Принцип зигзагообразного питания. Суть метода заключается в тренировке ЖКТ. Он подразумевает, что на короткий временной промежуток больному разрешается употреблять продукты из запрещенного списка (в разумных рамках), после чего снова следовать диетическому меню. Данный принцип практикуется только на этапе восстановления.
- Учет времени переваривания еды. Жидкость в организме задерживается в желудке 0,5 – 1,5 часа. Отварные овощи, хлебобулочные изделия, каши перевариваются до 3 часов. А бобовые, мясо и рыба нагружают пищеварительный тракт на 5 часов. При этом, фрукты, съеденные в основной прием пищи, совместно с другими продуктами питания затормаживают усвоение последних, что ведет к гниению пищи. В связи с этим их рекомендуется употреблять исключительно в перерывах между трапезами.
- Принцип индивидуальности. Составляя рацион учитывайте особенности течения заболевания и организма. При наличии индивидуальной непереносимости на разрешенный продукт его исключают из рациона.
Для улучшения состояния больного диету нужно соблюдать не менее 1 года после обострения патологии. Только в данном случае возможно стойкое заживление дефектов слизистой желудка и профилактика повторных случаев обострения недуга.
Диагностика заболеваний желудка
Диагностика заболеваний желудка — это целый комплекс исследований, включающий физикальные, инструментальные, лабораторные методы.
Начинается диагностика с опроса и осмотра пациента врачом-гастроэнтерологом. Далее, исходя из собранных данных, доктор назначает необходимые исследования.
Инструментальная диагностика болезней желудка подразумевает применение таких информативных методов, как:
- гастроскопия (или эзофагогастродуоденоскопия, ЭГДС);
- УЗИ органов брюшной полости;
- компьютерная томография;
- рентгеноскопия;
- магнито-резонансная томография.
В комплекс лабораторных методов диагностики болезней желудка, как правило, входят:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи, кала;
- гастропанель;
- PH-метрия;
- анализ на онкомаркеры;
- дыхательный тест на хеликобактер пилори.
Общий анализ крови. Это исследование незаменимо для оценки состояния здоровья в целом. При диагностировании болезней ЖКТ по изменению показателей (СОЭ, эритроциты, лейкоциты, лимфоциты, гемоглобин, эозинофилы и др.) можно констатировать наличие воспалительных процессов, разнообразных инфекций, кровотечений, новообразований.
Биохимический анализ крови. Исследование помогает выявить нарушения функций ЖКТ, заподозрить у испытуемого острую инфекцию, кровотечение или рост новообразования.
Общий анализ мочи. По таким характеристикам, как цвет, прозрачность, удельный вес, кислотность и т.д., а также по наличию включений (глюкоза, кровяные или слизистые включения, белок и пр.) можно судить о развитии воспалительного или инфекционного процесса, новообразованиях.
Общий анализ кала. Исследование незаменимо при диагностировании кровотечений, пищеварительной дисфункции.
Онкомаркеры. Для выявления злокачественных опухолей желудочно-кишечного тракта используют специфические маркеры (РЭА, СА-19-9, СА-242, СА- 72-4, М2-РК).
PH-метрия. Этот метод позволяет получить данные об уровне кислотности в желудке с помощью гибких зондов, оснащенных специальными измерительными электродами, которые вводятся в полость желудка через нос, либо через рот.
Проводится в случаях, когда врачу необходим этот показатель для постановки диагноза, для контроля состояния пациента после резекции желудка, а также для оценки эффективности действия препаратов, призванных понизить или увеличить кислотность желудочного сока.
РН-метрия проводится в условиях медицинского учреждения, под постоянным наблюдением врача.
Гастропанель. Специальный комплекс тестов крови, помогающий оценить функциональное и анатомическое состояние слизистой желудка.
В гастроэнтерологическую панель входят наиболее важные показатели для диагностики желудочных патологий:
- антитела к Helicobacter pylori (данные антитела выявляются у пациентов, страдающих гастритами, дуоденитами, язвенной болезнью);
- гастрин 17 (гормон, влияющий на регенераторную функцию желудка);
- пепсиногены I и II (уровень этих белков говорит о состоянии слизистой тела желудка и органа в целом).
При осложнениях
Диета должна быть обогащена витаминами К и С. Разрешаются белый хлеб, мясо
в виде суфле, молоко, сливки, сливочное масло, протертый картофель,
морковь, манная или рисовая протертая каши на молоке, фруктовые соки.
Полагают, что в основе действия такой диеты лежит ее свойство
способствовать мышечному сокращению желудка и duodenum и тем самым
спазмированию эрозированного сосуда. Кроме того, указанная диета
предупреждает ацидоз. Обычно она назначается в первые 2-3 дня, когда есть
уверенность в прекращении кровотечения (отсутствие падения гемоглобина при
повторных исследованиях крови, мелены, рвоты и т. д.). Затем больного
переводят на противоязвенный стол 1а. Визуальное исследование слизистой в
эти дни показывает наличие сгустка в области дефекта слизистой, что
объясняет нередкое отсутствие типичного рентгенологического признака
«ниши», если обследование проводится в это время.
Если больной значительно ослаблен, то язвенный стол 1а не следует давать
продолжительное время. В этих случаях с 5-6-го дня диету расширяют с тем,
чтобы в сутки больной получал не менее 100 г белка, 100 г жира и 300-350 г
углеводов при калорийности 2600-2800 ккал.
Однако принцип механического и химического щажения остается незыблемым,
поэтому, например, яйца даются всмятку, используются протертое мясо,
молочные каши, слизистые супы.
По мере улучшения общего состояния больной ведется, как и при неосложненной
язвенной болезни, с целью более быстрого восстановления состава крови.
Поэтому белковый компонент при осложненной кровотечением язвенной болезни в
диетотерапии занимает особое место.
При стенозировании. Одно из осложнений язвенной болезни — синдром
стенозирования, который проявляется клинически повторными, а иногда даже
неукротимыми рвотами. Обычно гастродуоденофиброскопию даже при применении
интенсивной гипотонии двенадцатиперстной кишки (иногда включая даже осмотр
под наркозом) полностью не удается выполнить. Однако рентгеноскопически,
несмотря на длительную задержку контрастного вещества в просвете желудка,
сопровождающуюся моторными нарушениями, удается обнаружить поступление
контрастного вещества в тонкую кишку. Как показали наши наблюдения (А. В.
Мазурин с соавт.), у детей отмечается функциональный стеноз, который
обусловлен не Рубцовыми изменениями слизистой привратника или duodenum, а
тяжелыми нарушениями моторики.
В этих случаях показана консервативная терапия, в комплекс которой входит,
наряду с применением спазмолитиков (иногда их набором в различных
сочетаниях), также лечебное питание. Его особенностью является строжайшее
механическое и химическое щажен и е с противовоспалительным действием,
а также коррекция нарушений водно-солевого баланса и кислотно-основного
равновесия, которые возникают при неукротимой рвоте вследствие потери
важнейших электролитов с рвотными массами. Это касается катионов натрия и
калия и аниона хлора.
При синдроме стеноза питание должно быть частым с небольшим объемом каждой
порции, но пища должна быть высококалорийной за счет как белкового
компонента, так и легко растворимых углеводов с высоким содержанием
витаминов и минеральных веществ, дефицит которых устанавливается
лабораторными исследованиями.
Лучше переносятся плотные блюда тонкой кулинарной обработки (кнели, суфле,
тефтели, омлеты, кисели, паровые пудинги). Обычно перед приемом пищи
вводятся спазмолитики (атропин, папаверин, но-шпа, ганглиоблокаторы,
седативные средства и т. д.), что способствует поступлению пищевой кашицы в
тонкую кишку, где заканчивается полостное и начинается мембранное
пищеварение с последующей резорбцией мономеров. Полезно при этом с каждым
приемом применять ферментные препараты (полизим, панзинорм форте и др.).
Лишь при уменьшении клинической выраженности стенозирования больного
постепенно переводят на обычную противоязвенную диету. Опыт показывает, что
при такой терпеливой консервативной терапии у детей удается избежать
преждевременной операции и добиться длительной ремиссии.
При других резко выраженных моторных нарушениях, в том числе и рефлюксах
(дуоденально-желудочном, желудочно-эзогафальном и т. д.), нередко
сопровождающих обострения язвенной болезни и выявляемых как эндоскопически,
так и рентгеноскопически, лечебное питание строится по принципам,
аналогичным диетотерапии при синдроме стеноза.
Д-р мед. наук А.В. Мазурин
См. также Язвенная болезнь.
Вопросы питания детей при заболеваниях, подробнее
Как и почему возникает язва желудка?
Существуют разные врачебные аксиомы. Например, то, что сложнее лечить заболевания с множеством причин, у медиков не вызывает никаких сомнений. Ведь требуется исключить множество факторов одновременно, а это не всегда возможно.
Язва желудка – это полиэтиологическое заболевание, оно возникает под воздействием целой группы негативных влияний:
- заражение специфическим для поражений слизистой желудка возбудителем (Helicobacter pylori);
- действие лекарств;
- постоянные стрессы;
- частые погрешности в диете;
- курение и алкоголь и др.
Чаще всего язва желудка бывает у людей с I (0) группой крови. В половом же отношении данный недуг чаще встречается у мужчин, чем у женщин.
В последние годы все более подробным стало изучение именно бактериальной природы этого заболевания. Возбудитель Helicobacter pylori высевается почти в 100 % случаев у больных с гастритом и язвой желудка.
В данный момент разрабатывается максимально эффективная антибактериальная терапия, способная полностью избавить человека от носительства такого микроба.
Лечение язвенной болезни
Лечение язвенной болезни преследует 2 основные задачи:
- Уничтожение (эрадикация) Helicobacter pylori;
- Снижение уровня кислотности желудочного сока, что ведёт к уменьшению боли и заживлению язв.
Для осуществления поставленных задач в лечении используют ряд препаратов различного механизма действия:
- Ингибиторы протонной помпы (омепразол, эзомепразол, пантопразол, лансопразол и их аналоги).
- Блокаторы H2 гистаминовых рецепторов (ранитидин, фамотидин и др.) — последнее время используются реже в связи с большей эффективностью ингибиторов протонной помпы.
- Антациды (альмагель, гастал, маалокс, фосфалюгель и др.) — действуют быстро, но кратковременно.
- Препараты, защищающие слизистую оболочку желудка и двенадцатиперстной кишки (цитопротективные препараты)- де-нол, вентер.
- Антибактериальные средства (лечение H.pylori).
- Диета.
Пищу следует принимать часто (5–6 раз в день) мелкими порциями. При обострении язвенной болезни необходимо исключить вещества, являющиеся сильными возбудителями желудочной секреции:
- алкоголь,
- блюда с экстрактивными веществами (мясные, рыбные, грибные, овощные бульоны),
- черный хлеб,
- жирные и жареные блюда,
- соленья,
- копчености,
- кофе,
- крепкий чай,
- продукты, богатые эфирными маслами (редька, лук, чеснок, хрен, корица),
- консервы,
- газированные напитки.
Можно употреблять продукты, являющиеся слабыми раздражителями желудочной секреции:
- молоко,
- сливки,
- творог,
- яичный белок,
- мясо, птица, рыба, освобожденные от кожи, фасций, сухожилий,
- из овощей — вареные, тушеные картофель, морковь, кабачки, цветная капуста,
- супы слизистые, молочные, крупяные (из риса, гречневой, овсяной и манной круп), на втором бульоне,
- суфле мясное, рыбное, куриное, творожное.
Стараться избегать стрессовых ситуаций.
Следует отказаться от курения. Курение воздействует на защитный барьер слизистой оболочки желудка, делая его более восприимчивым к развитию язв. Табакокурение также увеличивает кислотность желудочного сока и замедляет заживление слизистой.
Также необходимо исключить употребление алкоголя. Злоупотребление алкоголем может вести к раздражению и разъеданию слизистой оболочки желудка, вызывая появление воспаления и кровотечения.
По возможности следует исключить приём нестероидных противовоспалительных средств (НПВП), таких как: Ацетилсалициловая кислота (Аспирин), Ибупрофен (Нурофен), Диклофенак (Вольтарен, Ортофен). Данные лекарственные средства вызывают появление и/или усиление воспаления в желудке.
Вместо этих лекарственных средств при необходимости возможен приём Ацетаминофена (Парацетамол).
Если вы отмечаете у себя наличие симптомов, похожих на проявления язвенной болезни, то вам следует обратиться к врачу гастроэнтерологу или терапевту по месту жительства.
Автор статьи — врач гастроэнтеролог Соловьева Е. В.
Продукты, вызывающие газообразование в кишечнике
С газообразованием или метеоризмом знакомы все без исключения, потому что ошибки в питании делает каждый. Однако если вздутие живота происходит слишком часто, следует задуматься над тем, что его вызывает и по какой причине. Согласитесь, что постоянно чувствовать дискомфорт и неловкость в общественных местах — не лучший выход из положения. Вероятнее всего, в рационе питания человека, страдающего метеоризмом, присутствует избыток того или иного продукта растительного либо животного происхождения.
Итак, повышенное газообразование могут вызвать:
все культуры рода бобовых. К ним относят чечевицу, фасоль, бобы и спаржу. Они отличаются тем, что процесс их переваривания происходит очень долго, а усвоение желудком — минимально;
капуста. Любой вид капусты содержит в своём составе много грубой клетчатки и серы, способствующих газообразованию. Бывает так, что у человека есть индивидуальная непереносимость квашеной капусты, даже если он съедает немного;
любая газировка, особенно сладкая. Квас является продуктом брожения и может вызывать метеоризм, равно как и «химические» газированные напитки
Даже минеральная вода иногда способствует образованию газов в кишечнике, поэтому пить её следует осторожно невзирая на то, что она полезна;
фрукты. С одной стороны, они имеют репутацию полезных свежих продуктов, но если употреблять их бесконтрольно, они могут нарушить кишечную микрофлору и вызвать метеоризм
К фруктам и ягодам «высокого риска» относят бананы, виноград, вишню, грушу и персики;
молочная продукция, даже высокого качества. Нужно иметь в виду, что у взрослых людей часто нет острой необходимости в лактозе, поэтому регулярно пить молоко вовсе не обязательно. Кстати, иногда употребление кефира на ночь становится роковой ошибкой. Живые бактерии, содержащиеся в молочных продуктах, попадая в кишечник, начинают долгую и активную жизнедеятельность и приносят людям много неприятностей;
сладости. Сладкоежки — излюбленная «мишень» для регулярного газообразования, так как вредная микрофлора при обильном поедании сладостей размножается с бешеной скоростью;
овощи. К ним относят лук и чеснок. «Бомбой» для временных, но неприятных кишечных расстройств иногда является редька. Она очень вкусная, особенно при сочетании её с яблоками в салате. Однако если его съесть очень много, газообразование, вздутие живота и расстройство стула обеспечены человеку на весь следующий день. Огурцы и помидоры тоже иногда вызывают такие явления, хотя и в гораздо меньшей степени.
Как поступить, чтобы без опаски есть любимые овощи и фрукты, не опасаясь «пикантных» и порой смешных ситуаций? Лучше съедать овощи не в сыром, а в тушёном или приспущенном виде, а все салаты заправлять подсолнечным маслом. Лук следует принимать в пищу только после предварительной обработки теплом или паром (слегка панировать на хорошей сковороде с добавлением масла). Свежий или слегка обжаренный лук не вызывает газообразования и имеет приятный вкус.
Что касается молочных продуктов, поскольку свежее молоко — наиболее частая причина газообразования, можно попробовать заменить его на ряженку или хороший кефир, не злоупотребляя ими (особенно на ночь).
Таким образом, решить проблему метеоризма человек вполне сможет самостоятельно, без помощи врача, если вовремя сумеет пересмотреть свой рацион питания и внесёт в него коррективы
Следует обратить внимание и на сочетания продуктов, которые могут привести к метеоризму. Как уже упоминалось, это могут быть сырая редька и яблоки, а также злаки, употребляемые с цитрусовыми
Не менее серьёзные проблемы причиняет и сдоба: её многие любят есть вместе с кефиром, считая это «полезным» перекусом.