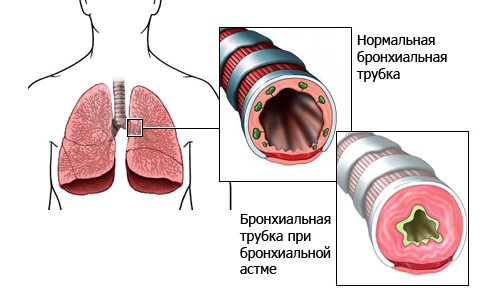
Классификация бронхиальной астмы
Содержание:
Действующие вещества, относящиеся к коду J44.9
Ниже приведён список действующих веществ, относящихся
к коду J44.9 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Аклидиния бромид
Фармакологические группы: Прочие респираторные средства, м-Холинолитики
-
Амброксол
Фармакологическая группа: Секретолитики и стимуляторы моторной функции дыхательных путей
-
Амброксол + Натрия глицирризинат + Тимьяна ползучего травы экстракт
Фармакологическая группа: Секретолитики и стимуляторы моторной функции дыхательных путей в комбинации с другими препаратами
-
Аммиак + Аниса обыкновенного семян масло + Солодки корней экстракт
Фармакологическая группа: Секретолитики и стимуляторы моторной функции дыхательных путей в комбинации с другими препаратами
-
Глюкозаминилмурамилдипептид
Фармакологическая группа: Прочие иммуномодуляторы
-
Дигидрокверцетин
Фармакологические группы: Антигипоксанты и антиоксиданты, Витамины и витаминоподобные средства
-
Дорназа альфа
Фармакологическая группа: Секретолитики и стимуляторы моторной функции дыхательных путей
-
Ипратропия бромид + Сальбутамол
Фармакологические группы: Бета-адреномиметики в комбинации с другими препаратами, м-Холинолитики в комбинации с другими препаратами
-
Мидекамицин
Фармакологическая группа: Макролиды и азалиды
-
Мометазон
Фармакологическая группа: Глюкокортикостероиды
-
Олодатерол
Фармакологическая группа: Бета-адреномиметики
-
Олодатерол + Тиотропия бромид
Фармакологические группы: Бета-адреномиметики в комбинации с другими препаратами, м-Холинолитики в комбинации с другими препаратами
-
Ретинол
Фармакологическая группа: Витамины и витаминоподобные средства
-
Рофлумиласт
Фармакологическая группа: Прочие респираторные средства
-
Сальбутамол
Фармакологические группы: Бета-адреномиметики, Токолитики
-
Спарфлоксацин
Фармакологическая группа: Хинолоны/фторхинолоны
-
Тиотропия бромид
Фармакологическая группа: м-Холинолитики
-
Фенотерол
Фармакологические группы: Бета-адреномиметики, Токолитики
-
Флутиказон
Фармакологическая группа: Глюкокортикостероиды
-
Цефазолин
Фармакологическая группа: Цефалоспорины
-
Цефотаксим
Фармакологическая группа: Цефалоспорины
-
Цинка аспартат
Фармакологическая группа: Макро- и микроэлементы
-
Эрдостеин
Фармакологическая группа: Секретолитики и стимуляторы моторной функции дыхательных путей
-
Эхинацеи пурпурной корневища с корнями
Фармакологическая группа: Прочие иммуномодуляторы
-
Эхинацеи пурпурной травы экстракт
Фармакологические группы: Антисептики и дезинфицирующие средства, Прочие иммуномодуляторы
-
Аклидиния бромид + Формотерол
Фармакологические группы: Бета-адреномиметики в комбинации с другими препаратами, м-Холинолитики в комбинации с другими препаратами
-
Ревефенацин
Фармакологическая группа: м-Холинолитики
-
Вилантерол + Умеклидиния бромид + Флутиказона фуроат
Фармакологическая группа: Бета-адреномиметики в комбинации с другими препаратами
Диагностика
Диагноз AD начинается с анамнеза и физического осмотра пациента.
Во время собеседования врач объясняет:
- возникновение аллергических реакций;наследственная отягощенность;
- кашель, беспокоящий ночь;
- какой фактор связан с ухудшением здоровья;
- наличие очагов хронической инфекции.
- Во время медосмотра врач проводит аускультацию, при которой наблюдается слабость дыхания с длительным выдохом, возможно наличие хрипов. На барабанах решающий звук с квадратным оттенком. По мере прогрессирования болезни размеры тела могут увеличиваться, торс приобретает бочкообразную форму.
К лабораторным методам исследования относятся:
Общий анализ крови, показывающий эозинофилию, свидетельствующий об аллергической природе заболевания;
- биохимический анализ крови, в котором не обнаружено патогномоничных изменений;
- Микроскопический анализ мокроты: присутствуют спиральные кристаллы Куршмана, Шарко-Лейдена и эозинофилы;
- исследование специфического IgE, выявляющего специфический аллерген;
- Кожные аллергологические пробы — скарификация, аппликации и проколы (в виде инъекций). Их цель — выявить аллерген, провоцирующий развитие обострений бронхиальной астмы.
- Инструментальная диагностика включает спирометрию и пикфлоуметр. Это методы измерения показателей функции внешнего дыхания. Спирометрия выполняется с использованием маневров принудительного дыхания. Таким образом, оценивается форсированная жизненная емкость легких (FVCL), объем выдоха за первую секунду (FEF1) и соотношение этих данных.
О наличии непроходимости свидетельствует падение этого показателя ниже 80% нормы
Важно оценить обратимость непроходимости, для этого используются пробы с бронходилататорами. Если значение ROB1 увеличилось более чем на 12%, препятствие обратимо
Бронхоконстриктивные пробы используются для выявления гиперреактивности бронхов. С помощью упражнений или лекарств (метахолин) можно диагностировать сужение просвета бронхов. BEF1 измеряется во время теста.
Измерение пиковой скорости потока — это метод измерения максимальной скорости выдоха (PEF). Он используется для наблюдения за состоянием пациента и оценки контроля над заболеванием. Пациенту следует измерять пиковый поток дважды в день, утром и вечером. Полученные данные сохраняются в специальном дневнике. Также оценивается суточная изменчивость значений PSV. Оно не должно быть больше 20%. Тогда ваша астма считается контролируемой.
Смешанная БА сочетает в себе признаки экзогенной и эндогенной форм заболевания. По этой причине сложнее диагностировать и лечить.
Астма в основном лечится с помощью лекарств. Все методы немедикаментозной терапии скорее вспомогательные.
Краткое описание
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, сопровождающееся гиперреактивностью бронхов, кашлем, одышкой и приступами удушья, вызванными нарушением бронхиальной проходимости разной степени и длительности.
Код по международной классификации болезней МКБ-10:
Заболевание сопровождается обструкцией дыхательных путей, частично или полностью обратимой, бронхиальной гиперреактивностью, повторяющимися эпизодами свистящих хрипов, экспираторной одышкой, затрудненным дыханием, кашлем, чувством заложенности в груди, обычно возникающими в ночное время или в ранние утренние часы.
Статистические данные. БА — одно из наиболее распространённых заболеваний. Среди взрослого населения болезнь регистрируют более чем в 5% случаев, дети болеют ещё чаще — 10% детского населения. Заболеваемость: 56,8 на 100 000 населения в 2001 г.
Классификации
• Степень тяжести — для её определения применяют следующие показатели: количество ночных симптомов в неделю, количество дневных симптомов в день и в неделю, кратность применения b2 — адреномиметиков короткого действия, выраженность нарушений физической активности и сна, значение пиковой скорости выдоха (ПСВ) по отношению к должным или наилучшим значениям, суточные колебания ПСВ. Выделяют четыре степени тяжести течения БА •• Лёгкое интермиттирующее течение: приступы реже 1 р/нед, ночные симптомы 2 р/мес или реже, обострения короткие от нескольких часов до нескольких дней, отсутствие симптомов и нормальная функция лёгких между обострениями. ПСВ более 80% от должного и колебания менее 20% •• Лёгкое персистирующее течение: симптомы 1 р/нед или чаще, но реже 1 р/сут. Нарушаются активность и сон, ночные симптомы возникают чаще 2 р/мес. ПСВ более 80% от должного, колебания ПСВ 20–30% •• БА средней степени тяжести: ежедневные симптомы, нарушается активность и сон, ночные симптомы возникают 1 р/нед, ежедневно необходима b2 — адреномиметики короткого действия. ПСВ 60–80% от должного, колебания ПСВ 30% •• БА тяжёлого течения — постоянные симптомы, частые обострения, частые ночные приступы, ограниченная физическая активность. ПСВ менее 60% от должного, колебания ПСВ более 30%.
• В настоящее время различают следующие клинические формы БА: атопическая, инфекционная, аспириновая, БА физического усилия, пищевая (нутритивная), стероидозависимую. Разные варианты БА могут сочетаться у одного больного •• Для атопической БА характерны следующие признаки: наличие аллергена, обострение после контакта с аллергеном, множественность симптомов аллергического воспаления с поражением слизистой оболочки носа, глаз, дыхательных путей, а также кожи •• Инфекционная форма заболевания гетерогенна по своим клиническим проявлениям, предшествующим инфекционным заболеваниям •• Для больных с аспириновой БА характерна триада симптомов: полипозный риносинусит, непереносимость НПВС и приступы удушья, возникающие в ответ на их приём. Эта форма протекает тяжело, возможны анафилактоидные реакции, возникающие при приёме НПВС или употреблении пищевых продуктов, содержащих салицилаты. Особенности этой формы БА — нормальный уровень IgE и отсутствие наследственной предрасположенности к возникновению непереносимости НПВC •• БА физического усилия (бронхоконстрикция, вызванная физической нагрузкой) чаще возникает в молодом возрасте. Удушье возникает во время бега, быстрой ходьбы, смеха. Диагностический критерий — приступ удушья развивается после физической нагрузки, в покое (через 10 мин). В чистом виде БА физического усилия наблюдают редко, чаще она сопровождает другие формы БА •• Нутритивная БА возникает под воздействием пищевых продуктов. В основе лежит аллергическая реакция замедленного типа, сопровождающаяся эквивалентами аллергии — крапивница, атопический дерматит, отёк Квинке. При развитии удушья отмечают ряд особенностей: образуется большое количество бронхиального секрета •• Стероид — зависимая БА возникает при длительном постоянном приёме ГК •• В настоящее время отдельно выделяют профессиональную БА, развитие которой обусловлено гиперчувствительностью к производственным факторам. Известны два типа профессиональной БА: БА с латентным периодом формирования сенсибилизации и БА без него, вызванная не аллергеном, а раздражающими или токсическими веществами.
Лечение
Цели лечения заключаются в следующем:
получение контроля над болезнями;
- Поддержание нормального уровня физической активности;
- поддержание правильных дыхательных функций;
- Предотвращение приступов астмы;
- предотвратить развитие осложнений.
- Группы препаратов, используемых в базисной терапии:
Ингаляционные глюкокортикостероиды;
- ингалянты-агонисты β2 пролонгированного действия в сочетании с глюкокортикоидами;
- теофиллин с медленным высвобождением;
- антилейкотриеновые агенты;
- кромоны.
- В качестве неотложной помощи используются следующие меры:
ингаляционные агонисты β2 короткого действия;
- теофиллин короткого действия;
- холинолитики.
- До сих пор ингаляционные агонисты β2 короткого действия использовались у пациентов с легкой формой заболевания. Согласно последним рекомендациям GINA, лечение начинается с низких доз ингаляционных кортикостероидов.
Немедикаментозное лечение направлено на снижение чувствительности дыхательных путей к аллергенам, предотвращение осложнений и тренировку стенок бронхов.
С целью снижения сенсибилизации организма к аллергенам применяют галотерапию и другие методы физиотерапии. Галотерапия — это посещение искусственной соляной пещеры. Его микроклимат помогает облегчить дыхание и отвести мокроту.
Применяется также аэротерапия — воздушные ванны, укрепляющие организм и улучшающие тонус сосудов. Ванны могут быть теплыми, прохладными илихолодно.Принятие ванны сопровождается легкими упражнениями.
Массаж при АД направлен на углубление дыхания за счет стимуляции бронходилатации.Сеансы можно проводить только в период между приступами.Благодаря массажу можно уменьшить количество приступов.
Лечебная физкультура также используется для лечения бронхиальной астмы.Он помогает укрепить организм, улучшить работу дыхательной системы, адаптировать пациента к физическим нагрузкам и сохранить ее работоспособность.
В этом видео врач покажет вам несложные упражнения для дыхательных мышц:
Причины
Этиология и патогенез. Общим патогенетическим механизмом, присущим разным вариантам бронхиальной астмы, является изменение чувствительности и реактивности бронхов, определяемое по реакции проходимости бронхов в ответ на воздействие физических и фармакологических факторов. Считают, что у 1/3 больных (преимущественно у лиц, страдающих атоническим вариантом болезни) астма имеет наследственное происхождение. В возникновении аллергических форм астмы играют роль небактериальные (домашняя пыль, пыльца растений и др. ) и бактериальные (бактерии, вирусы, грибы) аллергены. Наиболее изучены аллергические механизмы возникновения астмы, в основе которых лежат 1gЕ или 1lG обусловленные реакции. Центральное место в патогенезе «аспириновой» астмы отводят лейкотриенам. При астме физического усилия нарушается процесс теплоотдачи с поверхности дыхательных путей.
Симптомы, течение. Заболевание нередко начинается приступообразным кашлем, сопровождающимся акспираторной одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). Развернутая картина бронхиальной астмы характеризуется появлением легких, средней тяжести или тяжелых приступов удушья. Приступ может начинаться предвестником (обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель т п. ). Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами. Грудная клетка находится в положении максимального вдоха. В дыхании принимают участив мышцы плечевого пояса, спины, брюшной стопки. При перкуссии над легкими определяется коробочный звук, выслушивается множество сухих хрипов. Приступ, как правило, заканчивается отделением вязкой мокроты. Тяжелые затяжные приступы могут перейти в астматическое состояние — один из наиболее грозных вариантов течения болезни.
Астматическое состояние характеризуется возрастающей резистентностью к бронхорасширяющей терапии и непродуктивным кашлем. Выделяют две формы астматического состояния — анафилактическую и метаболическую. При анафилактической форме, обусловленной иммунологическими или псевдоаллергическими реакциями с высвобождением большого количества медиаторов аллергической реакции (чаще всего у лиц с повышенной чувствительностью к лекарственным препаратам), возникает острый тяжелейший приступ удушья. Метаболическая форма, связанная с функциональной блокадой бета — адренергических рецепторов и возникающая в результате передозировки симпатомиметиков при инфекции дыхательных путей, неблагоприятных метеорологических факторах, вследствие быстрой отмены кортикостероидов, формируется в течение нескольких дней. В ! (начальной) стадии перестает отходить мокрота, появляется боль в мышцах плечевого пояса, грудной клетке и в области брюшного пресса. Гипервентиляция, потеря влаги с выдыхаемым воздухом приводят к увеличению вязкости мокроты и обтурации просвета бронхов вязким секретом. Образование в задненижних отделах легких участков «немого легкого» свидетельствует о переходе статуса во II стадию с явным несоответствием между выраженностью дистанционных хрипов и их отсутствием при аускультации. Состояние больных крайне тяжелое. Грудная клетка эмфизематозно вздута. Пульс превышает 120 в 1 мин. Артериальное давление имеет тенденцию к повышению. На ЭКГ — признаки перегрузки правых отделов сердца. Формируется респираторный или смешанный ацидоз. В III стадии (гипоксически — гиперкапническая кома) нарастают одышка и цианоз, резкое возбуждение сменяется потерей сознания, возможны судороги. Пульс парадоксальный, артериальное давление снижается.
Течение болезни часто циклическое: фаза обострения с характерными симптомами и данными лабораторноинструментальных исследований сменяется фазой ремиссии.
Осложнения бронхиальной астмы: эмфизема легких, нередко присоединение инфекционного бронхита, при длительном и тяжелом течении болезни — появление легочного сердца.
Симптомы
В периоде предвестников обострения астмы наблюдаются реакции со стороны верхних дыхательных путей: насморк, чихание, кашель. Эти симптомы чаще встречаются во время сезонных приступов болезни.
Во время приступа астмы больной сильно чувствует себя в груди, ему не хватает воздуха. Вдох обычно короткий и громкий. Дыхание затруднено, возникает одышка. Вы можете услышать хрип в легких даже на расстоянии. Пациент может начать кашлять с густой мокротой.
Пациент находится в вынужденном положении — ортопнозе, когда тело наклонено вперед и опирается на руки. В процесс дыхания вовлекаются дополнительные мышцы. Это помогает облегчить выдох.
Затем наступает период ретроградного развития. Для него характерно более легкое дыхание. Отходит липкая мокрота.
Диагностика
Лабораторные исследования • ОАК — возможна эозинофилия • Микроскопический анализ мокроты — большое количество эозинофилов, эпителия, спирали Куршманна, кристаллы Шарко–Лейдена (кристаллизованные ферменты эозинофилов, имеющие форму продолговатых двойных пирамид; встречают в экссудатах и транссудатах, включающих эозинофилы) • Исследование газового состава артериальной крови.
Специальные исследования • Исследование функций лёгких, прежде всего объём форсированного выдоха за 1 с (ОФВ1), форсированная жизненная ёмкость лёгких (ФЖЕЛ) и ПСВ •• Важный диагностический критерий — значительное увеличение ОФВ1 (12%) и ПСВ (более 15%) после ингаляции бронходилататоров •• Каждому больному БА показана пикфлоуметрия, которую проводят 2 р/сут: утром, сразу после подъёма, и спустя 12 ч, вечером. Суточный разброс показателей ПСВ более чем 20% — диагностический признак суточной вариабельности ПСВ • Кожные пробы для выявления причинно — значимых аллергенов • Выявление гиперреактивности бронхов: провокационные пробы с гистамином, ацетилхолином, гипертоническим р — ром натрия хлорида, холодным воздухом, физической нагрузкой или предположительно причинно — значимым аллергеном • Рентгенография органов грудной клетки (обычно однократно) — гипервоздушность лёгочной ткани • Бронхоскопия (редко).
Осложнения и и стадии болезни
Смешанная форма средней и тяжелой степени тяжести опасна развитием осложнений. Есть легочные и внелегочные осложнения. К первым относятся пневмоторакс, эмфизема и ателектаз. Внелегочное развитие включает развитие легочного сердца. Это состояние характеризуется гипертрофией и расширением (расширением) правых отделов сердца из-за гипертонии в малом круге кровообращения.
В зависимости от степени тяжести заболевания выделяют следующие стадии:
- прерывистый — припадки возникают только при контакте с провоцирующим фактором;
- слегка стойкий — симптомы возникают реже одного раза в неделю
- стойкие — симптомы возникают реже одного раза в неделю; — стойкая умеренная — приступы возникают ежедневно;
- тяжелая стойкая — симптомы постоянные.
В межприступном периоде в легкой форме симптомы заболевания могут отсутствовать. При умеренной форме наблюдается снижение активности пациента и нарушения сна.
Снижаются показатели функции внешнего дыхания. По мере прогрессирования заболевания пациенту становится все труднее выполнять обычные действия, и его физическая активность значительно снижается. Судороги беспокоят каждый день.
Причины
Генетические аспекты. Примеры наследственных заболеваний, сопровождающихся проявлениями БА • Ночная астма (*109690, 5q22–5q24, дефект гена ADRB2 b2 — адренергического рецептора, Â) • Нарушение регуляции уровня IgЕ в сыворотке (IgE — зависимая аллергическая БА и насморк, атопическая гиперчувствительность, *147050, 11q12–q13, ген IGER, Â) • Сочетание БА, полипоза носа и непереносимости ацетилсалициловой кислоты (триада ASA, 208550, Â) • При недостаточности ацетилгидролазы фактора активации тромбоцитов высок риск развития тяжёлых форм БА • Гиперчувствительность воздухоносных путей (*600807, 5q31–q33, ген BHR1, Â vs. многофакторное) • Гипербрадикининемия (*143850, Â).
Патогенез • Развитие особой формы воспаления бронхов, приводящего к формированию их гиперреактивности (т.е. повышенной чувствительности как к специфическому аллергену, так и к различным неспецифическим раздражителям по сравнению с нормой); ведущая роль в воспалении принадлежит эозинофилам, тучным клеткам и лимфоцитам • Воспалённые гиперреактивные бронхи реагируют на воздействие триггеров спазмом ГМК дыхательных путей, гиперсекрецией слизи, отёком и воспалительной клеточной инфильтрацией слизистой оболочки дыхательных путей, приводящими к развитию обструктивного синдрома, клинически проявляющегося в виде приступа одышки или удушья.
Патоморфология • Слизистые пробки в бронхах • Гиперплазия ГМК бронхов • Отёк слизистой оболочки • Утолщённая базальная мембрана • Эмфизема лёгких.