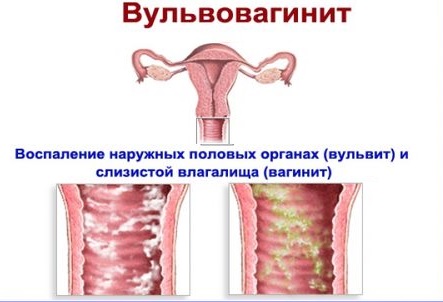
Вульвовагинит
Содержание:
- Что можно ожидать от врача?
- Диагностика
- Последствия вульвита
- Причины вульвита и предрасполагающие факторы
- Виды вульвовагинита
- Факторы, которые способствуют развитию вульвовагинита
- Симптомы
- Лечение вульвита в домашних условиях
- К каким докторам обращаться, если у Вас вульвит
- Диагностика и принципы терапии
- Клиническая картина
- Причины вульвовагинита
- Осложнения вульвита
- Препараты для лечения
- Симптомы вульвовагинита
- Когда обратиться к врачу
- Диагностика
- Причины
- Лечение вульвовагинитов
Что можно ожидать от врача?
Лечащий врач задаст вопросы о ваших симптомах и сможет оценить гормональный статус. Вопросы, которые может задать врач, включают следующий перечень:
- Какие вагинальные симптомы вы испытываете?
- Как долго вы испытывали эти симптомы?
- У вас продолжаются менструации?
- Какое беспокойство вызывают ваши симптомы?
- Вы сексуально активны?
- Ограничивает ли это состояние вашу сексуальную активность?
- Вы лечились от рака?
- Вы используете ароматизированное мыло или ванну с пеной?
- Вы принимаете душ или используете спрей для женской гигиены?
- Какие лекарства, витамины или другие добавки принимаете?
- Вы пробовали какие-либо продаваемые без рецепта увлажняющие средства или смазки?
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Диагностика
При подозрении на вульвовагинит, диагностику начинают со сбора анамнеза и осмотра женщины на гинекологическом кресле. По характеру выделений и образованию гнойного налета врач может предположить возбудителя инфекции
Обращают внимание на гиперемию, местный отек слизистой оболочки, образование небольших язвочек. Во время осмотра доктор берет мазок выделений из влагалища
Бактериологический анализ выявляет молочницу или другую патогенную микрофлору, чувствительность к лечению вульвовагинита антибиотиками.
Для лечения вульвовагинита женщине, ведущую половую жизнь, необходимо проводят анализы крови и слизи из влагалища на венерический заболевания. Это необходимо, так как у пациенток 20 – 40 лет именно это становится частой причиной воспаления. Девочкам рекомендуют сдать кал на определение глистной инвазии. Попадание продуктов жизнедеятельности паразитов во влагалище также способствуют развитию симптомов вульвовагинита.
Последствия вульвита
Острая форма вульвита у детей сопровождается нервной возбудимостью и нарушением сна. При несвоевременной диагностике и терапии заболевание переходит в рецидивирующую хроническую форму.
В результате вульвита, перенесенного девочкой в раннем возрасте, развиваются деформации гениталий и происходит сращение малых половых губ (синехии). Недолеченное хроническое воспаление впоследствии может стать причиной аноргазмии, выкидышей, бесплодия.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Причины вульвита и предрасполагающие факторы
Специфическое воспаление, вызываемое возбудителями заболеваний, передающихся половым путём (хламидии, трихомонады, гонококки и др.), встречается гораздо реже. Основной причиной вульвита могут быть: кишечная палочка (E. coli), стафилококк, грибы рода Candida, стрептококк или бактерии рода Pseudomonas и Proteus.
Следует учитывать, что вульвит как самостоятельное заболевание встречается редко, то есть первичный вульвит. В основном воспаление вульвы является отдельным симптомом какого-либо заболевания (кольпит, цервицит, сахарный диабет, др. патологии) — вторичный вульвит.
Основные причины и предрасполагающие факторы воспаления наружных половых органов у женщин:
- бактериальные инфекции половых органов — банальный кольпит, цервицит, вульвовагинит (как отдельный симптом основного заболевания);
- специфические инфекции, в том числе заболевания, передающиеся половым путём;
- активная половая жизнь;
- физиологические явления (беременность, менструации);
- заболевания эндокринной системы (сахарный диабет, недостаток гормонов щитовидной железы и др.);
- применение внутриматочных контрацептивов;
- приём антибиотиков и кортикостероидов;
- ношение тесного нижнего белья из синтетических тканей;
- использование раздражающих кожу мыла, шампуня, геля для душа или других средств личной гигиены (вплоть до гигиенических прокладок и салфеток);
- частая езда на велосипеде, конный спорт;
- частые спринцевания;
- стиральные порошки и кондиционеры для белья;
- менопауза и климакс.
В группе риска женщины с чувствительной кожей, имеющие ранее аллергические реакции, живущие активной сексуальной жизнью.
Виды вульвовагинита
Болезнь можно классифицировать по нескольким критериям.
В зависимости от причины, вызывавшей заболевание, можно выделить следующие типы:
- Бактериальный специфический и неспецифический (хламидиозный, сифилитический, стрептококковый и др.)
- Вирусный (папилломавирусный, герпетический)
- Грибковый (кандидозный)
- Паразитарный
- Ирритативный (вызванный воздействием механических факторов)
- Иммунодефицитный
- Медикаментозный
- Диабетический
В зависимости от стадии развития патологического процесса можно выделить острый, подострый и хронический типы.
Дополнительно в истории болезни, если она протекает повторно, доктора могут указать, что это патология является рецидивирующей. Рассмотрим подробнее особенности некоторых наиболее часто встречающихся видов вульвовагинита.
Острый вульвовагинит
В отличие от хронического вульвовагинита, имеет яркие клинические симптомы. Развиваются они относительно быстро.
При детальном обследовании обнаруживаются практически все признаки болезни, указанные выше. При этом практически всегда наблюдаются общесоматические симптомы.
Лечебная тактика в этот период существенно не отличается по набору используемых средств и методов. Но особенностью лечения острой и подострой форм является то, что больным рекомендуется постельный режим.
Нередко при выраженных симптомах болезни женщины нуждаются в госпитализации. Но эту необходимость определяет врач в зависимости от ситуации.
Бактериальный вульвовагинит
Воспалительные реакции, вызванные разными видами бактерий, отличаются и имеют патогенетические особенности. С целью подчеркнуть эту разницу принято делить бактериальный вульвовагинит на специфический и неспецифический.
К неспецифическим относятся инфекции, вызванные следующими видами возбудителей:
- стафилококки
- стрептококки
- кишечная палочка
- синегнойная палочка и др.
Таким образом, неспецифический вульвовагинит вызывается микроорганизмами, являющимися нормальными обитателями тела человека. В отличие от этой формы, специфические инфекции вызваны высокопатогенными микробными представителями. Такими как бледная трепонема (возбудитель сифилиса), микобактерии (возбудитель туберкулеза) хламидии, гонококки, микоплазмы, трихомонады, уреаплазмы и мн. др.
Также к специфическому варианту заболевания относятся те гинекологические заболевания, которые вызываются некоторыми вирусами и грибками
При этом важно непосредственно установить возбудителя и определить его чувствительность к антибиотикам. Это нужно, чтобы понять, чем лечить
Для диагностики используются методы микроскопии, посева, ПЦР, серологические анализы и др. Антибиотикочувствительность обычно определяется совместно с посевом на питательные среды. Является обязательным сопутствующим тестом.
Аллергический вульвовагинит
Данная форма является одним из проявлений аллергической реакции организма. Это ответ на определенные пищевые агенты, элементы одежды или медикаменты.
При этом изолированное поражение вульвы и влагалища – это редкость. У больных женщин обычно имеются сопутствующие кожные симптомы или признаки экссудативно-катарального диатеза. Вульвовагинит протекает чаще в хронической малосимптомной, но затяжной форме. При внешнем осмотре больных можно отметить сухость и покраснение вульвы, имеются редкие выделения.
Факторы, которые способствуют развитию вульвовагинита
Существует ряд факторов, которые сами могут не являться причиной вульвовагинита, но облегчают его возникновение:
- несоблюдение правил гигиены женских наружных половых органов: редкая смена белья, использование общественных туалетов и тд.;
- беспорядочные половые контакты;
- опрелости при ожирении;
- ссадины, расчесы, травмы наружных половых органов женщины;
- кожные заболевания, например, экзема и псориаз;
- выпадение и опущение матки и влагалища;
- болезни прямой кишки: трещины, геморрой, анальные трещины;
- очаги гнойного воспаления в области промежности;
- применение контрацептивов, изготовленных на основе гормонов, особенно с большим содержанием эстрогенов;
- прием цитостатиков – препаратов, которые используют для лечения злокачественных опухолей;
- лучевая терапия по поводу онкологических заболеваний;
- прием глюкокортикоидов;
Если в жизни женщины присутствует хотя бы один из этих факторов, то вероятность вульвовагинита у нее повышается.
Симптомы
- Отечность кожи наружных половых органов и их краснота.
- Зуд, шелушение кожи.
- Выделения различной интенсивности и цвета, с запахом или без него.
- При попадании на кожу мочи зуд и жжение усиливаются из-за раздражения.
- Плохой аппетит, раздражительность, тревожный сон.
Чтобы поставить диагноз, нужен осмотр врача. Если есть подозрения на инфекцию — тогда еще и мазок. В случае надобности могут сделать и посев с чувствительностью к антибиотикам. Кроме того, проведут исследование перианального соскоба, чтобы исключить энтеробиоз (острицы), определяют уровень глюкозы в крови, назначают общий анализ мочи. Если вульвовагиниты повторяются — это повод пройти обследования у ЛОРа, аллерголога, дерматовенеролога, чтобы исключить очаги хронической инфекции и аллергию.
Лечение вульвита в домашних условиях
Лечение вульвита обычно происходит в домашних условиях, показаний к госпитализации обычно не предусматривается. Лечение должно проводиться в соответствии с курсом, определенным профессиональным гинекологом после очной консультации пациентки. Самолечение не может считаться эффективным, а в определенных случаях способствует ухудшению состояния. Например, бесконтрольное проведение спринцеваний чревато вымыванием нормальной микрофлоры или распространением инфекции вглубь организма.
Реализация врачебных предписаний в домашних условиях должна сопровождаться временным отказом от половой жизни и потребления алкоголя. Тщательная гигиена и исключение прочих определяющих заболевание факторов ускоряет процесс выздоровления.
К каким докторам обращаться, если у Вас вульвит
- Гинеколог
- Инфекционист
- Уролог
Диагностика вульвита не представляет особого труда для профессионального врача, а специальные методики скорее направлены на определение возбудителя для дальнейшей узконаправленной борьбы с ним. Обычно при подозрениях на вульвит пациентке предлагаются такого рода обследования:
- общий анализ крови;
- общий анализ мочи;
- анализ крови на ВИЧ и сифилис;
- мазок влагалищных выделений на флору;
- посев влагалищных выделений на микрофлору и определение чувствительности к антибиотикам;
- обследование на папилломавирус человека, вирус контагиозного моллюска, трихомонады, гонококк, Candida albicans (при необходимости);
Лабораторным исследованиям предшествуют сбор анамнеза (для понимания первичности или вторичности вульвита) и гинекологический осмотр пациентки.
Диагностика и принципы терапии
Чтобы грамотно назначить лечение, нужно предварительно правильно поставить диагноз. Потому при появлении первых признаков вульвита, нужно сразу же обращаться к гинекологу. Сначала врач собирает анамнез, чтобы выявить симптомы, определить длительность процесса. Потом осматривает вульву, при необходимости использует увеличительное стекло, чтобы выявить участки воспаления, везикулы и другие патологические элементы. После визуального осмотра специалист рекомендует пройти ряд анализов. Они помогают установить причину заболевания, исключить сопутствующие патологии, которые могли стать причиной воспаления.
Для лучшей диагностики вульвита гинекологи осматривают не только наружные половые органы, но и влагалище, проводят бимануальное и ректальное обследование. Обязательно берется мазок для выявления возбудителя. Делается цитологическое исследование клеток шейки матки, чтобы не пропустить онкологическую патологию. При необходимости проводят вульвоскопию и кольпоскопию. Обязательно назначают анализ кала на яйца глистов, так как гельминтозы часто провоцируют воспаления гениталий.
Эффективное лечение вульвита у женщин начинается с устранения возбудителя, который вызвал заболевание. Параллельно купируют воспаление с помощью соответствующих препаратов
Очень важно провести адекватную терапию хронической патологии, которая может осложнить течение вульвита и спровоцировать рецидив. Только комплексный подход может избавить женщину от неприятного заболевания
Есть ряд рекомендаций, помогающих лечить вульвит с наибольшей эффективностью:
При тяжелом течении патологии необходимо придерживаться постельного режима. Обязательное условие лечения – воздержание от сексуальных контактов.
Для лечения вульвита необходимо назначать антибактериальные, антипротозойные либо противогрибковые препараты. Выбор зависит от результатов микробиологического исследования.
Если пациентка жалуется на сильный зуд, жжение или боль, назначаются обезболивающие средства, анестетики, физиотерапия (УФО или электрофорез)
Когда причиной вульвита является аллергия, нужно принимать антигистаминные препараты
Очень важно в такой ситуации правильно подобрать диету, исключить все продукты, вызывающие у пациентки аллергические реакции.
Для улучшения защитной функции организма назначают иммуномодуляторы, витамины.
Проводят лечение заболеваний, которые провоцируют возникновение вульвовагинита и его рецидивы
Для местной терапии при вульвите назначают мази, кремы, компрессы, примочки, ванночки, очаги инфекции обрабатывают антисептиками.
Для лечения вульвита вполне допустимо применять в домашних условиях народную медицину. Но перед использованием того или иного рецепта, обязательно нужно посоветоваться с лечащим врачом.
Клиническая картина
Клиническая картина неспецифического бактериального Вульвовагинита у взрослых и детей имеет много общего. В острой стадии процесса больные жалуются на боли, усиливающиеся при ходьбе, прикосновении и в положении сидя, зуд, ощущение жжения, особенно при мочеиспускании, нарушение сна; при тяжелом течении В. возможны повышение температуры тела и увеличение регионарных лимфатических узлов. При осмотре отмечается гиперемия и отечность вульвы и слизистой оболочки влагалища, серозно-гнойные или гнойные (реже сукровичные) выделения. При тяжелом течении могут возникнуть эрозии в области вульвы (vulvitis erosiva) и на слизистой оболочке влагалища. Иногда у взрослых в результате воспалительного отека и инфильтрации сосочкового слоя слизистой оболочки влагалища образуются точечные возвышения (colpitis granularis), к-рые остаются в хронической стадии процесса. При выраженном воспалении вульвы в процесс может быть вовлечена часть слизистой оболочки уретры, примыкающей к наружному отверстию, а также внутренняя поверхность бедер (преимущественно у тучных), чему способствуют выделения из половых путей, вызывающие мацерацию кожи. При дифтерии отмечается значительный отек вульвы и влагалища, выраженная гиперемия, образование сероватых налетов.
При правильном лечении проявления В., как правило, быстро исчезают. При наличии стойкого воспалительного очага в матке и придатках происходит постоянное инфицирование влагалища. В этом случае, а также при неполноценном лечении (без учета возбудителя) процесс может перейти в хрон, стадию.
В хрон, стадии В. явления отека, гиперемии и экссудации уменьшаются, болевые явления стихают. Преобладающими являются жалобы на выделения из половых путей, нередко — ощущение зуда.
У девочек могут возникнуть синехии (сращения, склеивание) в тех местах, где были дефекты эпителия. Синехии возникают чаще всего в области половых губ. В редких случаях происходит значительное повреждение и отторжение слизистой оболочки влагалища с последующим возникновением атрезии. Такие последствия могут быть при дифтерии влагалища, перенесенной в детском возрасте.
Микотический Вульвовагинит характеризуется наличием зуда в области наружных половых органов, беловатых густых «творожистых» выделений и налетов на стенках влагалища и в области вульвы.
Причины вульвовагинита
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
- гиповитаминоз;
- физиологические причины: беременность, менструация;
- гормональные изменения: во время беременности, в период менопаузы;
- бесконтрольный прием антибиотиков, гормональных препаратов;
- химиотерапия и лучевая терапия при онкологических заболеваниях;
- пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
- несоблюдение гигиены половых органов;
- эндокринные заболевания (сахарный диабет, гипотиреоз);
- детские инфекции у девочек ( корь, скарлатина);
- заболевания желудочно-кишечного тракта и аллергические заболевания;
- прерывание беременности, выскабливания по медицинским показаниям;
- травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
- инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов -это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.).
На сегодняшний день все чаще вульвовагинит возникает в результате наличии скрытых инфекций, таких как: уреаплазмоз, микоплазмоз, хламидиоз и т.д. данная инфекция может передаваться от матери к ребенку во время родов, а также контактно-бытовым путем.
Важное значение в появлении вульвовагинита имеет снижение эндокринной функции яичников, ожирение, сахарный диабет, а также другие заболевания, ведущие к снижению сопротивляемости организма к инфекциям
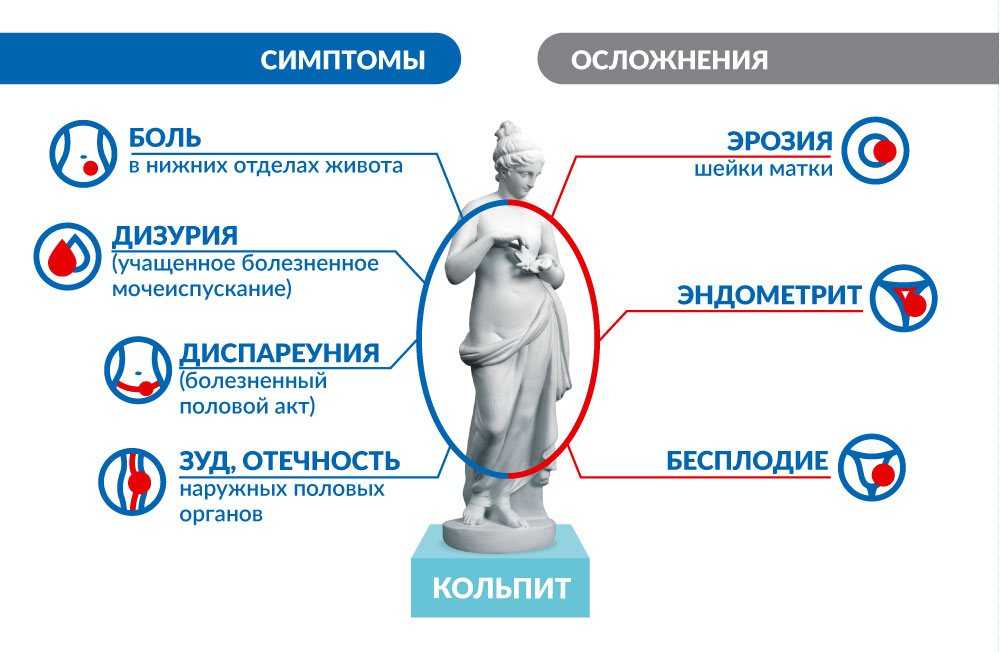
Осложнения вульвита
Как правило, воспаление наружных половых органов не имеет серьёзных осложнений. Исключение — вульвит или любое другое инфекционное заболевание половых органов при беременности. Известно, что вульвовагиниты и вульвиты инфекционной природы могут быть причиной преждевременных родов, осложнений во время беременности и родов. Ситуация усугубляется тем, что большинство препаратов во время беременности противопоказаны, поэтому лечение проводится только под контролем врача.
Хронический вульвит может приводить к образованию спаек на половых органах. Тяжёлый спаечный процесс может перекрыть преддверие влагалища, вызвать его атрезию. Нередкие осложнения вульвита — циститы, пиелонефриты, возникающие из-за инфекции, восходящей по мочевыводящим путям.
Препараты для лечения
Лекарства для лечения должны подбираться врачом соответствующего профиля исходя из данных клинической картины и по результатам анализов.
Могут назначаться следующие антибиотики:
|
Группа антибактериальных препаратов |
Популярные и важные представители |
|
Пенициллины |
Амоксициллин, ампициллин, амоксициллин, ампициллин, мезлоциллин, азлоциллин, мециллам и др. |
|
Цефалоспорины |
Цефапирин, цефазолин, цефалексин, цефотаксим, цефтриаксон, цефетамет, цефпиром, цефтолозан и др. |
|
Карбапенемы |
Маропенем, дорипенем, биапенем, эртапенем |
|
Макролиды |
Кларитромицин, диритромицин, флуритромицин, азитромицин |
|
Тетрациклины |
Тетрациклин, доксициклин, метациклин, миноциклин. |
|
Аминогликозиды |
Стрептомицин, канамицин, неомицин, гентамицин, амикацин |
Среди противогрибковых препаратов стоит выделить следующие таблетки и мази: флуконазол, дифлюкан, микосист, флюкостат.

Среди противовирусных лекарств эффективным является ацикловир и его производные аналоги. Они выпускаются как в таблетированной форме, так и в виде мазей.
Среди других медикаментов для местного лечения чаще используются:
- Хлоргексидин в виде растворов для промывания
- Мирамистин (мазь, растворы для промывания)
- Мазь пимафуцин, клотримазол, левомеколь
- Гель метрогил и др.
Среди антигистаминных препаратов, применяемых при аллергическом вульвовагините, стоит выделить супрастин, тавегил, диазолин и др.
Распространенными и эффективными пробиотиками для восстановления вагинальной микрофлоры являются бифиформ, нормофлорин. Многие медикаменты вызывают побочные реакции, а неправильное их использование может только усугубить течение болезни. По этой причине подбор курса лечения вульвовагинита стоит доверить квалифицированному специалисту.
Поставьте оценку статье:
Симптомы вульвовагинита
Для вульвовагинита характерно наличие группы симптомов, к которым относятся:
- боли, зуд и жжение в области половых органов;
- болезненное мочеиспускание;
- слизисто-гнойные выделения;
- сращивание малых половых губ при длительном хроническом течении вульвовагинита.
В качестве профилактических мер, предотвращающих развитие вульвовагинита, рекомендовано проведение общеоздоровительных мероприятий, своевременное лечение очагов инфекции, соблюдение правил гигиены. Вульвовагинит у женщин пожилого возраста возникает на фоне гормональных изменений, которые влекут за собой смену кислотности слизистой оболочки влагалища, её истончение.
Когда обратиться к врачу
По некоторым оценкам, почти половина женщин в постменопаузе испытывает мочеполовой синдром менопаузы, хотя обращаются за лечением немногие. Женщины смиряются с симптомами или стесняются обсуждать их с гинекологом. А зря! Эта патология устраняется без хирургического вмешательства.
Запишитесь на прием к специалисту, если вы испытываете болезненные симптомы при половом акте, которые не разрешаются с помощью вагинального увлажнителя или смазки на водной основе. Также вам нужен гинеколог, если присутствуют вагинальные симптомы, такие как необычное кровотечение, выделения, жжение или болезненность.
Диагностика
Диагностика основывается на данных опроса, осмотра наружных половых органов, исследования влагалища при помощи зеркал (предпочтительны ложкообразное зеркало и подъемник) и лабораторных исследований. Для осмотра стенок влагалища у больных девочек используется специальный вагиноскоп, снабженный осветительным прибором. При этом выявляются признаки воспалительного процесса, а также случайно попавшие инородные тела.
Производится бактериологическое исследование с целью установления возбудителя (особенно гонококка) и его чувствительности к антибиотикам, исследование выделений для выявления трихомонад, грибков и спор.
При наличии налетов на поверхности вульвы и слизистой оболочке влагалища проводится посев выделений с целью идентификации дифтерии. При подозрении на энтеробиоз проводят микроскопию соскоба с перианальной области.
Диагноз микотического В. устанавливается на основе клинических проявлений и микроскопического исследования выделений (обнаруживаются дрожжевые клетки, споры, мицелий грибка).
Причины
Главной причиной возникновения атрофическоговагинита у женщин являются возрастные изменения. Во время климактерического периода влагалищный эпителий истончается из-за сниженной выработки эстрогенов организмом. В результате просвет влагалища уменьшается, а его складки — разглаживаются. Подобные патологические сдвиги приводят к возникновению инфекционных и воспалительных процессов в этом органе.
Зачастую представительницы прекрасного пола, страдающие от атрофическоговагинита, уклоняются от интимной близости. Отсутствие регулярных половых контактов приводит к еще большему снижению уровня эстрогенов, что влечет прогрессирующее истончение эпителия слизистойоболочки влагалища. В результате формируется порочный круг, заболевание усугубляется. Согласно статистике, около 4–10% женщин в постменопаузе или менопаузе испытывают проявления атрофическоговагинита. При этом реальная доля может быть намного больше, так как многие женщины скрывают эту деликатную проблему.
Лечение вульвовагинитов
После выяснения причины, вызвавшей вульвовагинит, начинают этиотропное лечение:
- если вульвовагинит развился по причине другого заболевания, необходимо лечить основную болезнь;
- при аллергических вульвовагинитах достаточно прекратить воздействие аллергена и воспользоваться противоаллергическим препаратом, таким, как Супрастин или Зодитек;
- кандидозный вульвовагинит лечится следующими препаратами: Клотримазол (вагинальные таблетки и 1% крем), Миконазол (2% крем или вагинальные суппозитории), Бутоконазол (вагинальный крем), Тиоконазол (мазь 6,5%), Терконазол (вагинальные суппозитории, крем), Нистатин (вагинальные таблетки), Флюконазол (150мг – разовая доза, таблетки внутрь), Дифлюкан;
- для лечения бактериального вульвовагинита используют: Метронидазол (таблетки или вагинальный гель), Клиндамицин в таблетках и в виде 2% вагинального крема, Тержинан (влагалищные таблетки), Полижинакс, таблетки внутрь – Аугментин, Ампициллин, Цефрадин;
- при вульвовагините, вызванном вирусом герпеса, применяются: Завиракс, Ацикловир, Валоцикловир, Ларифан, Неовир;
- при лечении трихомонадного вульвовагинита используются Метронидазол и Тинидазол (таблетки внутрь).
Для облегчения состояния и снятия воспалительного процесса в области наружных половых органов применяются ванночки с ромашкой, календулой, шалфеем, зверобоем, эвкалиптом или содой. Существуют специальные аэрозоли для орошения половых органов (Гипозоль). Для восстановления должной микрофлоры влагалища используют вагинальные свечи «Вагилак» или «Ацилакт», введение лактобактерина.