Остеохондроз шейного отдела: симптомы и как лечить
Содержание:
- Группы риска
- Стадии заболевания
- Что такое унковертебральный артроз?
- Почему возникает болезнь
- Причины унковертебрального артроза
- Возможные осложнения
- ВЕСТИБУЛЯРНЫЕ НАРУШЕНИЯ.
- Диагностика
- Как лечится унковертебральный артроз
- Консервативная терапия
- Стадии и классификация
- Виды
- Наши медицинские центры
- Анализы и диагностика
- Клиническая картина
- Симптомы
- Симптомы артроза ВНЧС
Группы риска
Остеоартрозу колена подвержены многие, ведь никто не может заранее предугадать травму колена. Наиболее часто это случается у профессиональных спортсменов, ведущих активный образ жизни: вероятность получения травмы у них очень велика, но так как эта категория людей привыкла к ушибам и повреждениям, поначалу они не обращают внимания на боль, пока та не становится нестерпимой, из-за чего лечение сустава затягивается.
Кроме того, в зоне риска возникновения остеоартроза – люди преклонного возраста. Любой орган и любая ткань в организме со временем изнашивается. Так происходит и с хрящом коленного сустава, он истончается и становится хрупким, подверженным повреждениям от любых ударов или падения. Поэтому довольно легко обрести это заболевание в пожилом возрасте. Основной процент людей, страдающих от артроза – женщины от 50 лет: заболевание часто передается по наследству, по материнской линии.
Получить консультацию по МРТ диагностикеКонсультация по услуге ни к чему Вас не обязывает
В группе риска находятся также люди от 40 лет с избыточным весом и работники, задача которых – переносить тяжелые грузы. Так как каждое колено ежедневно переносит половину веса тела и тот груз, что несет человек, чрезмерные напряжения могут повредить сустав.
Стадии заболевания
Артроз суставов развивается постепенно и в процессе проходит три последовательных стадии, определяющих степень тяжести заболевания:
- 1 стадия: патология не выявляется на рентгене или УЗИ, однако процессы разрушения уже запущены; изменяется состав суставной жидкости, в результате чего ткани получают меньше питательных существ и становятся более чувствительными; повышенная нагрузка на область поражения вызывает воспаление (артрит) и боли;
- 2 стадия характеризуется активным разрушением хрящевой ткани, а по краям суставной площадки (области соприкосновения поверхностей) появляются костные шипы и наросты; в это время боли становятся привычными, а воспалительные процессы идут то сильнее, то слабее; периодически отмечаются спазмы связанных с суставом мышц;
- 3 стадия: области разрушения затрагивают практически всю поверхность хряща, суставная площадка деформирована, пострадавшая конечность отклоняется от своей оси; объем движений снижается, а связки слабеют и становятся короткими.
Некоторые специалисты выделяют также IV стадию развития артроза. Она характеризуется практически полной неподвижностью сустава.
Что такое унковертебральный артроз?
Унковертебральными называют крючкообразные выросты на поверхности позвонка. В некоторых случаях позвонки с5 с6 могут деформироваться в шейном отделе, но намного чаще, чем на каких-либо других позвонках, встречается артроз с4 с6.
Унковертебральный артроз шейного отдела – заболевание суставов шейного отдела хронического характера, которое проявляется наличием крючкообразных выростов в составе хряща, нарушающих нормальное функционирование структур головного мозга, подвижность верхних конечностей и головы из-за нарушенного кровообращения, иннервации и сдавливания тканей.
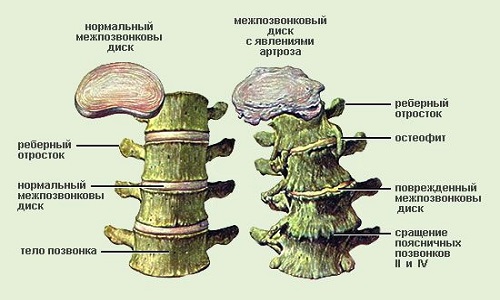
Если вначале артроз унковертебральных сочленений не приносит сильных неудобств, то в дальнейшем возможны серьезные осложнения. Онемение, затрудненный поворот головы, головокружение и головные боли должны насторожить человека и заставить его обратиться к специалисту, чтобы успеть предотвратить дистрофические изменения, которые невозможно будет излечить.
Почему возникает болезнь
Если у пациента по каким-либо причинам возникает ухудшение микроциркуляции крови и шейные позвонки получают недостаточное питание, то это часто приводит к грыжам, протрузиям или остеохондрозу. Нередко эти заболевания сопровождаются появлением остеоартроза в данной области, на уровне сегментов с3-с7. Чаще всего заболевание возникает на фоне снижения двигательной активности.
Причины болезни связаны с двумя факторами:
- Врожденные. В таком случае болезнь связана с аномальным строением позвоночника.
- Приобретенные. Унковертебральный остеоартроз суставов возникает на фоне других, сопутствующих заболеваний.
Факторы риска появления остеоартроза шейных суставов включают:
- Наличие плоскостопия. Из-за неправильной ходьбы происходит плохое перераспределение нагрузки между сегментами позвоночника. Перегружается поясничный и шейный отдел.
- Развитие остеопороза, которое связано со снижением минеральной плотности костной ткани. Если костная ткань хрупкая, пористая, то не выдерживает повседневных нагрузок, а это приводит к перегрузке суставов.
- Ранее перенесенные травмы шейного отдела позвоночника. На фоне сильных повреждений, после заживления травмы, часто развивается нестабильность, мышечная слабость и общее ухудшение функциональности шейного отдела. В большинстве случаев такое состояние приводит к отдаленным последствиям, включая отеоартроз.
- Ранее перенесенные травмы других отделов позвоночника.
- Осложнения полиомиелита.
- Избыточная масса тела. Лица, страдающие ожирением, переносят большой вес, что увеличивает нагрузку на суставы, мышцы и кости. Если опорно-двигательный аппарат не справляется с возникшими ухудшениями, то появляется остеоартроз шейных суставов.
- Сниженная двигательная активность. При возникновении гиподинамии ухудшается общее кровообращение, ослабевают мышцы, из-за чего на позвонки ложится избыточная нагрузка. Со временем суставы не выдерживают, и развивается остеоартроз.
- Неумеренные физические нагрузки. Некоторые виды спорта, занятия которыми перегружают шейный отдел позвоночника, способны травмировать суставы, что также может со временем вызвать унковертебральный остеоартроз.
- Другие сопутствующие болезни позвоночника, включающие спондилоартрит, остеохондроз.
- Нарушения в работе эндокринной системы, включающие гипертиреоз, гиперпаратиреоз.
- Метаболические нарушения.
- Минеральный дефицит. При нехватке кальция, магния и цинка кости ослабевают, что негативно сказывается на состоянии суставов.
- Снижение естественной эластичности шейных связок.
Также следует учитывать потенциальные группы риска. В этот перечень входят лица, занимающиеся сидячей работой – офисные менеджеры, учителя, работники ит-сферы. Чаще всего обнаруживают болезнь у пациентов преклонного возраста и лиц, которые профессионально занимаются спортом.
Патогенез возникновения связан с нарушением кровоснабжения межпозвоночных дисков и последующим разрушением хрящевой ткани. Со временем травмируется не только хрящ, но и окружающие его сосуды, нервы и мышцы. На начальных стадиях деформируется только хрящ, а на поздних происходит разрушение основания позвонка. Если не начать своевременную терапию, хрящевая ткань утратит эластичность, возникнет стойкий процесс кальцинирования сустава, на фоне чего начнут появляться наросты из костной ткани – остеофиты.
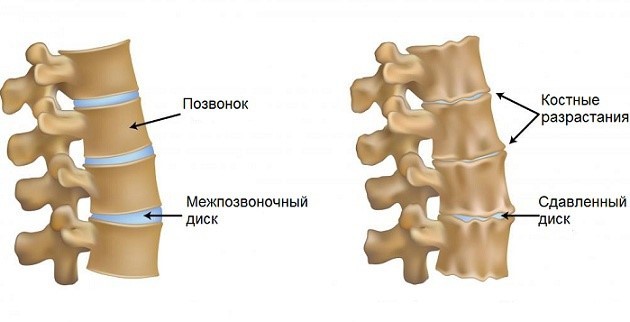 Как возникает унковертебральный артроз
Как возникает унковертебральный артроз
Эти наросты существенно ухудшают суставную подвижность, что приводит к появлению сутулости, чувству скованности. Появляется сильная деформация, а остеофиты начинают давить на нервы, что приводит к воспалению в шейных мышцах. Появляется стойкая симптоматика, напоминающая ущемление нервных корешков – головная боль, скачки давления, сильный дискомфорт в шейно-воротниковой зоне. Если вовремя выявить симптомы унковертебрального артроза, то лечение будет проходить проще.
Причины унковертебрального артроза
Причины унковертебрального артроза бывают врожденными и приобретенными.
Врожденными являются различные аномалии в развитии шейных позвонков.
Приобретенными же считаются такие состояния, как:
• травмы шейного отдела;
• вывихи головки тазобедренной кости;
• плоскостопие;
• результаты перенесенного полиомиелита;
• отсутствие активного образа жизни;
• излишний вес;
• тяжелая физическая работа.
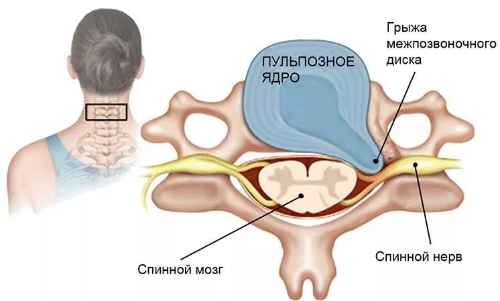
Следствием этих состояний становится смещение межпозвоночных дисков, которые, выпячиваясь назад, давят на нервные окончания; в местах соединения мелких позвонков начинают появляться костные узлы. При этом больной, пытаясь облегчить свое состояние, напрягает мышцы шеи. Возникают спазмы, которые еще более ухудшают не только движение шеей, но и общее самочувствие больного.
С точки зрения тибетской медицины в корне любого заболевания лежит возмущение доша (Слизь, Желчь, Ветер). Если какая-либо конституция находится в дисбалансе, страдают соответствующие им системы организма. Так, унковертебральный артроз возникает по причине накопления в организме холода (при возмущении Слизи) или жара (при возмущении Желчи). Сценарий развития у них абсолютно разный и лечение тоже кардинально различается. Только врач тибетской медицины может определить первопричину болезни и назначить правильное, индивидуально подобранное лечение.
Возможные осложнения
Деформирующий артроз шейного отдела лучше всего поддается лечению на начальных этапах. Оставление начальных проявлений унковертебрального артроза без внимания или несвоевременное обращение к врачу может привести к стремительному прогрессированию болезни. Помимо снижения подвижности шеи и сильной боли, которая сказывается на качестве жизни пациента, унковертебральный артроз может повлечь следующие проблемы:
-
межпозвоночная грыжа;
-
смещение позвонков;
-
компрессия спинного мозга, миелопатия, стеноз позвоночного канала;
-
множественные поражения головного мозга вследствие хронической гипоксии;
-
синдром позвоночной артерии (как следствие, ухудшение координации, слуха и зрения);
-
ишемический инсульт;
-
частые потери сознания;
-
подвывихи межпозвоночных суставов с регулярной ретравматизацией;
-
тяжелые неврологические расстройства;
-
депрессия и другие изменения в психоэмоциональной сфере.
Будьте внимательны к себе и оставайтесь здоровыми! Подробную информацию об остеоарторзе и способах его лечения вы можете найти здесь.
Вам может быть интересно:
Артроз лучезапястного суставаПосттравматический артрит — не редкость!Остеоартроз коленного суставаРеактивный артрит — болезнь молодыхАртроз челюстного сустава — сдерживая боль
ВЕСТИБУЛЯРНЫЕ НАРУШЕНИЯ.
Они проявляются в виде остро развивающихся системных головокружений; выявляется спонтанный нистагм, иногда только после специальных проб с поворотами головы в сторону и фиксацией ее в этих позах (проба Де Клейна). При этом головокружение как моносимптом может, по данным Е.В.Шмидта, расцениваться в качестве достоверного признака дисциркуляции в ВБС только в сочетании с другими признаками нарушения кровообращения в ней у больных с относительно стойким отоневрологическим симптомокомплексом. Менее известны, хотя встречаются нередко, оптико-вестибулярные расстройства. К ним относятся симптомы «колеблющейся тени» и «конвергентного головокружения», когда больные испытывают головокружения или неустойчивость при мелькании света и тени или при взгляде вниз.
Описанная триада симптомокомплексов дополнена в настоящее время другими признаками, которые в сочетании с ними также позволяют судить о недостаточности кровообращения в ВБС. К ним относится транзиторная глобальная амнезия – внезапно развивающиеся эпизоды временной утраты способности к запоминанию, закреплению в памяти новых сведений. При этом больные становятся дезориентированными во времени, месте и ситуации, что связывают с негрубым ишемическим поражением структур лимбической системы. Возможны и другие кратковременные нарушения высших корковых функций. Это различные виды зрительных агнозий с нарушением оптико-пространственного восприятия, а также элементы сенсорной и амнестической афазии в результате ишемии в дистальных корковых ветвях задней мозговой артерии.
Характерными симптомами являются приступы внезапного падения и обездвиженности без потери сознания (drop attacks), возникающие обычно при резких поворотах или запрокидывании головы. Описан синкопальный вертебральный синдром, при котором наблюдается утрата сознания и гипотония мышц при отсутствии данных, свидетельствующих об эпилепсии и других пароксизмальных состояниях. К проявлениям диэнцефальных расстройств относятся резкая общая слабость, непреодолимая сонливость, нарушения ритма сна и бодрствования, а также различные вегетативно-висцеральные расстройства, внезапные повышения АД, нарушения сердечного ритма и др.
Наличие сочетания ряда характерных симптомов позволяет с достаточной степенью вероятности остановиться на диагнозе синдрома недостаточности кровообращения в ВБС, хотя при этом обозначается лишь ишемический характер процесса и территория мозга, на которой развертываются события. Однако здесь, к сожалению, не раскрывается этиологическая и патогенетическая основа заболевания, гетерогенного по своей природе.
В основе расширенной диагностики синдрома преходящих нарушений кровообращения в ВБС может лежать неоправданное включение в него симптомов, относящихся к начальным стадиям хорошо изученного “вертеброгенного синдрома позвоночной артерии”. Начальная или ангиодистоническая стадия его определяется как синдром вертеброгенно обусловленного раздражения периваскулярного симпатического сплетения позвоночной артерии с типичными болевыми (вегеталгическим) симптомами.
Это своеобразные шейно-затылочные боли с распространением в теменную, височную области и глазницу, они сопровождаются так называемыми глазными, ушными и глоточными симптомами. При этом преобладает болевой компонент, он носит неприятно эмоционально окрашенный характер, ощущается как жжение, парестезии, чувство сдавления или распирания в глазах, ушах, глотке. Эти ощущения усиливаются при резком изменении положения головы и в неудобных позах ее, особенно после сна. Зрительные и кохлеовестибулярные симптомы также своеобразны и обычно возникают или обостряются не как изолированные симптомы, а во время приступов характерной головной боли. На определенном этапе развития заболевания позвоночника возможно присоединение к ирритативному фактору компрессионного, с симптомами недостаточности кровообращения в ВБС. Недооценка этого момента таит в себе опасность несвоевременного и неправильного лечения ишемии в области ствола мозга.
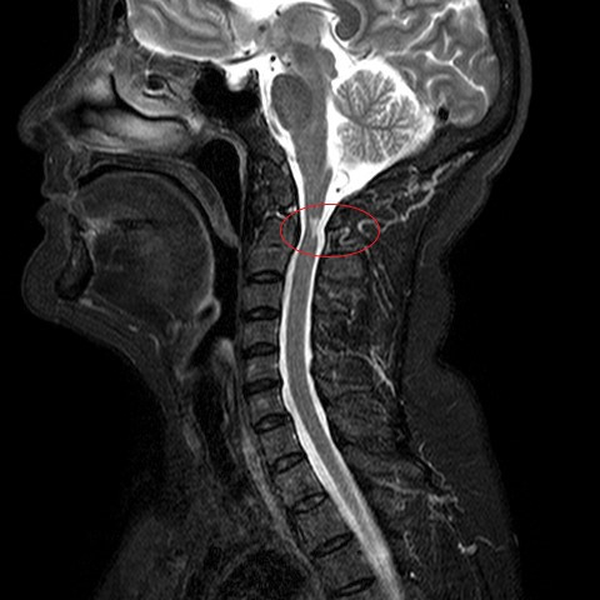
Диагностика
Для диагностики этой патологии используют ряд методик:
| Диагностический метод | Цель проведения |
|---|---|
|
Рентгенография |
Снимки наиболее информативны на 2–3 стадии, когда по краям сустава появляются наросты |
|
МРТ |
Позволяет выявить самые незначительные изменения позвоночной ткани |
|
Ангиография (рентгенологическое исследование сосудов с введением в них контрастного вещества) или УЗИ сосудов головы и шеи |
Помогают определить нарушения скорости кровотока, оценить состояние кровообращения мозга |
При признаках сдавления нервных окончаний (неврологических нарушениях) больного консультирует врач-невропатолог.
 Процедура ангиографии
Процедура ангиографии
Как лечится унковертебральный артроз
Лечить данное заболевание нужно, исходя из имеющейся информации о пациенте, и агрессивности течения болезни. На начальных этапах хорошо помогают методы физической реабилитации, включающие использование массажа, физиотерапии и лечебной физкультуры. Если болезнь прогрессирует и проявляется видимыми симптомами, пациенту потребуется медикаментозное корректирующее вмешательство. Так как артроз – это хроническое заболевание, то некоторые препараты придется употреблять до конца жизни, если патология не поддается ремиссии (пример – НПВС, хондропротекторы).
Приветствуется модификация образа жизни, ведь главная задача любого лечения – устранение агрессивного течения патологии. Пациент должен отказаться от изнурительных физических нагрузок, начать заниматься гимнастикой и наладить питание. Снижение массы тела положительно сказывается на течении болезни. В запущенных случаях, когда хрящевая ткань практически стерлась, может потребоваться хирургическое вмешательство.
Консервативные методы лечения включают проведение таких манипуляций:
Введение внутрисуставных блокад в унковертебральное пространство. Этот вариант эффективен в том случае, если нужно убрать сильное воспаление и боль, но введение системно медикаментов нежелательно из-за риска побочных эффектов у конкретного пациента. Блокаду проводят точечно, вводя смесь из медикаментов в межсуставную щель, чтобы убрать воспаление и дискомфорт. Одной блокады хватает на несколько месяцев действия. Обычно назначают комбинацию из кортикостероида длительного действия, чтобы снять воспаление (Дипроспан) и анестетика для минутного эффекта обезболивания (Новокаин, Лидокаин).
НПВС. Если боль сильная, кратковременная и сопровождается воспалением нерва, то назначают нестероидные противовоспалительные средства. Это медикаменты комплексного действия, активно устраняющие боль в течение нескольких часов. Являются относительно безопасными при кратковременном использовании. Некоторые виды НПВС подходят для длительного применения. Чтобы убрать острую боль, назначают классические обезболивающие препараты неселективного типа действия – Кетопрофен, Кетанов, Диклофенак, Индометацин. Если боль хроническая и требует постоянного приема лекарств, то назначают селективные, более безопасные лекарства. Примеры – Нимесил, Мелоксикам, Лорноксикам, Эторикоксиб или Целебрекс.
Хондропротекторы. Эти медикаменты не влияют на снижение воспалительного процесса, но обладают модифицирующим действием на организм. При длительном использовании хондропротекторов происходит их медленное и постепенное накопление в синовиальной жидкости и клетках суставной ткани – хондроцитов. Со временем от их использования может проявиться модифицирующий эффект, болезнь начнет реже беспокоить пациента
Важно учитывать отзывы лиц, принимающих такие препараты, так как не всегда хондропротекторы проявляют значимый клинический эффект.
Миорелаксанты. Эти средства предназначены для устранения сильной мышечной ригидности, которая проявляется в ответ на сильное воспаление в суставах позвонков
Когда мышцы расслабляются, боль становится слабее.
Мнение редакции
При дегенеративном заболевании шейных суставов преимущественно назначают методы консервативной терапии. Полезна модификация образа жизни и выполнение ЛФК. На нашем сайте есть много других статей, посвященных болезням опорно-двигательного аппарата.
Консервативная терапия
Для лечения спондилоартроза грудного отдела позвоночника используют следующие медицинские препараты:
- нестероидные противовоспалительные средства (НПВС). Ослабляют болевые ощущения и снимают воспаление. Могут применяться в виде мазей наружно, таблеток или уколов;
- хондропротекторы. Замедляют разрушительные процессы в хрящевой ткани, частично восстанавливая поражённые участки. Чаще применяются таблетки, но могут использоваться и внутрисуставные инъекции;
- миорелаксанты. Позволяют снять рефлекторные напряжения спинных мышц (Толперизон, Сирдалуд, Мидокалм и пр.);
- витамины группы В. Как правило, применяются уколы витаминов В1, В2 и В6. Физиотерапия при дорсартрозе способствует усилению эффектов медицинских препаратов, ускоряет выздоровление и позволяет предотвратить развитие патологии.
Наиболее эффективными при спондилоартрозе считаются следующие методы:
- массаж спины;
- электрофорез;
- упражнения лечебной гимнастики;
- тракция позвоночного столба;
- плавание;
- иглоукалывание;
- термотерапия;
- лазеротерапия.
Кроме того, пациентам рекомендуется носить специальные корсеты, которые снимают нагрузку с позвоночного столба, не позволяя болезни развиваться, и способствуют восстановлению организма.
Оперативное лечение дорсартроза назначается редко и лишь при определённых показаниях, к которым можно отнести:
- стеноз спинномозгового канала и связанные с ним парезы и параличи; тяжелые нарушения работы внутренних органов;
- нестабильность позвоночного столба;
- развитие болезни, когда традиционные методы лечения не приносят результатов.
Операция носит название «фасетэктомия» и представляет собой оперативное удаление поврежденного сустава и создание тем самым неподвижного блока. Она позволяет полностью избавить пациента от тяжелых болей, но при этом участок позвоночника становится полностью неподвижным.
Для лечения спондилоартроза грудного отдела можно применять местные компрессы с натуральными травяными настойками, медом. Отличным согревающим и терапевтическим эффектом обладают обычные пояса, сделанные из собачьей шерсти.
Наиболее действенные при спондилоартрозе методики народной медицины:
Медовый массаж. Он помогает снять болезненные ощущения
Важно использовать мед исключительно в области болевого очага, а массаж проводить полностью по всей поверхности спины, чтоб улучшить всасывание полезных веществ и усилить кровообращение. Для разогревающего массажа отлично подойдет обычное пихтовое масло
Компрессы против воспаления
Для того, чтобы приготовить самостоятельно лечебную мазь для компресса, необходимо взять: 50 измельченных, сухих шишек хмеля, одну кружку смальца. Два эти ингредиента следует хорошенько перемешать и затем настаивать на протяжении пяти — шести часов в прохладном, но теплом месте. Готовую мазь нужно нанести сначала на салфетку и потом приложить ее к месту локализации болезненного воспаления. Настойка с эвкалипта. Для этого необходимо мелко нарезать сто грамм эвкалипта, а потом залить его водкой (0,5 – 0,7 литра). Затем нужно поставить настойку в темное место. Этим лекарством следует натирать болезненное место. Настой на березовых почках. Необходимо залить березовые почки кипятком и настоять их несколько часов. Пить настой нужно вместо чая. Если настоять почки в водке, то такую настойку можно втирать в больное место.
Стадии и классификация
Унковертебральный остеоартроз с воспалением суставов Люшка обнаруживают на уровне сегментов с3-с7. Чаще всего поражаются сегментарные позвонки С4, С5, С6. Не учитывая область поражения, возникает патология следующих видов:
- Первичный унковертебральный артроз. Возникает поражение суставной ткани без явной причины. Если не находят объективных причин развития болезни, то ставят диагноз – идиопатический унковертебральный артроз.
- Вторичный унковертебральный артроз. Развивается на фоне уже имеющихся патологий или травм.
- Локализованный. Патология поражает исключительно один сустав и не переходит на другие сегменты позвоночника.
- Генерализированный. Протекает в виде полисегментного поражения позвоночника. Заболевание поражает несколько суставов одновременно.
- Деформирующий унковертебральный артроз. При этой форме болезни происходит изменение концов костей, которые контактируют с суставной сумкой. Возникает сильная боль на фоне нарушения функции сочленений.
Выделяют 4 стадии развития унковертебрального артроза:
- На начальном этапе патология характеризуется поражением хрящевой ткани без видимых повреждений. Возникают стойкие метаболические нарушения и ухудшение кровотока. У сочленения теряются защитные свойства, но болевой синдром и чувство скованности еще не возникают у пациента. На рентгенологическом снимке изменения обычно не видны. Фиксируют первую стадию с помощью УЗИ, КТ или МРТ.
- Вторая стадия характеризуется появлением нестабильности в шейном отделе. На этом этапе уже хорошо видны патологические изменения на рентгеновском снимке. Хрящевая ткань сустава становится значительно тоньше, чем была раньше. В этой ситуации у пациента возникают уже симптоматические проявления заболевания – появляется скованность, сильная боль в шее, скачки давления или головные боли. При движениях неприятные ощущения временно ослабевают. Возможно появление сопутствующих патологических последствий – выпирания фиброзного кольца, ослабевания связок.
- Третья стадия характеризуется снижением расстояния между межпозвоночными дисками в области поражения. Эти сегменты начинают сильно давить на истонченный хрящ, сосуды, нервы и мышечные ткани. Возникает сильное воспаление и боль, связанная с защемлением нервного корешка. Происходит ухудшение черепно-мозгового обращения.
- Последняя стадия – четвертая. Шея полностью обездвижена, ведь хрящ стерт. На этом этапе боли ослабевают, ведь человек уже не может поворачивать голову в стороны.
В зависимости от установленной стадии развития болезни назначают соответствующее лечение.
Виды
В зависимости от причины заболевания различают первичный и вторичный артроз. В первом случае патология возникает самостоятельно на фоне комплексного воздействия предрасполагающих факторов. Вторичная форма является следствием других заболеваний и делится на следующие группы:
- поражение суставов, возникшее вследствие нарушений обмена веществ или эндокринных заболеваний (подагра, сахарный диабет, акромегалия, гиперпаратиреоз);
- разрушение, связанное с врожденными патологиями (болезнь Педжета, врожденный вывих бедра, сколиоз, гемофилия и т.п.);
- посттравматический артроз, возникший на фоне переломов, трещин, некротических процессов или хирургических операций, а также возникший вследствие особенностей профессии.
Наиболее востребована классификация остеоартроза в зависимости от локализации патологического процесса:
- гонартроз: поражение колена, одним из разновидностей которого является паллетофеморальный артроз — разрушение сустава между бедренной костью и надколенником);
- артроз голеностопного сустава: возникает на фоне большой нагрузки и частых травм;
- артроз суставов стопы: наиболее часто страдает большой палец в месте соединения со стопой; поражение развивается на фоне подагры или вальгусной деформации;
- плечевой артроз характеризуется поражением плеча и часто встречается в молодом возрасте на фоне повышенной физической нагрузки (грузчики, спортсмены, строители);
- коксартроз: поражение тазобедренного соединения; может быть, как односторонним, так и двусторонним и является одной из частых причин инвалидности у людей старше 50 лет;
- вертебральный артроз: разрушение хрящевых дисков между позвонками, наиболее часто затрагивает шейный и поясничный отдел позвоночника;
- артроз суставов кисти: чаще всего поражаются суставы пальцев рук, патологии особенно подвержены женщины в менопаузе;
- артроз височно-нижнечелюстного сустава: встречается довольно редко, чаще всего на фоне хронического воспаления из-за нарушений прикуса или неправильного протезирования;
- артроз локтевого сустава: редкая форма заболевания, наиболее часто связанная с травмами этой области.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Анализы и диагностика
Диагностикой артроза занимается врач-ортопед. Он проводит подробный опрос пациента для выявления жалоб и анамнеза. Врач подробно расспрашивает о времени появления первых признаков и скорости их развития, перенесенных травмах и болезнях, наличии подобных проблем у родственников.
Общий анализ крови позволяет выявить воспалительный процесс, который нередко сопровождает артроз.
Основным методом диагностики является рентгенография. На снимке хорошо визуализируются следующие признаки:
- сужение суставной щели;
- изменение контуров соприкасающихся костей;
- нарушенная структура кости в пораженной зоне;
- костные разрастания (остеофиты);
- искривление оси конечности или пальца;
- подвывих сустава.
Для более детальной диагностики могут быть назначены:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- УЗИ сустава;
- артроскопия (внутреннее исследование суставной полости с помощью камеры, введенной через небольшой прокол);
- сцинтиграфия (оценка состояния костей и обмена веществ в них с помощью введения радиофармацевтических препаратов).
При подозрении на вторичный характер заболевания назначаются соответствующие анализы и консультации узких специалистов.
Клиническая картина
Клиническая симптоматика спондилоартроза обусловлена возникновением компрессионного, рефлекторного и фасеточного синдрома.
Ведущим клиническим проявлением спондилоартроза считается возникновение болевых ощущений различной интенсивности в пораженном отделе позвоночника при движении, изменении позы, и проходящих или значительно уменьшающихся в спокойном состоянии.
Прогрессирование заболевания характеризуется появлением скованности по утрам, которая может длиться от 20-ти минут до 1-го часа.
Развитие спондилоартроза в шейном отделе позвоночника характеризуется болями постоянного или преходящего характера в области шеи, затылке, распространяющимися в плечи и/или лопаточные области. Выраженность болевых ощущений зависит от интенсивности и объема движений в шейном отделе и может уменьшаться или прекращаться в покое или определенном положении головы. Прогрессирование заболевания может привести к нарушению зрения, появлению шума в ушах, головокружениям, нестабильности артериального давления и равновесия.
Спондилоартроз грудного отдел позвоночника возникает относительно реже и характеризуется возникновением болей при наклонах, поворотах туловища. Боль в покое может исчезать или значительно уменьшаться. В случае прогрессирования заболевания в патологический процесс вовлекаются симпатические нервные стволы, возникают межлопаточные симпаталгии (жжение, неутихающие боли в межлопаточной области различной степени выраженности, скованность по утрам).
В случаях поражения межпозвонковых суставов поясничного отдела позвоночника пациент предъявляет жалобы на скованность по утрам, уменьшающуюся после проведения кратковременной разминки, растирания поясничной области. Боль в поясничном отделе может ассоциироваться с физической нагрузкой, переменой погоды. В течение дня болевые ощущения могут нарастать и уменьшаться/исчезать в положении лежа на ровной жесткой поверхности и согнутых в коленных и тазобедренных суставах ногах.
Симптомы
Симптомы артроза практически не зависят от его причины и локализации, поскольку изменения в суставах идут по одинаковому сценарию. Заболевание развивается постепенно и начинает проявлять себя, уже когда хрящи довольно серьезно повреждены.
Одним из первых признаков неблагополучия служит хруст в проблемной области при движении. Чаще всего он встречается при поражении колена или плеча. Одновременно человек может почувствовать небольшое снижение подвижности после длительного бездействия, например, в утренние часы.
На вопрос, какие симптомы появились при артрозе, большинство пациентов первым делом называет боль. Сначала незначительная и слабая, постепенно она набирает силу, не давая нормально двигаться. В зависимости от стадии и локализации патологии, человек может ощущать:
- стартовые боли: возникают при первых движениях после длительного бездействия сустава и связаны с образованием на поверхности хряща тонкой пленки из разрушенной ткани; после начала работы пленка смещается, и дискомфорт исчезает;
- боль при длительной физической нагрузке (стоянии, ходьбе, беге и т.п.): появляются за счет снижения амортизирующих свойств сустава;
- погодные боли: провоцируются низкой температурой, влажностью, перепадами атмосферного давления;
- ночные боли: связаны с венозным застоем и повышением давления крови внутри костей;
- блокады сустава: резкая, сильная боль, связанная с ущемлением кусочка хряща или кости, находящегося в полости сустава.
По мере развития артроза симптомы становятся более заметными, пациент отмечает следующие признаки:
- нарастание утренней скованности;
- усиление и увеличение длительности боли;
- снижение подвижности;
- деформация сустава за счет костных разрастаний;
- деформация костей и окружающих тканей: процесс хорошо заметен на конечностях и пальцах рук, которые становятся заметно искривленными.
При присоединении воспаления пораженная область отекает, краснеет и становится горячей на ощупь. Надавливание на нее вызывает резкое усиление боли.
Симптомы артроза ВНЧС
Артроз ВНЧС обладает рядом наиболее типичных и стандартных симптомов:
- Сильна боль в суставах
- Ограниченная амплитуда движения нижней челюсти
- Появление специфического хруста в челюсти
- Наличие различных воспалительных процессов
Болевой синдром – это самый главный и самый неприятный синдром артроза ВНЧС, возникающий уже на начальной стадии заболевания. Есть люди, у которых боль отмечается только если напряжен челюстной сустав, однако у большинства она носит постоянный ноющий и тупой характер. Утром пациент может заметить Скованность в челюсти. Нередко пережевывание пищи осуществляется только на одной стороне, так как любые действия на другой вызывают сильную боль. Из-за такого перекоса нижнечелюстной сустав смещается еще сильнее, что усугубляет ситуацию. Также очень часто происходит расшатывание зубов или зубных протезов.
Полностью оценить дистрофические процессы во рту может только врач после тщательного обследования. Это можно частично сделать и при визуальном осмотре – врачу о многом скажет достаточно выраженная асимметрия лица из-за смещения челюсти и похрустывания сустава, указывающие уже на прогрессирующий артроз.
Перед тем, как назначить лечения, врач не только визуально осматривает ротовую полость – он проводит рентгенографию, электромиографию и мангнитно-резонансную томографию. Все эти методы исследования позволяют точно поставить диагноз, определить масштаб поражения и точно выбрать метод лечения.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей