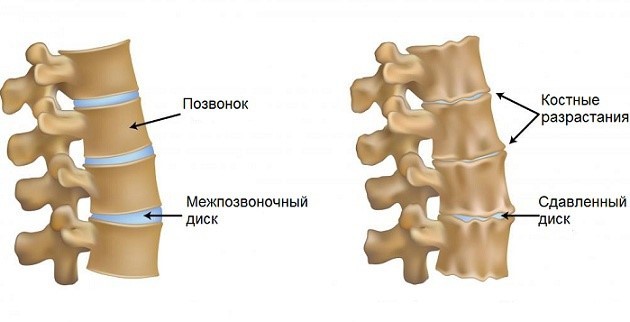
Лордоз шейного отдела позвоночника: виды, симптомы и лечение
Содержание:
- Крестец
- ЛФК после удаления грыжи
- Устройство шейного отдела позвоночника человека
- Что делать при болях позвоночника, или основные принципы остеопатии
- Анатомия по-китайски
- Обследование пояснично-крестцового отдела
- Врачи, выполняющие КТ позвоночника:
- Услуги КТ-диагностики в ЦЭЛТ
- Лечение
- Осложнения
- Позвонки
- Остеохондроз
- Функции позвоночника человека
- На что необходимо обратить внимание после операции?
- Профилактика и лечение шейного остеохондроза
- Механика заболевания. Стадии остеохондроза
- Когда необходима операция по замене тела позвонка?
- Противопоказания к ЛФК при остеохондрозе
- Типы и степени смещений
- Какие заболевания показывает МРТ шейного отдела позвоночника?
Крестец
Крестец
Хоть крестец и называют костью, на самом деле это 5 сросшихся косточек. Он имеет вид треугольника, боковыми поверхностями соединяется с подвздошными костями, образуя тазовое кольцо. Отличительная черта позвонков крестцового отдела в том, что срослись они абсолютно неподвижно. Также между ними отсутствуют диски. Благодаря этому крайне редко бывает смещение позвоночника в крестце.
Большую роль состояние крестца играет у беременных женщин. Так как на последних месяцах смещается центр тяжести, а тазовые кости расходятся. Это приводит к повышенной нагрузке на крестцовый и поясничный отделы.
ЛФК после удаления грыжи
Чтобы нормально восстановиться после удаления грыжи позвоночника, без лечебной физкультуры не обойтись. Реабилитация проходит в несколько этапов:
- Первые две недели после операции. Пациент пребывает в больнице, должен носить корсет, пройти медикаментозное лечение. Вставать можно на 2-3 день, сидеть не рекомендуется. Запрещено поднимать вес больше 3-5 кг, нельзя делать массаж.
- 2-6 недели. Пациента выписывают из больницы. Он должен ходить в клинику на физиотерапевтические процедуры. Долго сидеть и стоять еще нельзя. Тяжести не больше 8 кг.
- 1,5-2 мес. после операции. Лечащий врач назначает ЛФК, массаж.
- 2-6 мес. Доктор разрешает увеличить нагрузку при выполнении ЛФК. Поднимать тяжести и переутомляться еще нельзя.
- После 6 мес. Надо пройти курс ЛФК на специальных тренажерах.
Таким образом, после операции больной первые две недели почти неподвижен. За это время мышцы слабнут, слегка атрофируются. Информацию, когда начинать лечебную гимнастику, скажет врач. Обычно ЛФК назначают с 6 недели после операции. Занятия в это время такие же, как и при лечении грыжи, зависят от локализации протрузии. Но увеличивать нагрузку можно только по решению врача.
О всех методах лечения грыж читайте в нашей статье «Лечение межпозвоночной грыжи».
Когда нельзя упражнения делать после удаления
ЛФК после удаления грыжи должен назначить врач, а пациент – в точности соблюдать его инструкции.
В первое время после операции нужно носить корсет, который способствуют заживлению швов. В это время запрещены любые нагрузки. Вес до 5 кг можно поднимать только с корсетом. Активные упражнения под запретом, в т.ч. резкие скручивающие движения.
Через 2 недели после операции пациента выписывают из больницы, но в это время ЛФК еще под запретом. Только минимум через 1,5 мес. (к этому моменту швы затягиваются) и после обследования у врача можно начинать делать упражнения.
Лучшие упражнения
Врач назначает ЛФК, исходя из клинической картины. Занятия возможны только под присмотром специалиста. Основные усилия направлены на укрепление мышечной массы, восстановление работы прооперированной части позвоночника. Если состояние пациента позволяет, ему рекомендуют «Полукобру», «Кобру», «Кошку», поворотам и наклонам головы, затем переходят к более сложной гимнастике.
Через 6 месяцев после операции реабилитолог назначает работу на тренажерах. При необходимости пациент проходит тесты, на основании которых компьютер разрабатывает программу занятий. Больной занимается на компьютеризованных установках, которые:
- тестируют состояние пациента во время занятий, что позволяет вовремя корректировать программу;
- измеряют и рассчитывают мускульную силу, амплитуду движений больного;
- контролируют занятие, исключая возможность травмирования позвоночного столба.
Первые занятия ЛФК после операции должны проводиться только под наблюдением врача
Когда основная реабилитация закончится, пациенту надо ходить на групповые занятия по лечебной гимнастике. Если такой возможности нет, он может делать упражнения дома с учетом рекомендаций реабилитолога и инструктора по ЛФК.
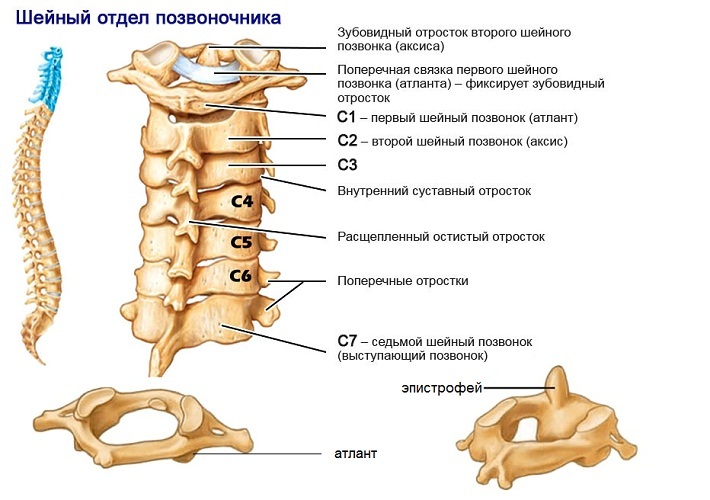
Устройство шейного отдела позвоночника человека
начинается с атланта и эпистофея. Так называют первые 2 шейных позвонка. Первый из них выглядит как тело с отростками. Ими он крепится к затылку. У второго есть особый зубовидный отросток, который с помощью связок соединяется с невральным кольцом атланта. Именно они обеспечивают высокую подвижность шеи. Но из-за этого указанный участок наиболее подвержен повреждениям.
Выясняя, сколько шейных позвонков у человека, важно понимать, что не все они несут такую нагрузку, как атлант и эпистофей. Хотя все они обеспечивают мозговое кровообращение, работу голосовых связок, глаз, губ, щитовидной железы, гипофиза, ушей, плеч, локтей. Шейные сегменты отвечают за повороты, наклоны и другие движения головой
Шейные сегменты отвечают за повороты, наклоны и другие движения головой.
Многим становится интересно, сколько позвонков в шейном отделе у человека обеспечивают функционирование такого количества важных органов. Их всего 7. Повреждения любого их них могут стать причиной развития таких заболеваний, как артроз, дорсопатия, спондилез, сколиоз, остеохондроз.
Шейный отдел состоит из семи шейных позвонков. Он является самым подвижным и эластичным, благодаря чему человек может совершать разнообразные движения головой: вращать ее, наклонять, поворачивать на значительный градус, поднимать вверх, опускать вниз. Но он не испытывает такую большую нагрузку, как другие отделы позвоночника человека, поэтому шейные позвонки имеют короткие суставные отростки с плоскими поверхностями и сравнительно небольшие размеры.
- Самый первый, удерживающий основание черепа, наподобие Атланта, что держит небесный свод, так и называется – атлант. Это большой позвонок, соединенный двумя суставами с затылочной костью, и образующий с ней подвижное сочленение.
- Второй шейный позвонок – эпистрофей, практически входит в атлант своим зубовидным, направленным вверх отростком, обеспечивает вращательную функцию голове.
- 3-6 шейные позвонки имеют схожую форму, их остистые отростки короткие, раздвоенные на конце. Седьмой шейный позвонок имеет отличие в строении от предыдущих — у него более выраженный и выступающий остистый отросток, который легко прощупывается и даже просматривается визуально.
Что делать при болях позвоночника, или основные принципы остеопатии
Остеопатия — направление клинической восстановительной медицины. В ее основе лежит стремление к нормализации работы всех структур организма (опорно-двигательного аппарата, внутренних биологических структур) щадящими ручными методами. При внешнем сходстве лечение в остеопатии принципиально отличается от приемов мануальных терапевтов комплексным подходом к вопросам коррекции организма
Важное значение придается идее восприятия организма как единой системы, способной к саморегуляции. Восстановительные процессы запускаются особым точечным стимулированием
Идея о том, что биологическая система способна к самовосстановлению, приобрела актуальность в начале ХХ века. Американский хирург Эндрю Стилл разработал собственную теорию исцеления больных. В 1910 году в своей книге доктор Стилл писал о том, что остеопатия – священная наука, т.к. ее исцеляющая сила дается самой природой.
Спинной хребет — опора и основа организма. Лечение этого элемента целостной структуры возможно только в комплексе с общим восстановлением.
На первых этапах избавление от боли в шейном отделе нездорового позвоночника заключается в ликвидации неприятных ощущений, уменьшении чувствительности
Для дальнейшего положительного движения важно разобраться в истоках нарушений. Как сказал Гиппократ: «Лечить надо не болезнь, а больного»
Блокировка боли и чувства дискомфорта позвоночника в уязвимом шейном отделе должна быть направлена не на пораженный участок, а на поиск коренной проблемы и стимулирование самовосстановления. Если не выявить глубинные причины боли в области шеи и дегенеративных изменений тканей, боль вернется снова.
Анатомия по-китайски
Ещё за несколько тысяч лет до того, как человечество изобрело рентгенографию, китайские медики уже знали о связи между внутренними органами человека и позвоночником.
Если основываться на теории акупунктуры, то главное знание, которое мы получили от древних китайцев – это знание о биоактивных точках, которые имеют прямое влияние на внутренние органы. Эти точки находятся около позвоночника.
В зависимости от локализации болей можно говорить о самом заболевании. Чтобы от него вылечиться, нужно воздействовать на больную точку. Этого можно достичь с помощью рук (массажа) или же различных средств (например, специальных иголок).
Видео — Иглорефлексотерапия
Представления китайских медиков того времени о связи между внутренними органами и позвонками полностью схожи с картой сегментарной иннервации, которой располагают современные врачи.
Более того, китайские ученые ещё в древности пришли к выводу о том, что эмоции влияют на физическое состояние. Они смогли создать систему выявления заболеваний на основе эмоций. Главный акцент строится на том, какая эмоциональная составляющая вредит тому или иному органу.
Таблица № 3. Китайская карта здоровья.
| Место | Орган(ы) | Симптомы | Эмоция как первопричина |
|---|---|---|---|
| Третий грудной позвонок | Легкие | Нарушения дыхания | Грусть |
| Четвёртый и пятый грудные позвонки | Сердце | Болевые ощущения | Ярость, агрессия |
| Девятый и десятый грудные позвонки | Печень и желчный пузырь | Дискомфорт и боль | Злоба, желчность |
| Одиннадцатый грудной позвонок | Селезенка | Ухудшение работы | Сомнение, угнетение, депрессия |
| Второй поясничный позвонок | Почки | Нарушение функционирования | Страх |
Современная медицина на научной основе полностью подтверждает все те знания, которыми поделились с нами китайские учёные древних времён.
Обследование пояснично-крестцового отдела
Компьютерная томография показана и для диагностики самых разных болезней поясничного и крестцового отдела. Высокая детализация позволяет заметить начинающиеся изменения и своевременно начать лечение.
Показания для проведения КТ пояснично-крестцового отдела:
- Инфекционные заболевания.
- Травматическое поражение позвоночника.
- Боли при отсутствии явной причины.
- Нарушений функций органов таза.
- Парезы нижних конечностей.
- .
Также обследование потребуется при подготовке к сложным операциям по устранению искривления или по замене позвонков.
Врачи, выполняющие КТ позвоночника:
Сюбаев Роман Борисович
Врач — рентгенолог
Стаж 18 лет
Записаться на прием
Червоненко Светлана Владимировна
Врач-рентгенолог
Записаться на прием
Филиппов Василий Васильевич
Врач-рентгенолог
Стаж 40 лет
Записаться на прием
В связи с тем, что КТ – это технически сложный и достаточно новый вид исследования, у пациентов часто возникает много вопросов. Нужно не стесняться задавать их лечащему врач или специалисту, который проводит обследование. Чем увереннее чувствует себя пациент, тем быстрее пройдет обследование.
Услуги КТ-диагностики в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| КТ коронарных артерий | 16 000 |
| КТ костей таза | 7 500 |
| КТ органов грудной клетки | 7 500 |
- КТ органов грудной клетки
- КТ молочных желёз
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.
Осложнения
Последствия смещения позвонков могут быть очень серьёзными, особенно если своевременно не обратиться за профессиональной медицинской помощью. Осложнения связаны с тем, в каком именно отделе находится смещённый позвонок.
Так, если пострадал шейный позвонок, больной страдает от следующих последствий:
- головные боли;
- бессонница;
- нарушения слуха;
- частные головокружения и обмороки;
- ухудшение зрения;
- заболевания щитовидной железы;
- хрипота.
При нарушениях в грудном отделе возникают следующие осложнения:
- затруднённое дыхание;
- кашель;
- нарушения работы сердца;
- частые бронхиты и простуды;
- патологии печени;
- частые изжоги;
- ревматизм.
Если смещение произошло в поясничном отделе, из-за осложнений страдают половая система и кишечник. У больного начинаются:
МРТ позвоночника
Стоимость: 16 000 руб.
Подробнее
- судороги;
- колиты;
- нарушения менструального цикла (у женщин);
- импотенция (у мужчин);
- болевые ощущения в коленях;
- поносы или запоры;
- ощущение слабости в нижних конечностях, частые судороги.
Позвонки
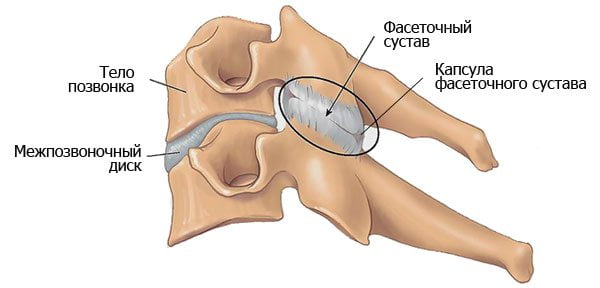
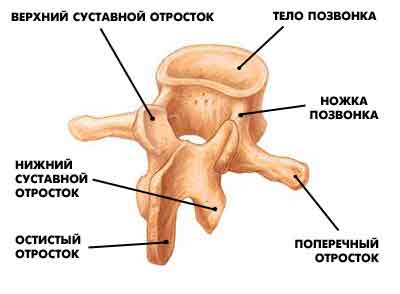 Позвонки — это кости, которые формируют позвоночный столб. Передняя часть позвонка имеет цилиндрическую форму и носит название тела позвонка. Тело позвонка несет основную опорную нагрузку, так как наш вес в основном распределяется на переднюю часть позвоночника. Сзади от тела позвонка в виде полукольца располагается дужка позвонка с несколькими отростками. Тело и дужка позвонка формируют позвонковое отверстие. В позвоночном столбе соответственно позвонковые отверстия расположены друг над другом, формируя позвоночный канал. В позвоночном канале расположен спинной мозг, кровеносные сосуды, нервные корешки, жировая клетчатка.
Позвонки — это кости, которые формируют позвоночный столб. Передняя часть позвонка имеет цилиндрическую форму и носит название тела позвонка. Тело позвонка несет основную опорную нагрузку, так как наш вес в основном распределяется на переднюю часть позвоночника. Сзади от тела позвонка в виде полукольца располагается дужка позвонка с несколькими отростками. Тело и дужка позвонка формируют позвонковое отверстие. В позвоночном столбе соответственно позвонковые отверстия расположены друг над другом, формируя позвоночный канал. В позвоночном канале расположен спинной мозг, кровеносные сосуды, нервные корешки, жировая клетчатка.
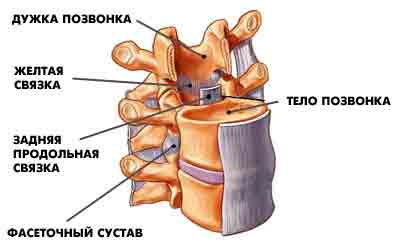 Позвоночный канал образован не только телами и дужками позвонков, но и связками. Наиболее важными связками являются задняя продольная и желтая связки. Задняя продольная связка в виде тяжа соединяет все тела позвонков сзади, а желтая связка соединяет соседние дуги позвонков. Она имеет желтый пигмент, от чего и получила свое название. При разрушении межпозвонковых дисков и суставов связки стремятся компенсировать повышенную патологическую подвижность позвонков (нестабильность), в результате чего происходит гипертрофия связок. Этот процесс ведет к уменьшению просвета позвоночного канала, в этом случае даже маленькие грыжи или костные наросты (остеофиты) могут сдавливать спинной мозг и корешки.
Позвоночный канал образован не только телами и дужками позвонков, но и связками. Наиболее важными связками являются задняя продольная и желтая связки. Задняя продольная связка в виде тяжа соединяет все тела позвонков сзади, а желтая связка соединяет соседние дуги позвонков. Она имеет желтый пигмент, от чего и получила свое название. При разрушении межпозвонковых дисков и суставов связки стремятся компенсировать повышенную патологическую подвижность позвонков (нестабильность), в результате чего происходит гипертрофия связок. Этот процесс ведет к уменьшению просвета позвоночного канала, в этом случае даже маленькие грыжи или костные наросты (остеофиты) могут сдавливать спинной мозг и корешки.
Такое состояние получило название стеноза позвоночного канала (гиперссылка на стеноз позвоночного канала на позвоночном уровне). Для расширения позвоночного канала производится операция декомпрессии нервных структур.
От дужки позвонка отходят семь отростков: непарный остистый отросток и парные поперечные, верхние и нижние суставные отростки. Остистые и поперечные отростки являются местом прикрепления связок и мышц, суставные отростки участвуют в формировании фасеточных суставов. Дужка позвонка прикрепляется к телу позвонка при помощи ножки позвонка.
Позвонки по строению относятся к губчатым костям и состоят из плотного наружного кортикального слоя и внутреннего губчатого слоя. Действительно, губчатый слой напоминает костную губку, так как состоит из отдельных костных балок. Между костными балками расположены ячейки, заполненные красным костным мозгом.
Остеохондроз
Остеохондрозом называют разрушение структуры межпозвоночных суставов и дисков (фиброзных колец). Последствия патологии весьма плачевны: от нарушения координации движения до повреждения нервов, которые соединяют внутренние органы человека со спинным мозгом.
Важно! Спинномозговые нервы контролируют работу речевого аппарата и верхнего плечевого пояса. При их разрушении страдают зрение и слух
Стадии остеохондроза
Врачи условно делят остеохондроз на стадии исходя и размера разрушения межпозвонковых дисков и самого позвоночника:
- слабые защемления вследствие нарушения структуры ткани хряща — первая (начальная) стадия;
- протрузия диска (микротрещины, снижение эластичности и плотности ткани), ведущая к усиленному давлению на сосуды и нервные корешки, питающие спинной и головной мозг — вторая (средняя) стадия;
- появление грыжи из-за разрыва фиброзного кольца и сдвига сердцевины наружу — третья стадия.
На заметку! Если не выявить заболевание вовремя, это чревато абсолютным распадом кольца и заменой хрящевой ткани соединительной (менее прочной и плотной) тканью. Такие последствия часто становятся причиной срастания позвонков!
Третья стадия болезни — наиболее опасна, поскольку страдают органы чувств.
Симптомы остеохондроза
Врачи редко ошибаются с постановкой диагноза «остеохондроз», поскольку симптомы достаточно четко выражены. Особенно это касается шейного отдела позвоночника — здесь каждый нервный отросток «отвечает» за свою часть работы:
- Снижение зрения, расплывчатость изображения, затуманивание — результат нарушения кровотока в позвоночных артериях. Однако в данном случае с постановкой диагноза следует быть осторожным: глаза дополнительно питаются из сонных артерий, поэтому следует исключить проблемы в указанной зоне.
- Перепады артериального давления — проблемы с деятельностью продолговатого мозга, питающегося с помощью артерий позвоночного столба. Отметим, что защемление нервных окончаний в районе первых двух позвонков случается не часто.
- Внезапные обмороки чаще всего вызваны спазмированием артерий и нехваткой кислорода в области головного мозга либо спазмированием мышц вследствие сужения и защемления крупных кровеносных магистралей.
- Шум в ушах часто служит сигналом о нарушении кровообращения вестибулярного аппарата. Сжимание сосудов под 4-ым позвонком несомненно приведет к нарушению равновесия и работы внутреннего уха. Игнорирование симптома способно стать причиной потери слуха.
- Тошнота и рвота может сигнализировать о поражении нервов, идущих к внутреннему уху. Наблюдается потеря координации, а частая рвота приводит к обезвоживанию организма.
- Нарушение глотательного рефлекса — явная причина усиленного давления на нерв под 4 и 5 позвонками (эти нервные отростки соединены с аденоидами и глоткой).
- Спазмы дыхания — нарушение работы диафрагменного нерва, расположенного в шейном сплетении. В момент раздражения нерва дыхание становится частым и поверхностным, диагностируется кислородное голодание головного мозга. Человек либо падает в обморок, либо ощущает общую слабость, панику.
Боль в шее с отдачей в зону затылка — сигнал о зажатии нерва 6-го, а болезненные ощущения, отдающие в локоть и плечо указывают на воспаление внутри 7-го позвонка.Остеохондроз – заболевание, встречающееся достаточно часто и его симптомы достаточные, для того, чтобы диагностировать патологию быстро и правильно. Однако, для большей гарантии советуем проводить обследования с помощью МРТ (магниторезонансной томографии).
Лечение остеохондроза шейного отдела в центрах Бубновского
В Центре доктора Бубновского мы лечим остеохондроз и других заболеваний опорно-двигательного аппарата с помощью методики кинезитерапия, которая подразумевает снятие осевой нагрузки с позвоночника и суставов с помощью специальных упражнений.
Функции позвоночника человека
- Опорная. Позвоночный столб – остов всего организма. Хотя опорные функции ложатся также на мышцы и связки, треть веса приходится именно на позвоночник. В итоге вес распределяется на тазовые кости и нижние конечности.
- Защитная. Спинной мозг – составная часть центральной нервной системы, отвечающая за двигательную активность и чувствительность всех систем организма. Располагаясь в позвоночном канале, спинной мозг надежно защищен несколькими костными оболочками, укреплен связочным аппаратом и хрящевой тканью межпозвоночных пластин.
- Двигательная. Гелеобразная составляющая позвоночных дисков наделяет крепкие кости скелета гибкостью. Это качество даёт человеку возможность двигаться легко – без дискомфорта совершать повороты, наклоны.
- Амортизационная. Физиологические изгибы позвоночного столба позволяют пружинить телу при ходьбе и беге, автоматически снимая динамическую нагрузку. Амортизация основы скелета происходит за счёт противоположного опоре давления. Помогает в осуществлении функции и развитый мышечный корсет.
На что необходимо обратить внимание после операции?
После операции позвоночник должен находится в состоянии покоя. Избегайте резких движений. В течении 2-3 дней на шею одевается шина-воротник Шанца — мягкий и упругий фиксатор анатомической формы, ограничивающий вращения головы до 30°. В зависимости от медицинских показаний Вам назначается мануальная терапия для устранения функциональных нарушений двигательного аппарата, которую будет проводить опытный физиотерапевт. Снимать швы не нужно, так как во время операции используются специальные рассасывающиеся нити. Поэтому принять душ разрешается уже на 7 день после вмешательства.
- Стационарное лечение: 4 дня
- Рекомендуемое время пребывания в клинике: 10-14 дней
- Возможное возвращение домой: через 7 дней
- Рекомендуемый обратный полет: через 14 дней
- Когда разрешается принять душ: через 7 дней
- Когда снимаются швы: нет необходимости (рассасывающиеся нити)
- Когда можно снова водить автомобиль: через 2 недели
- Амбулаторная физиотерапия: 2 недели
Профилактика и лечение шейного остеохондроза
Шейный стеохондроз – заболевание, при котором каждый человек находится в зоне риска. Не стоит думать, что именно Вас он обойдет стороной. Если у Вас еще не обнаружилось симптомов шейного остеохондроза – самое время подумать о профилактике.
- У людей, ведущих малоподвижный образ жизни часто нарушается питание межпозвонковых дисков, что и приводит к его обезвоживанию – следовательно – больше двигайтесь.
- Люди, имеющие вредные привычки, чаще страдают от заболеваний позвоночника и причина тому – обезвоживание организма – пейте больше воды и по возможности переходите на здоровый образ жизни.
- Отжимания, подтягивания, гантели и фитнес раз в неделю – это не здоровый образ жизни, извините. Чтобы подарить своему позвоночнику полезную для него нагрузку, необходимо делать специальную гимнастику для позвоночника. Ежедневно.
- У людей, не умеющих правильно держать свое тело в пространстве, часто возникают искривления позвоночника, что также пагубно влияет на межпозвонковые диски. – Следите за тем как Вы стоите в очереди или сидите на совещании…
Лечение шейного остеохондроза такой же сложный процесс, как и сам остеохондроз. К нему, к большому сожалению, неприменимы два основных принципа: «Само пройдет» и «Все равно не лечится». Это заболевание само не пройдет, а в отсутствие лечения превратит позвоночник своего счастливого обладателя в руины.
В лечении шейного остеохондроза важно не упустить самое начало болезни, когда все еще поправимо и можно обойтись «малой кровью». Около половины совсем молодых людей вплотную знакомятся с первыми симптомами шейного остеохондроза, а к 40 годам уже практически все знают о них не понаслышке
Записаться на прием к главврачу вертеброневрологу нашей клиники вы можете по телефонам 8 (903)722-62-21, 8 (499) 610-02-10 или оставив заявку на нашем сайте.
Три причины записаться к главврачу вертеброневрологу
1. Это быстро
2. Это легко
3. Отложить = забросить
Механика заболевания. Стадии остеохондроза
В шейном, грудном и поясничном отделах позвоночника между телами позвонков расположены межпозвонковые диски. Межпозвонковый диск состоит из студенистого ядра – особого хряща и воды, и фиброзного кольца, представляющего из себя более плотный хрящ. Основная функция межпозвонкового диска – амортизация. При недостаточном количестве жидкости в ядре, диск не может правильно выполнять эту функцию, возникает остеохондроз шейного отдела или других отделов позвоночника.
При описании стадий шейного или других видов остеохондроза принято пользоваться классификацией нейрохирурга А.И. Осна, предложенной в 1971 году.
1 стадия остеохондроза
Теряя воду, межпозвонковый диск становится менее упругим и эластичным, но он все еще вынужден принимать на себя те же нагрузки, что и раньше. В результате высота диска снижается, диск расплющивается, появляются выпячивания.
2 стадия остеохондроза
При продолжении патологического воздействия, в фиброзном кольце межпозвонкового диска могут возникать трещины. Из-за снижения высоты межпозвонкового диска возникает нестабильность всего сегмента.
3 стадия остеохондроза
Происходит полный разрыв фиброзного кольца, через который частично вытекает более жидкое ядро (грыжа межпозвонкового диска).
Чаще всего такие изменения ведут к симптомам шейного остеохондроза. Менее всего подвержен образованию грыж грудной отдел, где даже при патологии межпозвонковых дисков часть нагрузки принимают на себя грудина и ребра.
Протрузия или грыжа межпозвонкового диска может воздействовать на корешки спинномозговых нервов, вызывая боль, воспаление, отек и нарушение проводимости в нервных волокнах.
4 стадия остеохондроза
Не испытывая сопротивления со стороны поврежденного межпозвонкового диска, тела соседних позвонков сближаются. Возникают нарушения в межпозвонковых суставах (спондилоартроз), позвонки могут скручиваться или сдвигаться относительно друг друга (спондилолистез).
На этом этапе в дело вступают компенсаторные силы организма. Чтобы снять нагрузку с поврежденного диска, сам позвонок уплощается, вырастает в ширину, увеличивая свою площадь. Кроме того, разрушенная ткань фиброзного кольца может частично заменяться костной.
В некоторых случаях эти процессы могут снизить болевые ощущения, но часто разрастания позвонков еще больше сужают спинномозговые отверстия и пережимают нерв.
Когда необходима операция по замене тела позвонка?
Какие причины (кроме травм и несчастных случаев) могут привести к тому, что нам придется серьезно задуматься о замене тела позвонка, или даже о том, что замена безальтернативно необходима?
Например, опухоль может быть таким триггером. Спинальные опухоли — это те опухоли, которые растут в области позвоночного канала. Опухоли могут поражать и разрушать позвонок. Это приводит к нестабильности позвоночника и к сильной боли. Опухоли могут влиять на функции спинного мозга и вызывать неврологические сбои. Если опухоли не лечить, они приводят к постоянному повреждению спинного мозга, в самом худшем случае результатом является поперечный паралич. Большинство опухолей (около 50%) мы находим в области грудного отдела позвоночника, остальные опухоли развиваются в области шейного и поясничного отделов. Всякий раз, когда вы чувствуете боль в этих областях, вы должны обратиться к специалисту. Самая большая срочность существует, когда уже присутствуют расстройства чувствительности.
Инфекции, воспаление на позвоночнике (специальный термин для этого — спондилит), также могут быть причинами операции по замене тела позвонка. Спондилит не очень распространен, но вы должны быть бдительны в любом случае, если вы чувствуете боль в области шеи, груди или поясницы, которая «стреляет» в шею, руки и ноги. Сигналом тревоги также считаются повышенные температуры и ночная потливость. В этом случае позвонок неустойчивый и часто ломается.
Остеопороз — это заболевание, от которого преимущественно страдают пожилые люди (особенно это касается женщин, у них разрушение костной массы начинается раньше, чем у мужчин). Мы знаем, что плотность костей уменьшается с возрастом. Для определения плотности костной ткани существуют особые показатели, и если они ниже нормы, мы говорим об остеопорозе. Если кости уже не так сильны, дело может дойти до так называемого остеопорозного перелома, и в конце концов до замены позвонка.
Переломы позвонков различной причины являются наиболее распространенным показанием для замены тела позвонка. Как уже упоминалось, переломы позвонков могут возникать при опухолях позвоночника, воспалении и остеопорозе.
Противопоказания к ЛФК при остеохондрозе
Нельзя выполнять упражнения при острой фазе остеохондроза. Недопустимо выполнять их через боль.
Выполняйте движения медленно, не делайте резких движений.
Помните, что если у вас шейный остеохондроз, нельзя делать круговые движения головой. Также не стоит запрокидывать голову назад.
Не соблазняйтесь на рекламу устройств для вытяжения шейных позвонков. Без консультации специалиста подобные устройства применять небезопасно
Простая неосторожность может вызвать серьезные травмы.
Если у вас обнаружили межпозвоночные грыжи, недопустимо выполнять эти и другие упражнения без консультации врача!
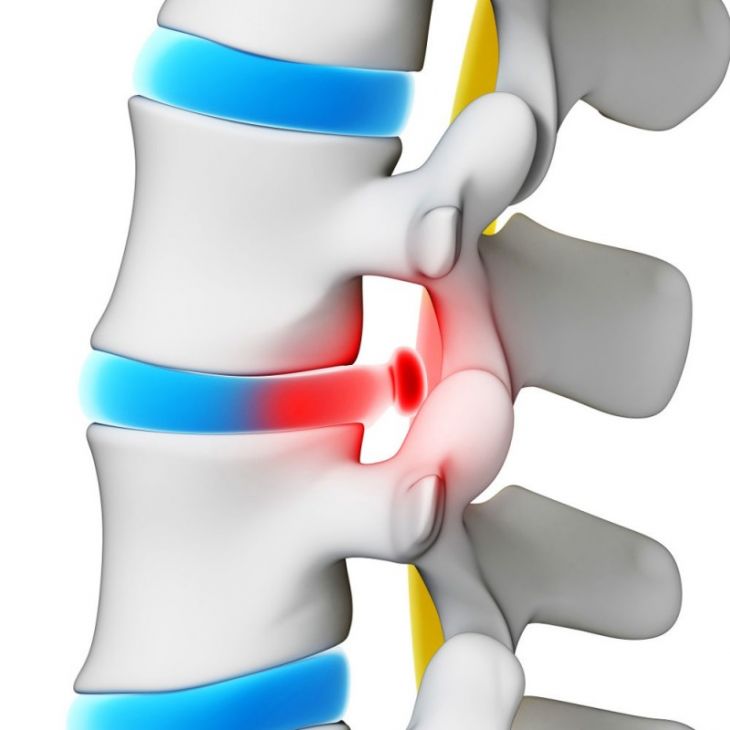
Типы и степени смещений
В зависимости от направленности смещения принято выделять:
- вентролистез ― смещения передней направленности;
- ретролистез ― смещения задней направленности.
В зависимости от площади смещения выделяют пять степеней патологии:
- Первая степень ― площадь смещения не превышает 25%, болевая симптоматика практически отсутствует, проявляется при интенсивных движениях и нагрузках;
- Вторая степень ― площадь смещения составляет от 25% до 50%, болевые ощущения возникают всё чаще и длятся дольше;
- Третья степень ― площадь смещения составляет от 50% до 75%, возникают сильные боли, ограниченность движений, оседание позвоночника, иррадиация ;
- Четвёртая степень ― площадь смещения превышает 75%, характеризуется непрекращающимися болевыми ощущениями, невозможностью долго ходить, сидеть, стоять, появляется нечувствительность и слабость стоп и кистей;
- Пятая степень ― наблюдается полное смещение и выпадение позвонка.
Какие заболевания показывает МРТ шейного отдела позвоночника?
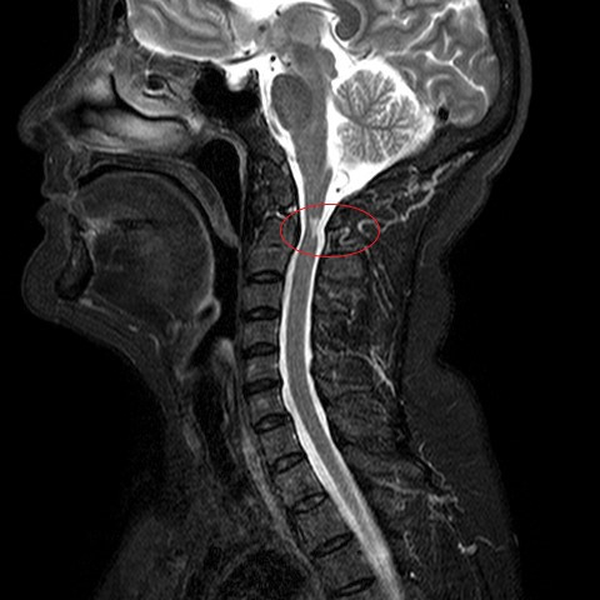 МРТ шеи: перелом зубовидного отростка с невральной компрессией (сагиттальная плоскость, Т2 последовательность, STIR)
МРТ шеи: перелом зубовидного отростка с невральной компрессией (сагиттальная плоскость, Т2 последовательность, STIR)
МРТ позвоночника назначают, если предыдущие способы обследования — КТ, рентгенография, УЗИ с допплером — продемонстрировали неоднозначные результаты или характер выявленных изменений требует уточнения, для оценки индивидуальных анатомических особенностей перед планируемой операцией, в рамках динамического наблюдения за болезнью на фоне лечения. Что показывает МРТ шеи:
- доброкачественные и злокачественные опухоли, в том числе, метастатического характера;
- инфекционно-воспалительные процессы в спинном мозге и его оболочках, рыхлых структурах позвонков и пр.;
- ишемию, нарушенное кровообращение и его причину;
- врожденные аномалии — дефекты в позвонках или спинном мозге — синдром короткой шеи, добавочные ребра и т.п.;
- приобретенные деструкции костной ткани, например, после перенесенного костно-суставного туберкулеза или остеомиелита;
- аневризмы и венозные мальформации;
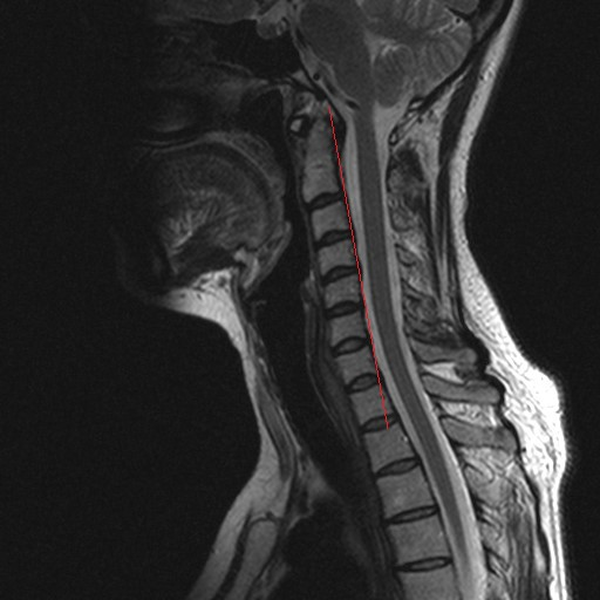 МРТ шейного отдела позвоночника: оценка лордоза, сагиттальная плоскость, Т2 последовательность
МРТ шейного отдела позвоночника: оценка лордоза, сагиттальная плоскость, Т2 последовательность
- искривления позвоночника — кифоз, лордоз, сколиоз;
- дегенеративно-дистрофические заболевания — остеохондроз, остеоартроз, спондилез и пр.;
- демиелинизирующие состояния — рассеянный склероз или иные варианты;
- аутоиммунные нарушения позвоночных сегментов, сопровождающиеся спондилитом и анкилозирующим спондилоартритом при болезни Бехтерева;
- дегенеративные патологии спинного мозга — боковой амиотрофический склероз, сирингомиелию и пр.;
- последствия травматических повреждений — переломов позвонков, вывихи, подвывихи, растяжения и разрывы связок, мышц;
- грыжу, дислокацию (смещение), разрушение дисков;
- компрессию нервного корешка или спинного мозга, стеноз позвоночного канала и пр.