Лимфостаз
Содержание:
- Общая информация
- Лечение
- Механизмы развития отека легкого
- Туберкулезный плеврит
- Симптомы болезни
- Лечение
- Жидкость в легких при пневмонии: как откачивают, последствия, лечение, у детей и взрослых
- Как с этим справиться?
- Лечение
- Критерии Лайта
- Диагностика плеврального выпота
- Плевроцентез или торакоцентез
- Карциноматоз
- Лечение
- Симптомы, методы диагностики
- Методы лечения
Общая информация
При онкологическом процессе иногда наблюдается скопление жидкости в легких. Сам факт этот может сигнализировать об:
- Отеке легких;
- Экссудативном плеврите;
- Последствиях проведенной химиотерапии.
Поясним: самого по себе термина «жидкость в легких» в медицине не существует. Когда его произносят, имеют в виду первые два из указанных выше состояниях.
Если говорить об отеке, то жидкая масса скапливается в альвеолах, участвующих в газообмене. Наличие жидкой массы делает дыхание затруднительным.
Скопление жидкой массы в альвеолах происходит с различным темпом – у кого-то это происходит быстрее, у кого-то медленнее
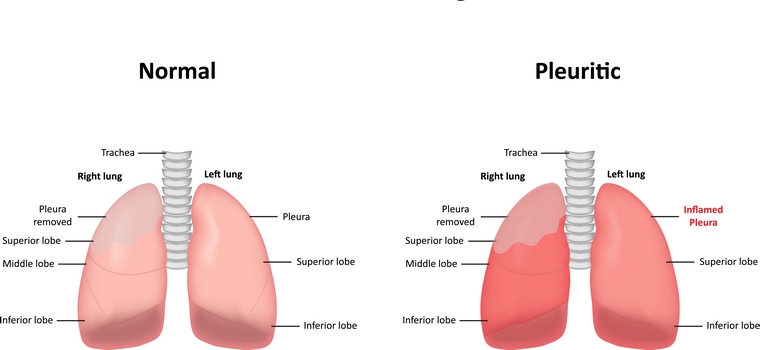
Это становится важным аспектом, беря во внимание который, классифицируют отеки острый и хронический.. При плеврите происходит образование избыточной жидкой массы в полости плевры
Эти листки – соединительнотканные пластинки, которые выстилают поверхность легких и внутренней стороны клетки грудины. Плевру, как правило, поражают метастазы от опухоли, расположенной в других органах.
При плеврите происходит образование избыточной жидкой массы в полости плевры. Эти листки – соединительнотканные пластинки, которые выстилают поверхность легких и внутренней стороны клетки грудины. Плевру, как правило, поражают метастазы от опухоли, расположенной в других органах.
Плеврит, как правило, сигнализирует о поздней стадии онкологии. Скопление жидкости исходит в целом ряде случаев:
- Наличием очагов метастазирования в лимфатических узлах, которые соседствуют с бронхами;
- Перекрытием опухолью бронхиального просвета;
- Развитием пневмонии, спровоцированной раковым заболеванием.
Скопление жидкой массы может стать и последствием облучения либо химиотерапевтического лечения.
Иногда врачи сталкиваются со случаями, когда онкология не является причиной скопления жидкой массы. Болезнь сердца, например, может стать причиной сердечной недостаточности и привести к накоплению в легких жидкой массы.
Лечение
Полусидячее положение пациента, ингаляции кислорода с добавлением пенообразователей (этиловый спирт, антифамцилат);
- для снятия боли и снижения возбудимости респираторного центра вводим внутривенно морфин, смесь дроперидола и фентанила;
- гидрокортизон для снижения проницаемости капилляров;
- внутривенные мочегонные средства для удаления излишков жидкости;
- для улучшения функции сердечной мышцы — сердечные гликозиды.
- Сосудорасширяющие и мочегонные средства назначают для уменьшения притока крови к легким. На конечности накладываются прижимные ленты. При необходимости пациента переводят на искусственную вентиляцию легких.
Лечение гидроторакса предполагает удаление жидкости из плевральной полости и введение в нее препаратов.
Как откачивают жидкость
Эвакуация жидкости из легких в онкологии производится в следующих случаях:
в диагностических целях для определения характера экссудата;
- для облегчения симптомов и восстановления дыхания.
- Порядок проведения процедуры:
Пациент сидит, наклонившись вперед, опираясь на стул. Место укола выбирается на основании результатов перкуссии и рентгенологического исследования. Обычно это 7-8 межреберье от задней подмышечной линии до лопатки.
- На кожу наносится антисептик. Врач проводит местную анестезию новокаином или лидокаином.
- Прокол делают по верхнему краю 8-го ребра пункционной иглой, вводя ее до ощущения поражения. При нажатии на поршень шприца в шприце появляется жидкость.
- Шприц заменен на гибкую систему прокалывания.
- По окончании процедуры игла удаляется, кожа обрабатывается.обработать антисептиком и накрыть стерильной салфеткой.
Возможные побочные эффекты и осложнения оттока легочной жидкости при раке:
Последствия и противопоказания
скопление крови (гемоторакс) или воздуха (пневмоторакс) в плевральной полости;
- легочное кровотечение;
- коллапс — резкое падение артериального давления;
- повреждение селезенки или печени.
- Плевральная пункция имеет относительные противопоказания.
К ним относятся:
нарушения свертывания крови;
- небольшой объем жидкости в плевральной полости;
- тяжелое состояние больного;
- сильный неконтролируемый кашель.
- Фармакологическое лечение предполагает введение противораковых препаратов (в плевральную полость или через внутривенные капельницы).
Для предотвращения вторичной инфекции можно использовать антибиотики. Пациенту назначают диуретики для уменьшения потребления жидкости.
Профилактика развития отека легких при онкологических заболеваниях включает:
Профилактика
своевременное выявление и лечение причин, вызывающих появление отеков;
- Сбалансированная диета, богатая белком и микроэлементами;
- Разрешены физические нагрузки, физиотерапия;
- Избегание вредных привычек — курения, злоупотребления алкоголем.
- Продолжительность жизни больных раком легкого асцита неблагоприятна. Пятилетняя выживаемость не превышает 20% при соответствующем и эффективном лечении.
Механизмы развития отека легкого
- Повышенное гидростатическое давление (повышенный объём крови). В результате острого повышения давления в капиллярах, участвующих в формировании малого круга кровообращения, нарушается проницаемость стенки капилляра, с последующим выходом жидкой части крови, в интерстициальную ткань лёгкого, с которой лимфатическая система не в состоянии справиться (дренировать), в результате чего пропитываются жидкостью альвеолы. Заполненные альвеолы водой, не способны участвовать в газообмене, это приводит острой нехватки кислорода в крови (гипоксии), с последующим посинением тканей (накопление углекислоты) и симптомами тяжелого удушья.
- Сниженное онкотическое (низкий уровень белка) давление крови. Возникает разница между онкотическим давлением крови и онкотическим давлением межклеточной жидкости, и для того чтобы сравнить эту разницу, жидкость из сосуда выходит во внеклеточное пространство (интерстиций). Таким образом, развивается отёк лёгких с его клиническими проявлениями.
- Прямое повреждение альвеолокапиллярной мембраны. В результате воздействия различных причин, повреждается белковая структура альвеолокапиллярной мембраны, выход жидкости в интерстициальное пространство с последующими вышеперечисленными последствиями.
Туберкулезный плеврит
У 10-20% пациентов, больных туберкулезным плевритом, обнаруживают кислотоустойчивые палочки в мазках. Посев плевральной жидкости дает возможность выявить микобактерии туберкулеза в 25-50% случаев. Гистологическое исследование и посев биоптата плевры повышает точность диагностики туберкулеза до 90%. При туберкулезе в плевральной жидкости повышается активность аденозиндезаминазы. Но повышение этого показателя регистрируют при ревматоидном плеврите, эмпиеме и злокачественных заболеваниях, что приводит к снижению диагностической ценности анализа аденозиндезаминазы, но этого не происходит у зараженных ВИЧ-инфекцией, страдающих туберкулезом.
Симптомы болезни
Насчитывается несколько форм отека легких. Исходя из скорости протекания заболевания, оно может быть моментальным, острым, затяжным и подострым.
Подобный синдром может развиться даже на фоне сильной эмоциональной встряски. Первичные симптомы отека легких у пожилых людей включают:
- учащенное дыхание;
- время от времени накрывающий пациентов затяжной кашель;
- влажные хрипы при дыхании или кашле, нарастающие с каждым днем;
- заметную одышку.
У большинства пациентов на первой стадии болезни имеются жалобы на чувство сдавливания в груди, сменяющегося выраженной болью, учащенным дыханием. На смену этим симптомам приходит отдышка. Дышать становится тяжело, и пациент пробует откашляться.
На начальной стадии болезни пациенты мучаются от сухого кашля, постепенно переходящего во влажный. Из ротовой полости начинает синтезироваться мокрота с розоватыми вкраплениями. В запущенных случаях ее отхождение наблюдается и через носоглотку.
Один из ключевых факторов, позволяющих в точности определить прогрессирование заболевания – клокочущее дыхание. Некоторые больные в этот момент ощущают панику и страх, их сознание затуманивается.
Последствия отека легких у пожилых людей бывают крайне тяжелыми. Особенности, если речь идет о моментальной либо острой форме. Некоторых больных вылечить не получается. При затяжной и подострой форме шансов на выздоровление намного больше.
Лечение
Выбор лечения зависит от конкретной патологии, которая
вызвала отек. При скоплении воды в легких, угрожающей жизни пациенту, проводят
ряд общих мер для поддержки кровообращения, газообмена и легочной механики. Они
включают в себя:
- поддержка вентиляции и оксигенации;
- кислородная терапия;
- вентиляция с положительным давлением с использованием
маски для лица, носовой маски или эндотрахеальной интубации; - уменьшение количества внесосудистой жидкости, путем
введения диуретиков.
Препараты ингибиторов АПФ показаны пациентам с
гипертонической болезнью и снижают артериальное и венозное давление. В
зависимости от патологии могут быть использованы другие терапевтические
средства или различные категории лекарств.
Жидкость в легких при пневмонии: как откачивают, последствия, лечение, у детей и взрослых

Жидкость в легких при пневмонии является одним из самых распространенных осложнений. Воспаление легких – одно из самых грозных заболеваний, так как достаточно тяжело протекает, а также приводит к различным осложнениям.
Причины
Сначала следует разобраться в том, почему же происходит образование жидкости в легких. Пневмония – это воспалительный процесс, протекающий в легочной ткани. Во время заболевания под воздействием микроорганизмов происходит нарушение протекания всех обменных процессов, а также лифмо- и плазмооттока от клеток легких.
В результате изменяется естественная проницаемость клеток, что приводит к их уплотнению и развитию типичного воспалительного процесса, то есть развивается классическое воспаление легких. При адекватном лечении удается достигнуть восстановления гомеостаза и улучшения кровотока в ткани легких, элиминации вызвавшего заболевание микроорганизма.
Однако, как часто наблюдается, если не было проведено качественное и правильное лечение, возможно развитие различных осложнений, к которым относится образование различных выпотов.
Жидкость в легких может образовываться в двух случаях: на фоне протекающего воспалительного процесса или же после его лечения.
Достаточно легко протекает образование жидкости на фоне развивающейся пневмонии – парапневмонический выпот. Обычно его развитие протекает на фоне активности стафилококка или стрептококка и не приводит к образованию достаточно большого количества жидкости.
Жидкость может иметь преимущественно серозный характер и чаще всего рассасывается еще до полного выздоровления. Легочную ткань она не затрагивает, так как не выходит за пределы плевральных карманов.
Чаще всего после подобного выпота развиваются спайки плевральных карманов.
Жидкость в легких после лечения воспалительного процесса (метапневмонический плеврит) протекает тяжелее. Развитие патологии обусловлено попаданием вызвавших пневмонию микроорганизмов в плевральную полость.
Тяжелой формой развития легочного выпота является отек легких. Данное состояние при неоказании квалифицированной врачебной помощи может привести к тяжелым последствиям, вплоть до летального исхода.
Основные причины, провоцирующие их развитие, – тяжелое течение заболевания, хронические болезни сердечно-сосудистой и мочевыделительной системы, вредные привычки и слабость защитных и метаболических систем организма.
Профилактика
Появление жидкости в легких и прилежащих полостях довольно опасно и может привести к смерти пациента.
Для того чтобы не дать им развиться, необходимо выполнять некоторые обязательные мероприятия:
- В первую очередь, учитывая, что первопричиной выпота является пневмония, необходимо ее адекватное лечение в наиболее эффективных дозах. Уменьшение рекомендуемой дозы несет за собой риск развития рецидива заболевания и различных осложнений.
- Как показывает практика, появление жидкости в легких чаще наблюдается у лиц, злоупотребляющих курением. Именно поэтому для профилактики жидкостного пропитывания и пневмонии рекомендуется отказаться от пагубной привычки.
- Довольно часто накопление жидкости в легких и прилежащих полостях после перенесенной пневмонии может развиваться из-за заболеваний других органов (в частности, сердца и почек). Именно поэтому для профилактики отека следует своевременно диагностировать и лечить заболевания сопутствующих систем организма.
- Иммунотерапия. Для того чтобы предотвратить пневмонию – главный провоцирующий фактор постпневмонийного отека легких, необходимо постоянно стимулировать свой организм и иммунную систему.
Развитие жидкости в легких очень опасно. Необходимо выполнять меры по ее профилактике, ведь проще предотвратить развитие процесса, чем после проводить его лечение и подвергать свое здоровье риску.
Как с этим справиться?
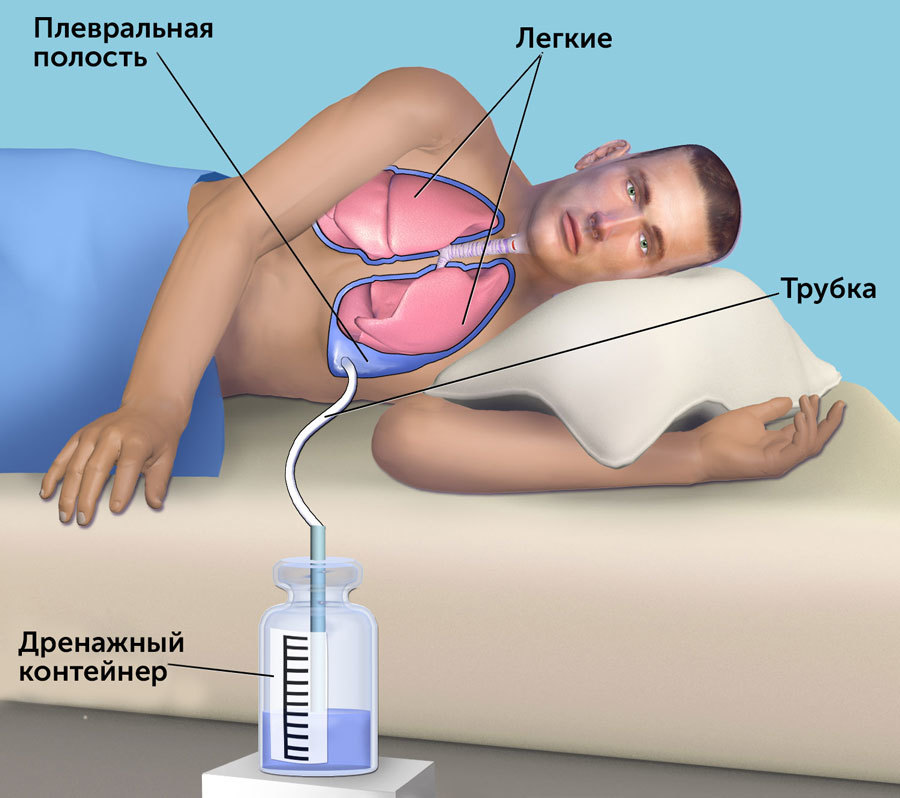
Есть несколько способов справиться с плевральным выпотом, если он ухудшает качество жизни. Первый раз всегда рекомендуется торакоцентез (плевроцентез) — под местной анестезией в плевральную полость через грудную стенку по игле устанавливается трубка и через неё в стерильный контейнер вытекает жидкость. Так можно выводить до 1,5 л в сутки. Вместе с тем при впервые диагностированном раке молочной железы, раке яичника, лимфоме, мелкоклеточном раке лёгкого системная химиотерапия может облегчить состояние и плевральный выпот больше не появится. Лучевая терапия с той же целью применяется тогда, когда первичная опухоль находится в медиастинальных лимфатических узлах.
В дальнейшем, если плевральный выпот возникает снова и торакоцентез требуется меньше, чем через месяц, то есть два основных варианта действия. Первый — это установка интраплеврального (внутриплеврального) порта или катетера, второй — плевродез.
Суть работы интраплеврального порта схожа с принципом торакоцентеза. Порт устанавливается под кожу, к нему присоединён катетер, который находится в плевральной полости, то есть, чтобы вывести жидкость, нужно только проколоть кожу и силиконовую мембрану порта. Но чаще можно встретить упрощённый, краткосрочный вариант: когда катетер просто выведен наружу — без порта. Противопоказаний к установке катетера или порта немного: небольшая ожидаемая продолжительность жизни, нестабильное состояние, подкожные метастазы в зоне, где должен стоять порт, и лёгочные инфекции.
Через такой порт можно вводить внутриплевральную химиотерапию — используются те же препараты, что и для внутривенного введения. Она не поможет совсем убрать метастазы, но нередко уменьшает сам процесс выделения жидкости. Иногда после курса такой химиотерапии порт удаляется, так как жидкость больше не скапливается. Особенно интраплевральная химия должна помочь людям с мезотелиомой, раком лёгкого или молочной железы.
Плевродез — это уничтожение плевральной полости с помощью создания спаек между листками плевры. Обычно используется химический плевродез, то есть в плевральную полость помещается вещество (чаще всего тальк или доксициклин), которое провоцирует воспаление и последующее склеивание листков плевры. В результате жидкости просто негде скапливаться. После проведения этой процедуры, необходимо остаться в больнице на 3–7 дней. Из побочных эффектов — жар, боль, проблемы с желудочно-кишечным трактом.
Есть также два более радикальных метода, которые применяются, если торакоцентез, интраплевральный порт и плевродез не могут быть использованы или не помогли. Это удаление плевры и установка шунта (чтобы жидкость из плевральной полости уходила в брюшную). Это методы, у которых могут быть достаточно серьёзные осложнения, потому к таким видам борьбы с плевральным выпотом прибегают в последнюю очередь.
Лечение
Важно начать с лечения заболевания, которое привело к плевриту. При сухом плеврите боли в груди можно уменьшить бинтованием грудной клетки эластичным бинтом
К больному боку рекомендуют прибинтовывать подушку для усиления локальной иммобилизации. 1-2 раза в сутки нужно перебинтовывать пациента для профилактики гипостатических явлений в легких и раздражения кожных покровов. При сухом мучительном кашле нужно назначить человеку противокашлевые лекарства, например, преноксдиазин или кодеин.
Плевральная пункция необходима при наличии жидкости в плевральной полости, пока не установлена причина заболевания. Антибактериальная терапия необходима, если природа плеврита инфекционная. Бактериоскопия мазка по Граму позволяет определить возбудитель ориентировочно. Лечение туберкулезного плеврита проводят тремя и более туберкулостатическими средствами одновременно в сочетании с патогенетической терапией и плевральными пункциями.
При значительном выпоте необходимо включить в схему лечения диуретики. Назначается в большинстве случаев фуросемид, его можно сочетать со спиронолактоном. В ряде случаев плевритов инфекционной природы необходимы противовоспалительные средства, как и при синдроме Дресслера и системных заболеваниях соединительной ткани. Актуально использование нестероидных противовоспалительных средств или глюкокортикоидов.
Критерии Лайта
Для определения концентраций ЛДГ забор крови и общего белка в сыворотке для сравнения с аналогичными показателями плевральной жидкости нужно произвести как можно ближе ко времени плевроцентеза. Критерии Лайта точно идентифицируют почти все экссудаты, но в 20% ошибаются при определении транссудатов как экссудатов. При подозрении наличия транссудата, а ни один биохимический параметр не превышает пороговые значения критериев Лайта более чем на 15%, исследуется, насколько различны концентрации общего белка в плевральной жидкости и сыворотке крови. При различии более 3,1 г/дл, определяют транссудат.
Если и это не проясняет диагноз, выполняют спиральную КТ для выявления в легочной артерии эмболов, поражения средостения или инфильтратов легких. Эмбол в легочной артерии означает необходимость продолжительной антикоагулянтной терапии. Паренхиматозный инфильтрат нуждается в выполнении бронхоскопии, объемные образования средостения – показание для медиастиноскопии или трансторакальной аспирационной биопсии. Но для спиральной КТ нужно задержать дыхание более чем на 24 с, а на это способен не каждый пациент. При неинформативности спиральной КТ, лучший способ дальнейшего обследования – наблюдение, кроме случая, когда в анамнезе пациента злокачественные новообразования, снижение веса, регулярное повышение температуры, характерные для злокачественного процесса или туберкулеза. В таком случае можно выполнить торакоскопию. Если это невозможно, проводится пункционная биопсия плевры. В некоторых случаях неинформативности торакоскопии показана торакотомия. Кроме того, выполняется туберкулиновая проба с контролем.
Диагностика плеврального выпота
Для обнаружения плевральной жидкости и определения причины назначают исследования.
Первое исследование для подтверждения наличия плевральной жидкости – рентгенография органов грудной клетки. Она выполняется в вертикальном положении пациента, в боковой проекции. В таком случае 75 мл жидкости локализуется в заднем реберно-диафрагмальном углу. Большие плевральные выпоты видны как затемнения части грудной клетки. Выпоты свыше 4 л вызвают полное затемнение или смещение средостения.
Осумкованные (локализованные) выпоты – накопление жидкости в пределах междолевой щели или между плевральными спайками. Если природа затемнения неясна, нужно выполнить рентгенографию органов грудной клетки в боковой проекции, в положении лежа, ультразвуковое исследование органов грудной клетки или КТ. Данные исследования чувствительнее рентгенографии в вертикальном положении больного, они способны обнатужить менее 10 мл жидкости. Осумкованная жидкость, может быть принята за ложную опухоль. Данное образование способно менять размеры и форму при изменении количества выпота и положения пациента.
Пункция плевральной полости обязательна почти всем пациентам, у которых объем плеврального выпота впервые возник, имеет неясную этиологию и составляет более 10 мм в толщину при ультразвуковом исследовании или на боковом рентгеновском снимке в положении лежа.
После этой процедуры рентгенография грудной клетки не должна повторяться кроме тех случаев, когда у пациента симптомы, позволяющие заподозрить пневмоторакс или попадание воздуха в плевральную полость.
При хронических плевральных випотах без клинических проявлений пункция плевральной полости с последующим исследованием плеврального выпота требуется не всегда.
Если слепой плевроцентез оказался неудачен, для определения локализации плевральной жидкости перед пункцией полена ультрасонография.
Плевральную жидкость исследуют, чтобы диагностировать причины плеврального выпота. Начало исследования – визуальный осмотр, позволяющий дифференцировать хилезный (хилоподобный) и геморрагический от других выпотов. Возможно идентифицировать гнойные выпоты, говорящие об эмпиеме плевры, и вязкую жидкость, которая характерна для некоторых мезотелиом. Необходимо выполнить исследования:
- на общее содержание лактатдегидрогеназы;
- белка;
- на подсчет общего количества клеток и их состава;
- на микроскопию после окрашивания по Граму и посева на аэробные и анаэробные питательные среды.
Прочие исследования (цитологическое, концентрация глюкозы, амилазы, маркеров туберкулеза в жидкости (интерферона гамма или аденозиновой дезаминазы), микроскопии и микобактерий) используются в соответствующих клинических ситуациях.
Дифференцирование транссудатов от экссудатов позволяет исследование химического состава жидкости. Но ни один из критериев не универсален.
Плевроцентез или торакоцентез
В ходе этих процедур происходит механическое удаление жидкости. Обезболивание производится местной анестезией.
Обычно врач старается перед центезом стабилизировать состояние сердечно-сосудистой и дыхательной систем с помощью симптоматической терапии.
Пациент находится в положении сидя, слегка наклонившись вперед, руки кладет на специальный стол или заводит за голову.
Жидкость откачивается (аспирация жидкости из плевры), вставляются катетеры, через которые еще некоторое время выделяется экссудат. Откачивание жидкости из легких не занимает много времени – около 15 минут.
После этого катетеры изымаются и место прокола опять обрабатывают спиртом. Накладывается стерильная повязка.
Иногда, при необходимости, катетеры оставляют на некоторое время. Проводят контрольную рентгенографию.
Процедура откачивания жидкости должна выполняться исключительно в стерильных условиях. Поэтому откачивание жидкости из легких на дому не проводят.
В зависимости от цели аспирация может быть терапевтической или диагностической.
Процедуру выполняют опытные высококвалифицированные врачи, которые специализируются на лечении различных заболеваний, в том числе и у онкологических больных. После торакоцентеза легкие могут снова расправиться, состояние больного улучшается, возвращается возможность проведения активной терапии по назначению врача.
Наши врачи имеют большой опыт проведения торакоцентеза.
После проведения процедуры у больных восстанавливается дыхательная функция, повышается качество и продолжительность жизни.
Требуется предварительная запись!
Наши врачи высшей квалификационной категории со стажем работы более 20 лет!
и.о. главного врача
Дипломированный врач, и.о. главного врача, председатель лечебной комиссии, реабилитолог
Мокринский Юрий Александрович
Врач специалист
Дипломированный врач, специалист по лечению заболеваний органов дыхания и сердечно-сосудистой системы.
Валл Татьяна Евгеньевна
Врач специалист
Врач-специалист, реабилитолог, функциональный диагност, терапевт, кардиолог, пульмонолог, член научного совета.
Телефон: 8 (495) 648-62-44
Карциноматоз
Это злокачественные опухоли молочной, щитовидной желез, костей, половых органов, надпочечников, а также легких могут метастазировать в легкие с формированием рентгенологического синдрома легочной диссеминации. По при туберкулезе, на начальных этапах больных беспокоит сухой кашель, слабость, снижение аппетита, повышенная температура тела. В дальнейшем состояние пациента ухудшается: увеличивается одышка, сухой кашель становится надрывным, возможна боль в груди. Над легкими могут прослушиваться мелкопузырчатые или сухие хрипы, жесткое дыхание.
Гемограмма при туберкулезе и карциноматозе подобная, однако анемия, значительно увеличенная СОЭ более свойственны карциноматозу. Проба Манту при карциноматозе чаще отрицательная. Проводят бронхоскопию, хотя ее положительные результаты и клетки опухоли в содержании бронхов чаще находят, если метастазирования обусловлено раком легких.
При карциноматозе на рентгенограмме в обоих легких обнаруживают очаги, которые могут быть различной величины, но чаще мономорфные и четко очерченные, чем при туберкулезе. Преимущественно их количество и размеры увеличиваются в апикокаудальном направлении. Для установления диагноза имеют значение сведения о перенесенной в прошлом операцию, поиски опухоли в других органах.
Диагностические критерии карциноматоза:
- данные анамнеза об операции или другое лечение по поводу опухоли;
- выявление опухоли в другом органе;
- малосимптомное начало (возможен сухой кашель, слабость, иногда — повышенная температура);
- состояние больного неуклонно ухудшается — появляются и постоянно прогрессируют одышка, боль в грудной клетке, сухой кашель. Иногда определяется незначительное повышение температуры тела;
- рентгенологически: при карциноматозе на рентгенограмме в обоих легких обнаруживают очаги, которые могут быть различной величины, но чаще мономорфные;
- очага четко очерчены и локализуются преимущественно в нижних отделах легких, ближе к корням;
- легочный рисунок на фоне очагов не прослеживается;
- гемограмме при туберкулезе и карциноматозе подобная, однако анемия и значительное увеличение СОЭ более характерны для карциноматоза.
Лечение
Терапия, направленная на ликвидацию отека легких, зависит от причин, по которым жидкость начала скапливаться, и тяжести состояния пациента. Рекомендовать лечение может только врач на основании проведенной диагностики. Принципы назначения лечения изложены в таблице:
|
Причины |
Способ лечения |
|
Пневмония. |
Прием антибиотиков, противовирусных средств. |
|
Плеврит. |
Антибиотикотерапия, прием глюкокортикоидов. |
|
Травматические факторы. |
Дренирование, физиопроцедуры. |
|
Циррозные изменения печени (печеночный гидроторакс). |
Прием диуретиков, трансплантация печени. |
|
Онкологические заболевания. |
Механическое удаление экссудата (плевродез, плевроцентез). |
|
Заболевания сердца. |
Прием диуретиков и оптимизаторов сердечного ритма. |
|
Почечная недостаточность. |
Удаление жидкости из легких искусственным путем. |
Медикаментозное лечение
- название: Амоксиклав;
- описание: комбинированное средство системного действия, механизм основан на подавлении ферментной активности микроорганизмов;
- плюсы: высокая эффективность против большинства известных бактерий;
- минусы: нельзя принимать при дисфункции почек.
Полусинтетический антибиотик Сультасин имеет мало противопоказаний к приему и редко вызывает побочные явления:
- название: Сультасин;
- описание: антибиотик широкого спектра воздействия, имеет высокую степень проникновения в ткани и жидкости организма;
- плюсы: быстрое действие;
- минусы: плохо взаимодействует с препаратами других групп.
Наряду с антибиотиками лечение легочного отека предполагает прием противовоспалительных и десенсибилизирующих средств (новокаин, анальгин), диуретиков, препаратов, расширяющих бронхи (Эуфиллин) и регуляторов водно-электролитного баланса. Поддерживающая терапия заключается в посещении кабинета физиопроцедур, приеме антигистаминных препаратов.
Как откачивают жидкость из легких
Для того чтобы вывести экссудат из плевральной области при сложной форме заболевания применяется откачка жидкости из легких. Процедура проводится с применением местной анестезии. Область под лопаткой прокалывается специальной иглой и производится забор экссудата. Для онкобольных применяется метод заполнения полости противоопухолевыми веществами. Самый радикальный способ – это шунтирование. Устанавливаемый шунт переводит скопившуюся жидкость из плевральной полости в брюшную.
Прокол легкого для откачки жидкости
Искусственное выведение экссудата осуществляется путем прокола легкого. Техника заключается в следующем:
- с помощью ультразвука определяется местонахождение скопления экссудата;
- пациенту вводится анестетик местного действия, он занимает положение сидя, наклонившись вперед;
- в область между ребрами со стороны спины вводится игла;
- происходит откачка жидкости;
- вставляются катетеры, через которые экссудат продолжает выходить еще некоторое время.

Симптомы, методы диагностики
Клиническая картина зависит от объема жидкости, которая скапливается в брюшной полости:
- При легком асците жидкости меньше 500 мл. Ее можно обнаружить лишь с помощью УЗИ, пациент не испытывает симптомов.
- При асците средней степени тяжести жидкости более 500 мл, признаки ее наличия уже можно обнаружить во время врачебного осмотра. Пациент испытывает некоторые симптомы.
- При тяжелом асците жидкость скапливается в больших объемах, появляются выраженные симптомы, живот становится очень большим, напряженным, может сформироваться пупочная грыжа.
Обычно первым симптомом скопления жидкости в брюшной полости становится увеличение живота. Пациент начинает замечать, что одежда стала более тесной, приходится использовать ремень для брюк большего размера. Затем присоединяются неприятные ощущения, дискомфорт, боли в животе.
По мере того как объем жидкости увеличивается, она сдавливает внутренние органы, нарушает их работу. Может беспокоить тошнота, тяжесть в животе после приема пищи, запоры, пропадает аппетит. Из-за ограничения движений диафрагмы возникает одышка. Появляются отеки на ногах, нижней части тела. Характерный признак — «голова медузы», на животе появляется заметный рисунок из вен, которые расходятся во все стороны от пупка.
Первый метод диагностики скопления жидкости в животе — УЗИ. Во время исследования можно увидеть жидкость, оценить ее количество. Проводят компьютерную томографию, анализы крови для оценки функции печени и почек. В случае со злокачественным асцитом назначают обследование, которое помогает обнаружить злокачественную опухоль, оценить ее стадию.
Уже после того как жидкость удалена из брюшной полости, ее также исследуют:
- Сывороточно-асцитический альбуминовый градиент (СААГ) — показатель, который демонстрирует разницу между содержанием белка-альбумина в плазме крови и асцитической жидкости, помогает судить о причинах ее скопления в брюшной полости.
- Цитологический анализ помогает обнаружить в асцитической жидкости раковые клетки.
Злокачественный асцит бывает непросто отличить от скопления жидкости, вызванного другими причинами. Иногда жидкость в животе становится единственным проявлением рака, многие онкологические больные страдают сопутствующими заболеваниями, которые также могут привести к асциту. В клинике Медицина 24/7 проводятся все необходимые обследования, которые помогают быстро установить точный диагноз и назначить правильное лечение.
Методы лечения
Устранение причины, из-за которой скапливается жидкость, уменьшение гипоксии – основные цели, которые преследуют мероприятия по лечению отека легких.
В зависимости от анамнеза применяются следующие методы:
При пневмонии важно остановить развитие инфекционного процесса, поэтому назначаются антибиотики. Укрепить защитные силы организма помогут противовирусные препараты.
Когда происходит накопление жидкости в легких при сердечной недостаточности лечение предполагает использование мочегонных и бронхолитических средств
Выведение накопившейся жидкости позволяет уменьшить нагрузку на легкие. Бронхолитики помогают убрать спазмы, что снимает нагрузку на дыхательную мускулатуру. Одновременно назначают препараты для укрепления сердечной мышцы.

- При диагностировании плеврита врач подбирает соответствующие антибиотики, гормональные и противокашлевые средства. Дополнительные методы – массаж, УВЧ, дыхательная гимнастика. При необходимости делается плевральная пункция.
- Если скопление жидкости образуется по причине заболеваний головного мозга, применяют мочегонное средство Фуросемид.
- Жидкость, образующаяся из-за почечной недостаточности, устраняется с помощью консервативного лечения и особого режима питания.
- При патологиях печени требуется диуретическое лечение, соблюдение диеты.
- Когда жидкость начинает собираться по причине травмы грудной клетки, может потребоваться дренирование. Больному назначают ингаляции увлажненного кислорода.
Прежде чем устранять причину накопления жидкости в легких, порой приходится прибегать к искусственной вентиляции легких.
 В зависимости от того, какие вызывают скопление жидкости в легких причины лечение проводится с целью уменьшения гипоксии, повышения внутриальвеолярного давления. Для этого рекомендуется проводить респираторную поддержку, кислородную ингаляцию. Устранить венозный застой, снизить нагрузку на левый желудочек без повышения кислорода в миокарде помогают препараты с нитратами.
В зависимости от того, какие вызывают скопление жидкости в легких причины лечение проводится с целью уменьшения гипоксии, повышения внутриальвеолярного давления. Для этого рекомендуется проводить респираторную поддержку, кислородную ингаляцию. Устранить венозный застой, снизить нагрузку на левый желудочек без повышения кислорода в миокарде помогают препараты с нитратами.
Применение анальгетиков снимет психический стресс, из-за чего дыхательная мускулатура будет испытывать меньшую нагрузку. Используются также инотропные препараты, такие, как дофамин.
Иногда назначают плевроцентез – процедуру по откачке излишней жидкости. Проводится она под местной анестезией, времени требует немного. Однако не гарантирует, что жидкость не накопится снова. Избежать рецидивов помогает плевродез, когда после выкачки воды полость заполняют лекарством. Экссудат собирается и подлежит гистологическому исследованию, если образование отека связано с доброкачественной или злокачественной опухолью.