Желудочно кишечное кровотечение: симптомы, первая помощь
Содержание:
Первая помощь
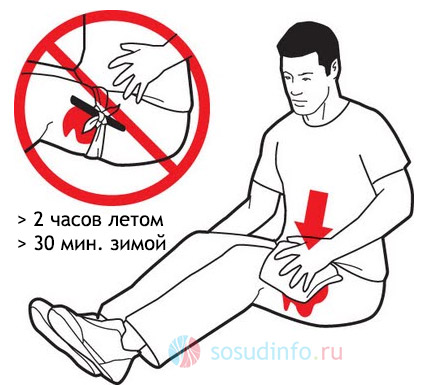
Алгоритм неотложной помощи при желудочном кровотечении
После вызова бригады скорой помощи пациенту обязательно должна быть оказана первая помощь:
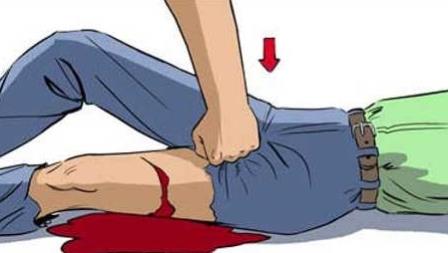
- Обеспечить неподвижность и покой, уложить пациента на ровную поверхность. При сильном кровотечении рекомендуется немного приподнять ноги.
- Неотложная помощь при рвоте: повернуть пациента на бок, чтобы предупредить обратный затёк рвотных масс.
- На область желудка положить лёд или бутылку с холодной водой, это позволить уменьшить выраженность болевого синдрома и замедлить кровотечение.
- Обеспечить приток свежего воздуха, т.к. кровопотеря сопровождается выраженным кислородным голоданием.
- Следить за состоянием пациента и не оставлять его одного до приезда бригады.
- Кровотечение желудка часто сопровождается жаждой. Ни в коем случае нельзя давать пациенту пить. Разрешается только прополоскать рот холодной водой.
Кровоизлияние в желудок может сопровождаться потерей сознания. В таком случае необходимо с помощью ватки с нашатырным спиртом возвращать больного в сознание.
Доврачебная помощь особенно важна при тяжелых состояниях, когда человек начинает терять сознание. В этом случае его нужно «возвращать» с помощью нашатырного спирта (несколько капель на ватку – и дать вдохнуть). Важен контроль пульса и дыхания. Для облегчения состояния время от времени нужно протирать лицо и шею больного влажной салфеткой.
Проблемы
К сожалению, достижения современной медицины не способствовали снижению смертности от ЖКК.
Ее уровень даже в XXI веке недопустимо высок – по разным данным, он составляет 14%, а в случае рецидивов достигает показателя от 30% до 80%.
Одна из основных причин высокой летальности при ЖКК – поздняя госпитализация больного в хирургическое отделение.
Не меньшую проблему представляет собой сложная диагностика, являющаяся основной причиной несвоевременного хирургического вмешательства.
Также трудным остаётся выбор оптимальной тактики хирургического вмешательства.
Наиболее частыми причинами возникновения желудочного кровотечения вляются:
- Язвенная болезнь желудка и ДПК.
- Эеморрагический гастрит.
- Варикозное расширение вен пищевода и желудка.
- Синдром Мэллори—Вейсса.
- Онкологические процессы в ЖКТ.
Алгоритм обследования больного при подозрении на ЖКК:
- установить факт его наличия;
- убедиться, что источник находится именно в желудке;
- выяснить, явилось ли кровотечение результатом болезни желудка или развилось из-за какой-либо другой патологии;
- выяснить, остановилось истечение крови или еще продолжается;
- установить степень тяжести кровопотери.
Основной метод диагностики ЖКК – фиброэзофагогастродуоденоскопия. Это исследование позволяет определить источник патологической потери крови.
Существует 3 разновидности ФЭГДС:
- ранняя (в течение 2-10 дней после госпитализации);
- срочная (в течение суток после госпитализации);
- экстренная (в течение 12 часов с момента поступления в стационар).
Главным методом лечения ЖКК является хирургическое вмешательство. Цель операции – остановка кровотечения и спасение жизни человека, а также излечение язвенной болезни.
Чек-лист пациента перед операцией скачайте в журнале «Заместитель главного врача»
Скачать документ
Выбор методики проведения операции основывается на индивидуальном подходе и учитывает тяжесть состояния пациента, морфологические изменения в очаге кровопотери и окружающих его тканях, а также от времени вмешательства.
Выделяют следующие методики хирургического вмешательства:
- прошивание кровоточащего сосуда;
- прошивание и перевязка сосудов, подходящих к источнику кровопотери;
- иссечение источника кровопотери при язвенной болезни;
- резекция желудка.
ЖКК является осложнением целого ряда патологий, а проблемы его диагностики и лечения актуальны и по сей день.
Проводимая терапия должна носить комплексный характер, учитывать индивидуальные особенности больного, сопутствующие хронические патологии.
Эксперты считают, что сократить частоту развития ЖКК и летальность от них путем внедрения следующих мер профилактики:
- снижение потребления населением спиртных напитков;
- внедрение передовых эндоскопических методик гемостаза;
- всеобщая диспансеризация и своевременная медикаментозная терапия больных язвенной болезнью желудка и ДПК;
- активное раннее применение органосохраняющих и органощадящих методов хирургического лечения язвенных кровотечений (в т. ч. эндовидеохирургических).
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Виды и симптомы недуга
Классификация желудочно-кишечных кровотечений весьма обширна:
- По характеру течения: острое и хроническое.
- По этиологическому признаку: язвенное и неязвенное.
- По месту локализации: из верхнего или нижнего отдела пищевода.
- По клиническим проявлениям: профузное, торпидное, останавливающееся, продолжающееся.
- По степени тяжести: легкое, среднее и тяжелое.
- По объему кровопотери: незначительное, умеренное, обильное.
- По интенсивности: явное и скрытое.
Симптомы и признаки рассматриваемого заболевания напрямую зависят от типа патологии и степени ее выраженности. В общем виде оно сопровождается резкой слабостью, тошнотой, рвотой, головокружением, бледностью, понижением артериального давления. У больного может выступать холодный пот, урезаться или учащаться сердцебиение.
Если кровотечение слабое, то проявления его будут незначительными. Так, у больного может наблюдаться тахикардия без изменения показателей артериального давления. Хроническое желудочно-кишечное кровотечение тоже не имеет ярко выраженных симптомов. По своему характеру оно напоминает в большей степени железодефицитную анемию. Признаки заключаются в повышенной утомляемости, снижении работоспособности, общей слабости, бледности кожи, частых головокружениях. У больного с хроническим ЖКК часто развивается стоматит и глоссит.
Кровавая рвота и такой же стул являются наиболее яркими признаками начавшегося ЖКК. При этом неизмененный вид крови в рвотных массах говорит о том, что кровотечение возникло в верхних отделах ЖКТ. Если же источником истечения крови является желудок или двенадцатиперстная кишка, то кровь будет иметь цвета кофейной гущи. При профузном типе патологии кровь в рвотной массе будет ярко-красного цвета.
Что касается стула, то при большой кровопотере из нижней части ЖКК кровь будет там в чистом виде. Если же подобный эпизод был неоднократным, то кал будет черный и напоминать деготь. В случае поступления в ЖКТ меньше 100 мл крови возможное изменение цвета стула может быть незамеченным.
Симптомы (признаки)
Клиническая картина • Анамнез. Хронические заболевания желудка, двенадцатиперстной кишки, печени, крови • Жалобы на слабость, головокружение, сонливость, обморочные состояния, жажду, рвоту свежей кровью или кофейной гущей, дёгтеобразный стул • Объективные данные. Бледность кожи и видимых слизистых оболочек, сухой язык, частый и мягкий пульс, АД при незначительной кровопотере вначале повышено, затем нормальное. При значительной кровопотере пульс прогрессивно учащается, АД снижается, ЦВД снижается уже на ранних стадиях. При ректальном исследовании — дёгтеобразный стул • Лабораторные данные. В первые 2–4 ч — небольшое повышение Hb с последующим снижением. Снижение Hb и Ht (результат гемодилюции) прогрессирует с продолжением кровопотери, ОЦК снижается с нарастанием кровопотери • ФЭГДС: выявляют источник кровотечения и его характер, оценивают риск рецидива при остановившемся кровотечении • Радионуклидное исследование основано на введении в кровь сывороточного альбумина (метка — радиоактивные изотопы йода или технеция) с последующим поиском/исследованием радиоактивности в зоне кровотечения. Метод применим (и показан) лишь при продолжающемся скрытом кровотечении.
Лечение
Применяют несколько способов терапии, выбор зависит от характерных симптомов, осложнений.
Медикаментозное
Кровь пытаются остановить с помощью медикаментов. В большинстве случаев применяют внутривенное введение аминокапроновой кислоты. Обязательно включают витамины, хлористый кальций. Чтобы восполнить потерю элементов крови, вливают плазму.
В большинстве случаев применяют внутривенное введение аминокапроновой кислоты.
Снизить вред соляной кислоты на слизистую желудка помогают Омез и Омепразол. Также используют препараты, повышающие функциональность и количество тромбоцитов.
Инструментальное
Терапия предполагает введение эндоскопа внутрь. В некоторых случаях при прободении слизистой желудка ставят клипсы. Лечение кровотечений в желудке подразумевает эмболизацию артерий, когда искусственно закупоривают сосуды. При термическом способе кровоточащие участки ткани высушивают с помощью электрического тока. При легировании язву и поражённый сосуд зашивают, контроль осуществляется через эндоскоп.
Хирургическое
Проведение желудочной операции.
В ходе операции делают разрез, через который проводят резекцию органа. Изъязвлённое место иссекают и проводят пластику.
Классификация
В зависимости от поражённого отдела пищеварительного тракта выделяют кровотечения:
- Из верхних отделов (пищеводные, желудочные и дуоденальные). На долю приходится 80-90% всех кровотечений ЖКТ.
- Из нижних отделов (из тонкого или толстого кишечника, из геморроидальных узлов). Показатель встречаемости – 10-20%.
По этиопатологическому механизму выделяют:
- язвенные геморрагии;
- неязвенные геморрагии.
По длительности:
- острые;
- хронические.
По выраженности клинической симптоматики:
- скрытые;
- явные.
По частоте:
- однократные;
- рецидивирующие.
По степени тяжести:
- лёгкое;
- среднее;
- тяжёлое кровотечение.
Классификация кровотечений по Форесту:
- FI — продолжающееся кровотечение;
- FIA — струйное кровотечение из язвенного дефекта;
- FII — состоявшееся кровотечение;
- FIIA — тромбированные сосуды на дне язвенного дефекта (высокий риск рецидива);
- FIIB — сгусток крови, закрывающий язвенный дефект (низкий риск рецидива);
- FIIC — язва без признаков кровотечения;
- FIII — источники кровотечения не обнаружены.
Классификация по Форесту необходима для определения тактики ведения больного.
Причины
Причиной кровотечения могут быть разнообразные заболевания кишечника и мезентериальных сосудов. Ангиодисплазии сосудов тонкого и толстого кишечника могут проявляться только кровотечением и не иметь никаких других клинических признаков. Дивертикулез кишечника является наиболее частой причиной кровотечения. Также кишечные кровотечения часто сопровождают хронические (болезнь Крона, неспецифический язвенный колит) и острые воспалительные заболевания кишечника (псевдомембранозный колит); специфическую патологию тонкой или толстой кишки (туберкулезный колит). Также к кишечному кровотечению могут приводить поражения брыжеечных сосудов – ишемия кишечника вследствие спазма или тромбоза мезентериальных артерий. Массивными кровотечениями заканчивается опухолевая патология (рак, полипы кишечника). Источником кишечных кровотечений могут являться геморрой, анальные трещины. У детей частой причиной кишечных кровотечений бывают инородные тела пищеварительного тракта. К более редким факторам, провоцирующим кишечные кровотечения, относят радиационный колит после лучевой терапии, аорто-кишечные свищи, анкилостомидоз, сифилис кишечника, амилоидоз, длительные марафонские забеги у спортсменов. Менее чем в 10% случаев выявить причину кишечного кровотечения не удается.
Инфузионная терапия
Начать проведение инфузионной терапии с введения сбалансированных солевых растворов.
Важно! Если есть признаки продолжающегося кровотечения или достигнут нестойкий гемостаз – артериальное давление надо поддерживать на минимально приемлемом уровне (САД 80-100 мм рт. ст.), т.е
инфузионная терапия должна быть не слишком агрессивной. Гемотрансфузии проводятся, если проведением адекватной инфузионной те-рапии не удается стабилизировать гемодинамику у пациента (АД, ЧСС). Рассмотреть необходимость гемотрансфузии:
– при снижении уровня гемоглобина ниже 70 г/л. при остановившемся кровотечении;
– при продолжающемся кровотечении, когда гемоглобин ниже 90-110 г/л.
При массивной кровопотере (больше 50-100% ОЦК) трансфузионное лечение проводится в соответствии с принципами «Гемостатической реанимации» . Считается, что каждая доза эритроцитарной массы (250-300 мл) повышает уровень гемоглобина на 10 г/л. Свежезамороженную плазму назначают при клинически значимой коагулопатии, в том числе, и медикаментозно индуцированной (например, пациент получает варфарин). И в случае массивной кровопотери (>50% ОЦК). Если надежный гемостаз достигнут, нет необходимости во введении СЗП даже при значительной кровопотере (более 30% ОЦК). Декстраны (полиглюкин, реополиглюкин), растворы гидроксиэтилкрахмала (ГЭК) могут усилить кровоточивость, и их применение не рекомендуется.
Также в разделе
| Острая печеночная недостаточность Печень — непарный орган желудочно-кишечного тракта, который находится в правом поддиафрагмальном участке. Печень выполняет важную функцию в процессах… | |
| Хронические гепатиты В международной классификации болезней печени (1974, 1978) дано определение хронического гепатита как диффузного полиэтиологического воспалительного процесса в… | |
| Панкреатиты. Причины возникновения Острый и хронический панкреатиты — воспалительные заболевания поджелудочной железы, отдельные формы которых имеют различный патогенез, клинические… | |
| Печеночная энцефалопатия и кома Печеночная энцефалопатия — это комплекс часто обратимых в начальной и необратимых в конечной стадии психических и нервно-мышечных нарушений, обусловленных… | |
| Осложнения циррозов печени. Спленомегалия и синдром гиперспленизма. Спленомегалия (увеличение размеров селезенки) наблюдается у 75-85% больных циррозом печени и относится к числу наиболее частых, но неспецифичных для цирроза… | |
| Аутоиммунный цирроз печени Цирроз печени как исход аутоиммунного гепатита (аутоиммунный цирроз печени) развивается, как правило, у женщин в начале или в конце репродуктивного периода…. | |
| Печень при острой и хронической недостаточности кровообращения Поражение печени при острой левожелудочковой и хронической сердечной недостаточности наблюдается у всех больных. Возможно развитие пассивного венозного… | |
| Гепатомегалия Гепатомегалия (увеличение печени) — наиболее частый симптом болезней печени. Увеличение печени может быть обусловлено дистрофией гепатоцитов (например, при… | |
| Лечение дисбактериоза кишечника Лечение больных, у которых выявлен дисбактериоз кишечника, должно быть комплексным и направлено не только на излечение основного заболевания, нормализацию… | |
| Осложнения циррозов печени. Печеночно-почечный синдром. Асцит-перитонит. Печеночно-почечный синдром определяется как прогрессирующая олигурическая почечная недостаточность на фоне хронических и острых болезней печени при… |
Выбор тактики
Выбор тактики проведения хирургического вмешательства при ЖКК носит индивидуальный характер и зависит от следующих факторов:
- Степень устранения фактора, провоцирующего возникновения язвы.
- Интенсивность кровотечения.
- Степень тяжести потери крови.
- Возраст пациента.
- Опыт и квалификация оперирующего хирурга.
Не менее важна сравнительная простота оперативного пособия и его переносимость больными.
Выбор метода операции и объем вмешательства – сложная задача для медицинского персонала.
Это связано с множеством причин данного состояния и сложностью его патогенеза, что не позволяет выработать какую-либо универсальную операцию.
При ЖКК учитывается все – состояние и возраст больного, тяжесть основного заболевания и сопутствующих патологий, степень ликвидации стресс-факторов и факторов риска развития изъязвлений, интенсивность процесса, степень потери крови, расположение язвы, выраженность поражений, а также опыт и квалификация врача-хирурга.
Антисекреторная терапия
Оптимальные условия для реализации сосудисто-тромбоцитарного и гемокоагуляционного компонентов гемостаза создаются при рН > 4,0. В качестве антисекреторных препаратов используются ингибиторы протонной помпы и блока-торы H2-гистаминовых рецепторов.
Внимание! Одновременно назначать блокаторы H2-гистаминовых рецепторов и ингибиторы протонной помпы не целесообразно. Лекарства обеих групп подавляют выработку соляной кислоты в желудке и тем самым создают условия для стойкого гемостаза кровоточащего сосуда
Но ингибиторы протонной помпы демонстрируют более стабильные результаты по снижению кислотности желудочного сока и значительно эффективнее снижают риск рецидива кровотечения. Антисекреторный эффект ингибиторов протонной помпы носит дозозависимый характер. Поэтому в настоящее время рекомендуют применение высоких доз препаратов, так что указанные ниже схемы назначения – это не описка автора
Лекарства обеих групп подавляют выработку соляной кислоты в желудке и тем самым создают условия для стойкого гемостаза кровоточащего сосуда. Но ингибиторы протонной помпы демонстрируют более стабильные результаты по снижению кислотности желудочного сока и значительно эффективнее снижают риск рецидива кровотечения. Антисекреторный эффект ингибиторов протонной помпы носит дозозависимый характер. Поэтому в настоящее время рекомендуют применение высоких доз препаратов, так что указанные ниже схемы назначения – это не описка автора.
Больным назначается в/в инфузия одного из перечисленных ниже ингибиторов протонной помпы:
- Омепразол (Лосек) в/в 80 мг в качестве нагрузочной дозы, с последующим введением 8 мг/час.
- Пантопразол (Контролок) в/в 80 мг в качестве нагрузочной дозы, с последующим введением 8 мг/час.
- Эзомепразол (Нексиум) в/в 80 мг в качестве нагрузочной дозы, с последующим введением 8 мг/час.
Нагрузочная доза препарата вводится приблизительно за полчаса. Внутривенное введение препарата продолжают в течение 48-72 часов, используя, в зависимости от возможностей, болюсный или непрерывный способ введения. В последующие дни переходят на пероральный прием препарата в суточной дозе 40 мг (для всех из перечисленных в этом абзаце ингибиторов протонной помпы). Ориентировочная длительность курса – 4 недели.
Внимание. Введение ингибиторов протонной помпы должно быть начато до проведения эндоскопического вмешательства, так как это уменьшает вероятность возникновения рецидива кровотечения
При отсутствии ингибиторов протонной помпы, или их непереносимости больными, назначают в/в блокаторы H2-гистаминовых рецепторов:
- Ранитидин в/в по 50 мг через 6 часов или 50 мг в/в, затем 6,25 мг/час в/в. Через трое суток внутрь 150-300 мг 2-3 раза в сутки;
- Фамотидин в/в капельно по 20 мг через 12 часов. Внутрь с целью лечения применяют по 10-20 мг 2 раза/сут или по 40 мг 1 раз/сут.
Действующие вещества, относящиеся к коду K92.2
Ниже приведён список действующих веществ, относящихся
к коду K92.2 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Аминометилбензойная кислота
Фармакологическая группа: Ингибиторы фибринолиза
-
Железа сульфат + Фолиевая кислота + Цианокобаламин
Фармакологические группы: Макро- и микроэлементы в комбинации с другими препаратами, Стимуляторы гемопоэза в комбинации с другими препаратами
-
Змеевика корневища
Фармакологическая группа: Противодиарейные препараты
-
Кальция хлорид
Фармакологическая группа: Макро- и микроэлементы
-
Лапчатки прямостоячей корневища
Фармакологические группы: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства, Регенеранты и репаранты
-
Менадион
Фармакологическая группа: Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Менадиона натрия бисульфит
Фармакологическая группа: Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Натрия хлорид
Фармакологические группы: Антиконгестанты, Вспомогательные вещества, реактивы и полупродукты, Регуляторы водно-электролитного баланса и КЩС
-
Натрия хромат, 51Cr
Фармакологическая группа: Прочие диагностические препараты
-
Низатидин
Фармакологическая группа: H2-антигистаминные препараты
-
Перца водяного трава
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Пирензепин
Фармакологическая группа: м-Холинолитики
-
Ранитидин
Фармакологическая группа: H2-антигистаминные препараты
-
Соматостатин
Фармакологическая группа: Гормоны гипоталамуса, гипофиза, гонадотропины и их антагонисты
-
Терлипрессин
Фармакологические группы: Гормоны гипоталамуса, гипофиза, гонадотропины и их антагонисты, Утеротоники
-
Горца перечного трава
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Транексамовая кислота
Фармакологическая группа: Ингибиторы фибринолиза
-
Фамотидин
Фармакологическая группа: H2-антигистаминные препараты
-
Циметидин
Фармакологическая группа: H2-антигистаминные препараты
-
Эзомепразол
Фармакологическая группа: Ингибиторы протонного насоса
-
Этамзилат
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Коагулянты (в том числе факторы свёртывания крови), гемостатики
Симптомы желудочно-кишечного кровотечения
Прямые симптомы кровотечения желудочно кишечного тракта (верхний отдел):
- гематемезис (рвота с кровью);
- дёгтеобразный, чёрный стул.
Рвота с кровью часто сопровождает объёмную кровопотерю и сочетается с меленой. При пищеводном артериальном кровотечении отмечается рвота с практически неизменённой кровью. Кровопотеря из вен пищевода часто носит профузный характер и проявляется рвотой с кровью тёмно-вишнёвого цвета.
Признаки желудочного кровотечения
Кровотечение в желудке сопровождается рвотой «кофейной гущей» из-за образования хлорида гематина.
Непрямые симптомы:
- клинические признаки анемии;
- клиническая симптоматика дефицита ОЦК (в том числе гиповолемический шок).
Признаки кровотечения в кишечнике
Одним из признаков кишечного кровотечения является появление мелены примерно через 8 часов после начала кровотечения при объёме потерянной крови более 50 мл. При ускоренном транзите (менее 8 часов) и объёме крови более 100 мл отмечается гематохезия – кал с алой кровью.
Часто явные кровопотери из нижних отделов пищеварительного тракта оказываются умеренно выраженными и не сопровождаются падением кровяного давления или другими симптомами. Иногда больные рассказывают о периодически беспокоящих кишечных кровотечениях только при тщательном расспросе. Крайне редко диагностируются массивные кровопотери из нижних отделов ЖКТ, сопровождаемые острой постгеморрагической анемией, гиповолемией, тахикардией, артериальной гипотонией.
Симптомы внутреннего кровотечения
Важное значение при кровотечениях из желудочно кишечного тракта имеет цвет выделяющейся крови. Чем светлее кровь, выделяющаяся из прямой кишки, тем дистальнее располагается источник кровопотери
Алая кровь свидетельствует о поражении сигмовидной кишки. Появление тёмно-красной крови говорит о проксимальном поражении толстого кишечника.
Симптомы, указывающие на повреждение перианальной области (анальная трещина, геморрой):
- выделение алой крови или её капель без примесей кала;
- кал сохраняет свою окраску, не содержит сгустков и примесей.
Если источник кровопотери находится проксимальнее ректосигмовидного отдела, то кровь равномерно перемешивается с калом.
Болевой синдром в эпигастрии, предшествующий кишечному кровотечению, свидетельствует о наличии острого инфекционного процесса или хронического воспалительного заболевания кишечника. Причина может крыться и в острых ишемических поражениях тонкого или толстого кишечника.
Боль, возникающая в области прямой кишки во время дефекации или усиливающаяся после него, характерна для трещины заднего прохода или геморроя. Отсутствие боли при массивной кровопотере указывает на телеангиоэкстазию или дивертикулёз кишечника.
Проблемы диагностики
Эндоскопическая диагностика очень часто оказывается неэффективной, редко удается найти источник кровотечения, а тем более, остановить кровотечение. Впрочем, это в значительной степени зависит от квалификации врача-эндоскописта. Ангиография используется, если после проведения колоноскопии не удается установить причину кровотечения. Во время оперативного вмешательства так же трудно установить источник кровотечения. Иногда источников кровотечения бывает несколько (например, воспалительные заболевания кишечника).
Внимание. Перед проведением хирургического вмешательства ФГС должна быть выполнена с целью исключить кровотечение из верхнего одела ЖКТ
Экстренная операция на фоне продолжающегося кровотечения сопровождается высокой смертностью (~ 25%). Поэтому упорное консервативное лечение должно быть главным методом лечения этих больных.
Лечение:
- Необходимо добиться стабилизации состояния на время проведения диагностических мероприятий.
- Объем обследования определяется диагностическими возможностями ЛПУ;
- Опираясь на полученные результаты, постараться установить причину кровотечения. Тогда лечение будет носить целенаправленный характер;
- Если точная причина кровотечения неясна, проводят мероприятия, направленные на поддержание системной гемодинамики, используют гемостатики.
Экстренное оперативное вмешательство показано:
Причины полименореи
Есть много факторов, которые могут привести к анормальным маточным кровотечениям по типу полименореи, и вам потребуется пройти тщательное медицинское обследование, чтобы определить основную причину.
Аномальное маточное кровотечение причины имеет следующие:
1. Структурные проблемы:
примеры анатомических отклонений в структуре органа, которые могут быть причиной аномальных менструальных кровотечений, включают миому, полипы, эндометриоз, гиперплазию эндометрия или некоторые виды рака.
2.. Гормональный дисбаланс:
различные эндокринные нарушения могут привести к полименорее, например дисфункция щитовидной железы, надпочечников или гипофиза. Синдром поликистозных яичников — это расстройство, характеризующееся гиперандрогенией, овуляторной дисфункцией и кистозными изменениями в яичниках.
3. Нарушения свертываемости крови:
нарушения системы гемостаза, такие как болезнь фон Виллебранда или состояния костного мозга (например, лейкемия), могут легко вызвать кровотечение и синяки на теле, а также привести к чрезмерному маточному кровотечению в «критические» дни.
4. Лекарства:
такие препараты, как стероиды, химиотерапия, разжижители крови или некоторые растительные продукты, могут повлиять на менструальное кровотечение.
5. Контрацептивы:
некоторые методы контроля над рождаемостью, включая внутриматочные устройства или противозачаточные таблетки, могут вызвать аномальное кровотечение из матки, особенно у женщин после 45.
6. Инфекции:
некоторые половые инфекции, (например, хламидиоз или гонорея), могут привести к воспалению матки и аномальному кровотечению в репродуктивном возрасте.
7. Системные заболевания:
хронические болезни печени или почек, анорексия, ожирение или быстрые изменения веса могут привести к аномальным менструальным кровотечениям.
Клинические проявления
К аномальным маточным кровотечениям относятся НМЦ репродуктивного возраста следующих видов:
- Олигоменорея: продолжительность цикла более 37 дней;
- Аменорея: отсутствие месячных в течение шести месяцев;
- Меноррагия: сильное кровотечение во время менструации;
- Метроррагия: кровотечение или кровянистые выделения в промежутках между менструациями;
- Менометроррагия: более длительные менструальные кровотечения, возникающие через непредсказуемые промежутки времени;
- Постменопаузальное кровотечение: более, чем через 12 месяцев после последнего менструального цикла у женщин после 45-50 лет;
- Посткоитальное кровотечение: выделения крови после полового акта.
Это некоторые из некогда популярных терминов (ныне устаревших), которые эксперты рекомендуют использовать только в исследовательских целях. Сейчас используют терминологию из МКБ-10 по кодам АМК/НМЦ/.
Аномальные маточные кровотечения, которые являются тяжелыми и/или частыми, могут привести к анемии. Анемия, вызванная хронической потерей крови, делает вас усталой и слабой. При значительной потере крови вы можете испытывать одышку и/или учащенное сердцебиение, обморок или боль в груди, когда ваше тело пытается компенсировать недостаток кислорода. Это создает значительную нагрузку на сердце и может быть очень опасно, если у вас есть основное сердечно-сосудистое заболевание.
Диагностика
Основываясь на предъявляемых жалобах, вашем анамнезе и физикальном обследовании, врач решит, какие диагностические тесты вам понадобятся. Они могут включать в себя тест на беременность, анализы крови на гормоны, трансвагинальное ультразвуковое исследование, гистероскопию или биопсию эндометрия (небольшой кусочек ткани берется из матки для исследования под микроскопом).
Тесты на аномальное маточное кровотечение:
- Анализы крови
- Ультразвук органов малого таза.
- Гистероскопия
- Биопсия эндометрия
- Соногистерография
- Магнитно-резонансная томография
-
Компьютерная томография (КТ)