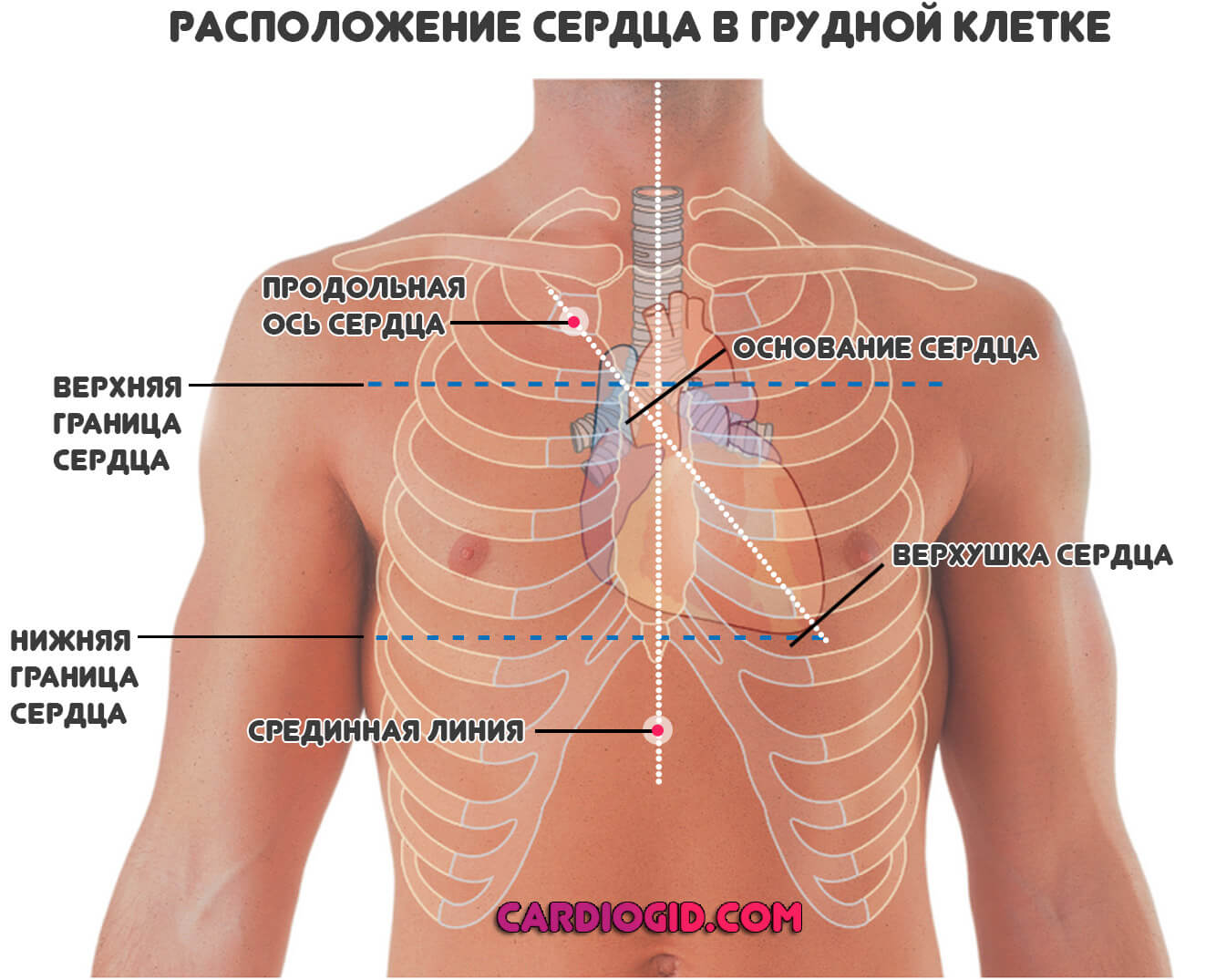
Воспалительные заболевания сердца
Содержание:
- Инсульт
- Дополнительная информация к разделу V.1
- Кардиомиопатия
- Диагностика и лечение
- Потеря сознания, головокружение, «мушки» перед глазами
- Как вылечить ишемическую болезнь сердца
- Тиреотоксикоз
- Диагностика
- Вазоспастическая или вариантная стенокардия
- Гипертоническая болезнь
- “Умные” гаджеты — помощник в контроле сердца
Инсульт
Инсультом называют резкое нарушение кровообращения в головном мозге, влекущее за собой гибель нервных клеток. Опасность состояния в том, что гибель тканей головного мозга происходит очень быстро, что во многих случаях заканчивается для пациента смертью. Даже при оказании своевременной помощи инсульт нередко заканчивается инвалидизацией человека.
Симптомы
На развитие инсульта указывают такие признаки:
- сильная слабость;
- резкое ухудшение общего состояния;
- онемение мышц лица или конечностей (часто с одной стороны);
- острая головная боль, тошнота;
- нарушение координации движений.
Распознать инсульт у человека можно самостоятельно. Для этого нужно попросить больного улыбнуться. Если одна часть лица останется неподвижной, речь чаще идет именно об этом состоянии.
Причины
Врачи выделяют следующие причины:
- атеросклероз;
- избыточную массу тела;
- алкоголь, наркотики, табакокурение;
- беременность;
- малоподвижный образ жизни;
- высокий уровень холестерина и другое.
Лечение
Диагностика сердечно-сосудистого заболевания и его лечение проводятся в условиях стационара в палате интенсивной терапии. В этот период применяются антиагреганты, антикоагулянты, тканевые активаторы плазминогена.
Как предупредить данную патологию? Определить индивидуальный риск развития сердечно-сосудистых патологий можно по шкале скор (SCORE). Сделать это позволяет специальная таблица.
Данная методика позволяет определить уровень риска развития сердечно-сосудистых патологий и тяжелых состояний, развивающихся на их фоне. Для этого нужно выбрать пол, возраст, статус – курящий или некурящий. Кроме этого, в таблице следует выбрать уровень артериального давления и количество холестерина в крови.
Риск определяется в соответствии с цветом ячейки и цифрой:
- 1 – 5% – низкий риск;
- 5 – 10% – высокий;
- свыше 10 % – очень высокий.
При высоких отметках человеку следует принять все необходимые меры по предотвращению развития инсульта и других опасных состояний.
Дополнительная информация к разделу V.1
1. Алгоритм ЭКГ диагностики блокад ножек пучка Гиса
Как Вы убедились, диагностировать полные блокады ножек пучка Гиса достаточно просто. Взяв в руки электрокардиограмму, определяете:
а) ширину желудочкового комплекса QRS во II стандартном отведении; если она не превышает 0,12″ – нет блокады, в случае увеличения ширины более 0,12″ – имеет место полная блокада ножки пучка Гиса;
б) чтобы ответить на вопрос, какой ножки – следует посмотреть в грудные отведения и установить увеличение времени внутреннего отклонения и расщепленность (две вершины) желудочкового комплекса QRS; если это наблюдается в правых грудных отведениях (VI,V2) – блокада правой ножки, в левых грудных отведениях (V5,V6) – левой.
Краткая запись:
а) блокады нет – 0,12″ < QRSII > 0,12″ – блокада ножки;
б) расщепленность QRS
2. Понятие о неполных блокадах ножек пучка Гиса
В практике нередко встречается понятие неполных блокад ножек пучка Гиса. Дадим им объяснение.
Правая ножка пучка Гиса анатомически представлена достаточно широким пучком, который в ряде случаев блокируется не полностью, а частично. На электрокардиограмме при этом имеет место характерная для полной блокады ножки расщепленность комплекса QRS в VI и V2, однако ширина комплекса QRS во II стандартном отведении не превышает 0,12 с. Это и есть случай неполной блокады правой ножки пучка Гиса.
Под неполной блокадой левой ножки пучка Гиса понимают блокаду одной из его ветвей – передней или задней. Электрокардиографические критерии блокады ветвей нам известны. Выявляются эти блокады при определении угла α.
-
Угол α больше +90° – блокада задней ветви левой ножки пучка Гиса.
-
Угол α меньше -30° – блокада передней ветви левой ножки пучка Гиса.
Распознать блокады ветвей левой ножки можно и визуально, без определения угла α.
Если при выраженной левограмме во II стандартном отведении зубец S по своей амплитуде больше зубца R – это блокада передней ветви левой ножки пучка Гиса.
Если при выраженной правограмме во II отведении зубец R по своей амплитуде больше зубца S – имеет место блокада задней ветви левой ножки пучка Гиса
3. Понятие неспецифических нарушений внутрижелудочковой проводимости
Нередко при анализе электрокардиограммы в одном или нескольких отведениях определяется расщепленность или зазубренность зубца R или зубца S, не подпадающие под известные нам признаки полной или неполной блокады ножек пучка Гиса. В этих случая принято говорить о неспецифических нарушениях внутрижелудочковой проводимости
Важно подчеркнуть при этом, что ширина желудочкового комплекса существенно не изменяется и не превышает 0,12 с. Суть этих неспецифических блокад связывают с нарушением проводимости по конечным, дистальным разветвлениям ножек пучка Гиса и волокнам Пуркинье
4. Классификация внутрижелудочковых блокад
О строении проводящей системы желудочков было сказано в начале раздела. Основные ее проводящие пути представлены пучком Гиса, который по ходу разделяется на три составляющих пучка: правую ножку (1), переднюю (2) и заднюю (3) ветви левой ножки.
Исходя из этого, различают однопучковую внутрижелудочковую блокаду (называемую также фасцикулярной), подразумевая, что в этом случае блокирован только один проводящий пучок.
Имеет место двухпучковая внутрижелудочковая блокада, иначе именуемая как бифасцикулярная, при которой блокируются два составляющих пучка.
И, наконец, трехпучковая внутрижелудочковая блокада (трифасцикулярная). Этой блокаде свойственно нарушение проводимости синусового импульса по всем трем пучкам.
Рассмотрим подробнее варианты названных блокад.
- Варианты однопучковых внутрижелудочковых блокад:
Кардиомиопатия
Кардиомиопатией называют нарушение функционирования сердечной мышцы невыясненной или спорной этиологии. Коварность заболевания в том, что часто оно протекает без видимых симптомов, становится причиной смерти 15% больных с данной патологией. Смертность среди пациентов с характерной для заболевания симптоматикой составляет около 50%.
Кардиомиопатия нередко является причиной внезапной смерти
Признаки
У пациентов с кардиомиопатией наблюдаются такие признаки:
- быстрая утомляемость;
- утрата трудоспособности;
- головокружения, иногда обмороки;
- бледность дермы;
- склонность к отекам;
- сухой кашель;
- одышка;
- учащение сердечного ритма.
Именно кардиомиопатия часто становится причиной внезапной смерти людей, ведущих активный образ жизни.
Причины
Причины сердечно сосудистого заболевания, такого, как кардиомиопатия, следующие:
- отравления;
- ИБС;
- алкоголизм;
- заболевания эндокринной системы;
- артериальная гипертония;
- поражение миокарда инфекционного характера;
- нейромышечные нарушения.
Часто определить причину развития заболевания не удается.
Лечение
Лечение сердечно сосудистого заболевания требует пожизненного соблюдения профилактических мероприятий, направленных на предупреждение серьезных осложнений и смерти. Пациенту необходимо отказаться от физических нагрузок, вредных привычек, соблюдать диету и правильный образ жизни. Меню больного должно исключать острую, копченую, кислую, соленую пищу. Запрещен крепкий чай, кофе, газированные сладкие воды.
Медикаментозная терапия включает такие препараты, как β-адреноблакаторы, антикоагулянты. Тяжелое течение патологии требует хирургического вмешательства.
Важно! Отсутствие лечения кардиомиопатии ведет к развитию сердечной недостаточности, клапанной дисфункции органа, эмболиям, аритмиям, внезапной остановке сердца
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Потеря сознания, головокружение, «мушки» перед глазами
Являются главными признаками сниженной перфузии тканей головного мозга, т.е. нехватки глюкозы и кислорода в нейронах. Состояния, сопровождающиеся данными симптомами, возникают при недостатке кровообращения в большом круге сердца. Это, в свою очередь, связано с малым сердечным выбросом вследствие:
- Инфаркта миокарда.
- Расслоения аневризмы аорты, стенки сердца.
- Стеноза (сужения) аортального клапана, в том числе ревматического происхождения.
- Стеноза аорты.
- Констриктивного или экссудативного перикардита.
- Миокардита.
- Аритмии.
Следует дифференцировать сердечные и внесердечные причины потери сознания. Так к временному снижению уровня сознания или его потере с предшествующими головокружением, мельканием «мушек» или шаров света перед глазами могут привести:
- Транзиторные ишемические атаки (сопровождаются неврологическими расстройствами — нарушением движения, чувствительности, речи, глотания, движений глазных яблок и т.д.).
- Вегето-сосудистая дистония с падением уровня артериального давления.
- Различные виды шока (гиповолемический, анафилактический, инфекционно-токсический).
- Коллапс с резким значительным падением артериального давления.
- Синдром позвоночной артерии.
- Травма шейного отдела позвоночника.
- Токсическое воздействие.
- Генерализованный приступ затылочной эпилепсии.
- Постуральная гипотензия (после резкой перемены положения тела).
Симптомы болезней сердца у женщин не отличаются от симптомов болезней сердца у мужчин. При наличии того или иного признака, по которому возможно заподозрить кардиальную патологию, следует обратиться к терапевту или кардиологу. При необходимости лечащий врач привлекает к обследованию невролога, гастроэнтеролога, пульмонолога. Только раннее выявление заболевания практически во всех случаях приводит к наиболее благоприятному его исходу.
Как вылечить ишемическую болезнь сердца
При своевременном обращении к специалисту и соблюдении предписаний врача можно качественно улучшить жизнь и избавиться от тревожащих симптомов. Терапия включает медикаментозное лечение, инвазивные или неинвазивные операции и профилактику. Меры должны быть направлены на коррекцию питания с подсчетом калорий, проводятся мероприятия по снижению веса и лечение артериальной гипертензии. Больному противопоказаны физические нагрузки, поскольку при ИБС миокард страдает от нехватки кислорода и питательных веществ. Нагрузки постепенно наращивают в реабилитационный период. Питание корректируют таким образом, чтобы не провоцировать атеросклероз. Ограничивают потребление жиров, соли, копченостей, маринадов. При симптомах ишемической болезни сердца профилактика играет немаловажную роль.
Как лечится ишемическая болезнь сердца:
- Медикаментозное лечение может включать применение бета-адреноблокаторов, которые замедляют сердечный ритм, таким образом снижая потребность в кислороде.
- Статины назначают для предупреждения развития бляшек, а антикоагулянты — уменьшения риска тромбозов.
- Диуретики помогают устранить отеки.
- При выраженном болевом синдроме и отсутствии противопоказаний лечащим врачом могут быть выписаны нитраты.
При высоком риске инфаркта может быть показано хирургическое вмешательство. Решение в каждом конкретном случае принимается индивидуально. Задействуют такие тактики, как стентирование, шунтирование.
В развитии болезни играют роль как психологические, так и физиологические факторы. Лечение ИБС — это не всегда болезненная операция и длительный восстановительный период. При раннем обращении можно обойтись приемом лекарств, но при этом нужно придерживаться ЗОЖ. Опытный кардиолог определит тактику и поможет продлить жизнь. В ЧСЦ работают только высококвалифицированные специалисты, готовые прийти вам на помощь. Узнайте подробнее о наших врачах и возможностях клиники на сайте «Чеховского сосудистого центра».
Тиреотоксикоз
Гормоны щитовидной железы (трийодтиронин, тироксин) стимулируют обмен веществ, их избыток приводитк повышению потребности в кислороде и энергии. Сердечная мышца к этому особенно чувствительна и начинает страдать в первую очередь: развивается дистрофия миокарда, как следствие – специфическая кардиомиопатия (“тиреотоксическое сердце”). Тиреоидные гормоны также оказывают на сердце “подстегивающее” влияние: увеличивают частоту сердечных сокращений, сердечный выброс.
Возможно развитие следующих симптомов:
- ощущение сердцебиения, учащенный пульс даже в состоянии покоя, выраженная утомляемость;
- повышение артериального давления, в особенности – систолического (“верхнее” давление), обычно стабильное, без кризов;
- нередко отмечается существенный разброс между значениями систолического и диастолического давления;
- при выслушивании сердечных тонов врач может определить характерные шумы, а ультразвуковое исследование сердца часто обнаруживает пролапс (провисание, выпячивание) митрального клапана;
- чаще всего присутствует т.н. синусовая тахикардия;
- если у пациента изначально имелась сердечная патология, на фоне тиреотоксикоза она усугубляется: приступы стенокардии, мерцательная аритмия, устойчивая к лекарственной терапии (у пожилых это иногда единственный симптом тиреотоксикоза).
Со временем стенки сердца утолщаются, расширяются его полости, сердечная мышца частично замещается соединительной тканью, формируется фиброз, нарушается сократительная способность сердца, что может привести к сердечной недостаточности, фибрилляции предсердий.
Лечение:
- медикаментозное – тиреостатики, бета-блокаторы, сердечные гликозиды, диуретики, антиагреганты и др.;
- радиойодтерапия;
- к хирургическому вмешательству прибегают в тяжелых случаях, при низкой эффективности консервативного лечения – выполняется так называемая субтотальная резекция щитовидной железы – т.е. удаление большей ее части. Гипотиреоз
При пониженной функции щитовидной железы частота сердечных сокращений, сердечный выброс, артериальное давление, напротив, снижаются. Изменяется липидный состав крови, отмечается повышенное содержание холестерина, распространенный атеросклероз, в особенности сосудов сердца. Формируется специфическая кардиомиопатия – «гипотиреоидное» или «микседематозное сердце».
Возможно появление следующих симптомов:
- редкий слабый пульс;
- боли в области сердца;
- систолическое давление обычно понижено, в то время как диастолическое может оставаться нормальным;
- иногда возможно развитие сопутствующей гипертонии;
- общая отечность;
- слабость, вялость, остановки дыхания во сне;
- рентгенографическое исследование выявляет увеличение размеров сердца.
Самым распространенным видом аритмии при гипотиреозе является синусовая брадикардия. Страдает сократительная функция сердца, есть риск развития сердечной недостаточности. В мышечной стенке и в сердечной сумке скапливается слизистая жидкость, развивается муцинозный отек, также затрудняющий кровоснабжение сердца, все это может приводить к появлению очагов ишемии, повышению риска развития инфаркта.
Лечение:
- Основное лечение – заместительная терапия тиреоидными гормонами;
- При сопутствующей артериальной гипертензии – гипотензивные препараты, диуретики;
- Существуют и хирургические инновационные методы – например, трансплантация донорских клеток щитовидной железы.
Диагностика
Диагноз патологии сердца или сосудов устанавливается на основании результатов клинического осмотра, опроса пациента, ряда инструментальных и лабораторных исследований. Основные инструментальные методы, применяющиеся в диагностике ССЗ:
-
Электрокардиография (ЭКГ) – электрофизиологический метод, используется в диагностике аритмий, инфаркта миокарда. Разновидность – холтеровское мониторирование, позволяющее снимать показания в течение суток с помощью портативного прибора.
-
Эхокардиография (ЭхоКГ) – ультразвуковой метод исследования сердца, выявляет как функциональные расстройства, так и структурные нарушения (опухоли, вегетации, пороки, воспаления). Назначается и при подозрении на ТЭЛА.
-
МРТ, КТ (магнитно-резонансная, компьютерная томография) головного мозга – применяется в диагностике инсультов.
-
УЗДС и УЗДГ (ультразвуковое дуплексное сканирование и допплерография) сосудов – используется в диагностике хронического нарушения мозгового кровообращения, болезней периферических сосудов.
Лабораторные анализы включают:
-
В диагностике воспалительных заболеваний сердца – биохимическое исследование белкового спектра, общий анализ крови, бактериальный посев крови.
-
В диагностике атеросклероза – биохимический тест уровня холестерина, ЛПНП, триглицеридов.
-
При подозрении на любое ССЗ – коагулограмма.
Современное оборудование позволяет провести диагностику без инвазивных процедур.
Вазоспастическая или вариантная стенокардия
От классической стенокардии эта отличается тем, что ишемия возникает в покое и без психологического стресса. Вазоспастический вариант ИБС тоже может привести к инфаркту, внезапной смерти из-за развития опасных аритмий: желудочковой тахикардии и фибрилляции. Если «обычная» стенокардия — следствие несовпадения повышения потребности и возможности кровоснабжения миокарда, то вазоспастическая обусловлена исключительно спазмом коронарной артерии без повышения потребности миокарда.Почему возникает спазм практически не изменённой коронарной артерии, пока не выяснили. Но именно такая стенокардия возникает при переохлаждении, нарушении обмена электролитов, системных аутоиммунных заболеваниях и употреблении кокаина. Это стенокардия молодых, и даже при отсутствии факторов риска, но не курения. Боль при вазоспастической стенокардии очень сильная и типична по локализации, часто приступ развивается ночью или ранним утром. Обморок может свидетельствовать о тяжёлом нарушении ритма. Но интенсивность повторных приступов очень разная, и человек способен переносить высокие физические нагрузки.
Гипертоническая болезнь
Артериальная гипертония – одно из наиболее распространенных заболеваний, касающихся сердца и сосудов. Заключается патология в стойком повышении артериального давления выше допустимых норм.
Признаки гипертонии
Признаки сердечно сосудистой патологии часто скрыты, поэтому пациент может не догадываться о своем заболевании. Человек ведет обычный образ жизни, иногда его беспокоят головокружения, слабость, но большинство пациентов списывает это на обычное переутомление.
Явные признаки гипертонии развиваются при поражении органов-мишеней, могут носить такой характер:
- головные боли, мигрени;
- шум в ушах;
- мелькание мошек в глазах;
- мышечная слабость, онемение рук и ног;
- затруднение речи.
Главная опасность этого заболевания – инфаркт миокарда. Это тяжелое состояние, нередко заканчивающееся смертью, требует немедленной доставки человека в условия стационара, проведения необходимых медицинских мероприятий.
Причины
К причинам, вызывающим стойкое повышение давления, относят:
- сильные эмоциональные перегрузки;
- избыточную массу тела;
- наследственную предрасположенность;
- заболевания вирусного и бактериального происхождения;
- вредные привычки;
- чрезмерное количество соли в ежедневном рационе;
- недостаточную двигательную активность.
Нередко гипертония возникает у людей, проводящих длительное время у монитора компьютера, а также у пациентов, в крови которых часто возникают всплески адреналина.
Частая причина гипертонической болезни – вредные привычки
Лечение
Лечение сердечно сосудистого заболевания, сопровождающегося повышением давления, заключается в устранении причин патологического состояния и поддержании артериального давления в пределах нормы. Для этого используют диуретики, ингибиторы, бета-адреноблокаторы, антагонист кальция и другие препараты.
Важно!
Резкое повышение давления называется
гипертоническим кризом
. Это опасное осложнение требует срочной медицинской помощи с применением комплексной терапии.
“Умные” гаджеты — помощник в контроле сердца
Мне очень нравятся современные устройства, которые позволяют оценить, какую нагрузку выполнил человек в течение дня, сколько прошел шагов и километров, какая при этом была частота пульса. Это полезно, так как часто уровень нагрузки рассчитывается именно по пульсу. Еще нравятся устройства, которые позволяют оценить длительность и качество сна (по фазам сна). Это очень полезная функция для людей, живущих в современном мире, когда и удовольствия, и работа продлеваются за счет сна. Между тем, только во сне организм восстанавливается, вылечивается и усваивает дневную информацию. “Умные” гаджеты — мой любимый подарок всем, кто мне дорог.