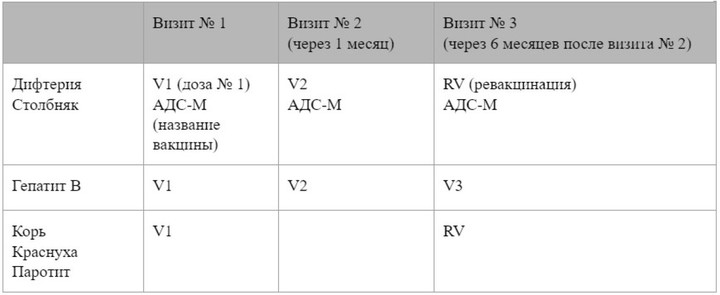
Вакцинация от гриппа
Содержание:
- Где и как сделать
- Доводы против вакцинации
- 1-я половина ХХ века: открытие причины болезни
- Необычное решение
- Штаммы сезона 2019\20 для Северного полушария
- Какую вакцину выбрать
- Есть ли побочные эффекты
- Отзыв врача
- Почему надо прививаться от гриппа? Не реклама ли это со стороны производителей вакцин?
- Какие вакцины от гриппа существуют, почему они обновляются?
- Возможные побочные реакции и осложнения
- Какие осложнения может вызвать прививка от гриппа?
- Вот так штаммы
- Зачем нужна вакцинация против гриппа
- Что такое сезонный грипп и так ли он опасен
- Стоит ли делать прививку от гриппа у метро
- Противопоказания к вакцинации
- Разновидности препаратов
- Противопоказания
- Показания
- Как работают вакцины против гриппа
- Вакцина Гриппол, состав
Где и как сделать
Вакцинироваться можно бесплатно в поликлиниках по месту жительства, детских садах, школах, ВУЗах и колледжах. С собой нужно иметь паспорт и полис ОМС. Врач-терапевт проверит на отсутствие противопоказаний и направит на вакцинацию. Следующие 15–30 минут после прививки желательно провести недалеко от кабинета — на случай немедленных поствакцинальных реакций. Во многих городах России работают мобильные пункты, в которых также можно получить прививку против гриппа. В конце концов, можно записаться в платную клинику.
Важно сообщить врачу о наличии хронических заболеваний или обострившихся инфекциях. Не стоит приходить с температурой, другим инфекционным заболеванием, или при обострении сезонной аллергии: это явные противопоказания к проведению вакцинации, хоть и временные
Нужно дождаться выздоровления или ремиссии.
Доводы против вакцинации
Вирусы и бактерии могут привести к серьезным заболеваниям, но споры об обязательности вакцинации не теряют своей остроты. К доводам против прививок относят:
- антигенный импринтинг — особенность иммунной системы предпочтительно использовать уже имеющуюся иммунную память в ответ на мутировавший штамм вируса, даже если эта память не эффективна против данного штамма;
- неэффективность прививок против гриппа, так как из-за большого разнообразия штаммов вируса вакцинация не дает гарантии, что человек не заболеет;
- наличие побочных эффектов, таких как аллергическая (анафилактическая) реакция, уплотнение или болезненность в месте введения вакцины;
- человеческий фактор: несоблюдение специалистом правил вакцинации, пренебрежение мерами антисептики и асептики, что может привести к проникновению побочной инфекции в организм через место инъекции.
1-я половина ХХ века: открытие причины болезни
Как ни странно, такие бедствия влекут за собой еще и важные открытия в развитии науки. В 1933 году исследования британских ученых: Патрика Лэйдло, Уилсона Смита и Кристофера Эндрюса – привели к открытию вируса. Они провели эксперименты на лабораторных хорьках (а позднее – мышах) и доказали, что виновник заболевания не бактерия, а вирус.
В разработке первой вакцины принял участие шеффилдский профессор, Чарльз Стюарт-Харрис (автор классических учебников по вирусологии).
В СССР исследованиями вируса руководил зав. отделом бактериологии в Ленинградском институте эпидемиологии и бактериологии имени Луи Пастера – Анатолий Смородинцев. Первую одновалентную вакцину он разработал в 1936-1938 гг. Она содержала всего 1 штамм гриппа, была «живого» типа, т.е. содержала ослабленный вирус, а не его фрагменты. Избежать частых побочных эффектов в те времена не удалось, но тем не менее, даже такая вакцина была прорывным шагом.
Еще одной сложностью стало то, что вирус быстро мутирует, но тогда ученые еще об этом не знали и грипп возвращался снова и снова.
Необычное решение
Если для защиты от большинства вакциноуправляемых инфекций (корь, дифтерия, полиомиелит и т.д.) десятки лет применяется один и тот же состав вакцины, и при этом бывает достаточно 1 курса, а иногда и одной инъекции препарата для выработки у человека иммунитета на всю жизнь, то в ситуации с постоянно мутирующим гриппом ученым нужно было искать иной способ изготовления эффективной вакцины.
Найденное решение поражает своей трудоемкостью и масштабностью. Каждый год к сезону подъема заболеваемости гриппом нужно производить вакцины с новым составом! А для уменьшения риска ошибок предложено включать в вакцину не один штамм, а набор (обычно из трех) наиболее вероятных штаммов. Потребовалась система мониторинга и прогноза циркуляции вируса гриппа во всех странах на всех континентах.
В 1952 году в структуре ВОЗ была создана Глобальная система эпиднадзора за гриппом и принятия ответных мер (Global Influenza Surveillance and Response System (GISRS). Её работа заключается в сборе информации о вирусах со всех уголков мира. Полученные данные вносят в единую базу, и специальная комиссия принимает решение о прогнозе, какие штаммы гриппа будут активно циркулировать и могут вызвать эпидемию в предстоящем сезоне. Учитывается масса факторов, включая и агрессивность вновь выявленных вирусов, и схожесть с ранее циркулирующими штаммами, и наличие иммунитета в популяции.
Именно с участием этой системы появилась возможность эффективной вакцинопрофилактики гриппа.
Как это происходит
Каждый год в феврале происходит заседание ВОЗ, на котором по данным GISRS выдаются рекомендации производителям о штаммах вируса гриппа, которые следует включать в вакцину. В конце февраля-начале марта начинается выращивание штаммов. Почти все изготовители вакцин используют для этого старую проверенную технологию: вирус гриппа размножается в куриных эмбрионах. Если рекомендованный штамм хорошо культивируется – его и берут в производство. Иногда из-за плохого роста какого-либо типа вируса срочно подбирается хорошо растущий аналог со сходной антигенной структурой.
После этого процесс изготовления вакцины включается на полную мощность. Как правило, около 4 месяцев уходит на производство трех (или четырех) штаммов, обезвреживание (разными способами для разных типов вакцин), очистку, контроль качества, смешивание компонентов и расфасовку. Процесс производства вакцины рекомендуем посмотреть в ролике наших партнеров Sanofi Pasteur:
https://youtube.com/watch?v=M7_MRrSHgRU
Далее сертификация и логистика с учетом «холодовой цепи». Если все идет гладко, то первые партии вакцины поступают в медицинские организации в конце августа. Обычно основные объемы становятся доступны в сентябре-октябре, что позволяет успеть привить население до начала сезонного подъема заболеваемости.
Штаммы сезона 2019\20 для Северного полушария
Напоминаем, грипп ‒ изменчивая инфекция. Каждый год происходит смена антигенов на поверхности вирусов: изменения приходится отслеживать, постоянно отбирая образцы по всему миру. Этим занимается FluNet ‒ сеть исследовательских институтов и лабораторий, которые собирают и анализируют информацию о заболевании, составляя прогноз на предстоящий эпидемический сезон. Это делается для того, чтобы не пропустить опасную мутацию, которая может создать «супервирус» наподобие вируса «испанки» ‒ гриппа H1N1, убившего около 100 миллионов человек во время эпидемии 1918-19 годов.
Сменились линии A(H1N1)pdm09 (с штамма A/Michigan/45/2015 (H1N1)pdm09 на линию Brisbane), а A/Singapore/INFIMH-16-0019/2016 A(H3N2) сменился на штамм Kansas — имена вирусам гриппа дают те города в которых они были выявлены.
В процессе выбора штамма вируса А(H3N2) для вакцин сезона 2019-20 произошла задержка. Она объясняется как частыми изменениями самого вируса, так и трудностями в создании вирусов-кандидатов для производства вакцин на основе куриных эмбрионов, и в работу вакцина поступила только в апреле. Но большинство производителей успели синтезировать нужное число доз препарата.
Какую вакцину выбрать
C точки зрения доказательной медицины «все йогурты одинаково полезны». Все вакцины прошли клинические испытания на российской популяции, показали свою эффективность, безопасность, все выпускаются на сертифицированном производстве, все доставляются с соблюдением холодовой цепи – но Сибмама не была бы Сибмамой, если бы на форуме не бурлили страсти по поводу выбора прививки.
Отечественная вакцина vs импортная
У нас сложилась традиция не доверять в целом отечественным производителям лекарств, хотя импортозамещение не оставляет выбора. Но число вакцинированных именно отечественными вакцинами каждый год растет, и количество постпрививочных осложнений остается на прежнем уровне, а заболеваемость, напротив, падает.
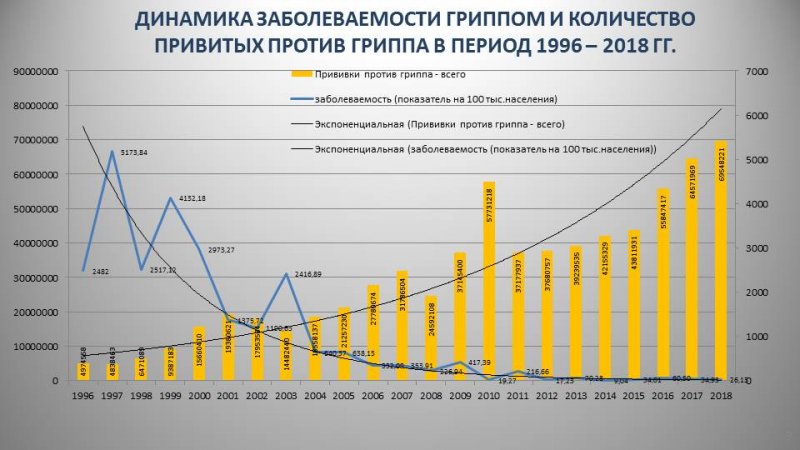
Впервые за последние 5 лет в 21 субъекте РФ в сезоне 2018/19 не был превышен эпидемический порог по гриппу, что наводит на мысль об эффективности всех прививок.
Дозировка 15 мкг антигена vs 5 мкг
«Вакцина разбавленная! ‒ возмущаются граждане, комментируя предложение поликлиник прививаться Совигриппом, ‒ нам не докладывают антигенов!»
Скажем честно, каких-то сравнительных исследований у отечественных вакцин с низким содержанием антигенов с другими вакцинами импортного или местного производства нет. Только набраны данные в рамках массовой вакцинации с использованием одной-двух российских вакцин. Данные об иммуногенности и сероконверсии (способности вызывать иммунный ответ, стимулируя выработку антител, которые определяют в сыворотке крови) следующие:
Полиоксидоний и Ко — иммуномодуляторы как адъюванты vs безадъвантные вакцины
Адъювант это вещество, не дающее частицам вакцины «слипаться» и усиливающее иммунный ответ на прививку. Белковые структуры часто образуют в растворе взвесь «хлопьями» из-за особенностей строения. Чтобы этого избежать, в первые жидкие вакцины длительного хранения добавляли соли тяжелых металлов, потом перешли на соли алюминия.
Альтернатива механическим носителям ‒ частицам металлов и коллоидным растворам солей ‒ группы веществ, которые, благодаря строению или биологической активности, могут дополнительно стимулировать иммунный ответ. Такие вакцины дают больше антител после постановки прививки.
ВОЗ не запрещает, но и не агитирует за добавление адъювантов, так как это усложняет наблюдение за поствакцинальными осложнениями: нельзя объективно оценить безопасность каждого отдельного компонента. Есть мнение, что повышенная иммуногенность может провоцировать развитие редких аутоиммунных осложнений. В частности синдрома Гиена-Барре ‒ аутоиммунного энцефалита с частотой 1:500000 вакцинированных. Простая математика – вдруг ВОЗ привьет все 8 млрд человек и окажется, что около 2000 из них заболеют аутоиммунным энцефалитом.
Кроме того у нас есть своя особая, в силу изоляции, история создания лекарственных препаратов – за разработку одного из первых иммуномодуляторов была получена Сталинская премия. За десятилетия накоплены данные об их безопасности и эффективности, но международных сравнительных исследований нет, и это вызывает у скептиков вопросы.
Привитые vs непривитые
Ни одна прививка не даст 100% гарантии, что вы не заболеете. Международные исследования показывают, что ответ на вакцинацию не очень высок, в идеальных условиях только 85-70% вакцинированных наработают достаточный защитный титр. Но смертность от осложнений гриппа среди вакцинированных и все-таки заболевших снижается до минимальных величин.
Есть ли побочные эффекты
На введение вакцины организм может отреагировать рядом клинических симптомов, не являющихся отклонениями от нормы. Они свидетельствуют о том, что активно формируется иммунитет. Побочные эффекты прививки могут проявляться у пациентов любого возраста. Продолжительность проявлений, как правило, не превышает двух суток.
Реакции делят на системные и местные. Ко вторым относятся покраснение кожи, образование уплотнения, болезненность в области инъекции.
Среди системных реакций распространены следующие:

- небольшое недомогание;
- повышение температуры до субфебрильных значений;
- озноб;
- слабость;
- цефалгия;
- повышенное потоотделение;
- суставные и мышечные боли.
Помимо побочных реакций, не являющихся патологическими, у пациента могут развиваться опасные осложнения после введения вакцины. Если не учитываются противопоказания, то возможны интенсивные аллергические проявления в виде сильного зуда, высыпаний, а также крайних случаев – анафилаксии и отека Квинке. Также могут наблюдаться тяжелые нарушения со стороны сосудистой и нервной системы (васкулит, энцефалит, неврит).
В представлении многих людей грипп – обычное респираторное заболевание. Необходимо понимать, что это не так: грипп – серьёзная вирусная инфекция, характеризующаяся молниеносным распространением, довольно тяжелым течением и высоким риском осложнений. Ежегодно в мире регистрируется более миллиарда случаев заболевания, 3 миллиона заболевших людей умирают. Поэтому значимость вакцинации высокая.
При желании сделать прививку от гриппа можно в большинстве медицинских учреждений. Стоимость вакцинации колеблется от 600 до 1500 рублей в зависимости от уровня клиники и вида препарата.
Отзыв врача
Тогоев Олег Олегович — кандидат медицинских наук, медицинский директор GMS Clinic, аллерголог-иммунолог, педиатр.
— Есть ли разница между импортными и отечественными вакцинами, какие лучше?
— Принципиальной разницы между отечественными и импортными вакцинами нет.
— Есть ли возможность подобрать вакцину в поликлинике или там только одна топорная, отечественная?
— Она не топорная. Чаще всего в поликлинике бывает одна вакцина, обычно — отечественная.
— Можно ли приобрести вакцину самостоятельно и прийти с ней к врачу?
— Так можно сделать только в частной клинике, но не в каждой и не с каждым врачом. Каждый врач несет ответственность за то, что он вводит человеку, поэтому необходимо быть уверенным в том, что вакцина хранилась правильно, в стерильных условиях и без нарушений. Именно по этой причине 9 из 10 врачей частных клиник откажутся делать принесенную вакцину. Однако 1 из 10 врачей ее все же сделает т.к. исходит из того, что пациент все-таки сам заинтересован в своем здоровье — это вопрос доверия.
Вакциной, приобретенной самостоятельно пациентом, медицинская организация имеет право прививать только тогда, когда имеется чек с указание даты и часа приобретения вакцины и, если вакцина транспортировалась и хранилась пациентом при температуре +2 +8 градусов Цельсия. При этом пациента попросят подписать специальный документ, в котором будет прописано, что, вакцину он приобрел самостоятельно, хранил ее с соблюдением всех требований и осознает все риски, связанные с неправильным хранением. Только после этого врач может приступить к вакцинации.
Однако чаще всего пациентам отказывают в вакцинации собственным препаратом. Что касается федеральных и муниципальных учреждений, то там, повторюсь, такой вариант- ввести себе принесенную с собой прививку- просто невозможен.
— Можно ли сочетать прививку от гриппа с другими прививками (в первую очередь, касается детей младшего возраста, для них много других вакцин по графику). Что приоритетней?
— Все прививки (за исключением БЦЖ) сочетаются друг с другом и могут делаться одновременно. Единственное правило, рекомендованное ВОЗ- делать не более 4-х ИНЪЕКЦИЙ одновременно. То есть просто по числу конечностей человека-две руки и две ноги. Однако в одну вакцину могут входить до 7 антигенов и это нормально и удобно. Мы детям в три месяца иногда делаем вакцинации от 8 инфекций одновременно (причем в двух инъекциях) — и это правильно и удобно.
— Безопасно ли прививаться в мобильных пунктах? Какие могут быть риски? Или все так же хорошо, как и в диспансере?
— В мобильных пунктах прививаться безопасно. Опасения насчет прививок имеют аллергики. Но в ресторан ходить опаснее, чем делать прививку от гриппа. Те, у кого есть истинная аллергия на яичный белок прекрасно об этом осведомлены и не сделают прививку не то, что в мобильном пункте, но даже и в отделении реанимации. Однако даже и с аллергией на яйца можно прививать, такие методики есть. Все остальное — мнимые страхи. Прививайтесь, где удобно. Главное — сделайте это.
— Где лучше прививаться: в обычной поликлинике, в больнице, в платной клинике? Есть ли вообще разница, может у кого-то вакцины лучше?
— Вопрос очень абстрактный. Тогда уж можно спросить глобально: где лучше лечиться — в поликлинике, в больнице, в платной клинике. Где и какому специалисту доверить свое лечение — каждый выбирает сам. Главная задача и государственных, и частных клиник — работать для пациента. Тем не менее, еще раз повторюсь: прививайтесь там, где вам удобно.
— Действительно ли лучше после прививки посидеть в приемной поликлиники на случай внезапных реакций или это опасно, учитывая, что там могут быть больные?
— Посидеть можно, но минут 15, думаю, что сидеть 30 минут уже лишнее. Все острые проблемы развиваются в течение 15 минут. Я никогда этих острых проблем — ради которых написано это правило в СанПиНах — не видел, хотя занимаюсь вакцинациями уже 23 года. Даже в обморок никто не падал. Самое неприятное, что было — кровь из ранки не останавливалась, пришлось поменять лейкопластырь. Честно говоря, правило ожидания острых реакций после прививки не в основном никем не соблюдается — так уж по жизни сложилось. Люди сделают прививку и стараются побыстрее убежать по своим делам. Не сидят. И,знаете, я их и не удерживаю. Это не то правило, за соблюдение которого я стал бы отчаянно бороться. Это больше обычай. Наверное, меня за эти слова осудят, но все же останусь при своем мнении.
Почему надо прививаться от гриппа? Не реклама ли это со стороны производителей вакцин?
Грипп — это острая респираторная вирусная инфекция или всем известная ОРВИ. Защищаться от гриппа нужно, потому что болезнь иногда проходит очень тяжело, а в некоторых случаях может закончиться смертью пациента. Согласно последним оценкам, ежегодно от респираторных заболеваний в мире умирает до 650 тысяч человек.
Даже если грипп проходит не в тяжелой форме, он длится около недели. Больного в течение этого времени обычно мучают головные и мышечные боли, боль в горле и насморк. Кашель может сохраняться несколько недель. Таким образом, грипп негативно сказывается на успеваемости в учебе и на работоспособности, так как больные вынуждены лечиться дома.
Идея о том, что вакцинация — это способ вытягивания денег со стороны фармацевтических компаний, в корне не верна и была опровергнута множество раз. Вакцинация — это прекрасный способ сэкономить средства, которые могли бы быть потрачены на лечение болезни. В случае с гриппом, не требующим использования дорогостоящих лекарств, экономия заключается в основном в сохранении производительности труда. Люди не уходят на больничный и больше работают.
Какие вакцины от гриппа существуют, почему они обновляются?
Вакцины защищают нас от вирусов гриппа типов А и В. Именно они способны вызывать эпидемии, а потому представляют наибольшую опасность. При этом вирусы гриппа А делятся на подтипы, а вирусы гриппа В — на линии. По этой причине противогриппозные вакцины всегда составные, они содержат в себе сразу несколько видов (штаммов) вирусов. Для получения современных вакцин вирусы либо инактивируют (убивают), либо используют только их части, необходимые, чтобы выработать иммунитет против инфекции. Вакцины с живыми, ослабленными вирусами в составе применяются редко.
Кроме того, что в мире всегда циркулирует сразу несколько штаммов вирусов гриппа, каждый год они обновляются, немного изменяя свой геном, чтобы наша иммунная система их не узнала. Поэтому каждый год людям нужны новые вакцины для защиты.
Для того, чтобы отслеживать распространение вирусов и выявлять новые штаммы, Всемирная организация здравоохранения создала Глобальную программу по борьбе с гриппом (Global Influenza Surveillance and Response System), в рамках которой специалисты по всему миру следят, какие вирусы и где циркулируют.
Рисунок 1. Количество образцов разных штаммов вирусов гриппа А и В, собранных в России в 2019-2020 гг. Источник
Опираясь на полученные данные, каждая страна выбирает, какие вакцины использовать.
Возможные побочные реакции и осложнения
Достаточно часто после прививки развиваются побочные реакции. Наиболее распространенные проявления:
- слабость;
- головная боль;
- небольшое повышение температуры;
- чувство ломоты в мышцах и суставах;
- тошнота;
- потемнение мочи.
При возникновении этих симптомов паниковать не нужно – это нормальная реакция организма, не требующая врачебного вмешательства. Обычно эти осложнения возникают при использовании вакцин, содержащих живой ослабленный вирус.
При использовании всех видов вакцин может развиться аллергическая реакция в виде высыпаний на коже. В тяжелых случаях не исключены развитие отека горла и лица (отек Квинке, рис. 3) и анафилактический шок. В этом случае требуется экстренная медицинская помощь.
Важно! В течение получаса после прививки пациент должен находиться в медучреждении, чтобы врач мог наблюдать за его состоянием
Какие осложнения может вызвать прививка от гриппа?
Инактивированные противогриппозные вакцины обычно легко переносятся. К распространенным побочным эффектам после них относят: покраснение, припухлость и боль в месте инъекции. Живые вакцины, содержащие ослабленные штаммы вирусов (их вводят интраназально), могут вызывать слабые симптомы простуды — непродолжительный кашель, незначительное повышение температуры, недомогание и боли в суставах. Такие препараты предназначены для людей от 2 до 49 лет и не используются для вакцинации беременных женщин.
Тяжелые осложнения после вакцинации от гриппа, например, аллергические реакции, крайне редки. Для того, чтобы исключить риск таких осложнений, оставайтесь в приемной поликлиники в течение 30 минут после введения вакцины.
Важно
Частым противопоказанием к вакцинации против гриппа является аллергия на белок куриного яйца (вакцинные вирусы гриппа выращивают на куриных эмбрионах), но на практике аллергиков успешно прививают. Противогриппозные вакцины проходят очистку от посторонних белков и признаны безопасными даже для людей с анафилактической реакцией на куриный белок. Вам не следует прививаться только в случае негативных реакций на прошлые дозы препарата.
Вот так штаммы
В сезоне 2020-2021 годов, по мнению ВОЗ, нам будут портить жизнь четыре штамма вируса гриппа:
A/Guangdong-Maonan/SWL1536/ 2019(H1N1)pdm09;
A/Hong Kong/2671/2019 (H3N2);
B/Washington/02/2019 (B/Victoria lineage);
B/Phuket/3073/2013 (B/Yamagata lineage).
Соответственно, и прививки делать в ВОЗ советуют четырехвалентными вакцинами, содержащими все эти штаммы. Из этого списка только штамм B/Phuket входил в состав вакцины и в прошлом, и позапрошлом годах. Остальные — новые.
Впрочем, и прививка трехвалентной вакциной — это тоже способ защиты, так как в нынешнем сезоне она ориентирована как раз на защиту от новых вирусов.
Зачем нужна вакцинация против гриппа
В последнее время стало модно отрицать пользу вакцинации. Конспирологи убеждены, что прививка от гриппа – не что иное, как часть всемирного заговора правящих элит с целью поголовной чипизации населения. В действительности вакцинация преследует лишь одну цель – формирование коллективного иммунитета и предотвращение пандемий, ежегодно уносящих сотни тысяч жизней. Чем больше людей прошли вакцинацию, тем меньше у гриппа шансов распространиться. Это и называется коллективным иммунитетом. Для того, чтобы остановить грипп, пройти вакцинацию должны не менее 60% населения.
В первую очередь вакцинация защищает людей, входящих в группы риска – для них болезнь представляет особую опасность, так как чаще вызывает тяжелые осложнения, грозящие летальным исходом. Следует также понимать, что профилактические мероприятия по вакцинации помогают сохранять трудоспособность населения. Чем больше предприятий закрывается на карантин, тем менее комфортными становятся условия жизни – мы все это поняли еще во время первой волны коронавируса.
Почему люди отказываются от вакцинации против гриппа
Каждый год мы читаем о том, как важно для борьбы с инфекциями поддерживать высокий уровень вакцинации. Тем не менее, люди часто отказываются от прививок
В России, где вакцинация добровольная, причинами отказа от противогриппозных вакцин служат уверенность в силах собственного иммунитета и недоверие к эффективности и безопасности вакцин (рис. 2). Пройти вакцинацию из-за противопоказаний не могут около 8% непривитых людей.
Что такое сезонный грипп и так ли он опасен
Сезонный грипп – это инфекционное заболевание, которое вызывает мелкий оболочечный вирус. Оно протекает с преимущественным поражением органов дыхания. После болезни у человека вырабатывается иммунитет, но он не может защитить его от всех вирусов гриппа на планете.
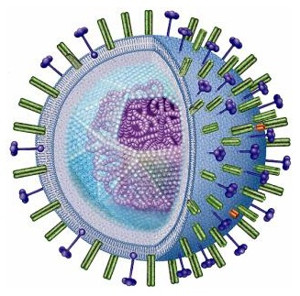
Вирус покрыт оболочкой, внутри которой содержится фрагментированная РНК – носитель генетической информации. «Считывание данных» и синтез белков осуществляется с каждого «кусочка» по отдельности. Это причина изменчивости вируса.
На поверхности оболочки присутствую различные белково-углеводные комплексы. Наибольшее значение в развитии инфекционного процесса и формировании иммунитета играют два соединения — гемагглютинин и нейраминидаза.
Гемагглютинин — вещество, которое находит рецепторы клеток хозяина и прикрепляется к ним. Известно 18 подтипов этого антигена. Нейраминидаза выполняет две функции: помогает вирусу проникать в эпителиоциты дыхательных путей, растворяя защитный слизистый барьер, и «выпускает» из клеток хозяина новые копии возбудителя, тем самым способствуя его распространению в организме. Ученые говорят от 11 подтипах нейроминидазы.
После встречи организм человека вырабатывает антитела к этим антигенам, защищающие от повторного заболевания.
Выделяют 4 типа вируса: A, B, C, D. Заболевания у людей вызывают два первые типа. Грипп A самый многочисленный, его представители становятся причиной эпидемий и пандемий. Наиболее известные и актуальные представители: H3N2 и H1N1. Грипп типа B разделяется на 2 линии — Ямагата и Виктория. Иммунитет после болезни развивается только на тот штамм, что стал причиной заражения и сохраняется до 3 лет при гриппе типа А и до 6 лет при гриппе типа B.
Стоит ли делать прививку от гриппа у метро
Департамент здравоохранения создал мобильные пункты прививок. Они расположены у станций метро, МЦК, на железнодорожных платформах. Перед прививкой пациент проходит врачебный осмотр, после прививки врач выдает ему сертификат. Это государственная программа, созданная в целях ускоренной вакцинации населения — процедура занимает не более 10-15 минут.
Детям и подросткам до 18 лет, а также людям с аллергией и хроническими заболеваниями стоит прививаться в больнице, под присмотром врача. Профилактическую вакцину можно сделать в прививочных кабинетах по месту прикрепления, в мобильных прививочных пунктах возле станций метро и Московского центрального кольца, а также в центрах госуслуг «Мои документы» .
Противопоказания к вакцинации
Противопоказаний к вакцинации против гриппа, как и у любых других вакцин, существует несколько.
Абсолютно противопоказана подобная вакцинация:
- аллергикам, имеющим чувствительность к куриному белку (касается лишь вакцин на его основе);
- детям до возраста 6 месяцев;
- в случаях предыдущих реакций на компоненты аналогичного препарата.
Временно прививка противопоказана тем, кто в данный момент переносит любую инфекцию либо страдает от обострения хронических болезней. Лишь спустя 2-4 недели после полного выздоровления рекомендуется рассмотреть возможность вакцинации.
Противопоказаниями для введения вакцины не являются онкопатологии, беременность, иммунодефицит. Подобные диагнозы наоборот служат поводом для обязательной вакцинации, поскольку такие люди попадают в группу повышенного риска по заболеваемости гриппом и развитию тяжелых осложнений данной инфекции.
Нельзя прививаться при начале любого респираторного заболевания, поскольку обычно его начало трудно четко определить и выяснить сразу же, какой именно болезнью человек заразился. Для прививки от гриппа следует выздороветь от фактической инфекции, выждать 14 дней и только после этого использовать вакцину.
Разновидности препаратов
Существуют различные по составу вакцины, их разделяют на живые и инактивированные. Последние, в свою очередь, различаются на:
- содержащие инактивированные цельные вирионы, прошедшие очистку;
- содержащие расщепленные вирионы, их специфические белки и антигены (сплит-вакцины);
- содержащие только два вида белков вирионов – нейраминидазу и гемагглютинин (субъединичные вакцины).
Сегодня на фармакологическом рынке представлены препараты для вакцинации различных производителей. Наиболее популярными марками являются Гриппол, Инфлювак, Ваксигрипп, Инфлексал, Совигрипп, Ультрикс, Флюарикс.
Противопоказания
Поводов для медотвода к вакцинации против гриппа сравнительно немного. Одно из главных противопоказаний – наличие аллергии на белок куриных яиц. При этом все больше исследований говорят о том, что противогриппозные вакцины, полученные с использованием куриных эмбрионов, проходят достаточную очистку от посторонних белков и полностью безопасны. Не стоит забывать, что есть вакцины на клеточных культурах и рекомбинантные вакцины, которыми можно прививать даже аллергиков.
Прививку от гриппа не рекомендуется делать в следующих случаях:
- при наличии хронических очагов инфекции – они ослабляют естественный иммунитет;
- при повышенной температуре;
- во время острых инфекционных или простудных болезней;
- в период обострения хронических заболеваний;
- при наличии негативной реакции на предыдущую дозу вакцины;
- при наличии заболеваний нервной или сердечно-сосудистой систем.
Беременность не является противопоказанием для вакцинации от гриппа. Более того, ВОЗ рекомендует беременным женщинам делать прививку против гриппа, поскольку именно в период вынашивания ребенка организм наиболее подвержен опасности заражения. Здесь следует сделать оговорку: вакцинацию не рекомендуют проводить в первые три месяца беременности, оптимальным сроком считается начало второго триместра. Предпочтение отдается инактивированным вакцинам.
Показания
Вакцинация от гриппа включена в Национальный профилактический прививочный календарь. Первые вспышки заболеваемости гриппом, как правило, приходятся на октябрь-ноябрь, вероятность возникновения эпидемии сохраняется до весны. Провести вакцинацию необходимо в срок около месяца до предполагаемой эпидемии, чтобы иммунитет успел сформироваться.
Рекомендуемая частота проведения вакцинации против гриппа – раз в год, в начале осени. Можно прививаться и позже, в период, когда эпидемия уже началась. В таких случаях возможно обеспечить организму хотя бы минимальную защиту.
Есть категории граждан, которым иммунизация проводится в обязательном порядке согласно Постановлению Правительства РФ от 15.07.1999 г. К ним относятся:
- работники образовательных учреждений;
- медработники, имеющие контакты с инфицированными людьми, работающие с человеческими биологическими жидкостями и культурами возбудителей инфекций;
- работники организаций по отлову и содержанию бездомных животных;
- сотрудники сельскохозяйственной, строительной, лесозаготовительной, животноводческой отраслей, осуществляющие деятельность в регионах с неблагоприятной эпидемиологической обстановкой по инфекциям, общим для людей и животных.
Вышеперечисленные работники проходят иммунизацию согласно приказу или распоряжению руководства. Если сотрудник желает отказаться от прививки, то он должен оформить отказ в письменном виде, подав заявление установленного образца на имя директора. В некоторых случаях это влечет за собой отстранение от работы. Остальные категории граждан могут отказаться от вакцинации свободно.
Организации здравоохранения рекомендуют обязательно проводить вакцинацию категориям граждан, входящих в группы риска. Среди них:
- люди преклонного возраста (старше 65 лет);
- пациенты с хроническими патологиями сердца, почек, легких, печени;
- люди с низким иммунным статусом (ВИЧ-инфицированные, пациенты, проходящие терапию иммунодепрессивными препаратами, химиопрепаратами);
- люди, постоянно проживающие в больших коллективах (местах заключения, домах престарелых, общежитиях);
- беременные женщины;
- люди, проживающие совместно с зараженным человеком.
Как работают вакцины против гриппа
Вакцины — это тренеры нашего иммунитета. Вакцинные препараты содержат целые клетки, фрагменты или отдельные антигены вирусов, которые не способны вызвать заболевание, но провоцируют иммунный ответ.
Ответ на вопрос «Сколько действуют вакцины против гриппа?» не самый обнадеживающий. Новые вакцины от гриппа обновляются ежегодно в обязательном порядке. Необходимость их разработки объясняется очень просто — вирусы типов А и В имеют неприятное свойство мутировать. В результате иммунитет, вызванный вакцинами, быстро устаревает и не узнает новые штаммы возбудителя. В 2019 году Всемирная организация здравоохранения актуализировала программу борьбы с распространением гриппа до 2030 года, которая предполагает мониторинг штаммов гриппа, разработку новых вакцин и обеспечение своевременной вакцинации населения.
Важно! Эффективность применения вакцин во многом зависит от того, удалось ли эпидемиологам спрогнозировать распространение штаммов вируса в отдельно взятом регионе. Сами вакцины, предназначенные для профилактики гриппа, обычно бывают трех- и четырехкомпонентными в зависимости от количества серотипов вирусов, от которых они защищают
Вакцинные препараты часто делят на 2 типа:
Сами вакцины, предназначенные для профилактики гриппа, обычно бывают трех- и четырехкомпонентными в зависимости от количества серотипов вирусов, от которых они защищают. Вакцинные препараты часто делят на 2 типа:
- Живые. В их состав входят живые ослабленные вирусы, которые имитируют болезнь в очень легкой форме.
- Инактивированные вакцины. В их состав могут входить: цельные убитые патогенные микроорганизмы, частицы разрушенных вирусов (сплит-вакцины) или отдельные белки-антигены вирусов, которые распознает наша иммунная система (субъединичные вакцины).
Кроме этого, существуют рекомбинантные противогриппозные вакцины на основе РНК вирусов гриппа, привнесенной в бакуловирус. Перспективным считается также направление разработки ДНК(РНК)-вакцин (в этом случае в организм вносится кольцевая РНК вируса, и вирусные белки синтезируются уже внутри клеток).
Вакцина Гриппол, состав
Гриппола
|
|
|
|
Антиген вируса гриппа типа A (H1N1)* с содержанием гемагглютинина |
5 мкг |
|
Антиген вируса гриппа типа A (H3N2)* с содержанием гемагглютинина |
5 мкг |
|
Антиген вируса гриппа типа В (линия Victoria)* с содержанием гемагглютинина |
5 мкг |
|
Полиоксидоний, субстанция-лиофилизат** (азоксимера бромид) |
500 мкг |
|
Вспомогательные вещества: фосфатно-солевой буферный раствор (в состав входят калия хлорид, калия дигидрофосфат, динатрия гидрофосфата дигидрат, натрия хлорид, вода для инъекций); консервант тиомерсал (только для многодозового флакона — 10 доз, 5 мл во флаконе) |