Как вывести камни из желчного пузыря без операции народными методами
Содержание:
- Значение профилактики и домашнего лечения
- Методика операции
- Медцентр ОН КЛИНИК на Цветном бульваре
- Показания к холецистэктомии
- Щадящая методика, беспощадная к камням
- Дисфункция сфинктера Одди или ДСО
- Как выполняют холецистэктомию?
- В ЖЕЛЧНОМ ПУЗЫРЕ ЧАЩЕ ВСЕГО ВЫЯВЛЯЮТ ЧЕТЫРЕ ВИДА ПОЛИПОВ
- Уход за ранами после операции
- Лапароскопическая операция холецистэктомии – «золотой» стандарт лечения ЖКБ
- Диета
- Реабилитационный период
- Подготовка к оперативному лечению
Значение профилактики и домашнего лечения
После холецистэктомии организм продолжает также полноценно работать, но повышенная нагрузка на остальные системы вызывает расстройство пищеварения. Из-за избыточного скопления желчи время от времени появляется тяжесть в правом боку, тошнота, изжога. Основная цель правильного питания — снизить объем и концентрацию этой желчи. Поэтому, первые 6 месяцев соблюдается строгая Диета №5, включающая нежирные блюда на пару, кисломолочные продукты, безмолочные каши, мясо птицы.
Для общей профилактики заболеваний ЖКТ и осложнений важно организовать дробное питание по 4-5 раз, придерживаться режима дня и отказаться от алкоголя. В качестве дополнительного ухода рекомендуются домашние желчегонные отвары и настои, но концентрацию и рецептуру необходимо согласовывать с лечащим врачом
Врачи нашей клиники проводят плановое удаление желчного пузыря с предварительной диагностикой на высокоточном современном оборудовании. Мы обследуем вас с комфортом и предоставим всю важную информацию о процедуре и наших специалистах. Для записи вам необходимо воспользоваться телефоном или формой обратной связи на сайте. Администратор подберет наиболее удобное для вас время визита.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Методика операции
Методика холедохолитотомии включает доступ к общему желчному протоку в печёночно-двенадцатиперстной связке, при этом необходимо четко визуализировать место слияния общего печеночного протока и пузырного протока, провести ревизию всех отделов холедоха. На фоне холедохолитиаза общий желчный проток обычно расширен, что облегчает проведение манипуляций на нем. При этом следует помнить, что проток тонкостенный, за ним может располагаться воротная вена. Опасным является непреднамеренное ранение задней стенки холедоха или вены при проведении холедохотомии.
Для выполнения разреза стенку холедоха берут на две держалки с последующим вскрытием стенки между ними в продольном направлении, что позволяет контролировать длину разреза. Нити необходимо накладывать и подтягивать, чтобы приподнять переднюю стенку протока и избежать ранения задней. Разрез общего жёлчного протока необходимо проводить непосредственно у двенадцатиперстной кишки (ДПК) как можно дистальный, чтобы сократить длину слепого ретродуоденального «мешка» в случае формирования холедохоеюноанастомоза.
После вскрытия просвета проводят удаление конкрементов с обязательным зондированием протока мягкими пластиковыми бужами. Зондирование протока следует проводить только эластичными Буэми, которые могут искривляться и принимать форму протока. Применение жестких металлических бужей или форсированное зондирование протока может привести к ранению его или ДПК, формированию ложного хода с последующим развитием гнойно-воспалительного процесса. Зонд должен свободно проходить в ДПК, не встречая препятствий.
Дренирование
Наиболее частым вариантом окончания операции на общем желчном протоке является его дренирование. Как правило, применяем Т-образный дренаж Кера, который достаточно прочно фиксируется в протоке, а его удаление в дальнейшем не сопровождается осложнениями.
Дренаж типа Кера
Наиболее часто срезаем верхнюю часть дренажа в виде узкой полоски на всем протяжении горизонтальной ветви, что способствует более легкому его удалению в дальнейшем. Дистальный Бранка, идущая в направлении ДПК не должна быть длинен 2-3 см, а проксимальная – не должна перекрывать бифуркацию общего печеночного протока. После окончания введения дренажной трубки в неё вводят физиологический раствор и проверяют, достаточно ли герметично стоит дренаж, нет ли подтекание между стенкой дренажа и протока.
Глухой шов на общий желчный проток можно наложить при ПОЛНОЙ уверенности в его хорошей проходимости и при минимально травматический манипуляциях на нем (например, после лёгкого удаления одиночного невклиненного камня). Как и большинство хирургов, мы редко прибегаем к такому завершению операции, поскольку намного безопаснее произвести временное дренирование, если проток был вскрыт и проводилась его инструментальная ревизия. Кроме того, возможно выполнение глухого шва при выполнении дренирования через пузырный проток (дренаж Холстеда-Пиковского).
Дренирование по Холстеду-Пиковскому
Если нет уверенности, что удалены все камни из общего жёлчного протока, обнаружены множественные камни во внутрипеченочных протоках, операцию следует закончить формированием билиодигестивного анастомоза (на выключенной по Ру петле тонкой кишки длиной не менее 80 см).
Медцентр ОН КЛИНИК на Цветном бульваре
Клиника широкого профиля. Диагностика и лечение взрослых пациентов. Находится в 5 минутах ходьбы от метро Цветной Бульвар. Проводит широкий спектр диагностических исследований: все виды УЗИ, суточное мониторирование АД+ЭКГ, суточное ЭКГ мониторирование (по Холтеру), ДС (дуплексное сканирование), 3D УЗИ, 4D УЗИ, гастроскопию, рентген, ЭКГ, ЭКГ-пробы с дозированной физической нагрузкой (велоэргометрия или тредмил-тест), спирометрию, колоноскопию, ректороманоскопию, цистоскопию, ЭФГДС и другие. Приём пациентов в клинике осуществляется по предварительной записи. Запись на прием работает с 8:00 до 23:00
Показания к холецистэктомии
Желчный пузырь — небольшой орган в виде мешочка, который находится на нижней поверхности печени. Его объем у взрослого человека достигает 50–60 см³. Анатомически в нем различают дно, тело и шейку, которая переходит в пузырный желчный проток. Последний соединяется с общим печеночным протоком, и вместе они образуют общий желчный проток. Соединяясь с протоком поджелудочной железы, он впадает в двенадцатиперстную кишку.
Желчный пузырь нужен для того, чтобы хранить желчь. Когда пища поступает из желудка в двенадцатиперстную кишку, он сокращается и выделяет 40–60 мл желчи. Это необходимо для нормального пищеварения. Однако, желчный пузырь, пораженный патологическим процессом, перестает нормально выполнять свою работу и становится лишь источником проблем: вызывает боли, превращается в резервуар для инфекции, нарушает функцию желчевыводящих путей и поджелудочной железы. Холецистэктомия помогает полностью избавиться от всех симптомов в 90–95% случаев.
Одно из наиболее распространенных показаний к холецистэктомии — желчнокаменная болезнь. К хирургическому лечению прибегают, когда в желчном пузыре имеются камни, которые вызывают симптомы:
- Приступы желчной колики — острой, резкой, очень сильной боли под правым ребром. У 2/3 пациентов после первого такого приступа в течение двух лет происходит повторный. У некоторых впоследствии развиваются серьезные осложнения. Если эпизоды острых болей повторяются — это однозначное показание к операции.
- «Малые» симптомы: привкус горечи во рту, ощущение дискомфорта, тяжести под правым ребром после еды, ноющие боли. У 6–8% таких пациентов ежегодно возникают состояния, требующие неотложного хирургического лечения, поэтому врач может предложить плановую холецистэктомию.
Если желчнокаменная болезнь не вызывает симптомов, то хирургическое лечение может быть рекомендовано при крупных камнях (2,5–3 см — из-за риска пролежней), гемолитической анемии, операциях по поводу ожирения (течение желчнокаменной болезни может усугубиться после резкой потери веса), при ожидаемой продолжительности жизни больного более 20 лет (так как со временем растет риск осложнений).
Другие показания к холецистэктомии в плановом порядке:
- Хронический калькулезный холецистит — образование камней в желчном пузыре и воспаление его стенки. Заболевание чаще всего встречается у женщин старшего возраста.
- Полипы — аномальные разрастания на стенке желчного пузыря. Причины их возникновения до конца не изучены, зачастую они не вызывают симптомов и являются случайной находкой во время УЗИ.
- «Фарфоровый» желчный пузырь — состояние, при котором стенка органа покрывается слоем кальция. Его основная причина — длительное воспаление. У таких пациентов повышен риск развития злокачественной опухоли.
- Перенесенный приступ острого холецистита. Плановую холецистэктомию рекомендуется выполнить в течение ближайших 4–6 недель, максимум — в течение 12 недель.
- Перенесенный приступ острого билиарного панкреатита — воспаления в поджелудочной железе, вызванного проблемами с желчным пузырем. Обычно причинами являются желчные камни, воспаление, анатомические особенности. Пациента готовят к операции сразу, как только стихают проявления панкреатита.
- Акалькулезная холецистопатия (дискинезия желчного пузыря) — нарушение моторики желчного пузыря, которое сопровождается мучительными симптомами. Это показание не является абсолютным. В России при нем проводят холецистэктомию только в определенных случаях, когда неэффективна медикаментозная терапия.
- Рак желчного пузыря. При злокачественных опухолях обычно выполняют расширенную радикальную холецистэктомию. Зачастую желчный пузырь удаляют по другому поводу, и уже после операции по результатам биопсии в нем обнаруживают опухолевые клетки.
Срочное удаление желчного пузыря — в течение ближайших 48–72 часов — показано при остром холецистите, когда не помогают лекарственные препараты или развились осложнения. Это опасная патология, при которой погибают до 1–6% пациентов. Острый холецистит может осложниться такими угрожающими для жизни состояниями, как некроз (гибель), перфорация (образование сквозного отверстия) стенки желчного пузыря и развитие перитонита (воспаления в брюшной полости), внутрибрюшинный абсцесс (гнойник), сепсис (системное воспаление — «заражение крови»).
Щадящая методика, беспощадная к камням
К сожалению, не все клиники владеют лапароскопической методикой проведения (удаления пораженного желчного пузыря), даже при не осложненном течении заболевания. Дорогостоящее оборудование, дорогостоящие расходные материалы — все это требует внушительных инвестиций, не всегда доступных медицинским учреждениям. Кроме того, отсутствуют в достаточном количестве квалифицированные кадры, владеющие эндоскопической методикой, Ведь ее коренным отличием является то, что хирург видит оперируемый орган и инструменты на экране монитора, не ощущая оперируемые ткани руками. Еще более высокую квалификацию должны иметь хирурги, владеющих методиками оперативного лечения осложненных форм желчнокаменной болезни (острых приступов желчнокаменной болезни, хронических воспалительных изменений, наличия камней в желчных протоках).
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
- Тип 1 — боли в правом подреберье с расширенными жёлчными протоками и повышенными трансаминазами (АЛТ и АСТ).
- Тип 2 — боли сопровождаются чем-то одним: или расширенные протоки или повышенные трансаминазы.
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.. «Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету
Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
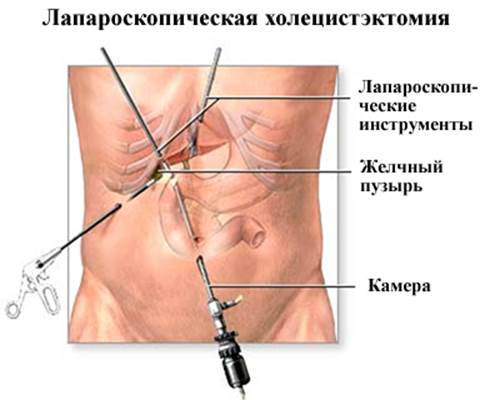
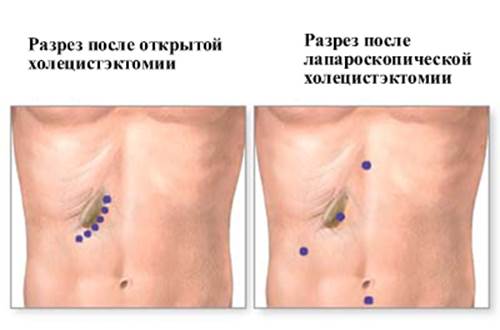
Как выполняют холецистэктомию?
Существуют разные техники выполнения холецистэктомии, каждая из которых имеет свои преимущества и недостатки, является оптимальной в определенных случаях.
Лапароскопическая холецистэктомия
В настоящее время удаление желчного пузыря чаще всего выполняют лапароскопическим способом. Обычно операцию выполняют через 3–4 прокола в брюшной стенке, в некоторых случаях может потребоваться большее количество. Один из проколов делают в области пупка, через него вводят лапароскоп — инструмент с видеокамерой и источником света. Также к лапароскопу подключен инсуффлятор, через который брюшную полость заполняют углекислым газом. Это нужно, чтобы обеспечить для хирурга хороший обзор и пространство для манипуляций.
Через остальные проколы вводят специальные хирургические инструменты. С помощью них аккуратно выделяют пузырный проток и артерию, пережимают их клипсами и пересекают. После того как желчный пузырь выделен, его удаляют через один из проколов.
Когда операция завершена, инструменты извлекают, и на проколы накладывают швы.
Операция через один прокол
В последние годы активно развивается усовершенствованный метод лапароскопического удаления желчного пузыря — однопортовая холецистэктомия. При этом делают всего один прокол в области пупка. В него устанавливают лапаропорт, через который можно ввести сразу несколько инструментов. Такие вмешательства оптимальны при неосложненном хроническом калькулезном холецистите. Их главное преимущество — отличный косметический эффект, отсутствие заметного рубца.
Холецистэктомия открытым способом
При холецистэктомии открытым способом хирург делает вертикальный разрез посередине живота (срединная лапаротомия) или разрез в косом направлении под правой нижней реберной дугой. Желчный пузырь выделяют, перевязывают (или накладывают клипсы) и пересекают так же, как и во время лапароскопического вмешательства.
Как уже было отмечено выше, в некоторых случаях открытая операция является оптимальным вариантом, потому что во время нее хирург может полноценно осмотреть желчный пузырь и соседние органы, а также провести интраоперационные исследования:
- зондирование желчных протоков и измерение их ширины;
- холангиографию;
- холедохотомию (вскрытие желчных протоков) и эндоскопическое исследование;
- ультразвуковое исследование.
Малоинвазивная открытая холецистэктомия
В некоторых случаях можно выполнить малоинвазивную операцию, ограничившись небольшим разрезом длиной 3–5 см в правом подреберье. Такое вмешательство имеет многие преимущества открытой холецистэктомии, но сопровождается меньшей травматизацией тканей, после него короче сроки госпитализации и восстановительный период.
Расширенная радикальная холецистэктомия
Это наиболее сложная операция, к которой прибегают при злокачественных опухолях. Если при раке убрать только желчный пузырь, то впоследствии высок риск рецидива. Минимальный объем операции предполагает удаление желчного пузыря, нескольких сантиметров прилегающей печеночной ткани, всех ближайших лимфатических узлов.
В некоторых случаях могут быть удалены: часть печени, общий желчный проток, поджелудочная железа, дополнительные группы лимфатических узлов, двенадцатиперстная кишка и другие органы, пораженные злокачественной опухолью.
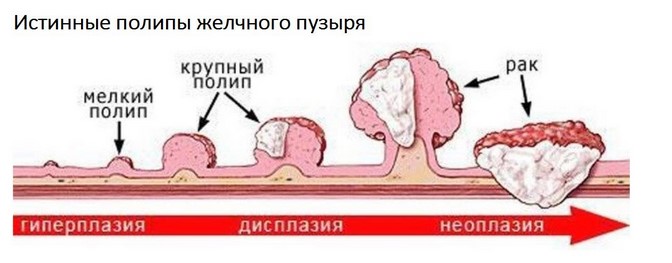
В ЖЕЛЧНОМ ПУЗЫРЕ ЧАЩЕ ВСЕГО ВЫЯВЛЯЮТ ЧЕТЫРЕ ВИДА ПОЛИПОВ
-
Холестериновые полипы— гиперплазия слизистой желчного пузыря с отложениями холестерина.
-
Воспалительные полипы— воспалительная реакция слизистой оболочки желчного пузыря в виде разрастаний грануляционной ткани.
-
Аденоматозные полипы— доброкачественная опухоль в виде полиповидного разрастания железистой ткани.
-
Папиллома— доброкачественная опухоль слизистой оболочки желчного пузыря в виде сосочковых разрастаний.
Клинических проявлений чаще всего сами полипы не имеют и специфических жалоб у пациентов с полипами желчного пузыря нет. Симптоматика обычно связана с сопутствующими заболеваниями желчного пузыря: дискинезией, хроническим холециститом. Обычно полипы желчного пузыря являются случайной находкой при ультразвуковом исследовании.
Наиболее распространенным методом диагностики полипов желчного пузыря являетсяультразвуковое исследование(УЗИ). Полип в желчном пузыре виден в виде округлого или овального образования, не дающего акустической тени, связанного со стенкой желчного пузыря и не смещающегося при смене положения тела пациента.
Также полипы можно увидеть и более точно описать их структуру при использовании других визуализационных технологий. Эндоскопическая ультрасонография (эндосонография), благодаря высокой частоте датчика (чем выше частота, тем более мелкие детали возможно рассмотреть) и близости желчного пузыря к двенадцатиперстной кишке, через которую проводится исследование, позволяет уточнить структуру и локализацию полипа.
Магнитно-резонансная холангиография позволяет не только обнаружить и оценить структуру и локализацию полипа, но и убедиться в отсутствии другой патологии желчных путей. Компьютерная томография позволяет оценить накопление контрастного вещества полипом, а также выявить и дифференцировать объемные образования в печени, которые могут сопутствовать полипу при его переходе в злокачественную опухоль. Некоторые из этих технологий диагностики доступны в Украине только в клинике «Оберіг» и могут быть произведены в одном лечебном учреждении (эндосонография +МРТ+МСКТ).
Полипы не представляют опасность сами по себе, однако частота их малигнизации (развитии злокачественных опухолей) достаточно высока – от 10 до 33%. Именно риск малигнизации и обуславливает лечебную тактику при выявлении полипов. Единственным методом лечения полипов является оперативное лечение – холецистэктомия.
Это, однако, не значит, что при выявлении полипа желчного пузыря следует выполнять немедленную операцию. Если размер полипа менее 1 см, и полип имеет ножку – показано наблюдение с УЗИ контролем одни раз в 6 месяцев в течение двух лет, после этого – раз в год. Иногда подобные полипы могут самостоятельно исчезать.
Если размер полипа не превышает 1 см, но он находится на широком основании, частота УЗИ контроля возрастает до 1 раза в три месяца (это связано с большей частотой перехода в злокачественные опухоли таких полипов).
Если на каком-либо из контрольных исследований обнаруживают, что полип увеличивается – необходимо его оперативное удаление. Желательно УЗ исследование проводить на одном аппарате и у одного и того же врача, так как ошибка в 1-2 мм при измерении, обусловленная характеристиками аппарата и плоскостью сканирования может привести к ложноположительному результату роста полипа.
Полипы более 10 мм в диаметре, а также с четко определенной при допплеровском исследовании сосудистой ножкой следует удалять из-за высокого риска малигнизации.
Если у полипов имеются клинические проявления – также следует рассматривать вопрос об их удалении независимо от размеров.
Чаще всего хирургическое лечение полипов желчного пузыря проводят лапароскопическим методом, однако возможно применение как малоинвазивного открытого доступа (минидоступа), так и стандартной открытой холецистэктомии (по показаниям).
Все указанные технологии успешно применяются в универсальной клинике «Оберіг», которая также предлагает пациентам программу реабилитации послехолецистэктомии.
Все виды хирургии на желчном пузыре и желчевыводящих путях (билиарной хирургии) по мировым стандартам в клинике «Оберіг». Звоните:
Уход за ранами после операции
 Меняйте повязки над вашей операционной раной раз в день, или раньше, если она становится грязной. Ваш врач скажет вам, когда вам не нужно будет использовать повязки. Держите рану в чистоте путем промывания его с мягким мылом и водой. Вы так же можете принимать душ, предварительно сняв бинты, если ваши разрезы были закрыты швами, скобами или специальным клеем.
Меняйте повязки над вашей операционной раной раз в день, или раньше, если она становится грязной. Ваш врач скажет вам, когда вам не нужно будет использовать повязки. Держите рану в чистоте путем промывания его с мягким мылом и водой. Вы так же можете принимать душ, предварительно сняв бинты, если ваши разрезы были закрыты швами, скобами или специальным клеем.
Если швы были закрыты с помощью полосок для бесшовного сведения краев кожной раны или пластырного кожного шва Стери-Стрип, накрывайте разрез полиэтиленовой пленкой перед принятием душа в течение первой недели. Не пытайтесь смыть эти полоски, пусть они отпадут сами по себе.
Не рекомендуется принимать ванну или купаться в бассейне или водоеме, посещать баню или сауну до особых указаний вашего врача.
Лапароскопическая операция холецистэктомии – «золотой» стандарт лечения ЖКБ
Швейцарской университетской клиникой в Москве руководит один из лучших европейских хирургов – профессор Константин Викторович Пучков. Он специализируется на лапароскопических операциях в онкологии брюшной полости и таза, колопроктологии, урологии, гинекологии. Выполнивший в этих областях десятки тысяч операций, разработавший множество новых хирургических методик, профессор Пучков отлично владеет любыми вариантами лапароскопической холецистэктомии и широко применяет их в своей практике. Это холецистэктомия:
- лапароскопическая через 3-4 прокола брюшной стенки длиной 5-10 мм;
- лапароскопическая трансвагинальная по технологии NOTES (с доступом через естественные отверстия). Введение лапароскопического оборудования и извлечение желчного пузыря происходит через разрез задней стенки влагалища длиной 1см;
- лапароскопическая однопортовая по технологии SILS. Проводится через единственный порт в околопупочной складке с разрезом до 2,4 см;
- минилапароскопическая, с длиной разрезов-проколов брюшной стенки не более 3 мм.
Все операции проводятся с использованием электрохирургических и ультразвуковых инструментов, отличаются отсутствием кровопотери и исключительно бережным отношением к тканям. Обязательное применение современных противоспаечных средств предупреждает образование спаек между внутренними органами. Пациенты отлично переносят вмешательства, почти не ощущают после них боли, в тот же день начинают ходить, а через несколько дней выписываются.
Если требуется хирургическая коррекция еще каких-то заболеваний брюшной полости и малого таза, профессор К.В. Пучков выполняет симультанные (сочетанные) операции. Например, одномоментно излечивает ЖКБ и грыжу пищеводного отверстия диафрагмы с гастроэзофагеальной рефлюксной болезнью, или – ЖКБ и кисту яичника.
Профессор Константин Викторович Пучков на постоянной основе оперирует в Москве, Женеве и Фрайбурге, регулярно проводит мастер-классы в разных странах, руководит Швейцарской университетской клиникой в Москве и кафедрами хирургических направлений в Российской Академии постдипломного образования врачей. Тем не менее, он ежедневно по несколько часов отвечает на дистанционно поступающие к нему вопросы пациентов.
Диета
Важным моментом восстановительного периода является соблюдение диеты. На этот период рекомендуется отказаться от алкоголя, тяжелой пищи (жиры, маринады, копчености), легких углеводов. Рекомендуется дробное питание по 4-6 раз в сутки.
В федеральной сети клиник экспертной онкологии «Евроонко» холецистэктомия проводится лапароскопически, если нет противопоказаний. Мы используем оборудование экспертного класса, на котором работают высококвалифицированные специалисты.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Реабилитационный период
Через 4–6 часов после лапароскопической холецистэктомии пациенту разрешается вставать с кровати и пить воду небольшими порциями. На следующий день пациент уже может свободно передвигаться, ему разрешается принимать жидкую пищу. Многих пациентов выписывают домой после одной ночи, проведенной в стационаре, некоторых оставляют еще на сутки.
Обычно после удаления желчного пузыря в брюшной полости оставляют дренаж — трубку для оттока жидкости. Ее удаляют на следующий день. В первые дни могут беспокоить боли, их снимают обезболивающими препаратами. У некоторых пациентов применяют спазмолитики в течение недели. Также врач может назначить препараты, улучшающие свойства желчи.
В течение месяца после операции нужно придерживаться диеты. Запрещается чай и кофе, жирная, жареная пища, сладкое, любые напитки, содержащие алкоголь. Потом пациент постепенно возвращается к привычному рациону под контролем врача-гастроэнтеролога. Также в течение месяца нужно ограничить физические нагрузки: избегать напряжения мышц брюшного пресса, не поднимать грузы тяжелее 3–4 кг.
После открытой холецистэктомии пациент проводит в стационаре больше времени, реабилитационный период продолжается дольше.
Подготовка к оперативному лечению
Перед проведением мероприятий по удалению желчных конкрементов в желчном пузыре проводятся подготовительные манипуляции. По назначению врача осуществляется лабораторная диагностика, включающая следующие тесты:
- биохимический анализ крови;
- клиническое исследование урины и крови;
- анализ на свертываемость и электролиты;
- устанавливается кислотно-щелочное состояние желчи.
Проводится ультразвуковое исследование органов брюшной полости. Оно позволит установить, реально ли сохранить желчный пузырь или необходимо удалять конкременты вместе с желчным.
Если больной принимает какие-либо препараты на постоянной основе, ему стоит уведомить об этом врача. Отменяют назначенные антиагреганты и антикоагулянты.
Пациент должен соблюдать общие правила поведения перед хирургическим вмешательством:
- за 3–5 дней до предполагаемой даты снижают физические нагрузки;
- питание больного должно быть полноценным, дробным;
- обязательно исключается алкоголь;
- за двое суток до операции объем принимаемой пищи сокращается;
- за 12 часов до процесса запрещено пить и есть, связано это с необходимостью применения общего наркоза;
- непосредственно перед операцией больному ставят клизму и выводят мочу при помощи катетера.
Если больной беспокоен, показано введение или пероральный прием седативных составов.