Формы туберкулеза легких
Содержание:
- Диагностика
- Лечение Туберкулеза кожи:
- Свойства
- Размножение микобактерий туберкулеза
- Виды лекарственной устойчивости
- Бронхиолит
- Вопрос-ответ: лабораторная диагностика туберкулеза
- Симптомы
- ОСНОВНЫЕ СИМПТОМЫ ТУБЕРКУЛЕЗА У ВЗРОСЛЫХ И ДЕТЕЙ
- Особенности лечения
- Профилактика Очагового туберкулеза легких:
- Антигены
- Виды и формы
- Генетический аспект
- Диагностика:
- В 21 веке туберкулёз легко излечим
Диагностика
Диагностика туберкулеза легких – чрезвычайно важный компонент массовых мероприятий, направленных на снижение инфицирования, заболеваемости, инвалидности, смертности от этого серьезного недуга. Заподозрить его можно на основании ряда симптомов, которые, не будучи специфическими, все же подтолкнут обследование в нужном направлении и дадут возможность своевременно взяться за лечение.
Диагностика включает:
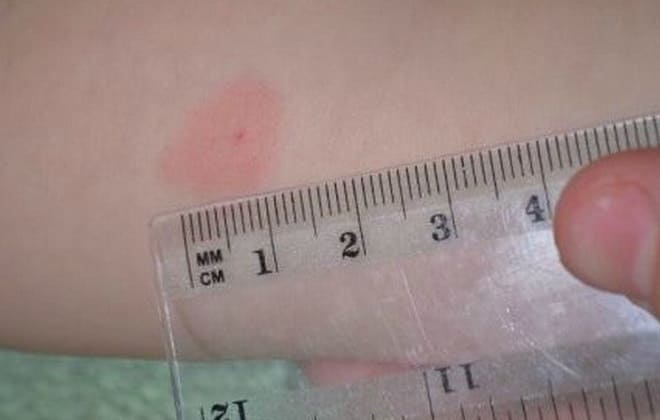
- Проба Манту, она же туберкулиновая проба. Цель пробы – определение напряженности иммунитета к микобактерии туберкулеза. Введение под кожу крохотной (0,1 мл) порции туберкулина позволяет сказать, есть ли в организме микобактерии. Через пару дней в месте инъекции появляется «пуговка» — незначительное уплотнение кожи с покраснением, размер кожного образования зависит от количества иммунных клеток, «знакомых» с микобактерией.
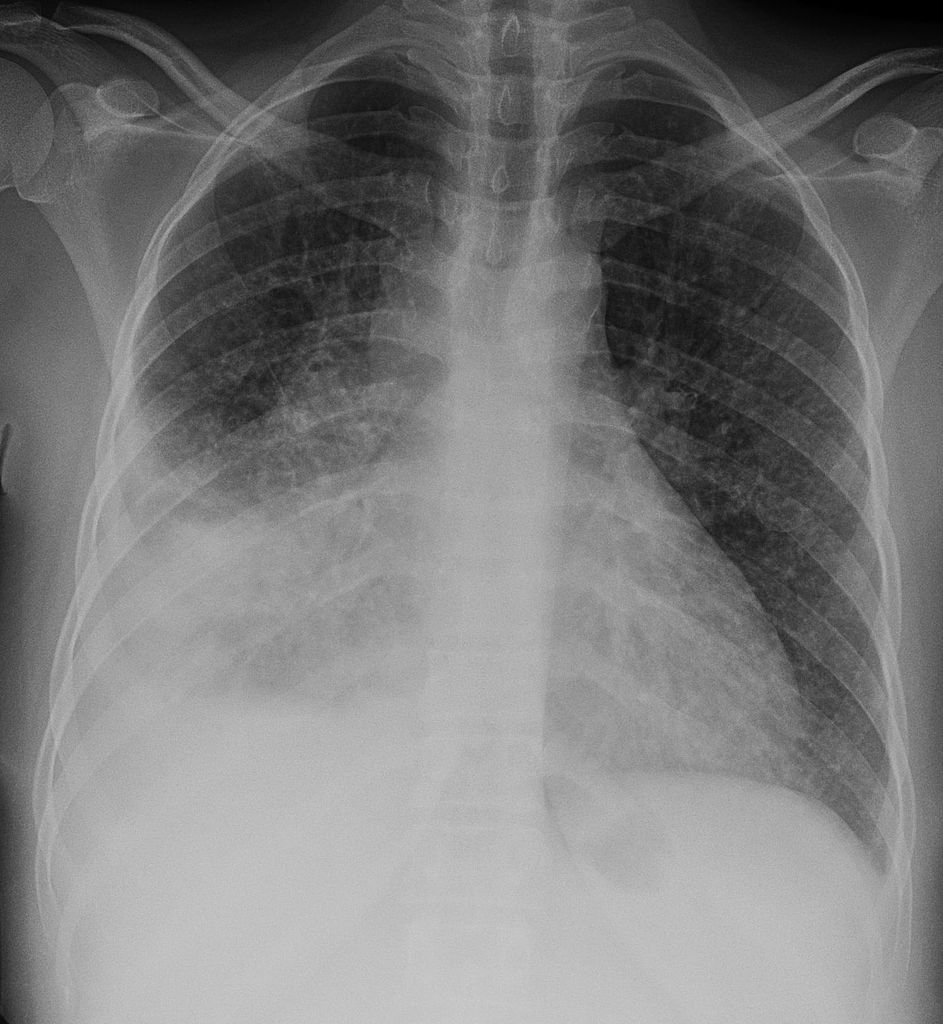
- Флюорографическое исследование легких – рентгенологический метод обследования, который проводится у взрослых для выявления туберкулеза легких. Также флюорография проводится и у подростков, начиная с 15 лет. В случае заболевания на рентгеновском снимке определяются очаговые или инфильтративные изменения.
- Анализ мокроты на наличие микобактерий – важный лабораторный метод, при котором определяется открытая или закрытая форма туберкулеза легких.
Заподозрить туберкулез помогает общий анализ крови, в котором в случае инфекционного процесса происходит снижение количества лейкоцитов и повышение СОЭ (скорость оседания эритроцитов).
Лечение Туберкулеза кожи:
Лечение: туберкулостатическая химиотерапия, средства, направленные на повышение иммунной защиты, нормализацию обменных нарушений. При лечении необходимо учитывать устойчивость микобактерий к туберкул остатикам и предупреждать ее. Туберкулостатические препараты по терапевтическому эффекту делятся на следующие группы:
- I — наиболее эффективные средства: изониазид, рифампицин;
- II — препараты средней эффективности: этамбутол, стрептомицин, протионамид (этионамид), пиразинамид, канамицин, флоримицин (виомицин);
- III — препараты умеренной активности — ПАСК, тибон (тиоацетазон).
Проводится в два этапа. На первом этапе назначают не менее 3 препаратов в течение 3 мес, а на втором — 2 препарата ежедневно или 2-3 раза в неделю (интермитгирующий способ). Через 3-4 мес обычно меняют комбинацию препаратов для предупреждения лекарственной устойчивости. В дерматологической практике лечение обычно начинают с сочетания рифампицина и изониазида, иногда к этому добавляют пиразинамид. Затем эти препараты заменяют стрептомицином, этамбутолом, ПАСК. Основной курс длится в среднем 10-12 мес. На язвенные дефекты назначают присыпки с ПАСК, изониазидом.
Свойства
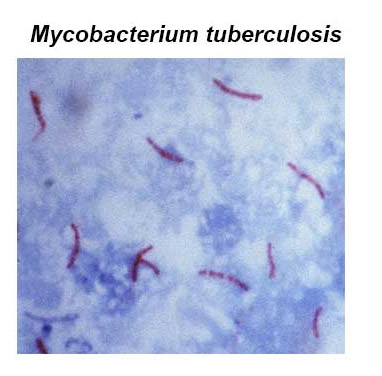 Палочка Коха выглядит, как тонкая, прямая или искривленная, короткая или длинная бактерия небольших размеров, имеющая на концах включения в виде четок и гранул. Она покрыта плотной многослойной оболочкой, обеспечивающей устойчивость к отрицательным внешним воздействиям и высокую выживаемость в окружающей среде.
Палочка Коха выглядит, как тонкая, прямая или искривленная, короткая или длинная бактерия небольших размеров, имеющая на концах включения в виде четок и гранул. Она покрыта плотной многослойной оболочкой, обеспечивающей устойчивость к отрицательным внешним воздействиям и высокую выживаемость в окружающей среде.
Морфология
Отличительная черта всех микобактерий — морфологическая пластичность. Под воздействием различных экзогенных и эндогенных факторов палочки видоизменяются: удлиняются или ветвятся, приобретают форму кокков, трансформируются в L-формы, которые сохраняют свою патогенность.
Особенности строения:
- Палочка Коха – прокариот, не имеющий оформленного ядра и высокоспециализированных органелл – аппарата Гольджи, лизосом.
- Клетка на 90% состоит из воды. Она содержит белки, минералы, углеводы, жиры.
- Внутри микобактерии определяют многослойную клеточную стенку, цитоплазму с гранулами, мембрану и ядерную субстанцию, представленную одним кольцом ДНК.
- Бактерии благодаря наличию в структуре жировых, восковых и кислотных включений сохраняют окраску в щелочах и спиртах.
- Клеточная стенка является серологически активной благодаря наличию на ее поверхности антигенных структур.
Физиология и метаболизм
Микобактерии неподвижны, аспорогенны и бескапсульны. Они являются аэрофилами и мезофилами, растут и размножаются в диапазоне температур 37—42°C. Попав в неблагоприятные условия, бактерии часто трансформируются в микроаэрофилы и даже анаэробы. Для культивирования микробов необходим кислород и питательный субстрат. Идеальные условия для роста и развития микроорганизмов — темная и влажная среда с температурой воздуха 23°C.
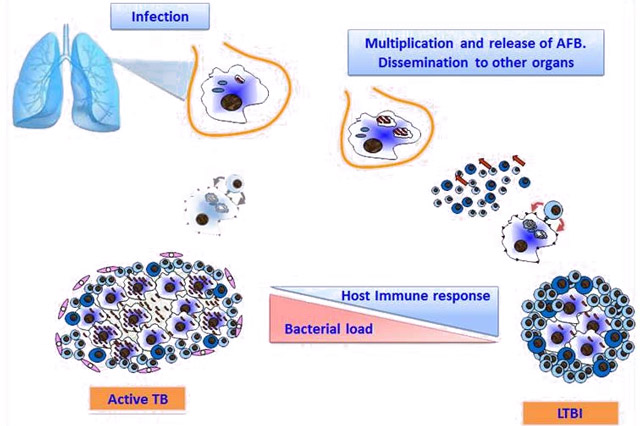
Палочки размножается бинарным делением с суточной цикличностью. Внешняя мембрана вдавливается в цитоплазму, формируя межклеточную перегородку и образуя дочерние клетки. Возможность размножаться альтернативным путем — важная особенность микробов. Они способны к размножению сложным почкованием или ветвлением.
Бактерии не выделяют токсинов и при инфицировании не вызывают яркой симптоматики. Клинические признаки появляются после размножения микроорганизмов и формирования гиперчувствительности тканей к туберкулопротеидам. В организме человека, имеющего крепкий иммунитет, бактерии поглощаются макрофагами. При этом палочки не погибают, а долгое время остаются жизнеспособными. Они пребывают в латентном состоянии, не проявляя активности и не вызывая характерных симптомов. Микобактерии способны вызывать туберкулез спустя много лет после первичного инфицирования.
Размножение микобактерий туберкулеза
Микобактерии туберкулеза размножаются поперечным делением, ветвлением или отпочкование отдельных зерен. Микобактерии туберкулеза растут на питательных средах при наличии кислорода. Но они являются факультативными аэробами, т.е. растут и когда доступа воздух не имеет — кислород они получают из углеводов. Поэтому для выращивания микобактерий требуется питательная среда, богатая углеводами.
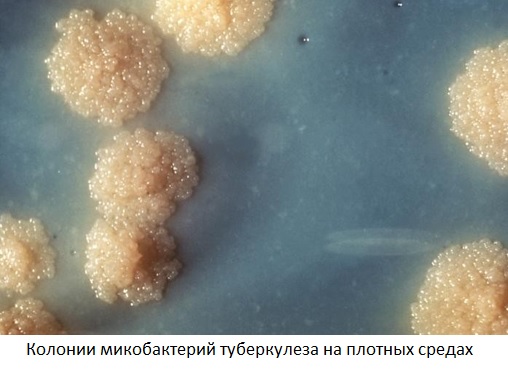
Эффективны плотные среды, в состав которых входят яйца, молоко, картофель, глицерин. Чаще применяют среды Левенштейна-Иенсена, Гельберга, Финна-2, Миддлбрука, Огава. Микобактерии туберкулеза растут медленно. Первые колонии появляются на 12-30-й день, а иногда и через 2 месяца. Для обеспечения роста микобактерий туберкулеза к питательным средам добавляют 3-6% глицерина. Микобактерии лучше растут в слабо-щелочной среде, хотя могут расти и в нейтральной.
Добавление желчи в питательную среду замедляет их рост. Это обстоятельство использовали Кальметт и Герен при разработке вакцины. На жидких питательных средах с добавлением глицерина микобактерии туберкулеза растут в виде пленки. Колонии микобактерий могут быть шероховатыми (К.-варианты) и реже — гладкими, сливающимися между собой (8-варианты). К.-варианты микобактерий вирулентные для людей и животных, а 8-варианты чаще невирулентные.
Виды лекарственной устойчивости
Первичная медикаментозная устойчивость — устойчивость, обнаруженная у впервые выявленных больных, которые никогда не принимали противотуберкулезные препараты.
Начальная медикаментозная устойчивость — устойчивость МБТ, выявленная у впервые выявленных больных, леченных противотуберкулезными препаратами не более 4 недель или у больных при отсутствии данных о предшествующем лечении. Вторичная (приобретенная) медикаментозная устойчивость — резистентность МБТ, обнаружена у больных, которым назначали противотуберкулезные препараты более 4 недели. Монорезистентность — устойчивость МБТ против 1 из 5 препаратов I ряда (изониазиду стрептомицина, рифампицина, этамбутола, пиразинамида).
В Украине частота возникновения первичной резистентности возбудителя туберкулеза против препаратов I ряда отмечается в 23-25%, а вторичной — в 55-56% случаев. Множественная лекарственная устойчивость — устойчивость МБТ против двух и больше препаратов. Мультирезистентность — это разновидность множественной лекарственной устойчивости, и именно — устойчивость возбудителя только против комбинации изониазид + рифампицин или и рядом: другими препаратами.
Результат определения чувствительности микобактерий туберкулеза к противотуберкулезным препаратам называется антибиограмой.
Причины лекарственной устойчивости:
1. Биологические — недостаточная концентрация препарата, индивидуальные особенности организма пациента (скорость инактивации препаратов)
2. Причины, обусловленные пациентом — контакт с больными химиорезистентным туберкулез, нерегулярный прием препаратов, преждевременное прекращение приема лекарств, неудовлетворительная переносимость препаратов, проведение неадекватного лечения.
3. Факторы, обусловленные болезнью — при изменении доз препаратов, при большом количестве МБТ в участках пораженного органа может возникать определенная рН, которая препятствует активному действию лекарств, лечение одним препаратом, недостаточная доза или продолжительность лечения.
Бронхиолит
Это распространенное поражение очень мелких бронхов и бронхиол, что вызывает развитие выраженной обструкции и, как следствие, дыхательной недостаточности. Чаще заболевание возникает в весенне-зимний период во время гриппа или ОРВИ.
Диагностические критерии бронхиолита:
- развитию бронхиолита предшествует неспецифическое заболевание или грипп;
- температура через 4-5 дней при бронхиолите снижается до нормальных цифр;
- у больных выслушиваются множественные мелкопузырчатые и сухие хрипы;
- на рентгенограмме видны мелкие очаги, участки инфильтративных теней (слиты между собой очаги), которые размещаются в прикорневых и нижних участках легких;
- изменения физикального и рентгенологического обследования быстро нормализуются.
Вопрос-ответ: лабораторная диагностика туберкулеза
В Чувашской Республике проходит акция «Белая ромашка», посвященная Всемирному дню борьбы с туберкулезом, которая продлится до 20 апреля. О существовании этого недуга люди знали с древнейших времен. И в настоящее время туберкулез продолжает оставаться ведущей инфекционной болезнью, уносящей жизни людей во всем мире. Для
В распознавании и дифференциальной диагностике туберкулеза, а также в эффективности проводимого лечения очень важную роль играют лабораторные методы исследования. На наиболее распространенные вопросы о лабораторной диагностике туберкулеза отвечает заведующий бактериологической лабораторией Ольга Стебловская.
— Ольга Евгеньевна, расскажите, что такое МБТ?
Это туберкулёзные палочки — Микобактерии туберкулеза (МБТ).
— Где же находят эти туберкулёзные палочки?
При туберкулезе легких Микобактерии туберкулеза (МБТ) чаще всегонаходят в мокроте. Как много туберкулезных палочек выделяет больной и как долго зависит от формы туберкулезного процесса. Часто и много выделяют МБТ больные инфильтративным и фиброзно-кавернозным туберкулезом, особенно, если есть полости распада. Реже и гораздо меньше выделяют МБТ больные очаговым и диссеминированным туберкулезом легких. Если мокроты у больного много, МБТ находят в большем количестве, а в скудной мокроте МБТ встречается реже и в виде единичных экземпляров.
Второе место по эффективности выделения МБТ у больных, не выделяющих мокроту,занимают исследования промывных вод бронхов.
Также можно искать МБТ в плевральной жидкости при плеврите, в моче- при туберкулезе мочеполовых органов, и в других выделениях организма больного.
— Как обнаруживают туберкулёзные палочки в лаборатории?
Частота обнаружения МБТ зависит от способа исследования биоматериала
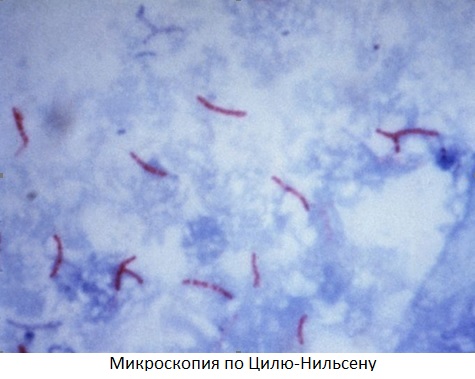
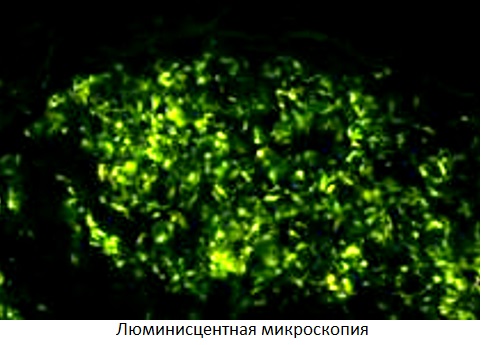
1. Бактериоскопический метод — поиск МБТ на стекле под микроскопом. Среди бактериоскопических методов больше всего МБТ обнаруживает люминесцентная микроскопия,когда мазок окрашивают светящимися красителями и изучают в люминесцентном микроскопе. Бактериоскопическим методом МБТ обнаруживается чаще при обильном бактериовыделении- 100000 МБТ в 1 мл материала.
2. Бактериологический способ — посев выделений больного на искусственные питательные среды и получение культуры МБТ с последующим изучением ее свойств.По частоте обнаружения МБТ посев материала на плотные или жидкие питательные среды занимает первое место. Для получения культуры МБТ достаточно всего 20-100 микробов в материале от больного.
При бактериологическом способе исследования удается не только выявить туберкулезные палочки, но и подсчитать их количество, а также изучить лекарственную чувствительность к противотуберкулезным препаратам и составить схему лечения больного.
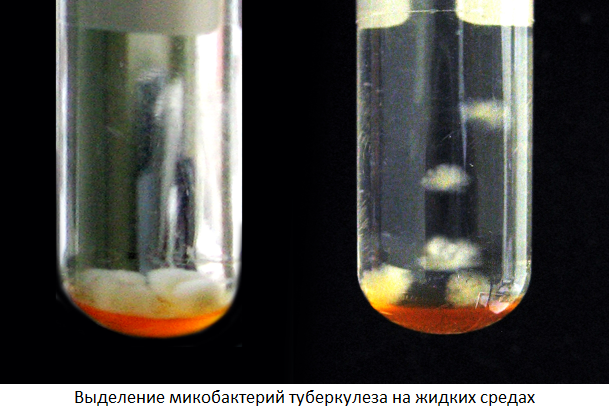
Бактериологический метод (посев материала на специальные среды) обнаружения МБТ очень высокоточный, но имеет существенный недостаток: для получения культуры требуется 4-12 недель.
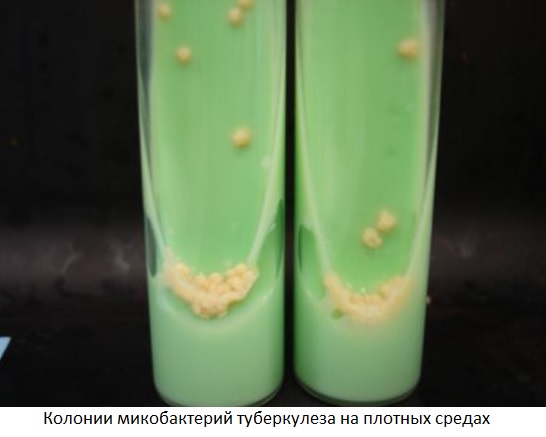
Применение жидких питательных сред и специального оборудования (бактериологических анализаторов) позволяет определить рост МБТ уже через 5дней.

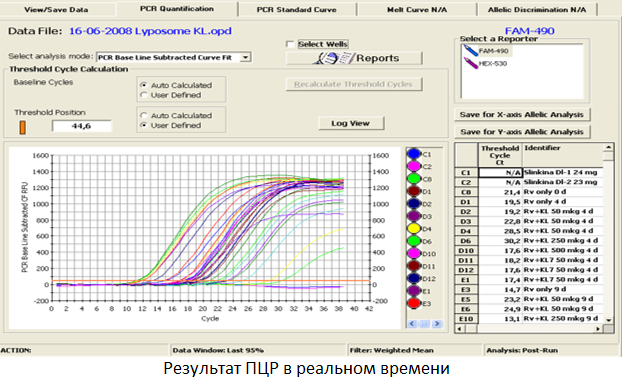
3. Молекулярно-генетические методы (ПЦР)- поиск в биоматериале генетических маркеров МБТ. Метод ПЦР очень точен, позволяет проводить исследование небольшого количества материала и обнаружить 5-20 клеток МБТ. По оценкам специалистов метод ПЦР превосходит бактериоскопический и бактериологическийметоды, особенно при диагностике внелегочных форм туберкулеза.


В бактериологической лаборатории Республиканского противотуберкулезного диспансера представлен полный спектр методов для диагностики туберкулеза:
— бактериоскопические методы; классический посев и определение лекарственной чувствительности МБТ на плотных средах;
— ускоренная методика на жидких средах с применением бактериологического анализатора BACTECMGIT 960;
— молекулярно-генетические методики: ПЦР В РЕАЛЬНОМ ВРЕМЕНИ и методика HAINTEST.
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Повышенное потоотделение кожи тела (избыточное потоотделение, гипергидроз, повышенная потливость, чрезмерная потливость) | 90% |
| Снижение массы тела (истощение, похудение, худоба, снижение веса, уменьшение веса) | 90% |
| Снижение аппетита (потеря аппетита, нарушения аппетита) | 70% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 50% |
| Постоянный сухой кашель | 50% |
| Боль в груди при дыхании и кашле (боли в грудной клетке) | 20% |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 20% |
ОСНОВНЫЕ СИМПТОМЫ ТУБЕРКУЛЕЗА У ВЗРОСЛЫХ И ДЕТЕЙ
При прогрессировании туберкулеза легочной формы у больного развиваются различные симптомы, которые могут возникать в различных комбинациях.
БЛЕДНОСТЬ И ИЗМЕНЕНИЕ ВНЕШНОСТИ ПРИ ТУБЕРКУЛЕЗЕ
При туберкулезной инфекции отмечается заострение черт лица, бледность и «проваливание» щек, на которых может образоваться неестественный румянец. Меняется и выражение глаз, они приобретают нездоровый блеск. При распространении заболевания человек начинает стремительно терять массу тела. Изменения внешности при начинающемся туберкулезе не так выражены, в то время как у лиц, страдающих хроническим туберкулезом, изменение внешности носит ярко выраженный характер, и врач может только лишь по этому признаку заподозрить туберкулез.
ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА – ТИПИЧНЫЙ СИМПТОМ ТУБЕРКУЛЕЗА
Явный признак туберкулеза – это высокая температура тела, которая не спадает в течение мясца и больше. Как правило, это температура на уровне 37-38 градусов, которая не объясняется никакими объективными причинами. В вечернее время температура, как правило, поднимается, иногда до 38-38,5 градусов, что сопровождается ознобом. Несмотря на то, что больной туберкулезом постоянно потеет, организму так и не удается таким образом снизить температуру тела. Данное обстоятельство указывает на тот факт, что инфекция прогрессирует и постоянно провоцирует развитие лихорадки. На поздних стадиях туберкулеза возможно развитие фебрильной температуры – до 39,5 градусов, что указывает на обширные патологические очаги в легких.
Особенности лечения
Лечение туберкулёза, особенно внелёгочных его форм, является сложным делом, требующим много времени и терпения, а также комплексного подхода.
Фактически с самого начала применения антибиотикотерапии возник феномен лекарственной устойчивости. Поэтому на сегодняшний день основой лечения туберкулёза является поликомпонентная противотуберкулёзная химиотерапия. Благодаря этому, туберкулез можно лечить и излечивать. В случае активной, чувствительной к лекарствам формы туберкулеза проводится стандартный 6-месячный курс лечения 4 противомикробными препаратами при обеспечении для пациента информации, наблюдения и поддержки со стороны работника здравоохранения или прошедшего специальную подготовку добровольного помощника. Без такого наблюдения могут возникать сложности в соблюдении медицинских предписаний в отношении лечения, и болезнь может распространяться дальше. Подавляющее большинство случаев туберкулеза можно излечивать при условии надлежащего обеспечения и приема лекарств.
Профилактика Очагового туберкулеза легких:
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов.
Мужчины во всех регионах болеют туберкулезом в 3.2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2.5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20 — 29 и 30 — 39 лет.
Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель.
В целях профилактики необходимо проведение следующих мероприятий:
— проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
— раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
— проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
— увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
— своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.
Антигены
Микобактерии имеют специфические видовые и межвидовые и даже межродовые антигенные связи. В отдельных штаммах выявлены различные антигены. Однако все без исключения микобактерии содержат вещества, устойчивые к нагреванию и воздействию протеолитических ферментов — полисахариды, которые являются общим антигеном.
Кроме того, различные виды микобактерий имеют свои специфические антигены. А. П. Лысенко (1987) доказал, что все штаммы M. bovis имеют идентичный антигенный спектр с 8 антигенов, из которых 5-6 были общеродовыми и реагировали с антисыворотками к микобактерий других видов: 6 — с M. tuberculosis, 3-5 — M. kansasii и т.д.
Виды и формы
Классификация туберкулеза производится следующим образом:
По локализации болезни:
Легочная форма — туберкулез легких, бронхов, плевры, трахеи и гортани, которая может протекать по следующему типу:
- первичный туберкулёзный комплекс (туберкулёзная пневмония + лимфаденит, лимфангит)
- туберкулёзный бронхоаденит, изолированный лимфаденит.
Внелегочная форма:
- Туберкулез костей и суставов;
- кожи;
- пищеварительной системы;
- мочеполовой системы;
- центральной нервной системы и мозговых оболочек.
Самой частой формой туберкулеза является туберкулез легких. До появления ВИЧ-инфекции туберкулез легких составлял 80% всех случаев заболевания туберкулезом. Выраженное снижение иммунитета при СПИДе способствует образованию внелегочных очагов инфекции
Типы:
- Первичный туберкулез развивается сразу после проникновения возбудителя в кровь и формирования небольшой гранулемы, которая самостоятельно заживает или трансформируется в каверну. Из полости, заполненной кровью, микробы разносятся по всему организму с формированием новых очагов воспаления. При отсутствии лечения при тяжелом течении патологии человек погибает.
- О вторичном туберкулезе говорят, когда переболевший человек заразился другим типом туберкулезной микобактерии и опять заболел, либо, когда ремиссия обернулась обострением. Такая ситуация больше характерна для взрослых пациентов. В легких образуются новые очаги воспаления, иногда настолько близко друг к другу, что каверны сливаются, и возникают обширные полости с экссудатом. Человек, страдающий вторичным туберкулезом легких, очень заразен для окружающих. При кашле с мокротой в воздух постоянно выделяются бактерии.
В развитии туберкулеза выделяют фазы инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания и обызвествления. В отношении выделения бактерий различают открытую форму (с выделением бактерий, МБТ-положительную) и закрытую (без выделения, МБТ-отрицательную).
Открытая форма туберкулёза
Туберкулёз считается в открытой форме, если больной выделяет микобактерии со слюной, мокротой или выделениями из других органов. Выделение бактерий выявляется при посеве или микроскопии выделений больного. Бактерии очень быстро распространяются по воздуху. При разговоре инфекция с частицами слюны распространяется на расстояние 70 см, а при кашле — достигает до 3 метров.
Закрытый туберкулез
При закрытой форме патологии выделение микробов отсутствует, симптомы заболевания расплывчаты, они напоминают признаки простуды. В этом случае довольно сложно установить факт заболевания туберкулезом.
Генетический аспект
Передается ли туберкулез по наследству? Этот вопрос волнует практически каждого человека, связанного с этим заболеванием. Генетически возможна передача склонности к заболеванию туберкулезом и поражению органов. В этом случае при заражении организма микобактериями закрытая форма туберкулеза быстрее перерастет в открытую.
Туберкулез по наследству не передается, не считая тех людей, у которых есть генная предрасположенность к данной болезни. Если они присутствуют у одного из родителей, то есть вероятность, что ребенок их унаследует. Это же касается и генов, которые, наоборот, устойчивы к туберкулезу. В этом случае болезнь ребенку не грозит.
- Источники
- Всемирная организация здравоохранения. – Tuberculosis.
- Всемирная организация здравоохранения. – Вакцина БЦЖ.
- Википедия. – Туберкулез.
- Национальный институт фтизиатрии и пульмонологии им Ф.Г. Яновского. – Туберкулез: мифы и реальность.
- Pulmonology journal. – Who are the patients with extrapulmonary tuberculosis?
- American Lung Association. – Tuberculosis symptoms and diagnosis.
- U.S. National library of medicine. – Mycobacterium tuberculosis pathogenesis and molecular determinants of virulence.
- Сайт Mayo Clinic. – Tuberculosis.
- Centers for Disease Control and Prevention. – TB risk factors.
- Интернет-ресурс WebMD. – Tuberculosis.
- Управление Федеральной службы РФ по надзору в сфере защиты прав потребителей и благополучия человека. –
- U.S. National library of medicine. – Diagnosis and treatment of extrapulmonary tuberculosis.
- Сайт «Медицина обо мне». – Туберкулез.
- American Academy of Family Physicians. – Extrapulmonary tuberculosis: an overview.
- Psychosomatic medicine. – Psychosocial and psychophysiologic studies of tuberculosis.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Редактор статьи:
Бут Ирина Алексеевна
Специальность: переводчик, преподаватель английского, немецкого языков и зарубежной литературы.
Общий стаж: 18 лет.
Образование: Горловский государственный педагогический институт иностранных языков.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Диагностика:
| сбор анамнеза; | компьютерная томография высокого разрешения; |
| рентгенография органов грудной клетки; | анализ выделений из носа; |
| бронхография; | бронхоскопия; |
| микроскопическое исследование мокроты; | культивирование; |
| определение резистентности к препаратам; | серологические исследования; |
| исследование спинномозговой жидкости; | биопсия плевры; |
| биопсия легкого; | микроскопия мокроты; |
| рентгеноскопия; | флюорография; |
| проба манту; | трахеобронхоскопия; |
| бронхоскопический лаваж; | торакоскопия (плевроскопия); |
| трансбронхиальная; | трансторакальная игловая биопсия; |
| плевральная пункция и пункционная биопсия плевры; | общий анализ крови. |
В 21 веке туберкулёз легко излечим
– Многие считают, что времена, когда палочка Коха вызывала эпидемии, давно прошли, что современные препараты способны убить ее за очень короткий промежуток времени. Так ли это?
– К глубокому сожалению, палочку Коха победить окончательно до сих пор не удалось. Каждый день от туберкулеза в мире погибают несколько тысяч человек. Да, сегодня много эффективных лекарственных препаратов, но палочка модифицируется, и появляются новые формы туберкулеза, устойчивые к антибактериальной терапии. Однако чем раньше выявить заболевание и чем точнее больной будет соблюдать все рекомендации врача, тем быстрее можно справиться с болезнью.
Главное в лечении туберкулеза – непрерывный прием препаратов, назначенных врачом, и правильное питание. Отказ от лечения, перерывы между приемами препаратов способствуют не только тому, что болезнь становится запущенной, но еще и лекарственно-устойчивой. И если такой больной заразит кого-то, то шансы выздороветь у того человека тоже будут невелики
Важно помнить, что только правильное и своевременное лечение – залог стопроцентного выздоровления. Конечно, курс лечения непростой, длительный, это так называемая химиотерапия, но если соблюдать все рекомендации врача, то организм, избавившись от туберкулеза, довольно быстро восстанавливается и человек возвращается к полноценной жизни