Тромбоэмболия легочной артерии. причины, симптомы, признаки, диагностика и лечение патологии
Содержание:
- Диагностика тромбоэмболии лёгочной артерии
- Симптомы
- Определение тяжести ТЭЛА
- Диагностика тромбоэмболии легочной артерии
- После лечения
- Лечение Тромболии легочной артерии (ТЭЛА):
- Что провоцирует / Причины Тромболии легочной артерии (ТЭЛА):
- Симптомы Тромболии легочной артерии (ТЭЛА):
- Методы диагностики тэла
- Что такое Тромбоэмболия легочной артерии (ТЭЛА) —
- Фото результатов обследования
- Кто в группе риска
- Группа высокого риска смерти
- Лечение
Диагностика тромбоэмболии лёгочной артерии
Главная цель, которую должны решить диагностические исследования при ТЭЛА, заключается в установлении точной локализации тромбов. Помимо этого, они направлены на:
-
определение степени поражения;
-
определение нарушений кровотока;
-
выявление источника формирования эмбола для проведения лечения.
Пациенты пребывают в стационаре, где имеются широкие возможности для проведения диагностики. Она включает в себя:
-
сбор анамнеза флебологом, оценка риска тромбоэмболии;
-
лабораторные анализы;
-
электрокардиологические исследования в динамике для исключения патологии сердца;
-
рентгенографию лёгких для исключения переломов рёбер, пневмонии, новообразований;
-
дуплексное сканирование вен ног, направленную на выявление места образования тромба;
-
эхокардиографию, которая поможет определить области высокого давления в лёгочной артерии;
-
сцинтиографию лёгких и ангиопульмонографию для определения нахождения эмбола и его размеров.
Симптомы
Не все эмболии легочной артерии обладают одинаковыми признаками и симптомами. Но определенные симптомы могут указывать на тромбоэмболию.
Признаки и симптомы, которые могут появиться:
- Боль в груди: боль очень острая и колющая, для неё характерно внезапное начало, и хуже, если она происходит во время глубокого вдоха.
- Одышка, особенно при нагрузке
- Тревога или опасения
- Кашель: как правило, этот кашель сухой, может сопровождаться отхаркиванием с кровью.
- Потоотделение
- Врачи могут заподозрить наличие тромба, если у вас есть любой из этих симптомов, а также у тех кто имеет или недавно жаловался на опухшие или болезненные руки или ноги, а также тех, кто имел какие-либо из перечисленных факторов риска ранее.
Определение тяжести ТЭЛА
Тяжесть состояния обуславливает не только прямое (вследствие тромбоза), уменьшение площади поперечного сечения сосудов, отходящих от легочного ствола, но и гуморальные факторы. Снижение сердечного выброса приводит к десатурации смешанной венозной крови, поступающей в легочный круг кровообращения. Наличие зон пониженного и повышенного кровотока в капиллярах вызывает несоответствие вентиляции и перфузии и способствует развитию гипоксемии.
Примерно у трети пациентов сброс крови справа налево через овальное отверстие приводит к тяжелой гипоксемии и повышенному риску парадоксальной эмболии с развитием инсульта. Тромбоциты, оседающие на поверхности тромба, высвобождают тромбоксан, серотонин, гистамин и другие вещества, вызывающие сужение легочных сосудов. Этим объясняется известный факт, почему между размерами тромба и клиническими проявлениями ТЭЛА часто имеется несоответствие.
В связи с этим, в современных классификациях ТЭЛА вместо терминов «массивная», «субмассивная» и «немассивная» ТЭЛА, тяжесть ТЭЛА определяется степенью риска преждевременной смерти в ближайшие 30 дней.
Диагностика тромбоэмболии легочной артерии
Исследования, которые применяются для диагностики тромбоэмболии легочной артерии
| Название исследования | Описание |
| Электрокардиография (ЭКГ) | Электрокардиография представляет собой регистрацию электрических импульсов, возникающих во время работы сердца, в виде кривой.Во время ЭКГ можно выявить следующие изменения:
Аналогичные изменения могут быть выявлены и при других заболеваниях, например, при воспалении легких и во время тяжелого приступа бронхиальной астмы. Иногда на электрокардиограмме больного с тромбоэмболией легочной артерии вообще отсутствуют какие-либо патологические изменения. |
| Рентгенография грудной клетки | Признаки, которые можно выявить на рентгенограммах:
|
| Компьютерная томография (КТ) | При подозрении на тромбоэмболию легочной артерии проводится спиральная КТ-ангиография. Пациенту вводят внутривенно контрастный препарат и проводят сканирование. При помощи этого метода можно точно определить местоположение тромба и пораженную ветвь легочной артерии. |
| Магнитно-резонансная томография (МРТ) | Исследование помогает визуализировать ветви легочной артерии и обнаружить тромб. |
| Ангиопульмонография | Рентгенконтрастное исследование, во время которого в легочную артерию вводится раствор контрастного вещества. Ангиопульмонография считается «золотым стандартом» в диагностике тромбоэмболии легочной артерии. На снимках видны прокрашенные контрастом сосуды, и один из них резко обрывается – в этом месте находится тромб. |
| Ультразвуковое исследование сердца (эхокардиография) | Признаки, которые можно выявить при ультразвуковом исследовании сердца:
|
| Ультразвуковое исследование вен | Ультразвуковое сканирование вен помогает выявить сосуд, который стал источником тромбоэмболии. При необходимости можно дополнить УЗИ допплерографией, которая помогает оценить интенсивность кровотока. Если врач надавливает ультразвуковым датчиком на вену, а она не спадается, то это является признаком того, что в ее просвете находится тромб. |
| Сцинтиграфия | При подозрении на тромбоэмболию легочной артерии проводится вентиляционно-перфузионная сцинтиграфия.Информативность этого метода составляет 90%. Его применяют в случаях, когда у больного имеются противопоказания к проведению компьютерной томографии. Сцинтиграфия выявляет участки легкого, в которые поступает воздух, но при этом в них нарушен приток крови. |
| Определение уровня d-димеров | D-димер – вещество, которое образуется при распаде фибрина (белка, играющего ключевую роль в процессе свертывания крови). Повышение уровня d-димеров в крови свидетельствует о недавнем образовании тромбов. Повышение уровня d-димеров выявляется у 90% пациентов с ТЭЛА. Но оно также обнаруживается при ряде других заболеваний. Поэтому нельзя полагаться только на результаты этого исследования. Если уровень d-димеров в крови в пределах нормы, то зачастую это позволяет исключить тромбоэмболию легочных артерий. |
После лечения
После того, как пациент будет выписан из больницы, он будет тщательно контролироваться врачом. Пациенты должны оставаться в тесном контакте с врачом, чтобы тот мог следить за их состоянием и внести коррективы в список лекарств по мере необходимости.
В протромбиновый период контролируется анализ крови. Поскольку каждый лабораторный реагент может отличаться от потенциальной крови пациентов по сравнению с испытательной лабораторией.
Отношение результатов тестового значения и значения испытательного лабораторного называется международным нормализованным отношением. Этот тест определяет уровень свёртываемости крови, что показывает, насколько эффективно действует лекарство.
Кровь пациента может проверяться каждые несколько дней или каждую неделю. После того, как INR стабилизируется в терапевтическом диапазоне 2-3, будут происходить редкие проверки крови (возможно, каждые 2-4 недели).
Лечение Тромболии легочной артерии (ТЭЛА):
Лечение больного с ТЭЛА слагается из двух задач: 1) спасения жизни больного, 2) восстановления сосудистого русла по возможности до нормального состояния.
Перспективы лечения во многом зависят от массивности ТЭЛА и от тяжести состояния больного. Лечение острой тромбоэмболии легочной артерии (ТЭЛА) должно предусматривать лизисили удаление эмбола в легочной артерии, профилактику развития аппозиционного тромбоза, расширение коллатеральных легочных артерий и капилляров, а также симптоматические лечебные мероприятия против последствий нарушения кровообращения и дыхания.
Как известно, операция Тренделенбурга, направленная на удаление эмбола, была успешной лишь в 35 из 300 случаев. В последние годы вновь появились сообщения об успешных операциях при массивной эмболии легочной артерии, в том числе в условиях экстракорпорального кровообращения
Однако высокая смертность (40 — 80 %) заставляет пока с осторожностью проводить отбор больных на операцию
Более безопасной представляется внутрисосудистая эмбол-эктомия специальным катетером с чашечкой-присоской на конце, позволяющая удалить тромбоэмбол через камеры сердца и сосуды.
Метод может быть использован у больных, которым прямое вмешательство на сердце и сосудах не показано из-за тяжести общего состояния.
Дозировка стрептокиназы (урокиназы) составляет вначале 250 000 ЕД в течение 20-25 мин, а затем 100 000 ЕД в течение часа, вводимых без перерыва капельно до наступления стойкого положительного клинического эффекта (обычно в течение 2-3 дней). В тяжелых случаях нужно вводить 1 000 000 ЕД препарата в течение нескольких минут. Если спустя час, несмотря на проведенное интенсивное лечение, систолическое артериальное давление остается ниже 90 мм рт. ст. (12 кПа), выделение мочи менее 20 мл в час, а артериальное напряжение кислорода менее 60 мм рт. ст. (7,8 кПа), показана эмболэктомия в специально оснащенной для этого клинике.
После окончания лечения фибринолитиками в первые 12 ч больной получает 10 000 ЕД гепарина, а после этого в полной дозировке — 30 000-60 000 ЕД в сутки под контролем тромбинового времени.
Антикоагулянты прямого (гепарин) и непрямого (ф е н и -лин, неодекумарин) действия являются только профилактическими средствами, предупреждающими аппозиционное развитие тромбов в эмболизированном русле легкого и препятствующими возникновению других венозных тромбов и их увеличению. При их применении создаются благоприятные условия для аутогенного фибринолиза.
При субмассивной и незначительной острой легочной эмболии предпочтителен гепарин, который сразу же подавляет процесс свертывания, в то время как антикоагулянты Непрямого действия, являясь антагонистами зависящего от витамина К синтеза протеинов свертывания в печени, требуют большего времени для своего воздействия. Защита от коагуляции должна быть индивидуально различной и обеспечиваться в течение нескольких недель или месяцев (6-12).
У всех больных с ТЭЛА следует проводить комбинированную, включающую инсуффляцию кислорода (через носовой катетер) лекарственную терапию, которая должна быть массивной. В медикаментозной терапии выделены следующие направления воздействия: кардиальное (гликозиды, обзидан, панангин), спазмолитическое (папаверин, но-шпа, эуфиллин, никотиновая кислота, глюкозо-новокаиновая смесь — 5% раствор глюкозы +0,25% новокаина), корригирующее метаболизм (АТФ, витамины группы В), противошоковое (гидрокортизон), противовоспалительное, отхаркивающее (антибиотики, паровые ингаляции с содой, отхаркивающая микстура), противоаллергическое и анальгезирующее (димедрол, анальгин).
Все лекарственные вещества вводятся капельно внутривенно на основе раствора реополиглюкина или глюкозо-новокаиновой смеси. Если же катетер введен в легочную артерию, все медикаменты вводятся через него. При фибринолитической терапии все виды инъекции проводятся в систему для внутривенного введения, так как внутримышечное и подкожное введение может вызывать развитие обширных гематом.
Прогноз при I и II степенях тяжести ТЭЛА при адекватном лечении, как правило, не смертельный. ТЭЛА III и особенно IV степени может быстро привести к смерти, если не оказана своевременная эффективная фибринолитическая или хирургическая помощь.
Что провоцирует / Причины Тромболии легочной артерии (ТЭЛА):
Наиболее частыми причинами тромбоэмболит легочной артерии (ТЭЛА) являются отрыв венозного эмбола и закупорка им части или всего русла легочной артерии. В 85 % случаев источник эмбола находится в нижней полой вене или в венах ног и таза, значительно реже — в правых камерах сердца и венах верхних конечностей. Предрасполагают к тромбообразованию различные травмы (в том числе операционные), сердечная недостаточность, постельный режим и обусловленное этими причинами замедление тока крови.
ТЭЛА почти в 2 раза чаще встречается у женщнн,,чем у мужчин. При этом отмечается два пика частоты эмболии легочной артерии: первый — после 50 и второй — после 60 лет, что в известной мере связано с учащением в этих же возрастных группах нарушений кровообращения и гомеостаза. Заболевание встречается даже у детей как осложнение пупочного сепсиса или катетеризации пупочной и подключичной вен. Описаны случаи тромбоэмболии легочной артерии (ТЭЛА) у здоровых людей, хотя достоверность этих наблюдений подвергается сомнениям.
Симптомы Тромболии легочной артерии (ТЭЛА):
Клиническая картина тромбоэмболии легочной артерии (ТЭЛА) существенно варьирует (в зависимости от различной степени обтурации и характера патофизиологических изменений) от почти полного отсутствия симптомов («немые» эмболии) до быстро развивающегося состояния острой легочно-сердечной недостаточности, в течение нескольких минут приводящей больного к смерти.
По степени убывающей частоты симптомов ТЭЛА можно представить так: 1) тахикардия, 2) боли в груди, 3) одышка, 4) кровохарканье, 5) подъем температуры, 6) влажные хрипы, 7) цианоз, 8) кашель, 9) шум трения плевры, 10) коллапс.
В зависимости от преобладания и сочетания указанных симптомов различают следующие синдромы:
1) легочно-плевральныйсиндром — одышка, боли в груди (чащев нижних отделах), кашель, иногда с мокротой,
Этот синдром чаще возникает при малой и субмассивной эмболии, т. е. при закупорке одной долевой артерии или периферических разветвлений легочной артерии.
2) кардиальный синдром: боль и чувство дискомфорта за грудиной, тахикардия и гипотония вплоть до коллапса и обморочного состояния. У больного могут иметь место набухание шейных вен, положительный венныйпульс, усиленный сердечный толчок, акцент II тона на легочной артерии, повышение ЦВД. Эта картина чаще характерна для массивной эмболии легких.
У лиц преимущественно пожилого возраста может наблюдаться также и 3) церебральный синдром — потеря сознания, гемиплегия и судороги как следствие гипоксии. Эти синдромы могут сочетаться в различных комбинациях.
Диагностика всех форм тромбоэмболии легочной артерии (ТЭЛА) остается неудовлетворительной, и диагностические ошибки, как упоминалось выше, являются скорее правилом, чем исключением.
Ключ к диагнозу состоит в том, чтобы постоянно помнить о возможности возникновения тромбоэмболии легочной артерии (ТЭЛА) у больных соответствующих категорий.
Настороженность врача, особенно в ситуациях, при которых риск заболевания значителен, позволяет отличить симптомы тромбоэмболии легочной артерии (ТЭЛА) от других острых патологических состояний (инфаркт миокарда, острая пневмония). Без преувеличения можно сказать, что своевременно и точно поставленный диагноз эмболии легких -это по меньшей мере половина успеха ее лечения.
Методы диагностики тэла
Лучевые методы исследования играют важную роль в диагностике ТЭЛА. В течение многих лет основным методом визуализации при исследовании пациентов с этим диагнозом была вентиляционно-перфузионная сцинтиграфия. Однако, в связи с появлением и общедоступностью более быстрых компьютерных томографов, компьютерная томография стала важным методом диагностики не только ТЭЛА, но и тромбоза глубоких вен нижних конечностей.
У пациентов с подозрением на этот диагноз выполняется рентгенография органов грудной клетки; при обнаружении патологических изменений требуется выполнение спиральной КТ, если патологических изменений не выявлено, выполняется вентиляционно-перфузионная сцинтиграфия. Количественный анализ на D-димер, согласно результатам исследований, характеризуется высокой прогностической ценностью отрицательного результата, и в некоторых случаях позволяет исключить необходимость выполнения КТ-ангиографии.
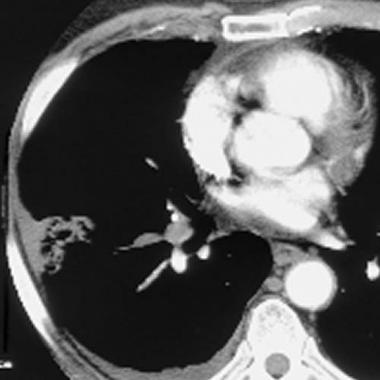
КТ-признаки ТЭЛА. На КТ-ангиограмме, выполненной 53-летнему пациенту, визуализируется внутрипросветный дефект наполнения; имеет место окклюзия артерии переднего базального сегмента нижней доли правого легкого. Определяются также признаки инфаркта правого легкого в виде участка консолидации треугольной формы, широким основанием обращенного к плевре (бугорок Хэмптона).
Традиционная ангиография легочных артерий, выполняемая в условиях рентген-операционной, является инвазивным, долгим, и более дорогим методом исследования. Эта процедура имеет ограниченное применение и должна используется только у пациентов, у которых другие методики не позволяют установить диагноз. У пациентов с подозрением на тромбоз глубоких вен обследование должно начинаться с УЗИ нижних конечностей.
В условиях повышенного риска ухудшения состояния пациента важное значение имеет правильная интерпретация лучевых исследований. В сложных и противоречивых случаях может помочь повторный анализ результатов КТ профильным специалистом: такая консультация повышает точность диагностики и снижает риск диагностической ошибки
В России существует служба удаленных консультаций радиологов — Национальная телерадиологическая сеть.
ОГРАНИЧЕНИЯ МЕТОДОВ ДИАГНОСТИКИ
Метод вентиляционно-перфузионной сцинтиграфии может не показывать достоверных признаков ТЭЛА.
Для проведения спиральной КТ-ангиопульмонографии необходимо использование йодсодержащего контрастного вещества, что может быть невозможно у пациентов с нарушенной функцией почек или аллергическими реакциями на контрастный препарат.
При КТ-ангиографии могут быть пропущены мелкие тромбы в субсегментарных ветвях легочных артерий. Поэтому оценить тромбоэмболию мелких ветвей по КТ бывает сложно.
По сравнению с КТ, выполнение традиционной субтракционной ангиографии (DSA) требует большей компетентности и специальных знаний со стороны персонала. Также этот метод является инвазивным, более дорогим, менее доступным и требующим значительных затрат времени. К тому же, центральные муральные тромбы, легко различимые на КТ, могут быть пропущены при традиционной ангиопульмонографии.
Что такое Тромбоэмболия легочной артерии (ТЭЛА) —
Эмболией легочной артерии в широком смысле слова называется закупорка артериального русла легкого тромбом, образованным в венозной системе, правом предсердии, желудочке сердца или иным материалом, попавшим в эти участки системы кровообращения (капли жира, частицы костного мозга, опухолевые клетки, воздух, паразиты, фрагменты катетеров и др.). В более узком смысле под эмболией сосудов легкого подразумевается только тромбоэмболия легочной артерии (ТЭЛА), и в дальнейшем речь будет идти только о ней.
Острая эмболия легочной артерии является одной из наиболее частых причин внезапной смерти. Так, в США эмболия легочной артерии ежегодно диагностируется у 500-600 тысяч больных, из которых погибает от 50 до 140 тысяч человек.
В отечественной литературе абсолютного числа эмболии легочной артерии не приводится, а частота ее колеблется от 4,4 до 14,7% всех вскрытий . Предполагают, что на каждые 5 млн. операций эмболия легочной артерии возникает примерно у 150 000 больных с летальными исходами у 8000. По данным главного хирурга Ленинграда Ф. М. Катушева, это грозное осложнение встречается у 2,3 % оперированных больных. Такая частота эмболии легочной артерии сама по себе является причиной глубокой озабоченности врачей всех специальностей и обусловливает необходимость поиска путей улучшения се диагностики и лечения. Еще большую озабоченность вызывает то, что прижизненная диагностика ТЭЛА осуществляется не более чем у 30 % больных, а в случаях, закончившихся летально, у 40%. В целом эмболия занимает одно из первых мест среди недиагностируемых клинически патологических состояний.
Фото результатов обследования
Рентгеновский снимок грудной клетки человека с лёгочной эмболией. Длинная стрелка указывает на горб Хэмптона (Клиновидная непрозрачность в левом лёгком. Она возникает из-за лёгочного инфаркта). Короткая стрелка (правое лёгкое), указывает на расширение нисходящей легочной артерии
Обычно эти тесты проводятся один раз, но если история и предварительные испытания пациента предполагают легочную эмболию, то вполне вероятно, что, по крайней мере, один или несколько тестов будет сделано следующим образом:
- Легочная ангиография является золотым стандартом в диагностике легочной эмболии. В этом случае катетер помещают в большую вену в паховой области и перемещают в правую сторону сердца и главной легочной артерии. Вводится краситель, затем используют ренген и получают снимок. Этот тест делается всё реже в наши дни из-за особой сложности.
- КТ легких с использованием более новой генерации CT, протокола легочной эмболии, где краситель вводят для визуализации легочных артерий; это не 100% диагностика для легочной эмболии, а так как в новой КТ увеличено разрешение, она приближается к стандартной ангиографии.
- Вентиляционно перфузионное сканирование использует радиоактивный изотоп химических веществ, которые идентифицируют местоположение вдыхаемого воздуха и сопоставляют его с потоком крови. Если есть хороший поток воздуха в легких, но сегменты легких плохие или нет кровотока, то это говорит о вероятном присутствии сгустка крови. Этот тест хорошо читается , так как обычно он свидетельствует об отсутствии легочной эмболии. Низкие показатели вероятности, в зависимости от клинической ситуации, все еще могут иметь 30% шансов наличия легочной эмболии. Высокие показатели могут иметь 90% вероятность легочной эмболии. Средний или неопределенный показатель, находится где-то между ними. Ключевым вопросом, связанным с этой проверкой, называется предтестовая вероятность. Это означает, что клиническая ситуация (история, физических и других вспомогательных тестов) может определить, какова степень вероятности легочной эмболии у человека. Если не исключена вероятность легочной эмболии, то сканирование является более точным, и наоборот.
Кто в группе риска
- Пожилой возраст;
- тяжелые травмы нижних конечностей;
- крупное хирургическое вмешательство — этот фактор вместе с двумя предыдущими провоцирует тромбоз вен нижних конечностей за счет снижения или полного отсутствия подвижности; также нередки случаи возникновения ТЭЛА при длительном нахождении в сидячем положении (авиаперелеты, переезды на автобусе);
- беременность — ТЭЛА является одной из главных причин материнской смертности;
- онкологические заболевания — опухоль продуцирует вещества, повышающие свертываемость крови;
- прием КОК — самая частая причина ТЭЛА женщин детородного возраста;
- нарушения ритма, в особенности фибрилляция предсердий;
- установка центральных катетеров;
- ожирение;
- варикозное расширение вен нижних конечностей;
- генетическая предрасположенность.
Группа высокого риска смерти
Всех больных с подозрением на ТЭЛА, или с уже развывшейся ТЭЛА, делят на две группы: высокого (>15%) и невысокого риска смерти (в стационаре или на протяжении 30 дней). ТЭЛА высокого риска смерти (≥11 баллов Geneva) – это угрожающее жизни неотложное состояние, где временной фактор оказывает очень сильное влияние на исходы лечения. Она требует проведения срочных диагностических, строго регламентированных мероприятий. В частности, диагностика ограничена выполнением спиральной компьютерной томографии или эхокардиографии. И в случае подтверждения ТЭЛА, сразу проводится терапия.
Критерии ТЭЛА высокого риска смерти
ТЭЛА высокого риска смерти (далее – ТЭЛА высокого риска) выделяют на основании следующих клинических критериев:
- Наличие факторов высокой вероятности развития ТЭЛА (см. Табл.1);
- Гипотония (САД <90 мм рт. ст.) или снижение САД ≥40 мм рт. ст. в течение более 15 минут при отсутствии аритмии, гиповолемии или сепсиса.
Внимание. Гипотония является крайне серьезным негативным прогностическим фактором при ТЭЛА
По данным ретроспективного исследования ICOPER, у пациентов с систолическим АД <90 мм рт. ст. 90 дневная летальность составила 52,4% (95% ДИ 43,3-62,1), а у больных с нормальным АД – 14,7% (95% ДИ 13,3-16,2). Если установлено, что больной относится к группе ТЭЛА высокого риска, это предусматривает немедленное проведение регламентированных диагностических и лечебных мероприятий. В схематичном виде это выглядит так – см. Табл.2.
|
Таблица 2. Группа высокого риска смерти. Наличие факторов риска и возможные действия |
||||
|
Риск смерти от ТЭЛА |
Факторы риска |
Возможное лечение |
||
|
Клинические (шок или гипотония) |
Дисфункция ПЖ |
Поражение миокарда |
||
|
Высокий >15% |
+ |
+* |
+* |
1. Антикоагулянты; 2.Тромболизис или эмболэктомия. |
|
*Примечание. При наличии шока или гипотонии не обязательно подтверждать дисфункцию ПЖ и признаки поражения миокарда для оценки высокого риска ранней смерти |
Диагностика ТЭЛА
Если состояние больного позволяет, проводится спиральная компьютерная томография (СКТ) с контрастированием легочных артерий. В тех случаях, когда из-за нестабильности пациента проведение компьютерной томографии невозможно, проводят эхокардиографию у постели больного. Если результаты этих исследований подтверждают диагноз ТЭЛА, ставится вопрос о проведении тромболизиса.
Если у больного с высоким риском ТЭЛА (≥11 баллов по Geneva, Табл.1), возникает внезапная гипотензия, а эхокардиография выявляет гипертензию малого круга кровообращения, это служит серьезным основанием для экстренного проведения тромболитической терапии. Алгоритм помощи при ТЭЛА высокого риска смерти не предусматривает проведение других, кроме СКТ или эхокардиографии, диагностических мероприятий и обследований, если их реализация приведет к отсрочке в проведении тромболизиса или эмболэктомии.
Возникает закономерный вопрос, что делать, если лечебное учреждение не располагает соответствующими диагностическими возможностями. Диагноз «ТЭЛА высокого риска» мы можем поставить со знаком вопроса, даже руководствуясь одними клиническими признаками ТЭЛА. Но вот по дальнейшим действиям не может быть никаких однозначных решений.
Лучше выбор тактики лечения оформить решением консилиума. Врачи должны не забыть указать в истории, что соответствующими возможностями, позволяющими подтвердить ТЭЛА, больница не располагает.
Лечение

Лечение легочной эмболии ставит главной целью предотвращение дальнейшего увеличения тромба и появления новых, что имеет важное значение в профилактике серьезных осложнений. Для этого используются лекарственные средства или хирургические процедуры:
- Антикоагулянты — препараты, разжижающие кровь. Группа лекарственных средств, которая предотвращает формирование новых сгустков и помогает организму растворять уже образовавшиеся. Гепарин — один из наиболее часто используемых антикоагулянтов, который применяется как внутривенно, так и подкожно. Он начинает действовать молниеносно после попадания в организм, в отличие от пероральных антикоагулянтов, таких как, например, варфарин. Недавно появившийся класс препаратов этой группы — новые оральные антикоагулянты: КСАРЕЛТО (Ривароксобан), ПРАДАКСА (Дабегатран) и ЭЛИКВИС (Апиксабан) — настоящая альтернатива варфарину. Эти препараты действуют быстро и имеют меньше «непредвиденных» взаимодействий с другими лекарствами. Как правило, нет необходимости их применение дублировать с гепарином. Тем не менее, у всех антикоагулянтов есть побочный эффект — возможны серьезные кровотечения.
- Тромболитики — растворители сгустков крови. Обычно при образовании тромба в организме запускаются механизмы, направленные на его растворение. Тромболитики после введения их в вену также начинают растворять сформировавшийся тромб. Так как эти лекарственные средства способны вызвать внезапное и серьезное кровотечение, их применяют обычно в угрожающей для жизни больного ситуациях, связанных с тромбозом легочной артерии.
- Удаление тромба. В случае, если он очень большой (тромб в легком угрожает жизни больного), врач может предложить его удалить с помощью гибкого тонкого катетера, который вводится в кровеносные сосуды.
- Венозный фильтр при лёгочной эмоболии. С помощью эндоваскулярной процедуры в нижнюю полую вену устанавливается специальные фильтры, которые препятствуют передвижению сгустков крови из нижних конечностей в легкие. Венозный фильтр устанавливается тем пациентам, у которых противопоказано применение антикоагулянтов, или в ситуациях, когда их действие недостаточно эффективно.