Лечение субарахноидального кровоизлияния
Содержание:
- Диагностика болезни
- Online-консультации врачей
- Лечение
- Лечение Субарахноидального кровоизлияния:
- Классификация
- Прогноз
- Субарахноидальное кровоизлияние
- С какими заболеваниями может быть связано
- Особенности заболевания
- Причины
- Лечение других заболеваний на букву — с
- Какими препаратами лечить субарахноидальное кровоизлияние?
- Механизм развития
- Почему рвутся сосуды?
- ЭТИОЛОГИЯ
- Клиника: симптомы и признаки
- Распространенность болезни и этапы ее развития
- Симптомы
- Диагностика
- Формы заболевания
Диагностика болезни
Установить такой диагноз можно, проанализировав жалобы пациента, а также анамнез самого заболевания.
Для этого уточните следующие моменты:
- когда появились основные симптомы?
- Повлияло ли какое-либо событие на появление симптомов или симптомы возникли спонтанно?
- Злоупотребляют ли сигареты или алкоголь?
- Были ли у пациента когда-либо изменения артериального давления и принимал ли он лекарства?
После этого собеседования, когда можно определить основные симптомы, проводится неврологическое обследование. Это включает в себя оценку состояния сознания (его наличия и уровня) и выявление признаков любой неврологической дисфункции. Анализ крови поможет определить наличие симптомов нарушения свертываемости крови.
Люмбальная пункция может быть проведена как диагностическая процедура. Это пункция спинного мозга, особенно в его субарахноидальном пространстве, для получения нескольких миллиграммов спинномозговой жидкости. В связи с тем, что субарахноидальное пространство спинного и головного мозга взаимосвязано, оно может содержать остатки крови после ее экстравазации.
При подозрении на это заболевание пациентам часто назначают компьютерную томографию и магнитно-резонансную томографию. Они дают обзор строения отдельных слоев головного мозга, что позволяет определить не только расположение кровоизлияния, но и его объем.
В дополнение к вышеупомянутым диагностическим методам также могут использоваться транскраниальная допплерография и магнитно-резонансная ангиография.
Online-консультации врачей
| Консультация инфекциониста |
| Консультация иммунолога |
| Консультация общих вопросов |
| Консультация пластического хирурга |
| Консультация пульмонолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация дерматолога |
| Консультация онколога-маммолога |
| Консультация детского психолога |
| Консультация массажиста |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация эндоскописта |
| Консультация уролога |
| Консультация психоневролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Лечение
Субарахноидальное кровоизлияние требует неотложного лечения. Всем больным показана экстренная госпитализация и консультация нейрохирурга.
Проводят коррекцию повышенного внутричерепного давления, нормализацию артериального давления (не рекомендуется снижать АД, если оно не выше 180/100), применяют противорвотные и анальгетики. Если у пациента отсутствует сознание, то все вышеперечисленные мероприятия проводят на фоне ИВЛ.
Для профилактики спазма сосудов головного мозга всем пациентам назначается нимодипин (нимотоп). Из-за того, что при парентеральном введении нимодипин вызывает артериальную гипотонию, что в свою очередь может привести к вторичному ишемическому повреждению мозга, целесообразно давать его внутрь в дозе 60 мг каждые 4 часа в течение 3 недель. В случае отсутствия сознания нимодипин вводят через зонд. Таблетки не следует запивать грейпфрутовым соком (изменение метаболизма).
Для решения вопроса об оперативном лечении проводят тотальную ангиографию сосудов головного мозга.
- Если состояние пациента позволяет (I-III степень по шкале WFNS), то проводят клиппирование аневризмы в первые 48-72 часа после её разрыва.
- У тяжёлых больных (III-IV степень по шкале WFNS) осуществляют эндовазальное вмешательство. Данную методику также используют у пациентов с аневризмами высокого хирургического риска, а также при наличии аневризмы с выраженной узкой шейкой.
- При невозможности проведения срочной операции её проводят в плановом порядке через 2 недели от момента разрыва (в так называемый «холодный период»). В некоторых случаях (например, гематома височной доли) необходимо экстренное оперативное вмешательство, направленное на коррекцию угрожающего жизни состояния, даже при невозможности проведения основной операции (клиппирования аневризмы).
Риск смертельного исхода при операции по поводу «типичной» аневризмы в бассейне внутренней сонной артерии составляет приблизительно 5%, а риск тяжёлого неврологического дефицита — приблизительно 12%.
Лечение Субарахноидального кровоизлияния:
Больному назначают строгий постельный режим с исключением любых физических и эмоциональных напряжений. Необходимо обеспечить достаточное поступление жидкости и питательных веществ. При возбуждении назначают диазепам, для уменьшения головной боли — ненаркотические анальгетики, кодеин.
Повторные люмбальные пункции для снижения внутричерепного давления проводят у тех пациентов, которым первая диагностическая люмбальная пункция приносила облегчение головной боли. При развитии острой гидроцефалии вводят дегидратирующие препараты, иногда дренируют желудочки, вплоть до наложения вентрикулоперитонеального шунта.
Коагулянты вводят только в первые 2 суток. Затем их введение нецелесообразно из-за развития нарушений микроциркуляции в головном мозгу вследствие длительного спазма крупных артерий основания мозга. В случаях ухудшения — нарастания общемозговых и очаговых симптомов на 3-5-й день с момента субарахноидального кровоизлияния и отсутствия в ликворе признаков повторного субарахноидального кровоизлияния — можно ввести небольшие дозы гепарина (по 5000 ЕД под кожу живота 2 раза в сут.) или фраксипарина.
Хирургическое лечение аневризм является основным методом и может проводиться в виде открытых операций или внутрисосудистых вмешательств. В 1931 г.английский нейрохирург Дот (Dott) впервые окутал аневризму мышцей, а в 1937 г. Дэнди (Dendy) клипировал шейку аневризмы специально разработанной самозажимающейся клипсой с благоприятным результатом. Первые операции по поводу артериальных аневризм в СНГ были выполнены в 1959 г. в Ленинграде профессором Б.А. Самотокиным, В.А.Хилько, а в Минске — Е.И.Злотником. Транскраниальное оперативное вмешательство проводят в первые 3 суток после разрыва аневризмы (острый период), если позволяет состояние больного. Если в этот период операции не произведена, то следующим сроком для оперативного вмешательства являются 5-я и последующие недели после разрыва аневризмы (холодный период).
В 1970-е годы проф. Ф.А. Сербиненко предложил новый метод лечения артериальных аневризм, получивший название внутрисосудистой баллонизации. Метод предполагает чрезкожную пункцию иглой внутренней или общей сонной артерии. Через эту иглу в сосуд вводят фторопластовый катетер со сбрасываемым баллоном на конце, который заводят в мешотчатую аневризму под контролем электронно-оптического преобразователя рентгеновского аппарата. После застывания введенного в баллон жидкого полимера (силикона) баллон сбрасывают и катетер извлекают. Данная методика позволяет выключить аневризму из кровообращения. Этот метод лечения получил широкое распространение во всех нейрохирургических клиниках мира.
В 1980-е годы предложена более совершенная методика внутрисосудистой окклюзии мешотчатых аневризм с помощью металлических спиралей — койлов.
У многих больных, перенесших субарахноидальное кровоизлияние и оперированных, может оставаться какой-либо неврологический дефицит. Ишемическое поражение мозга из-за реактивного спазма сосудов можно уменьшить своевременным применением гепарина и ранним применением антагониста кальция нимодипина внутрь по 90 мг каждые 4 часа. Если сохраняется оглушенность и спутанность сознания, задерживается восстановление движений, назначают глиатилин, ноотропные препараты, кортексин и другие пептиды. При вторичной сообщающейся гидроцефалии требуется шунтирование желудочковой системы мозга.
Прогноз. При первом кровоизлиянии из аневризмы летальность составляет около 60%, еще 15% больных гибнут при повторном разрыве в последующие несколько недель. После 6 мес. вероятность повторного разрыва составляет около 5% в год. В целом прогноз при церебральных аневризмах весьма серьезный. Он несколько лучше при кровотечениях из артериовенозных мальформаций и наиболее благоприятный в тех случаях, когда при церебральной панангиографии аневризма не выявлена, что свидетельствует о самостоятельном закрытии источника кровотечения (самоизлечение аневризмы).
Классификация
Типизация проводится по нескольким основаниям. При этом для простого пациента имеет значение только этиологический критерий.
В соответствии с ним, процесс подразделяется на:
- Травматическую форму. Как и следует из описания, провоцируется механическим фактором: удар тупым предметом, падение и прочие моменты могут вызвать разрыв сосуда и кровотечение.
- Спонтанную (нетравматическую) или органическую разновидность. Встречается много реже. В основном у пациентов с пониженной эластичностью сосудов, опухолями церебральных структур и прочими заболеваниями.
В зависимости от формы нарушения проводится то или иное лечение. В случае с травмой, дополнительных этиотропных мер не требуется, фактор возникает внезапно и так же быстро сходит на нет, оставляя последствие с которым и нужно бороться.
Вторая классификация обращает внимание на локализацию кровоизлияния. Соответственно выделяют:
Соответственно выделяют:
- Изолированную форму. Кровь находится в пределах субарахноидального пространства. Компрессии головного мозга нет, симптоматика минимальна. Подобная разновидность несет меньшую опасность для здоровья и жизни.
- Диффузный или сочетанный тип. Называют еще 3-4 подвида этого патологического процесса. Но большого значения для пациента названия не играют. Именуются они в зависимости от направления негативного воздействия.
Общепринятой считается классификация Фишера. Она основывается на результатах компьютерной томографии и перекликается с предыдущим методом подразделения. Субарахноидальное кровоизлияние существует в трех формах:
- Первый класс. Отсутствие признаков нарушения. То есть точка отсчета, которую используют для описания нормы.
- Второй класс. Общая толщина слоя вышедшей крови составляет 1 мм или менее. Считается сравнительно легкой формой состояния, редко приводит к компрессии церебральных тканей и тем более фатальным осложнениям.
- Третий класс. Слой крови составляет свыше 1 мм, отмечаются выраженные симптомы неврологического плана. Необходимо срочное лечение. Возможна смерть больного от нарушения жизненно важных функций.
- Четвертый класс. Массивное кровотечение. Компрессия церебральных структур. Выраженная симптоматика, грубый неврологический дефицит. Требуется операция.
Внимание:
Желательно начать лечение в первый час после возникновения нарушения. Дальше шансы на успех падают.
Прогноз
Прогноз заболевания у больных с субарахноидальным кровоизлиянием зависит от многих факторов. Наиболее значимый из них — этиология кровоизлияния.
Субарахноидальное кровоизлияние из артериальной аневризмы сопровождается высокой летальностью и частотой повторного кровоизлияния. При отсутствии хирургического лечения аневризмы до 60% больных погибают в течение первого года от начала болезни. При своевременном хирургическом лечении аневризмы риск летального исхода уменьшается втрое. При субарахноидальном кровоизлиянии другой этиологии прогноз, как правило, благоприятен.
Субарахноидальное кровоизлияние
САК — это подвид геморрагического инсульта, который выделяется в отдельную группу по локализации гематомы. Гематома головного мозга в подпаутинном пространстве увеличивает в нем объем жидкости, из-за чего повышается внутричерепное давление.
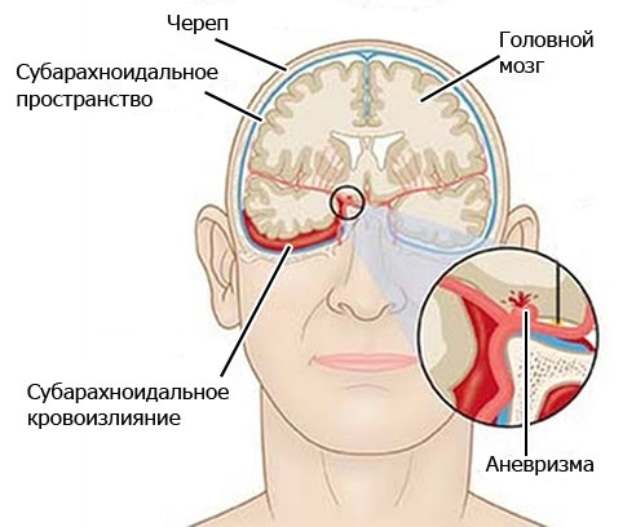
Наличие крови в субарахноидальном пространстве приводит к раздражению мягкой мозговой оболочки и развитию асептического менингита. Реактивный рефлекторный спазм сосудов мозга становится причиной недостаточного кровообращения и развития ишемического инсульта.
Частота субарахноидального кровоизлияния среди всех острых мозговых кровотечений составляет 10%. До 80% субарахноидальных кровотечений случается у людей 40-65 лет.
С какими заболеваниями может быть связано
Заболевания, при которых возможно развитие субарахноидального кровоизлияния, представлены следующими:
- первичные сосудистые заболевания ЦНС:
- артериальные аневризмы церебральных сосудов;
- сосудистые мальформации ЦНС
- артериовенозные мальформации,
- каверномы,
- артериовенозные фистулы;
- аномалии сосудистой системы мозга
- болезнь Нисимото,
- расслаивающие аневризмы церебральных сосудов.
- вторичная сосудистая патология ЦНС:
- артериальная гипертензия;
- васкулиты;
- болезни крови;
- нарушение свертывающей системы крови (как следствие приема антикоагулянтов, антиагрегантов и прочих лекарств).
Особенности заболевания
Кровоизлияния в субарахноидальное пространство (щель между мозговыми оболочками) в большинстве случаев происходят спонтанно. Человек при этом чувствует внезапную головную боль и тошноту. У одних людей начинается рвота, другие теряют сознание.
Субарахноидальное кровоизлияние возникает из-за полного разрыва сосудов или частичного надрыва мозговой артерии. Причиной этого становятся различные патологические процессы, чаще всего — аневризмы (выпячивания стенок сосудов) и травматические поражения.
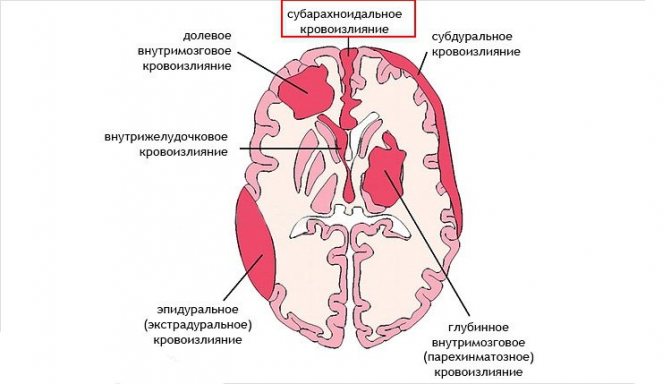
Кровь скапливается в районе базальных цистерн, поэтому заболевание можно назвать базальным субарахноидальным кровоизлиянием. Разрывы аневризмы приводят к тому, что кровь начинает поступать в спинномозговую жидкость. При этом наблюдается выраженный спазм артерий мозга, развивается его отек, и начинают гибнуть нейроны.
Причины
Факторы развития множественны. Классическая ситуация — полученная черепно-мозговая травма. В таком случае субарахноидальная гематома крупная, потому как механическое воздействие редко бывает малым по интенсивности.
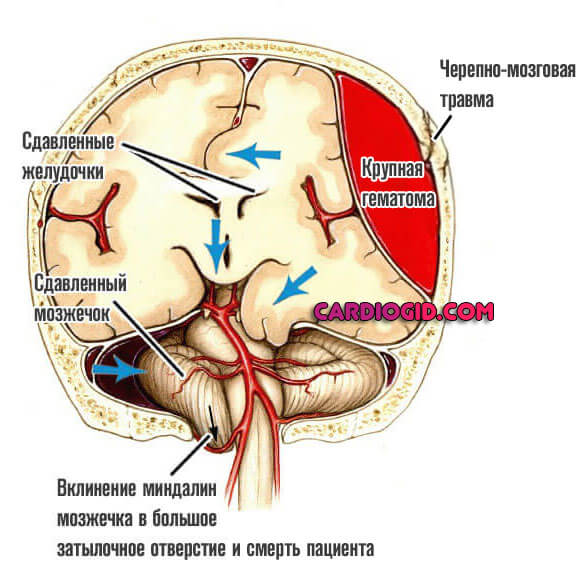
Среди органических факторов лидером считается аневризма артерии — сосудистое выпячивание стеночного характера.
Разрыв приводит к массивному кровотечению. Причем сама по себе патология не проходит. Требуется лечение. Возможен рецидив и уже смерть пациента.
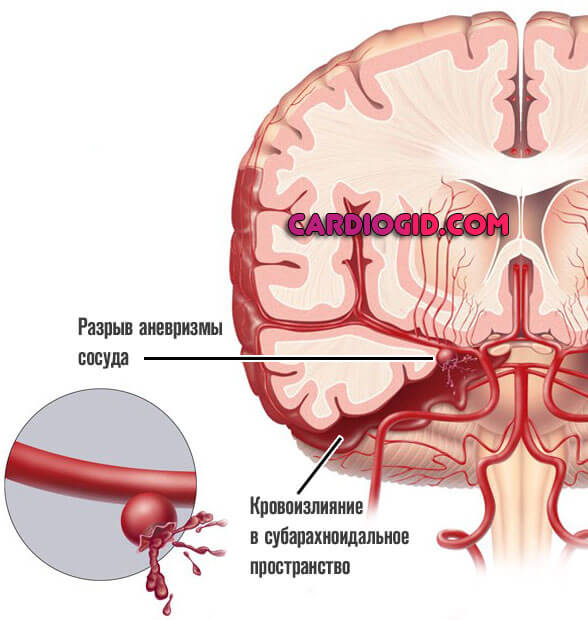
Прочие варианты встречаются в разы реже. Это доброкачественные или злокачественные опухоли головного мозга, энцефалит, менингит, воспалительные патологии церебральных структур, артериовенозные мальформации (соединения меду сосудами разных типов), перенесенные травмы шеи также могут стать фактором развития нарушения.
Существуют и редкие генетические, аутоиммунные патологии, которые не представляют большой значимости — в том числе васкулиты, однако, они описаны в клинической литературе. Потому врачи оценивают вероятность и редких нарушений, но к их поиску приступают в конце.
Лечение других заболеваний на букву — с
| Лечение сальмонеллеза |
| Лечение саркоидоза кожи |
| Лечение саркоидоза легкого |
| Лечение саркомы Капоши |
| Лечение саркомы матки |
| Лечение саркомы Юинга |
| Лечение сахарного диабета второго типа |
| Лечение сахарного диабета первого типа |
| Лечение себореи |
| Лечение сепсиса |
| Лечение сердечной недостаточности |
| Лечение сибирской язвы |
| Лечение синдрома Бадда-Киари |
| Лечение синдрома Гийена-Барре |
| Лечение синдрома Жильбера |
| Лечение синдрома Пархона |
| Лечение синдрома поликистозных яичников |
| Лечение синдрома пустого турецкого седла |
| Лечение синдрома раздраженного кишечника |
| Лечение синдрома Шегрена |
| Лечение синусита |
| Лечение системной красной волчанки |
| Лечение системной склеродермии |
| Лечение системный склероз |
| Лечение сифилиса |
| Лечение сколиоза |
| Лечение соматоформных расстройств |
| Лечение спинального инсульта |
| Лечение спондилеза и спондилоартроза |
| Лечение стеноза гортани |
| Лечение стеноза трахеи |
| Лечение стенозирующего лигаментита |
| Лечение столбняка |
| Лечение стоматита |
| Лечение стригущего лишая |
| Лечение субдуральной гематомы |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Какими препаратами лечить субарахноидальное кровоизлияние?
Для терапии отека мозга применяются осмодиуретики (15% маннитол) в сочетании с салуретиками (фуросемид). Для профилактики и терапии церебрального ангиоспазма и ишемии мозга применяют блокаторы кальциевых каналов (нимодипин) в таблетированной форме по 60 мг каждые 4 часа перорально. При возникновении артериальной гипотензии необходимо поддерживать нормоволемическое или умеренно гиперволемическое состояние, этого достигают инфузией коллоидных и кристаллоидных растворов.
Хирургическое лечение субарахноидального кровоизлияния более предпочтительно консервативной терапии, а потому назначаемые врачом медикаменты пациент принимает в условиях стационара под контролем специалистов. Дозировка и длительность курса определяется в индивидуальном порядке.
Механизм развития
Чтобы понять суть патологического процесса, нужно усвоить некоторые анатомические сведения. Мозг и окружающие его ткани — не гомогенная структура. Она состоит из нескольких, говоря условно, «слоев».
Залегающий наиболее глубоко — это мягкая оболочка. Располагается к церебральным тканям особенно близко, кровоизлияния этой области быстро приводят к компрессии и гибели нейронов с развитием тяжелого неврологического дефицита.
Далее идет среднее, как раз субарахноидальное или паутинное пространство. Последняя — твердая оболочка. Прилегает к черепной коробке изнутри.
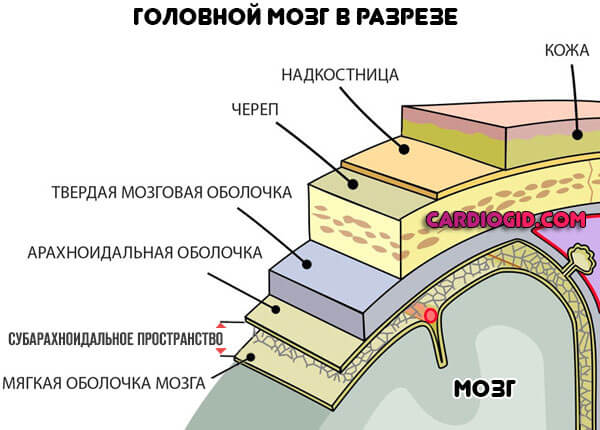
Подпаутинное кровоизлияние несет колоссальную опасность. Жидкая соединительная ткань выходит в пространство между двумя «слоями».
Образуется грубое скопление или гематома. Сгусток продавливает среднюю и мягкую оболочки, компрессирует мозг и окружающие структуры диффузно, то есть по всему своему диаметру.
Если своевременно не дренировать субарахноидальное пространство и не устранить гематому, начинается ишемия тканей мозга в результате сдавливания сосудов.
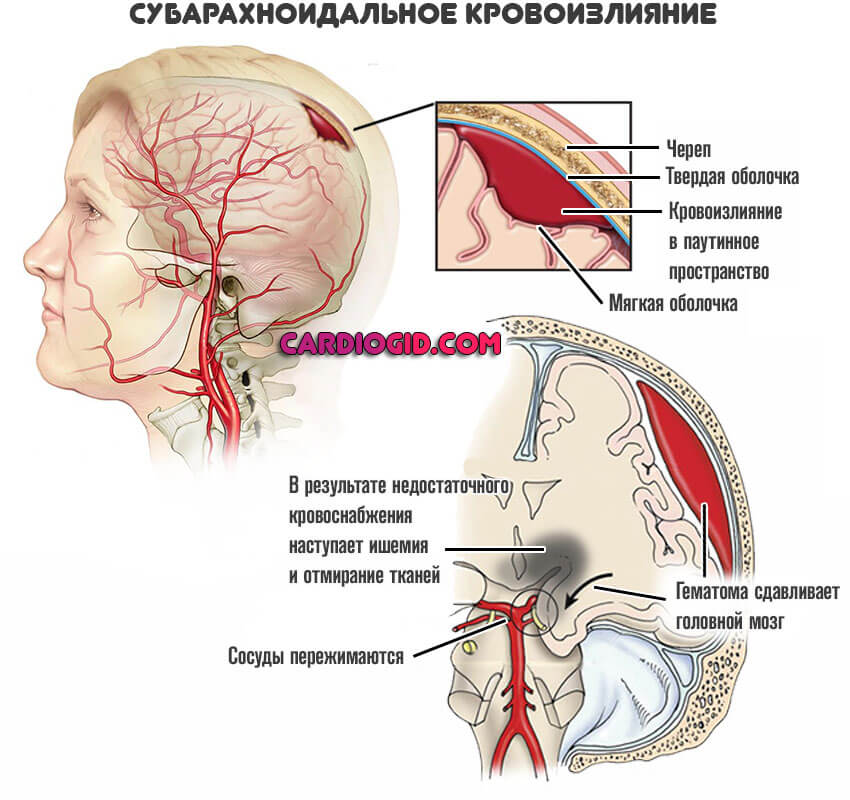
Это прямой путь ко вторичному некрозу церебральных структур. Итог гибели клеток — стойкий неврологический дефицит или смерть больного.
Субарахноидальные кровоизлияния считаются формой инсульта, но не всегда он имеет внутреннее, органическое происхождение. Нужно разбираться в причинах отдельно, в рамках диагностики.
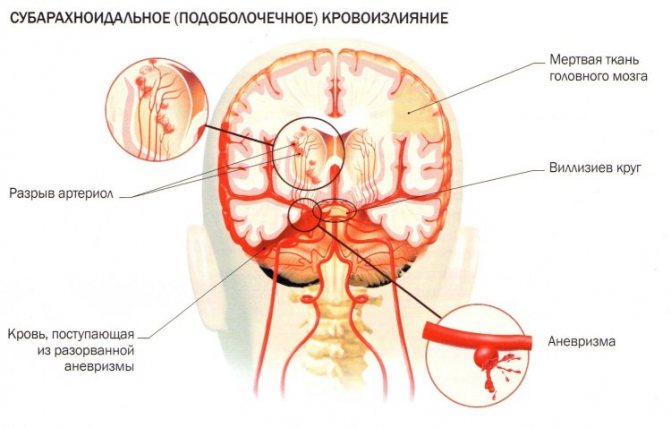
Почему рвутся сосуды?
Главная причина – артериальная гипертензия, особенно при отсутствии лечения или при перерывах в приеме гипотензивных лекарств. Сосуды физически не могут выдержать того давления, которое оказывается кровью на их стенки. Прорывается сосуд в месте истончения или повреждения, это бывает при наличии атеросклеротической бляшки, врожденных аневризмах, травмах головы, использовании некоторых лекарств, препятствующих свертыванию крови, при опухолях и энцефалитах. Другая важная причина разрыва – артериовенозные мальформации, когда мелкие артериальные и венозные сосуды не заканчиваются капиллярами, а сплетаются в один большой клубок. Такую врожденную патологию можно обнаружить при профилактическом обследовании
Если человек о ней знает, то ведет себя более осторожно, избегает ненужных рисков
Природа максимально защитила головной мозг от повреждений, снабдив его массой протекторных и дублирующих систем. В молодом возрасте они срабатывают, а во второй половине жизни уже не всегда. Поэтому желательно, чтобы люди, находящиеся в группе риска, проходили ежегодное обследование у .
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Высок риск развития геморрагического инсульта у таких людей:
- гипертоники, им необходимо принимать медикаменты ежедневно;
- люди с избыточным весом – организм выращивает примерно 1 километр сосудов на 1 кг лишнего веса;
- люди с повышенным уровнем холестерина, а именно липопротеидов низкой плотности, которые образуют атеросклеротические бляшки на сосудистой стенке;
- люди, употребляющие в пищу недостаточное количество белка, не имеющие «строительного материала» для полноценной репарации тканей;
- находящиеся в хроническом стрессе, часто переносящие физическое или эмоциональное перенапряжение;
- злоупотребляющие алкоголем и курящие;
- страдающие сахарным диабетом или болезнями сердца;
- страдающие хроническими инфекциями, разрушающими сосудистую стенку – красной волчанкой, васкулитами;
- люди, постоянно принимающие лекарства для снижения вязкости крови;
- имеющие прямых родственников, погибших от кровоизлияния в мозг.
ЭТИОЛОГИЯ
Причины субарахноидального кровоизлияния многообразны, но наиболее часто оно бывает следствием разрыва аневризм церебральных сосудов, на его долю приходится 70-80% всех субарахноидальных кровоизлияний. Заболевания, при которых возможно развитие субарахноидального кровоизлияния, перечислены ниже .
• Первичные сосудистые заболевания ЦНС:- артериальные аневризмы церебральных сосудов;- сосудистые мальформации ЦНС (артерио-венозные мальформации, каверномы, артерио-венозные фистулы) ;- аномалии сосудистой системы мозга (болезнь Нисимото, расслаивающиеся аневризмы церебральных сосудов) .• Вторичная сосудистая патология ЦНС:- артериальная гипертензия;- васкулиты;- болезни крови;- нарушение свёртывающей системы крови при приёме антикоагулянтов, дезагрегантов, контрацептивов и других лекарственных препаратов.
Когда не удаётся установить этиологический фактор субарахноидального кровоизлияния, используют понятие «субарахноидальное кровоизлияние неясного генеза». На долю таких кровоизлияний приходится около 15%.
Клиника: симптомы и признаки
Вызывать скорую помощь при субарахноидальном кровоизлиянии нужно, если на фоне нормального самочувствия у человека отмечается:
- боль в голове, которая усиливается при любой активности;
- тошнота и рвота;
- появление психоэмоциональных нарушений: страха, сонливости, повышенной возбудимости;
- судороги;
- расстройство сознания: появляется оглушение, обморок или кома;
- температура повысилась до фебрильных и субфебрильных значений;
- светобоязнь.
Симптомы сохраняются на протяжении нескольких дней. Отдельно выделяют признаки, которые возникают при нарушении функционирования коры и нервов мозга. Об этом свидетельствует:
- потеря чувствительности кожных покровов;
- проблемы с речью;
- появление косоглазия.
Через несколько часов после излияния крови появляются симптомы менингита:
- признак Кернига (у человека не получается разогнуть ногу, которую согнули одновременно в коленном и тазобедренном суставах);
- ригидность мышц затылка (пациент не дотягивается подбородком до шеи).
Травматическое субарахноидальное кровоизлияние при черепно-мозговой травме требует наблюдения за появлением признаков поражения разных мозговых областей. О проблемах с лобной долей будет свидетельствовать:
- нарушение речи;
- судороги на пальцах рук;
- шаткая походка;
- речевые нарушения;
- изменения поведения.
При поражении височной доли теряется слух, появляются нарушения памяти, слуховые галлюцинации и шум в ушах.
Нарушение способности к чтению, утрата тактильных ощущений, способностей ориентироваться свидетельствует о проблемах в теменной доле.
Повреждение затылочной доли проявляется нарушением зрения и появлением зрительных галлюцинаций.
При рецидиве имеющиеся симптомы усиливаются, появляются новые. У некоторых повышается давление, начинается аритмия, возникает отек легких и останавливается сердце.
Распространенность болезни и этапы ее развития
Среди всех форм нарушений кровообращений в мозгу САК встречается в 1-7% случаев. Спонтанное субарахноидальное кровоизлияние возникает у 8-12 человек из 100 тыс. ежегодно. Травматическая его форма более распространена. В зависимости от ситуаций частота субарахноидальных кровоизлияний при черепно-мозговых травмах варьируется от 8 до 59%.
У пациентов в пожилом возрасте вероятность развития такого состояния повышается. Также фактором риска является состояние алкогольного опьянения.
Практически 85% случаев происходят из-за разрыва артерий мозга, которые расположены в виллизиевом круге. Около половины субарахноидальных кровоизлияний заканчиваются летальным исходом. Из них 15% пациентов не успевают доехать до стационара больницы.
Выделяют 3 стадии развития травматического субарахноидального кровоизлияния.
- Кровь, которая попала в субарахноидальное пространство, начинает распространяться по ликвороносным каналам. При этом объем ликвора возрастает и развивается внутричерепная гипертензия.
- В ликворе кровь начинает сворачиваться, образуются сгустки. Они блокируют ликворные пути. В результате этого состояния ликвороциркуляция нарушается, начинает нарастать внутричерепная гипертензия.
- Растворение крови, которая свернулась, сопровождается появлением менингиального синдрома и признаков начала асептического воспаления.
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Головная боль внезапная интенсивная | 90% |
| Рвота разного характера, в том числе неукротимая | 90% |
| Обморок (потеря сознания) | 80% |
| Онемение одной половины тела | 60% |
| Двигательное беспокойство | 50% |
| Сонливость днем | 50% |
| Общая слабость (утомляемость, усталость, слабость организма) | 40% |
| Онемение нижней части тела | 40% |
| Приступы судорог с потерей сознания или без (судороги, судорожные припадки, судорожный синдром, конвульсия) | 35% |
| Снижение памяти (ухудшение памяти, плохая память, нарушения памяти, забывчивость) | 10% |
Диагностика
Обследование проводится в срочном порядке в рамках неврологического стационара. Транспортировка незамедлительная, чем раньше будет начата терапия, тем выше шансы на успешный исход.
Времени на долгие изыскания нет. Если больной в сознании его опрашивают на предмет жалоб. При обморочном или коматозном состоянии говорят с родственниками. Обязательна оценка базовых рефлексов.
Сразу после поступления врачи изыскивают возможность проведения МРТ-диагностики. Это основа, которая позволяет визуализировать ткани, обнаружить локализацию кровоизлияния, оценить размеры гематомы, также проработать тактику терапии и оперативный доступ, если есть показания для хирургического лечения.
Верификация проводится с помощью томографии, это ключевое мероприятие. Однако не всегда возможно установить диагноз даже столь чувствительным и информативным способом.
Тогда прибегают к спинномозговой пункции. Типичный признак неотложного состояния — кровь в жидкости. Затем проводятся мероприятия по стабилизации положения больного.
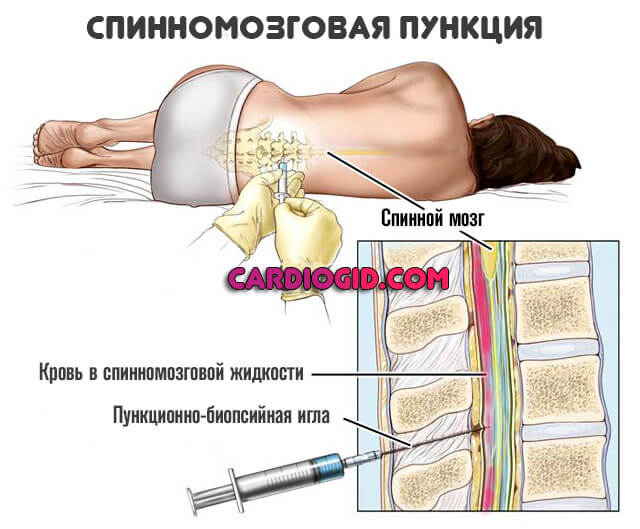
По окончании можно разобраться более детально.
Показаны такие методики:
- Исследование рефлексов (рутинное неврологическое). Дает информацию по сохранности высшей нервной деятельности.
- Повторная МРТ по показаниям.
- Опрос больного если он в сознании на предмет текущего самочувствия.
Обследование проводится в срочном порядке. От скорости выявления патологического процесса зависит вероятный исход. Обычно диагноз САК предполагается после рутинных мероприятий, МРТ расставляет все на свои места. Трудностей в выявлении нет кроме редких клинических случаев.
Формы заболевания
Субарахноидальное кровоизлияние может проявляться в нескольких формах в зависимости от факторов его возникновения. По причинам различают следующие виды недуга:
- Самопроизвольный — проявляется при отсутствии показательных факторов, в результате нарушений целостности артериальных стенок, вызванных изменениями инфекционного характера или наличием врожденных пороков;
- Травматический — выявлен в результате черепно-мозговой травмы, сопровождающейся повреждением артерий внутри черепа.
В качестве основы для классификации заболевания можно выбрать степень тяжести по отношению к состоянию пораженного человека:
- 1 степень — характеризуется отсутствием каких-либо неврологических нарушений в ярко выраженной форме, характеризуется наличием головной боли и напряжения в затылочной области;
- вторая степень — головная боль умеренная или довольно выраженная, иногда при этой форме заболевания наблюдаются такие симптомы, как рвота, напряжение мышц в затылке, косоглазие.
- третья степень — легкое нарушение сознания в виде сонливости или замедленной реакции, слабости в конечностях, напряжения в затылке.
- четвертая степень — значительное нарушение сознания, которое проявляется неспособностью отвечать на вопросы и реагировать на боль
- пятый этап — пациент впадает в глубокую кому со специфическими симптомами, например, сильно повышенным напряжением мышц.