Всё, что нужно знать о жирах
Содержание:
- Какова потребность человека в клетчатке?
- Опасны ли красные родинки?
- Удаление доброкачественных новообразований кожи
- Опухшие сосуды
- Почему образуются «брыли»?
- Какие салонные процедуры и пластические операции помогут справиться с проблемой
- Что такое кариес и почему он возникает
- Как ушивают диастаз?
- Хирургическое лечение
- После операции
- Лечение
- Подкожно-жировая клетчатка (гиподерма)
- Химиотерапия
- Общие рекомендации как избавиться от подкожного жира
- Методы коррекции овала лица
- Защитная функция кожи
Какова потребность человека в клетчатке?
Клетчатка на сегодняшний день относится к категории веществ, не до конца исследованных. Сделано достаточно выводов о пользе клетчатки. Не так много сказано о негативном воздействии на организм. Но очевидно, что извлекать пользу и исключить риск негативного влияния клетчатки на организм можно при условии умеренного ее потребления.
Что считается суточной нормой клетчатки? Минимальная — 25 грамм. Средняя и в принципе достаточная — 35 грамм в сутки. Притом что щедрыми на клетчатку являются все бобовые, злаковые, фрукты, овощи, свежая зелень, не всегда достаточно нескольких их порций в день. Например, мало кто удосужится съесть 1 кг овсянки, ½ кг фасоли, 2½ кг капусты, а ведь именно такие количества снабжают организм указанным весом клетчатки.
Альтернативное потребление достаточных порций клетчатки заключается в том, чтобы съедать за сутки 100 грамм специальных диетических хлебцов, в которых с привлечением передовых пищевых технологий удается сохранить, аккумулировать ценные пищевые волокна.
Еще одним способом употребления клетчатки является приобретение в аптечных пунктах специальных биологически активных добавок, или например, потребление отрубей. Если ежедневное питание разнообразить постепенно возрастающим количество свежих фруктов, овощей, зелени, то потребность будет возмещена. Примечательно, что предпочтение питанию с высоким содержанием клетчатки следует отдавать постепенно. Резкий переход рискует обусловить вздутие живота и множество прочих некомфортных состояний.
Советы в начале этого пути следующие:
увеличение содержания клетчатки в рационе питания до необходимых 30-35 грамм за сутки может длиться несколько недель; в течение этого времени начните отслеживать указанное на этикетках продуктов количество балластных веществ, сверяйтесь с усредненными показателями из специально выведенных таблиц продуктов;
параллельно с изменением рациона нужно увеличить количество потребляемой воды; оно как минимум должно покрывать суточную потребность; вода способствует смягчению растительных волокон, растворимые она превращает в гель, но и прохождению нерастворимых по пищеварительному тракту также способствует;
важно употреблять сбалансированное число растворимых и нерастворимых волокон.
Для начала неплохо будет начинать день с тарелки овсяных хлопьев или мюсли. В течение оставшегося до завершения дня времени не лишним будет включить в меню:
- еще одну порцию мюсли, можно с молочным компонентом;
- порцию бурого риса или даже тарелку попкорна;
- салат «щетка» — нашинкованные морковка, свекла, яблоки, белокочанная капуста, сдобренные натуральным растительным маслом;
- порцию бобовых;
- сухофрукты.
Впоследствии такого рода блюда должны преобладать в меню. Сверяйте количество клетчатки в каждом отдельном компоненте трапезы с ниже приведенной таблицей. Знайте меру и не переусердствуйте. В сезон свежих овощей и фруктов злоупотребить клетчаткой проще простого.
Опасны ли красные родинки?
Признаки, на которые надо обратить внимание, если появились маленькие красные родинки:
- Цвет. Если он неравномерный и начинает изменяться – это причина для посещения врача.
- Воспаление вокруг образования, то есть покраснения в виде ореола вокруг родинки.
- Увеличение размера родинки или ее уплотнение.
- Появление трещин и язв на теле родинки.
- Выпадение волос, если они росли из родинки.
- Появление зуда, жжения или покалывания в месте, где находится родинка.
- Изменение краев невуса тоже говорит о том, что пора посетить специалиста.
Точный диагноз может поставить дерматолог или врач-онколог, за помощью к которым можно и нужно обращаться. Невусы не опасны, пока они находятся в стабильном состоянии, в этом случае можно повременить с врачом.
Удаление доброкачественных новообразований кожи
К доброкачественным новообразованиям кожи относят пигментные невусы (родинки), папилломы, липомы, фибромы, гемангиомы, бородавки, контагиозные моллюски и др. Основные показания для их удаления:
- Высокий риск злокачественного перерождения. Например, родинка, которая выглядит «неправильно»: асимметричная, с неровными нечеткими краями, неоднородной окраской, если она быстро растет.
- Образование, которое находится в местах, где оно постоянно подвергается травмам, трению одеждой.
- Образование, которое находится в заметном месте, вызывает эстетический дефект.
Существуют разные методы удаления доброкачественных опухолей кожи. Врач подбирает подходящий, в зависимости от типа, размеров, локализации новообразования:
- Иссечение скальпелем — классическая методика. В настоящее время к ней прибегают редко, так как она довольно травматична, после нее остаются выраженные рубцы. Классическая хирургия может быть показана в случаях, когда новообразование имеет большие размеры, и врач сомневается в его доброкачественном характере. Если доброкачественное новообразование возвышается над кожей, хирург может срезать его с помощью лезвия или изогнутых ножниц, предварительно захватив пинцетом и оттянув.
- Электроэксцизия. Вместо скальпеля используют специальный инструмент, например, в виде иглы, на которую подают электрический ток. Он рассекает и сразу прижигает ткани.
- Радиоволновая хирургия — вместо скальпеля применяется пучок радиоволн высокой интенсивности. Они рассекают ткани, сразу останавливают кровотечение. После вмешательства обычно достигается отличный косметический эффект, на коже остается едва заметный рубец. Удаленные ткани сохраняются — их можно отправить в патоморфологическую лабораторию, где они будут исследованы на предмет наличия злокачественных клеток. С помощью радиоволновой хирургии можно удалять новообразования в любых, даже труднодоступных местах — например, на слизистой оболочке ротовой полости.
- Лазерная хирургия — удаление новообразований кожи с помощью лазера. Он также обеспечивает минимальную кровопотерю, отличный косметический эффект, исключает риск инфицирования. Недостатком данной методики является то, что лазер полностью уничтожает ткани новообразования, и их не получится изучить в лаборатории. В то же время, лазерная хирургия зачастую является предпочтительной. С помощью нее можно удалять практически любые доброкачественные новообразования, расположенные в любых местах. Ее широко используют в косметологии, потому что она хорошо подходит для удаления образований на коже лица, шеи, зоны декольте, рук.
- Криодеструкция — уничтожение новообразования с помощью низкой температуры. Для этого используют жидкий азот или лед угольной кислоты. Замораживающий агент просто прикладывают к коже. При этом ткань получает сильное обморожение, жидкость в клетках замерзает, образуются кристаллы льда с острыми краями, которые повреждают клеточную мембрану. При этом окружающие здоровые ткани остаются неповрежденными. Существуют разные виды криодеструкции: можно сделать аппликацию ватным тампоном, использовать охлажденный металлический аппликатор, распылить криоагент с помощью специального аппарата. Главное преимущество криодеструкции в том, что после нее не остается заметных рубцов.
Иссечение опухолей кожи в среднем продолжается 15–20 минут. Его выполняют под местной анестезией, в амбулаторных условиях, без госпитализации в стационар.
При больших и множественных новообразованиях может потребоваться несколько операций, такой пациент может быть госпитализирован в стационар.
Какой метод удаления доброкачественных новообразований кожи самый лучший? На этот вопрос не существует однозначного ответа. Хирург выбирает подходящий метод, в зависимости от характера, локализации, размеров новообразования.
Запишитесь на прием к врачу в клинике Медицина 24/7. После осмотра и обследования он расскажет, какая методика наиболее предпочтительна в вашем случае.
Опухшие сосуды
Гемангиома — доброкачественное новообразование, или, попросту, опухоль, представляющая собой скопление ненормально разросшихся кровеносных сосудов. Несмотря на доброкачественность, гемангиомы отличаются быстрым прогрессирующим ростом. Разрастаясь, они разрушают окружающие их ткани. Это становится опасным, если гемангиомы локализованы на слизистой ротовой полости, ушных раковинах, в области глаз. Расположенные в этих местах сосудистые опухоли могут нарушить важнейшие функции организма — зрение, слух, дыхание. Характерная особенность гемангиом — непредсказуемость их поведения. Порой маленькая, точечная гемангиома за 2-3 месяца превращается в большую опухоль, требующую лечения. Столь же спонтанно гемангиомы исчезают. Занимаясь гемангиомами, врачи применяли раньше выжидательную тактику. Они предпочитали начинать лечение, когда окончательно выяснится, что опухоль сама не пройдет. Сегодня хирурги рекомендуют удалять гемангиомы как можно раньше. Универсального метода лечения гемангиом не существует. Врач выбирает тактику, сообразуясь с видом сосудистой опухоли, ее сложностью, размерами, местом локализации.
Почему образуются «брыли»?
С течением времени кожа утрачивает свойства, характерные молодому организму. Старение сопровождается потерей эластичности, что приводит к появлению ряда возрастных изменений: морщины, обвисание кожи, сосудистые и пигментные пятна.
Изменения касаются не только кожи, но и жировых отложений, расположенных под ней. Подкожно-жировая клетчатка в области скул значительно атрофируется, а в области щек и подбородка — наоборот, становится больше. Эти процессы приводят к смещению тканей в нижние отделы лица и обвисанию кожи. При этом становятся выраженными носогубные складки и появляются брыли — нависшие мягкие ткани по бокам от челюсти.
Какие салонные процедуры и пластические операции помогут справиться с проблемой
Ассортимент косметологических процедур, помогающих справиться с проблемой, достаточно широк. Но для достижения стойкого эффекта одного сеанса, как правило, мало.
Что поможет избавиться от больших щёк:
-
Инъекции липолитиков (специальных жиросжигающих «коктейлей» на основе лецитина). Дополнительно они активизируют микроциркуляцию крови, нормализуют ток лимфы. В результате жир на скулах тает, они становятся чётче и рельефнее. Наиболее популярные препараты — Michelangelo и INNO-TDS Draining PPC. Средняя цена процедуры — 3000–5000 рублей (в зависимости от препарата), при небольших жировых отложениях хватит одного сеанса, максимально их число доходит до 3–4.
-
SMAS-лифтинг. Аппаратная процедура, позволяющая подтянуть подкожный мышечный слой. Ультразвуковые волны заданной мощности заставляют мышцы сокращаться, разогревают мягкие ткани, активизируя процесс сжигания жира, нормализуя местное кровообращение и подтягивая каркас из коллагеновых волокон, поддерживающих упругость кожи. Стоимость процедуры при обработке всего лица — от 30000 рублей. Хватает одного сеанса.
-
Термолифтинг. Обеспечивает внутренний локальный нагрев тканей вплоть до подкожно-жировой клетчатки до температуры 42ºС. Из-за этого волокна коллагена и эластина быстро сжимаются, кожа заметно подтягивается. Микроповреждения стимулируют организм к выработке новых белков. Средняя цена сеанса — 10000–12000 рублей. Потребуется 6–10 процедур с интервалом 15–20 дней. Затем для поддержания эффекта — один сеанс раз в полгода.
-
Армирование лица. Введение под кожу особых биоразлагаемых нитей, позволяющих подтянуть мягкие ткани до требуемого уровня и создать для кожи новый «каркас», не дающий ей провисать. Способ не подходит при дефиците мягких тканей на лице, чересчур тонком слое подкожно-жировой клетчатки — нити будут заметны под кожей. Устанавливают и нерассасывающиеся нити, например, золотые, полипропиленовые. Это целесообразно, когда проблема больших щёк усугубляется их выраженным птозом. Отвисание щёк практически неизбежно в процессе старения. Для достижения желаемого эффекта достаточно одного сеанса. Стоимость зависит от типа и вида выбранных нитей. Установка рассасывающихся нитей обойдётся в 15000–30000 рублей, нерассасывающихся — в 50000 рублей и более.
-
Введение филлеров. В область скул и подбородка вводятся гели повышенной плотности на основе гиалуроновой или поли-L-молочной кислоты. Эти зоны становятся более рельефными, черты лица обретают чёткость, визуально оно смотрится гармоничнее. Стоимость процедуры зависит от препарата, в среднем — 10000–15000 рублей. Затем может потребоваться коррекция, она примерно вдвое дешевле.
-
Миостимуляция и микротоковая терапия. Альтернатива гимнастике для лица. Импульсы слабого тока воздействуют на мышцы, помогая им сокращаться, возвращая тонус и подтягивая кожу. Процедура даст эффект, только если проблема выражена не слишком явно. При больших жировых отложениях на лице её результативность почти нулевая. Цена сеанса — от 1000 рублей, всего понадобится 8–10 процедур с интервалом 1–3 дня. Затем для поддержания эффекта придётся посещать косметолога каждые 3–3,5 недели.
Видео: установка филлеров в скулы
Радикальный выход из ситуации — пластическая операция. Но процедура имеет довольно длинный перечень противопоказаний, чревата серьёзными осложнениями. К тому же такой вариант не для всех приемлем по психологическим причинам.
Практикуемые операции:
-
Удаление комков Биша. Локальные скопления жира высокой плотности под скулами придают щекам младенцев ту самую очаровательную пухлость и помогают им сосать материнское молоко. Со временем в большинстве случаев они заметно уменьшаются. После удаления комков Биша лицо становится более худым, вытянутым, уменьшаются носогубные складки. Другой вариант — передвинуть этот жир чуть выше, «вылепив» объёмные скульптурные скулы, чтобы гармонизировать пропорции.
-
Установка имплантатов. В зависимости от индивидуальных особенностей строения хирурги рекомендуют один из двух вариантов — увеличить подбородок или скулы. Это помогает изменить пропорции лица, визуально сделать его более гармоничным. Имплантаты изготавливаются из силикона. Или можно применить метод липофилинга, «закачав» в проблемные области особым образом очищенные жировые клетки самой пациентки.
-
Липосакция. Показана при сильном ожирении. Заключается в откачивании излишков предварительно растворенного жира из щёк. Частый побочный эффект — бугристость рельефа.
Что такое кариес и почему он возникает
Кариес — медленно прогрессирующее заболевание, при котором происходит разрушение зубной эмали и дентина. Возникает оно вследствие воздействия на зубы кариесогенных микробов и продуктов их жизнедеятельности. Бактерии питаются углеводами, а выделяют вредные кислоты, которые нарушают баланс минералов в ротовой жидкости и эмали, постепенно разъедая ее и вымывая из нее кальций, фтор и другие микроэлементы.
Она становится мягкой, рыхлой и пористой, в результате чего не может полноценно противостоять микроорганизмам.
- Кариесогенные микробы обитают в полости рта почти каждого человека. Но кариес возникает только при определенных условиях. К ним относятся:
- Плохая гигиена. Застревающие между зубов остатки пищи, налет и зубной камень являются благоприятными факторами для распространения бактерий.
- Анатомические особенности зубов и челюсти: неправильный прикус, глубокие и узкие фиссуры, скученность зубов и пр. Из-за этого сложнее проводить гигиенические процедуры.
- Наличие брекетов или других ортодонтических конструкций. Они также осложняют гигиену: между зубами и брекетами застревают остатки еды, которыми питаются бактерии.
- Нарушения выработки слюны. Она нейтрализует кислоты, выделяемые кариесогенными микробами и поддерживает pH ротовой жидкости. Если слюна вырабатывается в недостаточном количестве, нарушается баланс минералов, что делает эмаль уязвимой перед внешними факторами.
- Злоупотребление сладостями. Бактерии, вызывающие кариозный процесс, живут за счет углеводов, точнее — сахарозы. Она в большом количестве содержится в кондитерских изделиях. Люди, которые едят много сладкой пищи, чаще страдают от кариеса.
Это основные факторы, которые повышают риск возникновения кариозного процесса. Однако данный перечень нельзя назвать исчерпывающим, в него можно также включить плохую экологию, генетическую предрасположенность к заболеваниям зубов, истираемость эмали, употребление воды с низким содержанием минералов и пр. Гораздо важнее при диагностике кариеса определить его стадию, от которой зависит метод лечения.
Воспаление лимфоузлов при кариозном поражении наблюдается далеко не всегда. Зачастую они воспаляются при запущенном кариесе. Расскажем, как протекает эта патология и почему она становится причиной других болезней, которые напрямую не связаны с зубами, в том числе лимфаденита.
Как ушивают диастаз?
Существует несколько принципиально разных подходов к хирургической коррекции диастаза прямых мышц живота.
Чаще всего диастаз ушивается во время абдоминопластики нашими коллегами – пластическими хирургами. К сожалению, в подавляющем большинстве случаев они ограничиваются простым ушиванием белой линии (так называемая «пликация»), иногда двумя рядами швов.
Простая пликация «обычным» рассасывающимся шовным материалом грозит риском повторного появления диастаза (не говоря о грыже) в 40% случаев, по данным исследования, проведенного Van Uchelen и соавт . Конечно, такие результаты не могут нас устраивать.
Пластика местными тканями без использования сетчатого импланта вполне допустима при небольшом диастазе, шириной до 40 мм и грыже с дефектом до 10 мм. Это доказано и рекомендовано в клинических рекомендациях Европейского герниологического общества (EHS). При пластике передней брюшной стенки мы используем в своей практике нерассасывающийся шовный материал последнего поколения, «якорного» типа (V-loc PBT), который, по нашему мнению, значительно надежнее традиционно используемых вариантов, и это с лихвой компенсирует его высокую стоимость.
Хорошие результаты демонстрирует ушивание диастаза с помощью тангенциальных швов, что мы используем в некоторых случаях.
Рис 1. Тангенциальные швы при открытом ушивании диастаза прямых мышц позволяют сделать рельеф передней брюшной стенки более плоским
Диастаз более 40 мм или наличие грыжи с дефектом более 10 мм – показание к применению сетчатого импланта («сетки»).
Сетчатый имплант служит для укрепления ушитой белой линии и/или грыжевого дефекта. Бессмысленно просто закрывать ей диастаз, что я несколько раз с удивлением наблюдал у коллег – при таком варианте выпячивание белой линии после операции происходит вместе с сеткой, косметический результат этой операции – никакой.
Принципиально имплант можно разместить в различных слоях передней брюшной стенки:
Мы используем все варианты, выбирая оптимальный для каждой пациентки (пациента) в конкретной клинической ситуации. Исключая разве что вариант B – давно доказавший свою неэффективность.
Крайне редко используем расположение импланта в брюшной полости (интраабдоминально). Дело в том, что полипропилен (или полиэстер), из которого состоит сам имплант, не должен контактировать с органами брюшной полости – он вызывает массивный спаечный процесс, приводящий к спаечной кишечной непроходимости и другим угрожающим жизни осложнениям. Импланты для интраабдоминальной пластики имеют специальное противоспаечное покрытие с одной стороны, которое значительно увеличивает стоимость импланта, однако не всегда способно «защитить» органы. И если недавно это были единичные случаи, то сегодня все чаще и чаще в среде хирургов-герниологов раздаются голоса об отказе от этой методики. Я отказался от нее несколько лет назад, после того как дважды оперировал пациентов (из других клиник, и даже стран) с осложнениями. Да, это немного, но зачем подвергать пациента даже минимальному риску осложнений, которого можно избежать?
Рис. 2 Варианты размещения сетчатого импланта при пластике грыж и диастаза: A – над апоневрозом (onlay), B – вшивание в край дефекта (inlay), C – в подмышечном пространстве, D – в предбрюшинном пространстве (underlay preperitoneal), E – в брюшной полости (underlay intraperitoneal) .
Выбор оптимального слоя для расположения импланта зависит от многих факторов: от наличия и ширины дефектов апоневроза и степени диастаза – до индекса массы тела и состояния кожи пациентки. Каждый из вариантов имеет свои преимущества и недостатки, мы выбираем его совместно с пациенткой на консультации.
Хирургическое лечение
Хирургическое лечение, или, как его называют пациенты, полостная операция, выполняется 2 способами — лапаротомически (т. е. с большим полноценным разрезом) и лапароскопически (с выполнением маленьких разрезов, через которые вводятся инструменты для проведения операции и видеокамера, получая изображение с которой, хирург контролирует свои действия). Применимость хирургического лечения, а также выбор способа зависят от размера опухоли, ее распространенности, различных сопутствующих обстоятельств. В ряде случаев операция невозможна, иногда возможна, но не целесообразна. В этих ситуациях выбор падает на иные методы лечения. В случае проведения операции, она может быть дополнена лучевой терапией и (или) химиотерапией. Операция проводится под общим обезболиванием в условиях стационара.
После операции
После операции проводится медикаментозная терапия иммуномодулирующими средствами для повышения иммунитета, назначаются обезболивающие препараты, антибиотики, общеукрепляющие средства.
После удаления анаэробных флегмон делаются инъекции противогангренозных сывороток.
Кроме того, во время пребывания пациента в стационаре клиники «Медицина 24/7» после хирургического удаления флегмоны применяются препараты для улучшения тонуса сосудистых стенок, нормализации кислотно-щелочного баланса крови, детоксикации организма (инъекции уротропина, хлорида кальция, других препаратов).
Комплексная медикаментозная терапия ускоряет восстановление, устраняет негативное влияние воспалительного гнойного процесса на организм, улучшает самочувствие. Курс препаратов назначается индивидуально.
Через сутки после операции удаляются дренажные резиновые трубки, полурубки. Через 5 — 6 суток снимаются швы.
Длительность стационарного лечения определяется самочувствием пациента, динамикой восстановления, исчезновения остаточных явлений, связанных с воспалительным процессом и его осложнениями.
Материал подготовлен врачом-онкологом, хирургом клиники «Медицина 24/7» Семушиным Валентином Валентиновичем.
Лечение
В зависимости от клинической картины заболевания и своевременного обращения пациента за помощью, предлагают следующие варианты лечения:
- Полоскание ротовой полости раствором соды с добавлением соли. Советуют при хроническом тонзиллите.
- Санация рта раствором Бурова, разбавленным водой в соотношении 1 к 10 или 1 к 20. Активный компонент раствора – 8% ацетат алюминия. Возможно использование раствора в качестве примочки и компресса.
- Использование мазей местного назначения – мазь Вишневского, гепариновая мазь и другие. Носит характер вспомогательной терапии.
- Медикаментозное лечение:
- Антибактериальные лекарства – назначение обосновано при профилактике осложнений, вызванных бактериальными инфекциями, а также при наличии гнойной жидкости. Выбор препаратов зависит от возраста пациента, стадии развития болезни и общей клинической картины.
- Противовирусные препараты – назначаются при установленной вирусной природе патогена. Останавливает размножение вирусов, стимулирует выработку организмом собственного интерферона.
- Противоонкологические препараты – блокируют развитие онкологических клеток.
- Иммуносупрессоры – назначают при заболеваниях аутоиммунного происхождения. Угнетают работу иммунной системы организма, как бы «выключают» её.
При осложнениях, гнойном лимфадените, абсцессе или онкологическом заболевании может быть показано хирургическое вмешательство. После удаления проблемной зоны требуется чистка полости от гноя. В случае, если его количество велико, устанавливают специальный дренаж, который позволяет вывести содержимое раны. После операции назначается комплекс физических процедур и курс антибиотиков. При онкологии узлы могут быть направлены на дополнительное гистологическое исследование.
Как вспомогательное лечение можно использовать рецепты из народной медицины. Это примочки с компрессами из цикория и свежего сока одуванчика. Травяные сборы и отвары противовоспалительного характера – чабрец, полынь, берёза, зверобой, иголки сосны.
Высказываются запреты на проведение самостоятельного лечения:
- Нельзя нагревать воспалённый лимфоузел. При нагревании инфекция станет развиваться быстрее, что усилит воспалительный процесс.
- Нельзя прикладывать холод. Переохлаждение ухудшит состояние пациента.
- Самостоятельно подбирать лекарства для лечения. Антибиотики уничтожат полезную флору организма, а если заболевание вирусного порядка, то они не помогут. Нельзя начинать лечение, если не определена причина болезни. Таким образом, человек может себе только навредить.
https://youtube.com/watch?v=yL7qqJrgYVE
Чтобы лимфатические узлы выполняли свою защитную функцию, необходимо:
- Укреплять иммунитет: употреблять в пищу овощи и фрукты, богатые витаминами, в межсезонье (зима – весна) пропивать витаминные комплексы.
- Избегать застоя лимфы – больше двигаться. Как минимум – уделять 5-7 минут утренней зарядке, максимум – посещение тренажёрного зала или спортивных комплексов. С помощью лимфы организм вымывает из клеток не переработанный мусор.
- Придерживаться правил личной гигиены.
- В периоды сезонных заболеваний избегать многолюдных мест.
Подкожно-жировая клетчатка (гиподерма)
Пучки продолжающихся волокон сетчатого слоя дермы и находящиеся между ними жировые клетки образуют подкожно – жировую клетчатку.
Благодаря ей организм защищен от резких перепадов температур. Здесь происходит амортизация механических толчков и ударов. Во время длительного периода недостатка питательных веществ организм получает энергию благодаря расщеплению жировых клеток. Распределение и толщина гиподермы зависит от наследственности, половых гормонов и условий жизни человека.

Функции:
- накопление и хранение питательных веществ;
- энергетический запас;
- запас воды;
- содержит жирорастворимые витамины;
- участвует в синтезе женских половых гормонов;
- терморегуляция;
- механическая защита.
Основу гиподермы составляют жировые клетки — адипоциты.
Химиотерапия
Химиотерапевтическое лечение при опухолях брюшины может применяться и как основной метод лечения, и как предшествующий операции, или следующий после нее. Вид препарата подбирается в соответствии с типом опухоли. Помимо классической химиотерапии, при опухолях брюшины применяется методика введения препаратов непосредственно в брюшную полость и длительного промывания ее растворами. Данная методика позволяет применить большие концентрации препаратов, не вводя их непосредственно в кровоток, а также обеспечить максимально тесный контакт лекарства с тканями опухоли. Введение химиотерапевтических препаратов непосредственно в брюшную позволяет снизить количество осложнений, связанных с химиотерапией. В настоящее время данный метод активно разрабатывается.
Общие рекомендации как избавиться от подкожного жира
Прежде чем приступать к сжиганию жира, важно понимать, что его распределение в организме происходит по-разному, в зависимости от типа телосложения и гендерной принадлежности. У представительниц прекрасного пола основная масса аккумулируется в области ягодиц, бедер и немного в груди
Основная масса у мужчин располагается на животе и в области грудной клетки.
Для того чтобы ускорить процесс сжигания жира соблюдайте простые рекомендации:
- Ограничьте или полностью исключите продукты, стимулирующие образование жировых отложений. Прежде всего, это жирные сорта мяса и рыбы, быстрые углеводы (сладости, мучные изделия, сладкие фрукты и газированные напитки).
- Обеспечьте достаточное поступление в рацион сложных углеводов и качественного белка.
- Питайтесь часто, но небольшими порциями (5-6 раз в сутки), чтобы активизировать метаболизм. За счет небольшого поступления калорий за раз, организм будет расходовать их для получения энергии, а не откладывать про запас.

- Увеличьте физическую активность. Вовсе не обязательно становится завсегдатаем тренажерного зала, достаточно будет простых кардионагрузок несколько раз в неделю – бег, плавание или езда на велосипеде.
- Обеспечьте своему телу должный уход. Ускорить процесс жиросжигания способны некоторые косметические и медицинские процедуры – массаж (в частности, антицеллюлитный), контрастный душ, ванны с добавлением эфирных масел, морской соли или трав, а также посещение бани.

- Не торопите события. Накопление жира происходит постепенно и избавиться от него за несколько дней, недель, а порой даже месяцев не так просто. Однако соблюдение правильного питания и регулярные нагрузки помогут добиться желаемого результата.
- Не увлекайтесь. Помните, дефицит жировой ткани также опасен, поэтому вовремя остановитесь и допускайте ее снижения ниже 10%.
- Отдыхайте. Организму требуется восстановление, которое способен обеспечить ночной сон. Ложитесь спать в 22,00-23,00 и спите минимум 7 часов. Сон улучшает метаболические процессы, стимулирует выработку мелатонина и ускоряет восстановительные процессы.

Подкожный жир выполняет множество функций, обеспечивая нормальное функционирование организма
Однако его дефицит или переизбыток негативно сказывается на внешнем облике и здоровье, поэтому важно держать свое тело в форме, используя для этого физические нагрузки и правильное сбалансированное питание
Методы коррекции овала лица
Современная косметология и пластическая хирургия предлагает множество вариантов коррекции возрастных изменений, в том числе и брылей:
- Введение препаратов на основе ботулотоксина.
- Ультразвуковой лифтинг.
- Контурная пластика филлерами.
- Различные виды пластических операций.
- Нитевой лифтинг.
- Липолитики.
Не все методы обладают одинаковой эффективностью и применимы для каждого пациента. Хирургическая коррекция имеет хорошие результаты, но используется ограниченно из-за послеоперационных рисков и длительного восстановления. Филлеры добавляют объема, но не подходят пациентам с достаточным количеством собственной жировой клетчатки, т. к. результатом процедуры будет неестественная одутловатость лица. Ботулинотерапия влияет на мышечные ткани, способствует разглаживанию морщин, но не оказывает действия на причину обвисания.
Доступными и эффективными методами в данном случае являются нитевой лифтинг и применение липолитиков. Они влияют на основное звено возрастных изменений — подкожные жировые отложения. Методы сочетают в себе безопасность и хороший косметический результат.
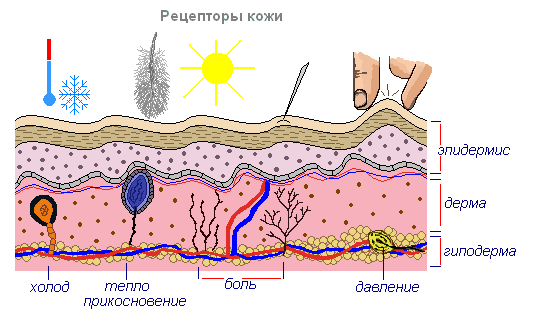
Защитная функция кожи
| Функция кожи | |
| Рецепторная |
Тактильная: ощущение прикосновений; Температурная: восприятие холодного и горячего; Защитная:
|
| Выделительная | В течение суток через кожу выделяется 0,5 л воды, соли, молочная кислота |
| Терморегуляторная | Через поверхность кожи теряется более 80% тепла |
| Участие в кровообращении | Одновременно в коже содержится до 1 литра крови |
| Участвует в минеральном обмене веществ | Вырабатывает витамин D и меланин |
Кожа снабжена большим количеством разнообразных чувствительных нервов и соответствующих нервных окончаний (рецепторов), благодаря чему она выполняет функции сложного органа чувств. Кожные рецепторы воспринимают разнообразные раздражения внешней среды и сигнализируют о них в кору головного мозга. Вот почему мы способны чувствовать прикосновения и осязать предметы, ощущать тепло и холод, испытывать чувство давления и боли. Рецепторы кожи дают возможность получать представления об окружающих нас предметах, их величине, форме, характере их поверхности, температуре.