Сигмоидит
Содержание:
- Общие сведения
- Осложнения сигмоидита
- Показания
- Симптомы Подострого тиреоидита (тиреоидита де Кервена):
- Симптомы сигмоидита
- ДИАГНОСТИКА СИГМОИДИТА
- Методы лечения народной медициной
- Хирургическое лечение рака прямой кишки.
- Что происходит перед операцией?
- Симптомы патологии
- Лечение воспаления сигмовидной кишки
- Виды рака кишки
- Продукты, вызывающие газообразование в кишечнике
- Лечение
- Как готовиться к колоноскопии?
- Отвар из шиповника
Общие сведения
Сигмоидит — группа воспалительных процессов различной этиологии с поражением сигмовидной кишки. Протекает остро либо хронически, может быть изолированным либо сочетаться с воспалительным поражением других участков толстого кишечника. Чаще всего встречается одновременное воспаление сигмовидной и прямой кишки — ректосигмоидит. Иногда симптоматика сигмоидита превалирует при колите — диффузном воспалении толстой кишки. В сигмовидной кишке воспалительные процессы развиваются чаще, чем в других отделах кишечника. Сигмоидит поражает лиц обоих полов, среди больных отмечается преобладание женщин. Взрослые люди страдают чаще детей. Вероятность возникновения увеличивается с возрастом.
Сигмоидит
Осложнения сигмоидита
Наиболее подвержен осложнениям эрозивно-язвенный сигмоидит ввиду образований дефектов на слизистой оболочке сигмовидной кишки. Наиболее частые осложнения:
- перфорация стенки кишки – это состояние опасно выходом инфицированного жидкого содержимого кишечника в свободную брюшную полость. Даже небольшого количества каловых масс достаточно для развития жизнеугрожающего состояния – перитонита;
- перитонит – воспаление париетального и висцерального листков брюшины. При перитоните область живота становится резко ригидной – «доскообразный живот», возникает декомпенсация функционирования всех систем органов, что может привести к смерти. При этом состоянии симптомы сигмоидита отходят на второй план, ведь в терминальной стадии перитонита болевой синдром полностью исчезает ввиду ишемии и некроза нервных волокон стенки кишки;
- острая механическая кишечная непроходимость;
- кровотечение из стенки кишка. Слизистая сигмовидной кишки – богато васкуляризированная область, поэтому даже небольшая перфорация артерий и вен может привести к массивному кровотечению. Без проведения срочной операции и внутривенной инфузии плазмы крови смерть может наступить в течение нескольких часов;
- рубцовый стеноз участка сигмовидной кишки. Сильная постперфоративная деформация участка кишки приводит к нарушению адекватного пассажа каловых масс и приводит к хроническим запорам и метеоризму;
- малигнизация – язвенный дефект нормального участка слизистой может привести к появлению атипичных (злокачественных) клеток эпителия. Их бурное размножение и рост приводит к грозному осложнению сигмоидита – раку сигмовидной кишки. Злокачественное новообразование по своей клинической картине напоминает симптомы сигмоидита, поэтому требует более углубленной диагностики.
Показания
Операция назначается при следующих заболеваниях:
- Злокачественные опухли – рак тонкой, толстой, прямой, ободочной и 12-перстной кишки. К этим заболеваниям приводят полипы, болезнь Крона, неспецифический язвенный колит, хронический парапроктит. Развитие рака также связывают с дефицитом клетчатки в рационе. Опухоль удаляют и накладывают анастомоз как на первых, так и на осложненных стадиях с метастазами.
- Непроходимость кишечника – узлы, инвагинация, заворот. При этом внутреннее содержимое частично или полностью не может передвигаться по кишечнику. Операция – основной метод лечения при перитоните и интоксикации. При непроходимости убирают механическую преграду, вплоть до удаления части кишечника с созданием обходного пути и наложением анастомоза.
- Болезнь Крона – болезнь воспалительного характера, поражающая любой отдел пищеварительного тракта. Ее осложнением являются абсцессы, свищи. Для их устранения проводится резекция пораженной части кишки, после которой накладывают анастомоз.
- Язва 12-перстной кишки – это глубокое поражение слизистой оболочки. Во время операции снижают выработку соляной кислоты путем ваготомии и резекции дистального отдела желудка. ЖКТ восстанавливают, накладывая анастомоз по методике Бильрот I – «конец-в-конец».
Симптомы Подострого тиреоидита (тиреоидита де Кервена):
Подострый тиреоидит может начинаться остро с подъема температуры тела до 38 градусов, болей в области шеи, усиливающихся при глотании, отдающих в ухо, нижнюю челюсть, слабости, ухудшения самочувствия. Но чаще болезнь начинается постепенно с легкого недомогания, неприятных ощущений в области шеи, щитовидной железы, неприятных ощущений при глотании. При наклонах головы и поворотах шеи возникают боли и неприятные ощущения. Могут появиться боли при жевании, особенно твердой пищи. Одна из долей щитовидной железы увеличена в размерах и болезненна при прощупывании. Обычно соседние лимфатические узлы не увеличены.
Боли в щитовидной железе почти у половины больных сопровождаются тиреотоксикозом. Тиреотоксикоз всегда бывает средней или легкой степени. Симптомы со стороны кожи, глаз, сердечно-сосудистой системы отсутствуют. Пациенты жалуются на потливость, учащение частоты сердечных сокращений, дрожание пальцев рук, бессонницу, боли в суставах. Вследствие избыточного количества в крови тиреоидных гормонов (тироксин, трийодтиронин) снижается выделение гипоталамусом гормона тиротропина, который оказывает стимулирующее действие на щитовидную железу. В условиях отсутствия тиротропина функция оставшейся большей части щитовидной железы снижается и во второй фазе болезни наступает гипотиреоз. То есть снижение количества гормонов щитовидной железы в организме. Обычно гипотиреоз не бывает выраженным и длительным. Постепенно нормальный уровень гормонов в крови сохраняется. Длительность заболевания составляет от 2 до 6 месяцев.
Стадии подострого тиреоидита
Начальная, или острая, стадия продолжается 4-8 недель и характеризуется болью в области щитовидной железы, ее болезненностью при пальпации, снижением поглощения радиоактивного йода щитовидной железой и в некоторых случаях тиреотоксикозом. Начальную стадию подострого гранулематозного тиреоидита также называют тиреотоксической.
Во время острой стадии запасы тиреоидных гормонов в щитовидной железе постепенно истощаются. Когда поступление гормонов из разрушенных фолликулов в кровь прекращается, начинается вторая, или эутиреоидная, стадия болезни.
У многих больных эутиреоз сохраняется, но при тяжелом течении заболевания из-за истощения запасов тиреоидных гормонов и снижения числа функционально активных тироцитов может наступить гипотиреоидная стадия. Она характеризуется биохимическими и в некоторых случаях клиническими признаками гипотиреоза. В начале гипотиреоидной стадии поглощение радиоактивного йода щитовидной железой снижено, но в середине или ближе к концу этой стадии (по мере восстановления структуры и функции железы) этот показатель постепенно возрастает
Гипотиреоидная стадия сменяется стадией выздоровления, в течение которой окончательно восстанавливается структура и секреторная функция щитовидной железы. На этой стадии уровни общего T3 и общего T4 нормальные, но поглощение радиоактивного йода щитовидной железой может временно возрастать из-за усиленного захвата йода регенерирующими фолликулами. Надо подчеркнуть, что исследование поглощения радиоактивного йода щитовидной железой необходимо только для подтверждения диагноза подострого гранулематозного тиреоидита; после установления диагноза проводить его необязательно.
Стойкий гипотиреоз после перенесенного подострого гранулематозного тиреоидита наблюдается очень редко; почти у всех больных функция щитовидной железы полностью восстанавливается (эутиреоз). Однако недавно появилось сообщение о повышении чувствительности щитовидной железы больных, ранее перенесших подострый гранулематозный тиреоидит, к ингибирующему действию йодсодержащих лекарственных средств. Таким образом, у больных, перенесших подострый гранулематозный тиреоидит, следует проверить функцию щитовидной железы перед назначением йодсодержащих препаратов.
Симптомы сигмоидита
Проявления сигмоидита многообразны. Они зависят от варианта течения болезни (острого или хронического), возникших повреждений кишечной стенки, особенностей моторики (сокращения) кишки. К основным симптомам болезни относят:
- болевой синдром;
- изменение плотности и частоты стула — он становится более частым, каловые массы — неоформленными;
- повышение температуры тела;
- тошнота, рвота;
- изменение общего состояния больного.
При острой форме болезни эти проявления могут быть наиболее выраженными. При хроническом течении некоторые из вышеперечисленных симптомов или не выражены, или вообще отсутствуют.
В подавляющем большинстве случаев болевой синдром располагается в левой нижней части живота (в левой подвздошной области). Интенсивность боли варьируется от умеренной до достаточно интенсивной. В некоторых случаях она бывает схваткообразной из-за особенности расположения сигмовидной кишки и отдаёт в поясницу или левую ногу.
Помимо тошноты и рвоты у больных может возникать вздутие живота, интенсивное урчание, нарушение стула (чередование запоров с диареей) в сочетании с частыми ложными позывами, слабость, снижение аппетита, похудение, увеличение температуры тела. Стул может содержать примеси слизи и крови, запах каловых масс становится зловонным .
ДИАГНОСТИКА СИГМОИДИТА
При появлении характерных для сигмоидита симптомов рекомендовано срочно обратиться к врачу. Современная медицина располагает достаточным количеством диагностических методик, позволяющих безошибочно определить у пациента тот или иной вид сигмоидита:
-
колоноскопия – осмотр с помощью специального эндоскопа отдельных участков толстого кишечника;
-
ректороманоскопия – инструментальный осмотр прямой кишки и нижних отделов сигмовидной кишки;
-
ирригоскопия – рентгенологическое исследование кишечника с введением контрастного вещества;
-
компьютерная томография и МРТ — максимально информативные современные методы диагностики опухолей, язв и воспалительных процессов дистальных отделов толстого кишечника.
Дополнительно пациентам с подозрением на сигмоидит могут быть назначены анализы крови и мочи, серологические реакции, ультразвуковое обследование.
Методы лечения народной медициной
Народная медицина включает в себя множество рецептов для восстановления кишечника, но все они могут быть рассмотрены как дополнительные меры воздействия на недуг. Перед началом лечения необходимо посоветоваться с лечащим доктором, ведь именно он рассказывает, что такое воспаление сигмовидной кишки, ее симптомы и лечение.
Борьба с воспалительным процессом проходит намного успешнее, если принимать целебные настои.

- Для быстрого снятия воспаления можно приготовить следующий настой. Для приготовления понадобится: зверобой, мята, шалфей в равных пропорциях. На 10 грамм состава нужно 300 мл кипятка. Настоять до полного остывания, процедить. Принимать по 100 грамм 3 раза в сутки до приема пищи.
- Можно приготовить настой по аналогичной рецептуре с такими составляющими, как крапива, мята, пустырник. Принимать по 75 грамм, 3 раза в сутки. Курс – 21 день. Эффективно при брожениях и гниениях.
- Бороться с патологией можно, принимая настой из укропа, шиповника, ромашки, чистотела, подорожника. Смешать в равных пропорциях. На 5 ложек необходим литр воды. Настоять 6 часов. Принимать по 3 ложки непосредственно перед приемом пищи, но не более 6 раз за 24 часа. Курс – 28-30 дней.
На воспаленную кишку можно воздействовать с помощью микро клизм. Для их приготовления подойдут ромашка, шалфей, календула. Настой вводится стандартной спринцовкой, объем не менее 150 мл. Перед процедурой пациент должен полностью расслабиться, жидкость должна быть комфортной для организма температуры. Лучшее время для процедуры – вечер. Во время обострения такие клизмы рекомендованы ежедневно, курс – 30 дней.
Эффективно снимает воспаление ольха. Шишки измельчаются до состояния порошка, необходимо 20-25 грамм, залить 300 мл кипятка. Томить на водяной бане 15-20 минут. Охладить, процедить, принимать по 200 мл 2-4 раза в сутки.
Хирургическое лечение рака прямой кишки.
При расположении опухоли в анальном канале и нижнеампулярном отделе прямой кишки целесообразно выполнение брюшно-промежностной экстирпации прямой кишки с формированием забрюшинной плоской колостомы. Суть операции заключается в удалении прямой кишки вместе с замыкательным аппаратом, при этом полностью убирается параректальная клетчатка, пересекается мышца, поднимающая задний проход, и убирается клетчатка малого таза. В левой подвздошной области формируется забрюшинная плоская колостома. Лапаротомная и промежностная раны ушиваются наглухо.
При расположении опухоли на 7—10 см от края заднего прохода возможна брюшно-анальная резекция, которая выполняется двумя бригадами хирургов — брюшной и промежностной (как при экстирпации). Промежностная бригада хирургов трансанальным доступом циркулярно рассекает все слои кишечной стенки сразу за верхней границей анального канала до соединения с абдоминальной бригадой хирургов. Операция заканчивается одним из трех способов: формирование колоанального анастомоза ручным швом, низведение отделов ободочной кишки в анальный канал с избытком, создание бесшовного адгезивного анастомоза либо наложение временной концевой колостомы. Выбор способа окончания брюшно-анальной резекции определяется состоянием больного, выраженностью перифокального воспаления, наличием других осложнений, например кишечной непроходимости.
Благодаря развитию хирургической техники и созданию нового поколения сшивающих аппаратов при этой локализации опухоли возможно выполнение низких передних резекций.
Трансанальное эндомикрохирургическое иссечение новообразований выполняют в стадии Tis—T2N0M0 при опухоли менее 3 см в диаметре выше зубчатой линии до 15 см от края ануса с помощью операционного ректоскопа с оптической насадкой и микрохирургического инструментария, позволяющего иссечь опухоль в пределах здоровых тканей и восстановить дефект стенки кишки.
Трансанальная резекция нижнеампулярного отдела прямой кишки позволяет не прибегать к абдоминальному доступу при наличии высокодифференцированного рака прямой кишки менее 3 см в диаметре в стадии Т1—T2N0M0, располагающегося в пределах 0—3 см выше зубчатой линии.
В случае расположения дистального края высокодифференцированной аденокарциномы прямой кишки менее 3 см в диаметре в стадии T1—T2N0M0 ниже зубчатой линии альтернативным подходом является выполнение секторальной резекции прямой кишки и анального канала.
Что происходит перед операцией?
Перед операцией человек пройдет различные тесты и обследования, которые могут включать в себя:
- анализ крови
- рентген брюшной полости или грудной клетки
- компьютерная томография
- ультразвуковое сканирование
- анализ мочи
Хирург должен будет знать всю историю болезни пациента, включая любые текущие или прошлые серьезные заболевания. Может потребоваться обсудить симптомы или лекарства. Врач может порекомендовать бросить курить до операции, чтобы снизить риск легочных инфекций после операции.
Хирург объяснит, какие обезболивающие препараты можно использовать после операции и как ухаживать за послеоперационной раной. Рекомендации врача будут включать в себя то, как лекарственные средства могут повлиять на восстановление, реакцию на анестезию или свертываемость крови. Врач может назначить антибиотики и другие препараты, которые следует принимать перед операцией, чтобы очистить кишечник.
Симптомы патологии
Отличительная особенность заболевания состоит в том, что формы патологии и ее причины очень разнообразны, соответственно и характерные проявления для каждого случая индивидуальны. Если говорить об «обязательных симптомах», то их всего три.
Боль в нижнем углу живота слева — одно из таких проявлений. Ощущения достаточно интенсивны по силе, в некоторых случаях даже отдают в поясницу либо в нижние конечности. Из-за физиологической подвижности сигмовидной кишки боль может смещаться в центр живота, ближе к диафрагме и пр. Ощущения усиливаются при ходьбе, тряске в транспорте, физических нагрузках, попытке испражниться.
Как уже говорилось, в толстом кишечнике формируются каловые массы, а сигмовидная кишка — отдел этого кишечника. Логично, что у пациента будут наблюдаться проблемы со стулом. Изменяются его частота и характер. У большинства пациентов диагностируют диарею, некоторые больные жалуются на запоры. При воспалении сигмовидной кишки, из-за ее раздражения желание очистить кишечник возникает чаще. Каловые массы обычно имеют резкий неприятный запах и жидкую консистенцию с примесью крови, гноя либо слизи.
Общее состояние больного также ухудшается. Если болезнь долго не лечить, это приводит к истощению организма, что проявляется потерей веса, снижением работоспособности, слабостью, нарушениями сна и аппетита и т. д. У некоторых пациентов бывает отрыжка, тошнота, рвота и метеоризм. Температура обычно несколько повышенная.
Если говорить о более длительном течении заболевания, то у не лечащихся больных могут развиваться аутоиммунные заболевания, например, полиартрит (поражение суставов), узловатая эритема (узловатые новообразования в разгибательных частях конечностей), патологии кожи и глаз, изменения в печени и желчевыводящих протоках, почках, щитовидной железе.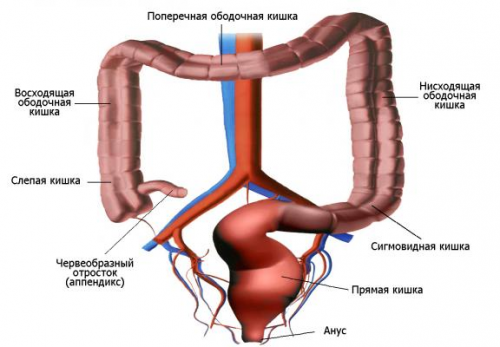
Лечение воспаления сигмовидной кишки
Для начала врач назначает лечебную диету, особенности которой зависят от того, какая форма болезни наличествует – острая или хроническая. Больные обязательно должны получать весь набор белков, витаминов, микро- и макроэлементов. При этом жиры, углеводы и соль должны быть ограничены до минимальной нормы. Исключить необходимо холодные и горячие блюда, а также острое, жареное, копченое, пряности и спиртные напитки. Лучше всего готовить пищу на пару или варить ее.
В целом, лечение болезни зависит от ее причин. Могут прописывать такие препараты:
- антибиотики (если причина носит инфекционный характер);
- обезболивающие;
- вяжущие;
- спазмолитики;
- местное лечение суппозиториями и микроклизмами.
В некоторых случаях назначается фитотерапия, а также физиотерапевтические мероприятия.
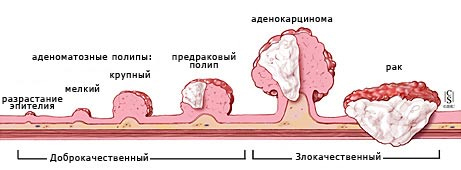
Виды рака кишки
При диагностике рака основной признак классификации опухоли — это доброкачественность. Исходя из категории патологии, врач определяет прогнозы для больного, варианты лечения, возможные осложнения.
-
Доброкачественные новообразования состоят из высокодифференцированных клеток, вызывающих сужение кишечного просвета либо давление на соседние органы. К этой категории рака относятся:
- Эпителиальные опухоли: полипы, аденомы — формируются внутри эпителия, не склонны к метастазированию.
- Неэпителиальные: фибромы, лейомиомы, липомы, гемангиомы, лимфомы — возвышаются над поверхностью слизистой и при травме склонны к перерождению в рак.
-
Злокачественные новообразования формируются из низкодифференцированных, аномальных по своему строению клеток, быстро захватывающих здоровые ткани органов. Существует два вида формирования:
- Экзофитно — в просвет стенки, когда функция органа нарушается частично либо полностью. К такому типу рака относятся стенозирующая опухоль сигмовидной кишки. По форме встречаются узловые, ворсинчато-папиллярные образования и полипы.
- Эндофитно — рост в глубину кишечной стенки. Встречаются блюдцеобразные, инфильтративные новообразования.
Злокачественная опухоль сигмовидной кишки, охватывающая толстую кишку, определяется как колоректальный рак. Он способен поражать значительную часть ЖКТ и опасен склонностью к распространению метастаз по лимфатической и кровеносной системе.
Продукты, вызывающие газообразование в кишечнике
С газообразованием или метеоризмом знакомы все без исключения, потому что ошибки в питании делает каждый. Однако если вздутие живота происходит слишком часто, следует задуматься над тем, что его вызывает и по какой причине. Согласитесь, что постоянно чувствовать дискомфорт и неловкость в общественных местах — не лучший выход из положения. Вероятнее всего, в рационе питания человека, страдающего метеоризмом, присутствует избыток того или иного продукта растительного либо животного происхождения.
Итак, повышенное газообразование могут вызвать:
все культуры рода бобовых. К ним относят чечевицу, фасоль, бобы и спаржу. Они отличаются тем, что процесс их переваривания происходит очень долго, а усвоение желудком — минимально;
капуста. Любой вид капусты содержит в своём составе много грубой клетчатки и серы, способствующих газообразованию. Бывает так, что у человека есть индивидуальная непереносимость квашеной капусты, даже если он съедает немного;
любая газировка, особенно сладкая. Квас является продуктом брожения и может вызывать метеоризм, равно как и «химические» газированные напитки
Даже минеральная вода иногда способствует образованию газов в кишечнике, поэтому пить её следует осторожно невзирая на то, что она полезна;
фрукты. С одной стороны, они имеют репутацию полезных свежих продуктов, но если употреблять их бесконтрольно, они могут нарушить кишечную микрофлору и вызвать метеоризм
К фруктам и ягодам «высокого риска» относят бананы, виноград, вишню, грушу и персики;
молочная продукция, даже высокого качества. Нужно иметь в виду, что у взрослых людей часто нет острой необходимости в лактозе, поэтому регулярно пить молоко вовсе не обязательно. Кстати, иногда употребление кефира на ночь становится роковой ошибкой. Живые бактерии, содержащиеся в молочных продуктах, попадая в кишечник, начинают долгую и активную жизнедеятельность и приносят людям много неприятностей;
сладости. Сладкоежки — излюбленная «мишень» для регулярного газообразования, так как вредная микрофлора при обильном поедании сладостей размножается с бешеной скоростью;
овощи. К ним относят лук и чеснок. «Бомбой» для временных, но неприятных кишечных расстройств иногда является редька. Она очень вкусная, особенно при сочетании её с яблоками в салате. Однако если его съесть очень много, газообразование, вздутие живота и расстройство стула обеспечены человеку на весь следующий день. Огурцы и помидоры тоже иногда вызывают такие явления, хотя и в гораздо меньшей степени.
Как поступить, чтобы без опаски есть любимые овощи и фрукты, не опасаясь «пикантных» и порой смешных ситуаций? Лучше съедать овощи не в сыром, а в тушёном или приспущенном виде, а все салаты заправлять подсолнечным маслом. Лук следует принимать в пищу только после предварительной обработки теплом или паром (слегка панировать на хорошей сковороде с добавлением масла). Свежий или слегка обжаренный лук не вызывает газообразования и имеет приятный вкус.
Что касается молочных продуктов, поскольку свежее молоко — наиболее частая причина газообразования, можно попробовать заменить его на ряженку или хороший кефир, не злоупотребляя ими (особенно на ночь).
Таким образом, решить проблему метеоризма человек вполне сможет самостоятельно, без помощи врача, если вовремя сумеет пересмотреть свой рацион питания и внесёт в него коррективы
Следует обратить внимание и на сочетания продуктов, которые могут привести к метеоризму. Как уже упоминалось, это могут быть сырая редька и яблоки, а также злаки, употребляемые с цитрусовыми
Не менее серьёзные проблемы причиняет и сдоба: её многие любят есть вместе с кефиром, считая это «полезным» перекусом.
Лечение
Лечение острого сигмоидита начинают с назначения постельного режима и грелки со льдом на область живота. Из рациона больного исключают острую, жирную, соленую, слишком холодную и слишком горячую пищу, а также продукты, стимулирующие кишечную перистальтику и способствующие повышенному газообразованию. При тяжелых формах патологии осуществляют внутривенные инфузии дезинтоксикационных растворов, растворов глюкозы и аминокислот.
Помимо этого, для купирования патологического процесса может потребоваться назначение антибактериальной терапии, устранение нарушений стула, спазмов и повышенного газоообразования, для этого больному могут быть назначены энтеросорбенты, спазмолитики, обволакивающие и вяжущие препараты общего действия.
Как готовиться к колоноскопии?
Колоноскопия окажется результативной лишь в том случае, если пациент ответственно подошел к подготовке к исследованию и выполнил все необходимые рекомендации.
Прежде всего, за 3 дня до процедуры следует перейти на бесшлаковую диету. Должны быть исключены: черный хлеб, крупы, свежие овощи и фрукты, зелень, капуста в любом виде, бобовые, горох, чечевица, сухофрукты, в том числе изюм, ягоды и орехи, жирные молочные продукты (в том числе сливки, сметана, мороженое, жирный творог), жирные сорта рыбы и мяса (в том числе утка и гусь), соления, маринады, копчености, сладости, алкоголь, газированные напитки, квас.
Разрешается употреблять в пищу: рис, макаронные изделия из муки высшего сорта, белый хлеб, нежирное мясо (телятина, говядина, курятина) в отварном виде, котлет, фрикаделек или суфле, яйца, нежирные сорта рыбы (треска, судак, окунь, щука), овощные отвары, картофель (без кожуры), нежирные молочные продукты (творог, сыр, кефир, обезжиренное молоко), мёд.
Если вы страдаете запорами, обязательно ежедневно принимать слабительные препараты, возможно, несколько увеличив их дозу, по сравнению с обычной (не нарушая инструкции по применению).
Накануне колоноскопии необходимо провести очищение кишечника. Врачи «Семейного доктора» рекомендуют использовать для этого препараты «Фортранс» или «Флит фосфо-сода». Прием препаратов избавит вас от необходимости делать клизму.
Отвар из шиповника
Плоды шиповника содержат много витаминов, каротина и органических кислот. Благодаря своему составу, шиповник обладает укрепляющими и вяжущими свойствами, что обуславливает его использование при лечении кишечника. Настои из этого растения активно способствуют устранению тошноты и рвоты.

Готовят их просто:
- 20-25 сухих ягод измельчают и засыпают в небольшую кастрюлю.
- Далее смесь заливают 350 мл кипятка.
- Настаивают в течении 3-4 часов.
- Сцеживают и употребляют настой 1-2 раза в сутки.
Отвары и настои из шиповника употребляют и при присутствии крови в каловых массах. В период ремиссии заболеваний сигмовидной кишки концентрацию ягод можно усилить.