Пролапс тазовых органов у женщин
Содержание:
Когда идти к врачу?
На начальной стадии состояние не требует срочной медицинской помощи, но лучше обращаться к врачу сразу после появления симптомов ректального пролапса. Это состояние причиняет физический дискомфорт, влияет на психологическое состояние человека. Оно может прогрессировать без лечения. Чем раньше человек получит медицинскую помощь, тем проще будет восстановить нормальное состояние кишечника и предупредить появление осложнений. Если при опорожнении кишечника появляется дискомфорт, есть следы крови или слизи, если есть ощущение, что кишечник опорожняется не полностью, нужно записаться на прием к проктологу.
Причины выпадания прямой кишки
Выделяют как предрасполагающие факторы, так и непосредственные причины развития данного патологического состояния.
Предрасполагающие факторы выпадения прямой кишки представлены ниже, в их числе:
- наследственный фактор;
- особенности анатомического строения всего организма, его конституция, а также анатомическое строение прямой кишки;
- приобретенные патологические изменения мышц стенки прямой кишки и так называемого запирательного отверстия.
К причинам, которые непосредственно вызывают процесс выпадения прямой кишки относят следующие:
- острые и хронические заболевания желудочно-кишечного тракта;
- тяжелый физический труд;
- тупые травмы живота;
- травма спинного мозга;
- тяжелую родовую деятельность;
- операции на органах живота и малого таза;
- старческие изменения;
- неврологические изменения;
- насильственные действия;
- грубый анальный секс.
Симптомы
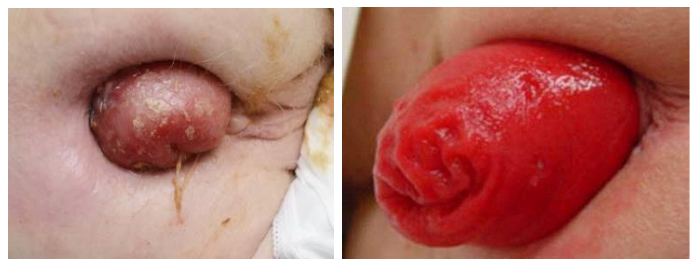
Основным проявлением ректального пролапса является наличие выпадения через задний проход/выворачивания прямой кишки, которое может вправляться самостоятельно или требует ручного вправления. При этом, форма, размер и длина выпавшей часть прямой кишки может широко варьировать. Ниже приведены фото выпадения прямой кишки у женщин.
Во время пальпации прямой кишки кроме слизистой кишечной стенки определяется и мышечный слой. Клиническая симптоматика выпадения прямой кишки может постепенно развиваться или внезапно. Наиболее часто отмечается постепенное развитие пролапса. Выпадение прямой кишки вначале происходит лишь во время акта дефекации при натуживании и легко вправляется самостоятельно. Но в дальнейшем после каждого стула появляется необходимость вправлять ее рукой, а по мере прогрессирования выпадению прямой кишки происходит при кашле/чихании и даже просто при нахождении пациента в вертикальном положении.
Как правило, выпадение прямой кишки происходит на фоне ощущения присутствия в заднем проходе инородного тела, дискомфорта, тенезмов (ложными позывами на дефекацию), невозможности удержания каловых масс/газов и болей в животе, которые усиливаются во время ходьбы, дефекации, при нагрузке и уменьшаются/исчезают после вправления кишки.
На фоне выпадения из заднего прохода прямой кишки отмечается выделение крови/слизи, что обусловлено травматизацией сосудов и отечностью/рыхлостью слизистой оболочки выпавшего участка. В некоторых случаях, особенно при хроническом течении заболевания к этой симптоматике присоединяться дизурические нарушения в виде частого прерывистого мочеиспускания и даже недержания мочи. У 50–75% пациентов встречается недержание каловых масс, что обусловлено травмой/механическим растяжением анального сфинктера тканями выпадающей кишки, а также развитием нейропатии тазового дна. У 25-50% пациентов отмечается запор, вызванный снижением моторики толстого кишечника и инвагинацией прямой кишки при натуживании, что создает препятствие для продвижения каловых масс.
В случаях развития внутреннего ректального пролапса характерно образование на передней стенке кишки неглубокой солитарной язвы диаметром 2-3 см с ровными краями многоугольной формы, дно которой покрыто фибрином. Или может отмечаться отек слизистой/очаговая гиперемия.
При внезапном варианте, связанным чаще всего с резким повышением внутрибрюшного давления (натуживанием, физической нагрузкой, чиханием, кашлем) выпадение прямой кишки может сопровождаться резкой выраженной болью в животе, что обусловлено натяжением брыжейки. Иногда, ректальный пролапс происходит на фоне опущения органов брюшной полости, чаще опущения кишечника (энтероптоз), что к перечисленной симптоматике добавляет симптомы опущения кишечника, проявляющиеся периодически возникающей болью тянущего/ноющего характера внизу живота, подвздошной области справа, паху и пояснице.
Симптомы опущения кишечника могут быть сглаженными и проявляться лишь тошнотой, метеоризмом и проблемами со стулом (запоры/поносы), у женщин — болезненными менструациями или сильно выраженными симптомами при значительном опущении кишечника (висцероптоз 3 степени). Достаточно часто у женщин встречается сочетанное выпадение прямой кишки с ректоцеле (грыжа ректовагинальной перегородки).
Почему случается выпадение?
Выпадение кишки может возникать при следующих состояниях:
- заболеваниях, протекающих с длительными запорами (40% случаев), например, проктит, парапроктит, дивертикулит, сигмоидит (воспалительные патологии прямой кишки, параректальной клетчатки, мешковидного выпячивания кишечника и сигмовидной кишки);
- работе, связанной с поднятием тяжестей (37%);
- травмах спинного мозга или позвоночника (13%), которые могут возникать, например, при падении с высоты, сильном ударе в область крестца;
- тяжёлых длительных родах (7%);
- частых поносах (3%).
Также выпадение может случаться при предшествующих оперативных вмешательствах в области кишечника и некоторых неврологических заболеваниях.
Пролапс прямой кишки формируется при следующих анатомических особенностях кишечника и таза:
- удлинённой сигмовидной кишке — долихосигме;
- слабости сфинктерного аппарата;
- вертикальном расположении копчика и крестца;
- расхождении краёв мышцы, поддерживающей задней проход — диастазе или её слабости;
- слишком глубоком прямокишечно-маточном углублении у женщин.
Очень важным моментом является повышение внутрибрюшного давления, которое может развиваться при:
- некоторых заболеваниях, сопровождающихся упорным длительным кашлем (коклюш, трахеит, пневмония, бронхит);
- вынужденном натуживании при попытке мочеиспускания или дефекации при аденоме предстательной железы, фимозе (сужение крайней плоти полового члена), опухолях или полипах прямой кишки;
- родовой деятельности при многоплодии, крупном плоде или узком тазе.
Ректальный пролапс всегда предшествует инвагинации кишечника — внедрение одной части органа в другую.

Хронические грибковые инфекции: симптомы
Среди микозов, которые поражают женские половые органы, выделяют два вида заболевания – молочницу или кандидоз (вызывается микроорганизмами рода Candida) и актиномикоз (причина – поражение организма грибками актиномицетами). Обе болезни относятся к рецидивирующим патологиям. Их возбудители могут присутствовать в организме годами. Именно поэтому микоз и актиномикоз требуют тщательного лечения для того, чтобы не допустить их перехода в запущенную форму. Также следует отметить возможное развитие дерматомикозов – поражение кожного покрова в области вульвы, паховых складок (в паху), внутренней поверхности бёдер различными группами: трихофитов, эпидермофитов и грибов рода кандида.
Кандидоз передается половым путем или развивается в результате нарушения вагинальной микрофлоры, вызванного приемом антибиотиков и некоторых оральных контрацептивов, гормональными дисбалансами, эндокринными нарушениями, иногда беременностью, несбалансированным питанием, недостаточным соблюдением правил интимной гигиены, ношением синтетического нижнего белья. У мужчин кандидоз развивается редко, в основном после интимной близости с инфицированной партнершей и при условии снижения защитных сил организма.
Актиномикозом можно заразиться при травмировании кожи или слизистых оболочек и попадании в образовавшиеся микротравмы возбудителя патологии. Кроме того, инфекционный процесс способен распространяться с током крови и захватывать другие органы.
Кандидоз у женщин имеет следующие симптомы:
- Наличие хлопьеобразного налета на женских гениталиях: стенках влагалища, слизистой оболочке малых и больших половых губ. Цвет творожистых выделений варьируется от белого до кремового и серого. Запах – выраженный, кисловатый.
- Стенки влагалища краснеют и отекают.
- Женщина ощущает сухость, жжение и зуд во влагалище. Эти неприятные ощущения усиливаются при мочеиспускании и занятиях сексом.
Молочница поражает не только женщин, но и мужчин (хотя и не так часто). В большинстве случаев кандидоз передается им от партнерш, поэтому лечиться должны оба партнера. Проявления первичной инфекции у мужчин такие: покраснение и отечность наружных половых органов – головки пениса, крайней плоти и яичек, белые творожистые выделения с кисловатым запахом, жжение при эрекции, эякуляции и мочеиспускании. На фоне кандидоза у мужчин может развиться баланопостит – вид воспалительного процесса, затрагивающего головку члена.
Мнение эксперта
Многие женщины ошибочно считают кандидоз ИППП. Однако это не так. Данное состояние способно развиться в том числе у девственниц, не имевших прежде половых контактов. Что касается возможности распространения молочницы на мужчин во время полового акта, то в этом случае речь идет о нарушении их собственной интимной микрофлоры, которое может спровоцировать секс с носительницей кандидоза.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
- В том месте, где произошло внедрение актиномицет, образуется актиномикома – специфический нарыв, имеющий синюшный оттенок. Со временем внутри него скапливается гнойное содержимое.
- Возможно повышение температуры тела.
- Присутствуют ноющие боли в месте образования актиномикомы.
Диагностика
Проктолог может поставить диагноз, проведя осмотр и опросив пациента. Если при осмотре нет видимого выпадения, врач может попросить пациента принять коленно-локтевую позу и натужиться. По виду появившихся складок можно отличить ректальный пролапс от геморроя.
Важно! Ректальный пролапс часто принимают за геморрой и пытаются лечить самостоятельно с помощью свечей. Это опасно: из-за самолечения состояние может быстро ухудшаться, возможно появление осложнений
Проконсультироваться с проктологом и пройти у него осмотр нужно, чтобы получить точный диагноз и необходимую медицинскую помощь.
Врач может назначить дополнительные способы диагностики, чтобы оценить стадию и тяжесть состояния, определить его причины, исключить другие заболевания:
- Дефекография. Рентгенологическое исследование с использованием контрастного вещества для оценки анатомии кишечника, степени его опорожнения и других параметров.
- Электромиография. Регистрация электрической активности мышц тазового дна для оценки характера и распространенности их поражения.
- Профилометрия. Оценивает функцию держания каловых масс путем ректального введения катетера с накачиваемым воздухом баллоном и устройством для измерения давления.
- Трансректальное УЗИ (рис. 2). Визуальный метод исследования, проводится с использованием ректального датчика, позволяет осмотреть слизистую прямой кишки, оценить ее тонус, степень растяжения, состояние.
- Ректороманоскопия. Осмотр слизистой прямой кишки с помощью эндоскопа. Позволяет выявлять язвенные дефекты, наличие избыточных складок, полиповидных разрастаний.
In Humans
Rectal Prolapse
Rectal prolapse is a condition in which part of the wall or the entire wall of the rectum falls out of place. In some cases, the rectum may stick out of the body (protrusion).
There are three types of rectal prolapse.
- Partial prolapse — The lining of the rectum falls out of place when you strain to have a bowel movement. Sometimes this is confused with an internal hemorrhoid (which may itself prolapse).
- Complete prolapse — The entire wall of the rectum falls and usually sticks out of the body. This may occur during bowel movements. It may occur walking or standing. Rarely, the tissue may remain outside the body all the time.
- Partial and complete prolapses may be able to be pushed back inside the body. The prolapse is then said to be reduced (pushed back inside).
- Internal prolapse (intussusception) — Part of the wall of the colon (large intestine) may slide into or over another part, much like the moving parts of the telescope. The tissue does not hang out of the body. It occurs inside (internal).
There are multiple causes of rectal prolapse. A life long habit of straining to have bowel movements, stresses involved in childbirth, weakening of the anal sphincter muscle, and/or weakening of the ligaments that support the rectum are frequent causes. Neurological problems, such as spinal cord transaction or a spinal cord disease, can also lead to prolapse. In rare cases there may be a genetic predisposition. In most cases, though, no single cause can be identified.
Symptoms of a rectal prolapse may be:
- Leakage of stool
- Bleeding, anal pain, itching, irritation
- Tissue that protrudes from the rectum
Other accompanying symptoms may be:
- A feeling of having full bowels and an urgent need to have a bowel movement
- Passage of many very small stools
- The feeling of not being able to empty the bowels completely
Treatment should be aimed at avoiding constipation and avoiding straining to have a bowel movement. A diet rich in fiber and drinking 6 to 8 glasses of decaffeinated fluids every day will assist in keeping stools soft. In some cases physical therapy with biofeedback can assist with avoiding straining. If anal sphincter muscles are weak, Kegels are recommended. Physical therapy can also help strengthen weakened ligaments and anal sphincter muscles.
Two types of surgery are used to treat a complete prolapse. A surgeon may operate through the belly to secure part of the large intestine or rectum to the inside the abdominal cavity (rectopexy). Sometimes the surgeon removes the affected part of the intestine.
Surgery also can be done through the area between the genitals and the anus (perineum) to remove the prolapsing tissue
Surgery is most often successful for people who still have some control over their bowel movements. If the anal sphincter is damaged, surgery may correct the prolapse but not be able to completely correct fecal incontinence (lack of control of bowel movements). In some cases, fecal incontinence improves after prolapse surgery and in some cases fecal incontinence worsens.
Какова клиническая картина пролапса?
Обычно пролапс клапана (нетяжелых степеней) протекает бессимптомно. Возможно сочетание пролапса клапанов с клиническими проявлениями вегето-сосудистой дистонии (болями в левой половине клетки, нетяжелыми нарушения ритма (тахикардиями и экстрасистолией), скачками артериального давления, паническими атаками). Причины вегето-сосудистой дистонии (диагноза, без которого легко обходятся европейские и американские кардиологи) очень тесно связаны с причиной пролапсов (и синтез коллагена, и нормальные процессы в нервной системе нарушаются при дефиците магния в организме).
1
Врач-кардиолог МедикСити проводит эхокардиографию с допплеровским цветовым картированием
2
Врач-кардиолог МедикСити проводит диагностику пролапсов клапанов сердца на ультразвуковом сканере VIVID i
3
Врач-кардиолог МедикСити проводит эхокардиографию с допплеровским цветовым картированием
Диагностика выпадения прямой кишки
Чтобы диагностировать проктологическое заболевание, стоит обратиться к медицинскому специалисту, который проведет первичный осмотр. Стоит сообщить проктологу о характере болей, об их частоте и интенсивности. После получения анамнеза лечащий врач сможет поставить диагноз, определить стадию заболевания.
Далее проводится первичный осмотр, во время которого проктолог определяет размеры прямой кишки, обнаруживает наличие кровянистых выделений. Чтобы получить максимум информации о состоянии больного проводится ряд диагностических исследований:
- Анальная электромиография — тест, который позволяет наблюдать за работой анальных сфинктеров. Оценивается функция держания.
- Анальная манометрия — метод, при котором исследуется работа мышц анальных сфинктеров.
- Арансректальное ультразвуковое исследование — используется для оценивания структуры сосудов и мышц анального отверстия. Можно определить, насколько хорошо опорожняется кишечник больного.
- Проктография — также исследование называют дефекографией. С помощью процедуры оценивают то, нормально ли кишка удерживает каловые массы.
- Колоноскопия – способ, при котором используется специальный хирургический инструмент, который позволяет демонстрировать состояние прямой и толстой кишки.
В частном проктологическом центре „Проктолог 81” работают врачи высшей категории. Для проведения диагностики используется исключительно современное оборудование и инновационные методы лечения. Заболевание будет выявлено даже на ранней стадии.
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
Разновидности выпадения прямой кишки
Выпадение кишки также называют ректальным пролапсом или пролапсом тазового дна. У больных диагностируют два вида патологии:
- внутреннее выпадение кишки;
- внешнее выпадение кишки;
Внутреннее выпадение прямой кишки – это нарушение анатомического положения прямой кишки
, при котором происходит смещение ее дистальной части за пределы анального сфинктера. Может сопровождаться болью, недержанием кишечного содержимого, слизистыми и кровянистыми выделениями, ощущением инородного тела в заднем проходе, ложными позывами на дефекацию.
Внешнее выпадение кишки сопровождается слабостью мышц анального отверстия, нарушением кала, появлением слизи и крови, метеоризмом и вздутием живота.
Другие виды
Птицы
Яичная границей волнистого попугайчика курица с влагалищем и выпадением ее партнером
Выпадение яйцевода часто приводит к летальному исходу у птиц. Когда яйцо откладывается, влагалище выходит через клоаку, чтобы доставить яйцо. Крупные яйца и птичье ожирение вносят свой вклад в это состояние. Немедленная ветеринарная помощь имеет первостепенное значение для выживания птицы с пролапсом. Даже при немедленном медицинском вмешательстве шансы на выживание обычно сомнительны. Необработанные птицы начнут рвать на месте травмы, а другие сородичи начнут каннибализировать область пролапса — поведение, обычно известное как захват.
Крупный рогатый скот
Выпадение матки у крупного рогатого скота, особенно молочного скота, обычно происходит в первые 12 часов после отела. Частые причины — гипокальциемия в сочетании с раздражением родовых путей, вызывающим перенапряжение. Замена выпячивания, размер которого может варьироваться от размера софтбола до свисания всей матки ниже скакательных суставов, выполняется корове в положении лежа на груди , с эпидуральной инъекцией и задними конечностями, согнутыми назад, чтобы позволить тазу свободно двигаться. кончик вперед, облегчение замены. Тщательная мойка и чистка перед заменой важны, так же как и обеспечение того, чтобы рога были полностью вывернуты внутри коровы. Часто шов Бюнера накладывается на вульву, чтобы предотвратить последующее повторное выпадение.
Свиньи
Выпадение прямой кишки — это заболевание, обычно выявляемое у свиней на фермах и бойнях. Если не уменьшить быстро, пролапсы у свиней становятся некротизированными и инфицированными, и есть риск быть каннибализированными другими товарищами по загону. Последнее обычно приводит к смерти животного от сепсиса , шока или фекального перитонита .
Лошади и мулы
Выпадение прямой кишки, происходящее у лошади и мула, было бы лучше назвать анальным пролапсом , так как оно включает только движение слизистой оболочки кзади, образуя круговой выпячивание за пределами ануса. Состояние безболезненно.
У кобыл после родов он описывается как выпячивание слизистой от 10 до 60 мм.
У молодых мулов и жеребят анальное выпадение встречается с частотой, аналогичной Gasterophilus haemorrhoidalis . В условиях экстенсивного разведения болезнь распознается только через несколько дней, что приводит к сильному отеку выпавших тканей и некрозу слизистой оболочки.
Ранние случаи следует лечить применением гигроскопичных веществ, таких как сахарная пудра, с последующим наложением кисетного шва . Когда выпавшие ткани отечные и некротические, проводят ампутацию. Прогноз благоприятный, так как удаленные ткани не содержат важных органов или крупных кровеносных сосудов.
Эпидемиология
Частота релаксации таза и тазовых пролапсов у женщин колеблется в пределах 2-28%, но после 40 лет увеличивается до 35% и возрастает у женщин после менопаузы вследствие потери упругости тканей и аккумуляции травмирующих факторов. У 50% женщин, которые рожали, имеет место некоторое нарушение тазовой поддержки. Более 15% «больших» гинекологических операций выполняют по поводу опущения и выпадения тазовых органов. Существуют расовые различия в частоте этого осложнения, которое преобладает в группе женщин белой расы по сравнению с черной и желтой расой.
Факторы риска. Релаксация таза и тазовые пролапсы более вероятны в группе пациенток с хроническим повышением интраабдоминального давления вследствие хронического кашля, напряжения, асцита, ожирения, наличия крупных тазовых опухолей. Длительные роды с наличием диспропорции между головкой плода и тазом матери и травмы родовых путей также являются существенными факторами риска опущения и выпадения половых органов. Возраст женщины > 30 лет и постменопаузальный период также увеличивает частоту этого осложнения.
Этиологические факторы пролапса тазовых органов
- врожденный пролапс
- врожденная щель позвоночника
- беременность
- травма при родах (эпизиотомия, разрывы промежности)
- предыдущая тазовая хирургия (гинекологические радикальные вмешательства (недостаточное соединение кардинальных связок при гистерэктомии), урологические операции (геморроидэктомия, фистулография)
- менопауза
- хроническое повышение внутрибрюшного давления (кашель, запоры, обструкция шейки мочевого пузыря, стеноз анального отверстия, тяжкий труд, асцит, большие опухоли в тазу)
- фиброз тканей половых органов или дефицит коллагена
- ожирение
- курение
- повышенная физическая активность