Саркома мягких тканей
Содержание:
- В каких органах вырастает остеосаркома и как болезнь расходится по организму?
- Местное лечение кожных проявлений ангиосаркомы
- Саркомы мягких тканей лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
- 1. Общие сведения о происхождении сарком мягких тканей
- 2. Какие бывают формы сарком мягких тканей
- 3. Некоторые эпидемиологические аспекты (статистика) сарком мягких тканей
- 4. Группы риска и факторы, предрасполагающие к развитию сарком мягких тканей
- 5. Клинические проявления сарком мягких тканей
- 6. Как выявляются саркомы мягких тканей
- Профилактика и раннее выявление сарком мягких тканей
- Где и как вырастает саркома Юинга?
- Хирургический метод
- Лечение саркомы костей
- Современные принципы лечения саркомы Юинга
- Как ставят диагноз?
- Часто задаваемые вопросы
- Лечение саркомы мягких тканей
- Методы диагностики саркомы Юинга
- V. Часто встречающиеся саркомы мягких тканей
- Лечение
- Хирургическое лечение
- 1.Опухоли костей и доброкачественные опухоли костей
В каких органах вырастает остеосаркома и как болезнь расходится по организму?
В основном остеосаркома вырастает в длинных трубчатых костях рук и ног, а именно в участках рядом с суставами (в медицине они называются метафиз костей). Более 50% всех остеосарком – это остеосаркомы вблизи коленного сустава.
Опухоль может охватывать только кости и . Но чаще всего она переходит и на соседние мягкие ткани, например, на соединительные ткани, жировые ткани, мускулы и/или на ткани периферических нервов.
Примерно у 10-20% детей и подростков уже к моменту диагноза чётко видны на снимках. Однако всегда надо исходить из того, что у абсолютно всех детей опухоль уже успела дать мельчайшие метастазы (их называют микрометастазы). И они ушли по кровеносной и лимфатической системе в другие органы. Их не видно на снимках только потому, что они действительно мельчайшего размера. Чаще всего остесаркомы дают метастазы в лёгкие (около 70 %), реже – в кости и другие органы. Но метастазы могут быть одновременно и в лёгких, и в костях.
Очень редко (у менее, чем у 5 % заболевших детей) опухоль с самого начала начинает расти сразу в разных костях. В этом случае говорят о многоочаговой форме болезни.
Местное лечение кожных проявлений ангиосаркомы
Клетки саркомы Капоши реагируют на лучевое воздействие, поэтому дистанционная лучевая терапия или рентгенотерапия активно используются, ограничивает их применение только большая площадь поражения.
Хороший результат достигается при введении внутрь опухолевого узла цитостатиков растительного происхождения — алкалоидов барвинка розового.
В литературе имеются указания на позитивный эффект при локальном использовании ретиноидов, а также ударно-волновой терапии на очаги поражения и даже компрессионного трикотажа при развитии опухоли на фоне лимфатического отёка конечности.
Саркомы мягких тканей лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
1. Общие сведения о происхождении сарком мягких тканей
Мягкими тканями обозначаются все неэпителиальные внескелетные ткани (мышцы, сухожилия, связки и др.), за исключением ретикулоэндотелиальной системы, глии и тканей, поддерживающих специфические органы и внутренности.
В связи с относительно небольшим числом случаев заболевания, разнообразием вариантов и локализаций сарком мягких тканей, определяющих биологическое поведение, клиническое течение и особенности лечения, все пациенты с данной патологией должны концентрироваться в профильных отделениях, занимающихся лечением сарком.
2. Какие бывают формы сарком мягких тканей
Саркомы мягких тканей – собирательное понятие и включают обширную группу злокачественных новообразований, различающихся по своему клиническому течению, прогнозу и методам лечения.
Наиболее часто встречаются:
- липосаркома (из жировой клетчатки);
- лейомиосаркома и рабдомиосаркома (из мышечной ткани);
- синовиальная саркома (из синовиальных оболочек суставов);
- фибросаркома (из фиброзной ткани);
- ангиосаркома (из кровеносных сосудов) и др.
3. Некоторые эпидемиологические аспекты (статистика) сарком мягких тканей
Злокачественные опухоли мягких тканей в структуре онкологической заболеваемости составляют примерно 1 % от всех злокачественных новообразований.
Средний возраст заболевших составляет около 50 лет.
Большинство злокачественных опухолей мягких тканей являются саркомами.
Наиболее часто саркомы развиваются на нижних конечностях (до 40 % случаев).
4. Группы риска и факторы, предрасполагающие к развитию сарком мягких тканей
Большинство сарком возникает спонтанно (без видимых причин). К факторам риска развития заболевания относятся: химические канцерогены (диоксин, гербициды и хлорфенолы и др.), отягощенная наследственность (нейрофиброматоз 1-го типа, синдром Ли-Фраумени, синдром Гарднера и др.).
Саркомы могут развиваться в мягких тканях ранее подверженных облучению. Саркомы могут развиваться у лиц, которым проводится иммуносупрессивная терапия после трансплантации органов (саркома Капоши), а также у взрослых после проведенной в детском возрасте химиотерапии. Относительно редко саркома может развиваться на фоне длительно существующего выраженного хронического лимфатического отека конечности (лимфангиосаркома).
5. Клинические проявления сарком мягких тканей
Обычно саркома характеризуется появлением беспричинной, как правило, безболезненной медленно растущей опухоли (пальпируемого образования на конечностях и др. частях тела).
Общее состояние может оставаться удовлетворительным даже при наличии саркомы больших размеров, поэтому при наличии любой длительно существующей небольшой припухлости, особенно глубоко расположенной, необходимо срочно обратиться к онкологу для уточнения диагноза. Течение саркомы мягких тканей зависит главным образом от ее степени злокачественности.
Саркомы принято делить на высокозлокачественные (низкодифференцированные) и низкозлокачественные (высокодифференцированные).
Высокозлокачественные саркомы характеризуются выраженной склонностью к развитию отдаленных метастазов (печень, легкие и др.) и относительно редким метастазированием в регионарные лимфатические узлы.
Низкозлокачественные саркомы метастазируют реже, но они склонны к упорному местному развитию рецидивов.
6. Как выявляются саркомы мягких тканей
Диагностика саркомы проводится путем осмотра онкологом, применения средств современной медицинской визуализации (ультразвуковое исследование, рентгеновская компьютерная и/или магниторезонансная томография) с последующей биопсией опухоли (трепано — или открытая биопсия). Необходимость других дополнительных методов обследования определяется индивидуально.
Профилактика и раннее выявление сарком мягких тканей
Специфической профилактики сарком мягких тканей нет. С целью раннего выявления сарком, пациенты, входящие в группу риска (нейрофиброматоз 1-го типа, синдром Ли-Фраумени, синдром Гарднера, иммуносупрессивная терапия после трансплантации органов, лимфедема конечности) должны проходить ежегодные контрольные осмотры.
Где и как вырастает саркома Юинга?
В принципе в любой кости может появиться саркома Юинга. Чаще всего опухоль вырастает в тазовых костях, далее по частоте появления следуют длинные трубчатые кости бедра и голени, и затем идут рёбра.
Опухоль может разрастаться и внутри кости, в которой они появилась, и в мягких тканях вокруг кости. В редких случаях саркома Юинга вырастает сразу в мягких тканях , то есть опухоли нет в кости. В этом случае специалисты говорят о внекостной саркоме Юинга (также используется термин экстраоссальная саркома Юинга).
Саркомы Юинга растут быстро и очень рано дают метастазы. Примерно у четверти заболевших детей во время диагностики уже есть , которые видны на снимках. Чаще всего они бывают в лёгких, но их также находят и в костях, и в костном мозге . Кроме этого почти у всех детей есть так называемые микрометастазы. Это такие самые мельчайшие метастазы, которые не способна увидеть никакая визуальная диагностика.
Хирургический метод
Оперативное лечение является основным при большинстве опухолей. Оно может применяться как самостоятельно, так и в комбинации с другими методами лечения. Хирургическое лечение может предприниматься с радикальной, паллиативной и симптоматической целями.
Основными показаниями для радикального хирургического вмешательства являются:
- Локализованный характер опухоли, допускающий техническую возможность ее радикального удаления.
- Сохранение достаточно высокой степени клеточной дифференцировки опухоли. Хирургическое лечение низко и недифференцированных опухолей, рано дающих метастазы, мало эффективно.
- Относительно медленные темпы роста новообразования. Быстрый рост чаще всего говорит, или о низкой дифференцировке опухоли, или о снижении эффективности противоопухолевых систем организма. В этих условиях результаты лечения часто бывают неудовлетворительными.
Главные противопоказания к радикальному хирургическому вмешательству:
- Значительная местная распространенность процесса, исключающая возможность радикального удаления.
- Генерализация опухолевого процесса — наличие отдаленных метастазов неудалимых при оперативном вмешательстве.
- Низкая дифференцировка и быстрые темпы развития опухоли.
- Тяжелая сопутствующая патология.
Радикальное хирургическое лечение злокачественных новообразований предполагает соблюдение следующих онкологических принципов.
- Широкое иссечение органов или тканей, из которых исходит злокачественная опухоль. Обычно радикальным считается тотальное удаление пораженного органа.
- Удаление региональных лимфатических узлов, являющихся областью возможного метастазирования.
- Удаление пораженного органа и региональных лимфоузлов проводятся по возможности единым блоком.
Наряду с радикальными операциями часто проводятся, так называемые, паллиативные операции. К ним относятся удаление основного массива опухоли, или циторедуктивные операции, для того, чтобы с большей эффективностью воздействовать на остатки новообразования путем облучения или химиотерапии.
Лечение саркомы костей
В первую очередь следует рассматривать возможность выполнения органосохранных операций. Главным условием операбельности пациентов является радикальность и абластичность удаления опухоли, что гарантирует отсутствие местного рецидива.
Сотрудники ФГБУ «НМИЦ радиологии» Минздрава России владеют всеми современными методиками органосохранной хирургии опорно – двигательного аппарата:
· Эндопротезирование онкологическим эндопротезом плечевого сустава.
· Эндопротезирование онкологическим эндопротезом тазобедренного сустава.
· Эндопротезирование онкологическим эндопротезом коленного сустава.
· Тотальное эндопротезирование бедренной кости.
· Модульное эндопротезирование вертлужной впадины после удаления опухолей костей таза.
· Эндопротезирование тел позвонков на всех уровнях позвоночного столба.
· Эндопротезирование онкологическим эндопротезом лучезапястного сустава.
· Эндопротезирование онкологическим эндопротезом локтового сустава.
· Реконструкция удаленных фрагментов костей при помощи ауто/аллопластики.
· Резекция костей плечевого пояса (лопатка, ключица).
· Резекции ребер и грудной стенки.
· Использование собственной кости пациента для замещения дефекта после операции.
· Вертебропластика.
· Онкологическое эндопротезирование, металлолстеосинтез.
· Расширенные операции при массивных опухолях плечевого пояса (межлопаточно-грудная ампутация).
При невозможности выполнения органосохранных операций необходимо выполнение калечащих операций в радикальном объеме. Ампутация или экзартикуляция конечности выполняются в следующих случаях:
- обширное первично-множественное распространение опухоли;
- вовлечение в опухолевый процесс магистрального сосудисто-нервного пучка.
- технически исключающий проведение реконструктивно-пластического этапа операции;
- прогрессирование на фоне предоперационной химиотерапии;
- отказ пациента от органосохранной операции;
- жизненные показания к экстренной хирургии – распад опухоли, кровотечения.
Современные принципы лечения саркомы Юинга
Тактика лечения зависит от локализации и стадии опухоли.
Если саркома Юинга является локализованной и резектабельной, основным методом лечения будет радикальное хирургическое удаление опухоли. Но у большинства пациентов, скорее всего, уже имеются метастатические очаги, просто они не выявляются во время обследования. Поэтому лечение всегда начинают с неоадъювантной химиотерапии. Далее проверяют, можно ли удалить опухоль. Если это так, выполняют операцию.
Удаленную опухоль отправляют на гистологическое исследование. Дальнейшее лечение зависит от его результатов:
- При негативном крае резекции (рядом с линией разреза нет опухолевых клеток) назначают адъювантную химиотерапию.
- При позитивном крае резекции (рядом с линией разреза присутствуют опухолевые клетки) назначают химиопрепараты в сочетании с лучевой терапией.
Если после химиотерапии опухоль является нерезектабельной, назначают повторный курс химиотерапии с лучевой терапией. В ряде случаев саркому кости удается удалить после него. Если опухоль по-прежнему нерезектабельна, продолжают химиотерапию с лучевой терапией.
Как ставят диагноз?
Если у ребёнка подозревают саркому мягких тканей, то полное обследование проводят специалисты разного профиля. Во-первых, они должны подтвердить диагноз, действительно ли у ребёнка эта опухоль. Во-вторых, если диагноз подтверждается, они должны сказать, какой конкретный тип опухоли у ребёнка и насколько болезнь успела распространиться по организму.
Вся схема работы специалистов расписана в в протоколах „CWS-Guidance“ и „Cooperativen Weichteilsarkom Studiengruppe“ Общества Детских Онкологов и Гематологов (GPOH). Эта схема работы является обязательной, чтобы оптимально пролечить ребёнка по этим протоколам и дать . Более подробно о руководстве «CWS Guidance» мы расскажем ниже.
Исследования по снимкам
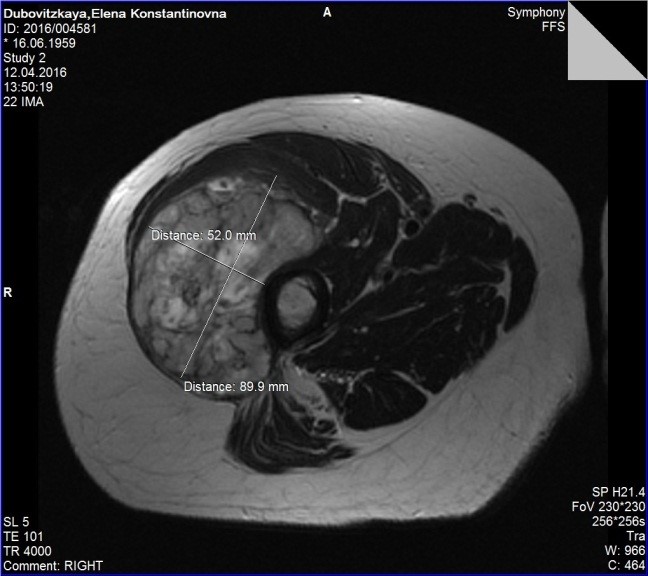
Для диагностики мягкотканной саркомы или более редких мягкотканных опухолей выполняют снимки — например, томография (МРТ). При помощи этого стандартного метода можно точно увидеть, есть ли опухоль; её объём и расположение, обособленность от соседних анатомических структур (внутренних органов, кровеносных сосудов, нервов), а также распространение в костную систему.
Исследования образцов тканей
Для окончательного диагноза в каждом случае необходимо микроскопический () и анализ.
Их делают по той пробе ткани, которую взяли во время операции (биопсия)
Поскольку эти опухоли являются очень редкими, важной является оценка биоптата не только ами той клиники, в которой находится ребёнок, но и дополнительно в референтной лаборатории детской патологии при Детском опухолевом регистре GPOH (Общества Детских Онкологов и Гематологов) в Киле (Германия). Эта лаборатория получает образцы проб тканей из всей Германии, что позволило накопить большой опыт в распознавании опухолей
Кроме того, пробы должны быть обязательно подвергнуты молекулярно-генетическому исследованию. Тем самым диагноз получает дополнительное подтверждение, а опухоль можно охарактеризовать более полно, и эта информация является очень важной для лечения.
Так как для молекулярно-генетического исследования необходимы свежезамороженные образцы ткани опухоли, особенно важно передать биопсийный материал в специализированный центр, обладающий достаточной квалификацией и возможностями для исследования опухолевой ткани. Часть биоптата, не использованная в исследованиях, должна быть оправлена в специальный банк опухолевых тканей, где она может быть использована в научных целях при поиске возможностей улучшения терапии
Информацию о банке опухолевых тканей см. ниже.
Уточнение диагноза и поиск метастазов
Чтобы найти метастазы, делают такие обследования: и (КТ) лёгких, магнитно-резонансная томография черепа, , а также . В зависимости от клинической картины и терапевтической ситуации могут потребоваться дальнейшие дополнительные исследования (например исследование и (ПЭТ).
Исследования и анализы до курса лечения
Чтобы проверить, как работают различные органы, до начала лечения проводят стандартные дополнительные исследования. У детей проверяют, как работает сердце ( -ЭКГ и -ЭхоКГ), как работает мозг ( -ЭЭГ), проверяют слух (), почки и делают разные анализы крови. Если во время лечения наступают какие-то изменения, то их обязательно сравнивают с начальными результатами обследования. В зависимости от этого тактика лечения может корректироваться.
Часто задаваемые вопросы
Как я могу попасть на консультацию к онкологу?В какое время принимают онкологи?В какие часы проводится обследование и лечение?На каком языке проходит консультация?В LISOD лечат детей?Можно, я буду не один/одна на консультации?Как подготовиться к первой консультации?Что нужно знать при обращении в LISOD?Существует ли возможность консультации без пациента, только по документам?Сколько врачей будут наблюдать меня?Как подготовиться к проведению исследований?Существуют ли программы для профилактики возникновения рака?Оформляете ли вы приглашение на консультацию для граждан других стран?В LISOD проводят все виды лечения?
Лечение саркомы мягких тканей
Выбор метода лечения саркомы определяется степенью ее злокачественности, местом расположения и наличием метастазов. Для лечения низкозлокачественных опухолей, лечение преимущественно хирургическое, в остальных случаях используются комбинированные методы, включающие облучение и химиотерапию.
Хирургическое лечение
При хирургическом лечении сарком используются следующие виды операций:
- Широкая местная резекция. Таким способом удаляются низкозлокачественные небольшие новообразования, располагающиеся в коже и подкожной клетчатке.
- Широкое иссечение. При таком вмешательстве саркома удаляется в пределах анатомической зоны, отступая от края новообразования не менее чем на 4-6 см.
- Радикальная органосохраняющая операция. При таком объеме вмешательства удаляется опухоль совместно с мышечными фасциями и неизмененными мышцами, которые отсекаются в месте их прикрепления. При вовлечении в процесс кровеносных сосудов, нервных стволов и костей, производят их резекцию с одномоментной пластикой кожным или кожно-мышечным лоскутом.
- Ампутации или экзартикуляции — удаление конечности или ее вычленение по линии суставной щели. Такие вмешательства проводятся при обширных местно-распространенных высокозлокачественных процессах с вовлечением магистральных кровеносных и нервных стволов на большом протяжении, а также костных структур и мышц.
Во время операции обязательно проводится интраоперационное срочное гистологическое исследование. При наличии злокачественных клеток в краях отсечения и при потенциальной возможности радикального удаления опухоли, выполняют реоперацию.
Лучевая терапия
Лучевая терапия применяется в рамках комбинированного лечения в предоперационном и/или послеоперационном этапе. В первом случае преследуется цель — уменьшение размера саркомы и создание условий для проведения радикального вмешательства. Во втором — уничтожение оставшихся злокачественных клеток. Чтобы воздействие на опухоль было равномерным, используются многопольные методики облучения.
Предоперационная лучевая терапия
При предоперационной ЛТ, границы полей облучения (ПО) должны выходить за размеры ткани опухоли минимум на 3-4 см. Если опухоль имеет большие размеры, производят облучение в пределах 10 см от ее края до достижения суммарной очаговой дозы 45-50Гр. Затем ПО сокращают до размеров новообразования.
Если опухоль располагается на конечности, есть вероятность развития остеолучевого некроза, мышечных контрактур и отеков. Чтобы этого избежать, рекомендуется облучать не более 2/3 окружности конечности, если это возможно. Минимальная толщина необлучаемых тканей в зоне предплечья составляет 2 см, на бедре 4 см, и на голени — 3 см.
Послеоперационная лучевая терапия
Послеоперационная лучевая терапия показана в следующих случаях:
- Высокая степень злокачественности саркомы по данным гистологического исследования.
- Нерадикально проведенная операция — наличие злокачественных клеток в краях отсечения при невозможности проведения реоперации.
- Вскрытие капсулы саркомы во время хирургического вмешательства.
Послеоперационную ЛТ начинают выполнять не позднее, чем через 4 недели после окончания хирургического лечения.
Если предоперацинная ЛТ не выполнялась, поля облучения включают в себя следующие области:
- Ложе опухоли.
- Ткани, которые располагаются на расстоянии 2 см от удаленной опухоли.
- Послеоперационный рубец.
Облучение проводят в суммарной очаговой дозе 60 Гр. Если была проведена нерадикальная операция, дозу увеличивают до 70 Гр. В аналогичном режиме проводят лучевую терапию при невозможности оперативного лечения.
Химиотерапия
Химиотерапия широко используется для лечения высокозлокачественных сарком мягких тканей. Как и при лучевой терапии, ее могут назначать на дооперационном и/или послеоперационном этапе. Неоадъювантная (предоперационная) ХТ призвана воздействовать на очаг опухоли, уничтожать микрометастазы и создать условия для органосохраняющего хирургического лечения. С этой целью проводят 2-3 курса химиотерапии с перерывом в 3-4 недели.
Послеоперационная ХТ может проводиться для уничтожения микрометастазов или уже визуализируемых метастазов. С этой целью выполняют 3-4 курса лечения. При химиотерапевтическом лечении сарком применяют различные комбинации следующих препаратов:
- Доксорубицин.
- Этопозид.
- Винкристин.
- Ифосфамид.
- Дакарбазин.
- Цисплатин и др.
Схема химиотерапии будет определяться морфологическим вариантом опухоли и ее чувствительностью к ранее проводимому лечению.
Методы диагностики саркомы Юинга
Обязательное обследование при подозрении на саркому Юинга включает:
- Рентгенографию костей, пораженных первичной опухолью и метастазами.
- Рентгенографию и компьютерную томографию грудной полости.
- Компьютерную томографию или МРТ всех костей и мягких тканей, пораженных опухолевым процессом.
- Позитронно-эмиссионную томографию (ПЭТ-КТ). Во время этого исследования в организм пациента вводят безопасный радиофармпрепарат, который накапливается в опухолевых очагах и делает их хорошо заметными на снимках, выполненных с помощью специального оборудования.
- Остеосцинтиграфия — исследование обмена веществ в костной ткани с помощью введенных в организм радиофармпрепаратов, которые накапливаются в костях.
Диагноз обязательно подтверждают с помощью биопсии: врач должен получить образец опухолевой ткани и отправить в лабораторию для исследования.
Зачастую прибегают к трепанобиопсии. Эту малотравматичную процедуру проводят под местной анестезией, во время нее в кость вводят специальный инструмент — трепан — в виде трубки с острым краем, напоминающей толстую иглу (отсюда второе название процедуры — толстоигольная биопсия) и, таким образом, получают столбик ткани. Толстоигольную биопсию можно провести под навигацией УЗИ и КТ, это повышает точность забора материала. Но в 20% случаев ткани для исследования может не хватить, и процедуру приходится повторять. Тут играют роль размеры, локализация опухоли, уровень мастерства врача.
Наиболее точную патоморфологическую верификацию диагноза обеспечивает открытая инцизионная биопсия. Ее применяют при сложной локализации опухоли, и если оказалась неэффективна трепанобиопсия. Во время этой процедуры делают разрез и удаляют часто саркомы. Такую операцию должен выполнять опытный хирург-ортопед. Вмешательство должно быть минимально травматичным для пациента, так как значительное повреждение кости грозит патологическим переломом.
Полученный материал исследуют в лаборатории. Проводят гистологическое исследование. Уточнить тип опухоли помогает иммуногистохимия (выявление определенных белков в опухолевой ткани), молекулярно-генетические анализы.
V. Часто встречающиеся саркомы мягких тканей
1. Злокачественная фиброзная гистиоцитома (ЗФГ) является наиболее часто встречающейся саркомой мягких тканей. Возникает в возрастной группе 50—70 лет. Морфологически характеризуется большой клеточностью и плеоморфизмом, имеет очень агрессивное течение. Миксоидный вариант (в настоящее время миксофибросаркома) течет менее агрессивно.
2. Рабдомиосаркома — различают 3 типа: плеоморфная, альвеолярная и эмбриональная. Эмбриональная является наиболее часто встречающимся гистологическим подтипом у детей. Это системное заболевание, и после постановки диагноза лечение начинается с системной химиотерапии, далее — оперативный этап или лучевая терапия для достижения локального контроля с последующей послеоперационной химиотерапией. Плеоморфный вариант обычно возникает во взрослом возрасте, отличается плохим прогнозом и крайне низким процентом излечения.
3. Липосаркома — миксоидная липосаркома является аналогом липосарком 2-й степени злокачественности, характеризуется вялотекущим течением и может метастазировать в мягкие и жировые ткани различных локализаций и брюшную полость. Плеоморфная липосаркома — это опухоль 3-й степени злокачественности (G3), возникает, как правило, на конечностях и метастазирует в легкие.
4. Лейомиосаркома возникает из гладкомышечных клеток, может локализоваться в любой части организма, беря начало из гладкомышечных клеток сосудистой стенки. Наиболее часто возникает в матке или органах ЖКТ. Лейомиосаркомы ЖКТ редко отвечают на химиотерапию, в то время как лейо-миосаркомы матки чувствительны к ифосфамиду с доксорубицином и комбинации гемзара с таксотером. Лейомиосаркомы кожи и подкожно-жировой клетчатки относятся к достаточно доброкачественным опухолям, не метастазируют и лечатся только хирургическим методом.
5. Синовиальная саркома. Гистологически выделяют 2 вида — монофазная и бифазная. Обычно возникает на конечностях, однако может быть также на туловище, брюшной стенке или внутренних органах. Отличается агрессивным ростом и хорошей чувствительностью к химиотерапии. В 1/3 случаев на рентгенограммах обнаруживают кальцинаты.
6. Нейрофибросаркома — злокачественная опухоль оболочек периферических нервов, или злокачественная шваннома. Часто возникает у пациентов с болезнью Реклингаузена. В 50% возникает у больных с нейрофиброматозом.
7. Ангиосаркома — опухоль сосудистого происхождения. Лимфангиосаркомы встречаются редко, часто бывают вторичными после мастэктомии из-за хронического лимфостаза. Гемангиосаркомы могут возникать в любых частях тела, но наиболее часто встречаются в коже и поверхностных мягких тканях головы и шеи.
8. Гемангиоперицитома встречается крайне редко, характеризуется вялотекущим ростом и местным рецидивированием. Гистологически обладает сходством с синовиальной саркомой.
9. Альвеолярная саркома мягких тканей. Клеточная природа происхождения неизвестна. Во взрослом возрасте опухоль наиболее часто выявляется в толще мышц бедра, в детском возрасте, как правило, — в области головы и шеи.
10. Эпителиоидная саркома чаще встречается в виде опухолевого образования дистальных отделов конечностей, исходя из апоневротических структур. Высока частота метастазирования в кожу, ПЖК, жировую ткань, кости и лимфатические узлы. Местные рецидивы обычно возникают выше места предыдущей операции (рис.2).
Лечение
Лечение комплексное. Основной метод лечения оперативный, но довольно широко применяются лучевая терапия (см.), лечение противоопухолевыми средствами (см.). Оперативное вмешательство при С. мягких тканей основано на принципе удаления опухоли в целостном мышечно-фасциальном футляре из здоровых тканей. Операцию проводят под интратрахеальным наркозом (см. Ингаляционный наркоз) с применением миорелаксантов (см.), т. к. невозможность определить истинное распространение опухоли вынуждает использовать широкие оперативные доступы. Оперативное лечение может оказаться эффективным также при наличии солитарных отдаленных метастазов в легких, удаление к-рых в ряде случаев дает длительное излечение.
Известно, что С. мягких тканей слабо чувствительны к действию ионизирующего излучения, однако при лучевой терапии крупное фракционирование дозы излучения способно оказать благоприятное действие, особенно при предоперационном облучении. Выбор метода лечения при С. костей зависит от чувствительности к лучевой терапии. Напр., прирадиорезистентных опухолях конечностей, таких как остеогенная саркома, хондросаркома, фибросаркома (см.), паростальная саркома (см.), злокачественная остеобластокластома (см.), проводят ампутацию (см.) или экзартикуляцию (см.), уровень к-рых устанавливают в зависимости от локализации и протяженности поражения, задач предстоящего протезирования (см.). Оперативное лечение радиочувствительных С. (саркома Юинга, первичная ретикулосаркома кости), как правило, не проводят, применяя комбинированное лучевое и химиотерапевтическое лечение.
За последние годы большое распространение получила химиотерапия сарком мягких тканей. Так, применяя комбинацию имидазол-кар-бокеамида, циклофосфана, винкри-стина, адриамицина, удается добиться объективно регистрируемого положительного результата почти у 50% больных. Полная регрессия опухоли регистрируется только у 15% больных, а случаи длительной ремиссии единичны. Появились сообщения об успешном применении высоких доз метотрексата и адриамицина для лечения С. костей.
Прогноз зависит от стадии заболевания и гистол. формы опухоли.
Профилактика — см. Опухоли, профилактика.
См. также Онкогенез, Опухоли.
Библиография: Даниель-Бек К. В. и К о л о о я к о в А. А. Злокачественные опухоли коши и мягких тканей, М., 1979; Лечение генерализованных форм опухолевых заболеваний, под ред. H. Н. Блохина и Ш. Экхардта, М., 1976; Онкология, под ред. H. Н. Трапезникова и III. Экхардта, М., 1981; Патологоанатомическая диагностика опухолей человека, под ред. Н. А. Краевского и др., М., 1982; П е-терсон Б. Е. Онкология, М., 1980; Трапезников H. Н. и др. Злокачественные опухоли мягких тканей конечностей и туловища, Киев, 1981; Э н-Ц и н г е р Ф. М. и др. Гистологическая классификация • опухолей мягких тканей, пер. с англ., М., 1974; Ashley D. J. В. Evan’s histological appearances of tumours, Edinburgh a. o., 1978; H a j d u S. I. a. H a j d u E. O. Cytopathology of sarcomas and other non-epithelial malignant tumors, Philadelphia a. o., 1976; International classification of diseases for oncology, Geneva, 1976.
Хирургическое лечение
Локальное лечение саркомы Юинга должно быть проведено не позднее 2–3 недель после завершения курса индукционной химиотерапии. В последние 10–15 лет существенно расширились возможности органосохраняющих операций. Вопрос о возможности хирургического вмешательства, его оптимальном виде и объеме обсуждается на врачебном консилиуме с участием онколога, хирурга-ортопеда и других специалистов.
- При саркомах костей конечностей в ряде случаев может быть выполнено органосохраняющее вмешательство. Удаленную костную ткань замещают трансплантатом из других частей тела или искусственным протезом. Если опухоль расположена близко к суставу, выполняют его эндопротезирование. К ампутациям конечностей современные хирурги стараются прибегать только в крайних случаях, когда органосохраняющая операция объективно невозможна.
- При поражении ребер их удаляют вместе с соседними и заменяют искусственными имплантатами. Если имеются резектабельные опухолевые очаги в легких, их также удаляют.
- При саркоме Юинга в костях таза хирургическое вмешательство становится возможным, когда опухоль хорошо отвечает на индукционную химиотерапию. Обычно операцию дополняют лучевой терапией. В некоторых случаях удается удалить только пораженную кость и заменить ее имплантатом. Иногда, при обширных процессах, приходится удалять кости таза вместе с прикрепляющейся к ним нижней конечностью. В других случаях предпочтительным методом локального лечения является лучевая терапия.
- Поражения позвоночного столба очень сложно лечить хирургически. Большинству пациентов показана лучевая терапия. Если операцию удается выполнить, обычно ее дополняют облучением.
Во время операции важно удалить всю опухоль вместе с окружающими тканями. Удаленный материал отправляют на биопсию
Важно оценить край резекции — выяснить, есть ли опухолевые клетки рядом с линией разреза:
- Негативный край резекции (рядом с линией разреза нет опухолевых клеток) означает, что опухоль удалена полностью.
- Позитивный край резекции (рядом с линией разреза обнаружены опухолевые клетки) означает, что рядом с местом, где находилась саркома, могла остаться опухолевая ткань, которая приведет к рецидиву. В таких случаях показана лучевая терапия и химиотерапия в течение нескольких месяцев.
1.Опухоли костей и доброкачественные опухоли костей
Опухоль костей развивается тогда, когда клетки костной ткани начинают бесконтрольно делиться, образуя массу ткани. Большинство опухолей костей являются доброкачественными, т.е. это не рак и опухоль не распространяется. Тем не менее, даже доброкачественные опухоли могут ослабить кости и привести к переломам и другим проблемам. Рак кости опасен еще больше – он разрушает нормальную костную ткань и может давать метастазы, т.е. распространяться на другие части тела.
Доброкачественные опухоли костей
Доброкачественные опухоли костей встречаются чаще, чем злокачественные опухоли костей. Вот несколько самых распространенных типов доброкачественных опухолей костей:
- Остеохондрома – эта опухоль костей встречается чаще всего, причем обычно у людей в возрасте до 20 лет.
- Гигантоклеточная опухоль – это доброкачественная опухоль, обычно поражающая кости ног. Злокачественный тип этой опухоли встречается редко.
- Остеоид-остеома – опухоль, которая чаще начинается в длинных костях скелета, как правило у молодых людей в возрасте около 20 лет.
- Остеобластома — опухоль, локализованная в позвоночнике и длинных костях, в основном у молодых людей.
- Хрящевая опухоль обычно появляется в костях рук и ног. Часто этот тип опухоли не дает никаких характерных симптомов.