Остеосаркома (краткая информация)
Содержание:
Online-консультации врачей
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация диетолога-нутрициониста |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация проктолога |
| Консультация гомеопата |
| Консультация гинеколога |
| Консультация иммунолога |
| Консультация детского невролога |
| Консультация анестезиолога |
| Консультация специалиста по лазерной косметологии |
| Консультация ортопеда-травматолога |
| Консультация педиатра |
| Консультация сурдолога (аудиолога) |
| Консультация кардиолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Уход
Полная радикальная хирургическая резекция рака единым блоком является методом выбора при остеосаркоме. Хотя около 90% пациентов могут перенести операцию по спасению конечностей , осложнения, особенно инфекция, расшатывание протеза и несращение или местный рецидив опухоли, могут вызвать необходимость в дальнейшей операции или ампутации.
Мифамуртид используется после операции по удалению опухоли и вместе с химиотерапией для уничтожения оставшихся раковых клеток, чтобы снизить риск рецидива рака. Также существует возможность ротационной пластики после удаления опухоли.
Пациентов с остеосаркомой лучше всего лечить у онколога-онколога и онколога-ортопеда, имеющего опыт лечения сарком. В настоящее время стандартным лечением является неоадъювантная химиотерапия (химиотерапия перед операцией) с последующей хирургической резекцией. Процент некроза опухолевых клеток (гибель клеток), наблюдаемый в опухоли после операции, дает представление о прогнозе, а также позволяет онкологу узнать, следует ли изменить режим химиотерапии после операции.
Стандартная терапия представляет собой комбинацию ортопедической хирургии по спасению конечностей, когда это возможно (или ампутации в некоторых случаях), и комбинацию высоких доз метотрексата с спасением лейковорина , внутриартериального цисплатина , адриамицина , ифосфамида с месной , BCD ( блеомицин , циклофосфамид , дактиномицин). ), этопозид и мурамилтрипептид. Может использоваться ротационная пластика . Ифосфамид можно использовать в качестве адъювантного лечения, если скорость некроза низкая.
Несмотря на успех химиотерапии остеосаркомы, у нее один из самых низких показателей выживаемости при онкологических заболеваниях у детей. Лучшая зарегистрированная 10-летняя выживаемость составляет 92%; Используемый протокол представляет собой агрессивный внутриартериальный режим, который индивидуализирует терапию на основе артериографического ответа. Трехлетняя выживаемость без событий колеблется от 50% до 75%, а пятилетняя выживаемость колеблется от 60% до 85 +% в некоторых исследованиях. В целом 65–70% пациентов, пролеченных пять лет назад, будут живы сегодня. Эти показатели выживаемости являются средними и сильно различаются в зависимости от индивидуальной скорости некроза.
Филгращу или Pegfilgrastim помощи с клеточными белыми кровяными подсчетами и нейтрофильными пунктами. При анемии помогают переливание крови и эпоэтин альфа . Вычислительный анализ на панели клеточных линий остеосаркомы выявил новые общие и специфические терапевтические мишени (протеомные и генетические) при остеосаркоме, в то время как фенотипы показали повышенную роль микроокружения опухоли.
Диагностика рака костей
Ведущим методом диагностики рака костей является рентгенологическое исследование.
Наиболее значимыми рентгенологическими признаками злокачественной опухоли являются:
- наличие очага разрушения (деструкции) кости;
- наличие периостальной реакции в виде характерного козырька, длинных нитеобразных спикул, расположенных перпендикулярно по отношению к кости, появление рядом с пораженной костью, а также мягкотканного компонента с участками обызвествления.
Методы обследования перед назначением лечения
Диагноз сарком костей устанавливаются на основании данных морфологического исследования фрагмента опухоли, полученного путем биопсии и рентгенологического исследования.
Биопсия опухоли может быть выполнена путем трепанобиопсии (взятие материала опухоли с использованием толстой иглы, в том числе под рентгенологическим контролем) или открытой биопсии.
Обязательным является выполнение рентгенографии всей пораженной кости, а также КТ или МРТ. Эти исследования могут повторяться в процессе химиотерапии для оценки ее эффективности.
Для уточнения распространенности опухоли и выработки оптимальной тактики лечения проводится инструментальное обследование:
- КТ органов грудной клетки;
- ультразвуковое исследование органов брюшной полости;
- остеосцинтиграфия;
- биопсия костного мозга (при саркоме Юинга).
Виды
- Лейомиосаркома матки. Проявляется узловыми образованиями в тканях тела матки, при их близком расположении к эндометрию возможны ациклические кровотечения. Чаще возникает у женщин в пре- и менопаузе.
- Лейомиосаркома вульвы. Характеризуется возникновением быстрорастущего узла в толще ткани наружных половых органов. В основном страдают женщины репродуктивного возраста.
- Лейомиосаркома мошонки. Первыми симптомами является наличие уплотнений в тканях мошонки. Они безболезненные и подвижные. По мере роста опухоли присоединяются болезненные ощущения, кожа над опухолью изъязвляется и начинает кровоточить.
- Лейомиосаркома кожи — развивается из мышц потовых желез и мышц, приподнимающих волос. Имеет вид синюшной, красноватой или желтоватой бляшки, поверхность которой может изъязвляться и кровоточить.
- Лейомиосаркомы органов ЖКТ. Заболевание проявляется диспепсическими явлениями (тошнота, вздутие живота, потеря аппетита), снижение веса, боли в животе. Могут быть признаки кишечной непроходимости и желудочно-кишечные кровотечения.
- Лейомиосаркомы мочевого пузыря. К первым симптомам относят нарушение мочеиспускания и появление в моче примесей крови. По мере прогрессирования процесса присоединяются болевые ощущения, а кровотечения становятся настолько интенсивными, что кровяные сгустки могут обтурировать уретру, приводя к задержке мочи.
- Лейомиосаркомы забрюшинного пространства. Проявляются болевым синдромом, который развивается на фоне сдавления различных тканей, в том числе спинномозговых корешков. Также могут быть признаки ишемии органов и конечностей из-за прорастания саркомы в сосуды.
VI. Диагностика
Симптомы и проявление болезни
Симптомы саркомы мягких тканей, которые расположены поверхностно, проявляются:
• растущим отеком в сопровождении сильных болей;
• недостаточностью и нарушением функциональной работы органа из-за растущей опухоли;
• утратой двигательной функции (передвижения) при образовании мягких тканей и/или костей конечностей;
• патологическими костными переломами.
Признаки глазничных онкологических узлов характерны выбуханием кнаружи глазных яблок без ощущения боли. Но при отеке век и местном сдавливании появляется боль, нарушается зрение.
Если саркома мягких тканей выявлена рядом с носом, симптомы проявляются в виде заложенности носа, который не проходит на протяжении длительного периода. Если на фоне болевых ощущений нарушается общее самочувствие, пассаж мочи, появились запоры, у женщин — вагинальные кровотечения, определяется кровь в моче, тогда подозревается мышечная саркома половых органов и путей, выводящих мочу.
Иногда только по снимкам замечают онкологическое образование в органах, при пальпации или при заметном выпирании опухолевой массы, поскольку симптомы отсутствуют. Саркома мышц у основания черепа повреждает черепно-мозговые нервы и их функциональное предназначение. Больные часто жалуются на двоение предметов, паралич лицевого нерва.
При прорастании опухоли в ткани:
• повышается температура тела;
• появляется слабость и беспричинно снижается масса тела;
• нарушается кровообращение, проявляются признаки гангрены или профузных кровотечений за счет сдавливания или прорастания сосудов;
• конечности слабеют и сильно болят в связи с повреждением и сдавливанием нервов;
• появляются трудности с проглатыванием пищи и дыханием за счет сдавливания мускулатуры шеи и органов средостения;
• рядом с опухолью увеличиваются лимфатические узлы.
Диагностика сарком мягких тканей должна проводиться без промедлений. При осмотре кожи обнаруживают бугристый округлый желтоватый или серый узел. Он может иметь разную плотность и консистенцию. Мягкие узлы бывают при липосаркомах, плотные – при фибросаркомах, желеобразные образования – при миксомах.
На ранних этапах развития, на образованиях отсутствует капсула, но при росте они раздвигают вокруг себя ткани. При их сдавливании образуется ложная капсула, которую можно пропальпировать. Если опухоль развивается глубоко в мышцах, то визуально она незаметна, и обнаружить ее трудно. В этих случаях проводят цитологическое исследование проб, полученных при биопсии, а также смывов жидкостей.
Позитронной эмиссионной томографией (ПЭТ) с использованием радиоактивной глюкозы уточняется распространение онкопроцесса по организму. Также проводят:
• рентгенографическое исследование ткани костей, суставов, чтобы обнаружить метастазы или исключить их;
• УЗИ мягких тканей или органов внутри грудины и брюшины;
• КТ костных онкоузлов;
• МРТ/КТ мягкотканевых опухолей (рис.3 и 4);
• ультразвук или томографию;
• ангиографию с применением контрастного вещества, определяющего скопление сосудов в эпицентре опухоли, нарушение кровообращения ниже опухоли;
• анализ крови на онкомаркер на саркому мягких тканей.
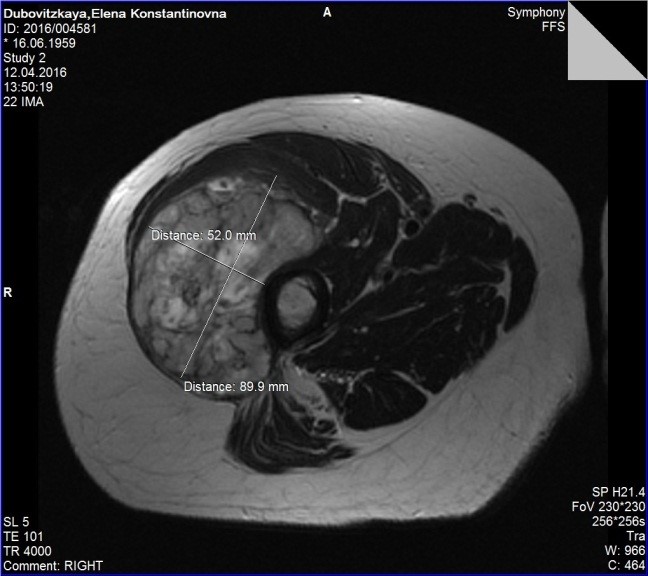
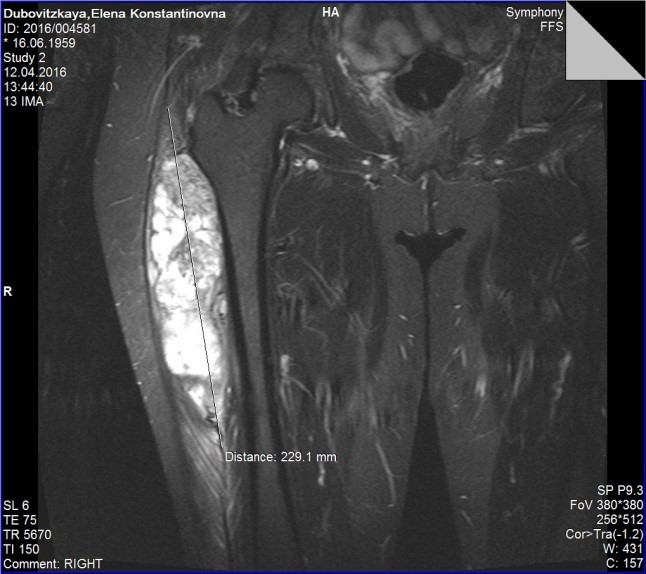
Рис. 3. МРТ картина саркомы мягких тканей правого бедра
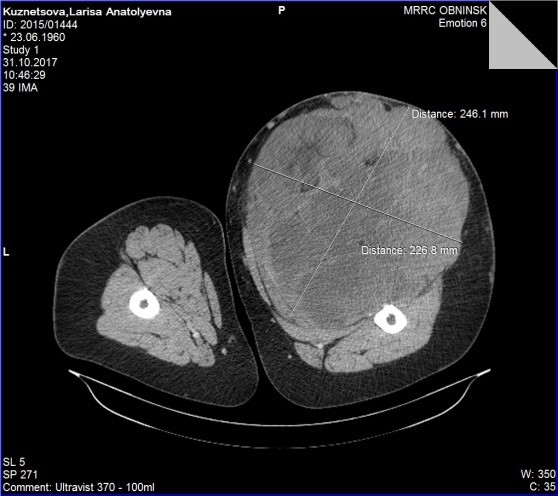
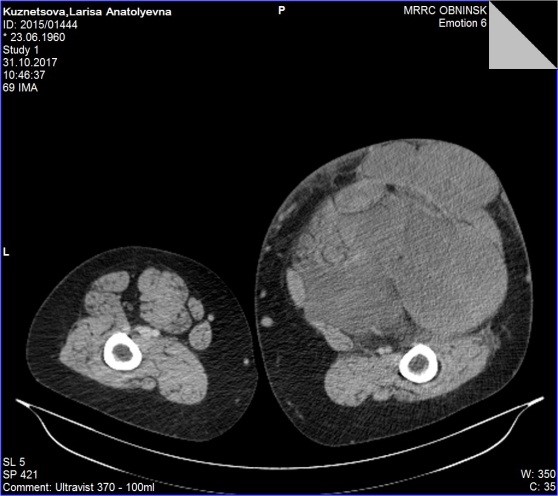
Рис. 4. КТ картина саркомы мягких тканей правого бедра
Иммуногистохимический анализ выполняют при использовании таких маркеров, как: цитоспецифические (актин саркомерный и гладкомышечный), тканеспецифические (белок промежуточного филамента, коллаген, ламинин), маркеры пролиферации (ядерный белок клеток — PCNA, Ki67).
Также используются маркеры гормонов, ферментов, вирусных агентов.
Радиоизотопные методы диагностики эффективны для глубоко расположенных сарком в клеточном пространстве или полостях. Опухолевыми клетками активно поглощается радиоактивная глюкоза и тогда ее легко определить. Биопсия позволяет исследовать образец пораженной ткани под микроскопом, уточнить вид и низкую, промежуточную или высокую степень злокачественности
Лечение
Применяют оперативное лечение, лучевую терапию, назначают противоопухолевые средства. Выбор метода лечения зависит от общего состояния больного, локализации и распространенности опухолевого процесса. Ведущим методом является оперативное удаление первичного опухолевого очага путем ампутации в пределах здоровых тканей или экзартикуляции конечности.
По поводу О. с. дистального отдела бедренной кости в ряде случаев возможна подвертельная ампутация бедра. При поражении проксимального отдела плечевой кости производят межлопаточно-грудную ампутацию. После удаления первичного очага рекомендуют начинать профилактическую химиотерапию, направленную на подавление клинически не определяемых метастазов. Выявленная чувствительность метастазов О. с. к адриамицину и высоким дозам метотрексата послужила основанием для применения их в профилактических целях. H. Н. Трапезников (1977), Теффт (М. Tefft) с соавт. (1977), Увос (A. G. Huvos) с соавт. (1977) рекомендуют проводить прерывистые курсы химиотерапии на протяжении одного-двух лет. Противоопухолевые средства используют также при генерализованных формах опухоли. Активно разрабатываются вопросы лечения ее метастазов в легкие. По данным Кортеса (Е. P. Cortes) с соавт. (1972, 1975), наметились благоприятные перспективы при применении противоопухолевого антибиотика адриамицина. Розен (G. Rosen) с соавт. (1974) отметили регрессию выявленных с помощью рентгенол. исследования метастазов опухоли при применении комбинации винкристина, адриамицина, метотрексата; опубликованы положительные результаты при использовании высоких доз метотрексата.
Применение лучевой терапии как самостоятельного метода лечения ограничено из-за низкой радиочувствительности О. с. Проводят лучевую терапию как составную часть комбинированного лечения, а также с паллиативной целью, напр, в случае отказа от оперативного лечения. При этом уменьшаются боли и сокращается мягкотканная часть опухоли. Гамма-терапия (см.) в суммарной дозе 7000—9000 рад (70— 90 Гр) за 7—8 нед. приводит к наиболее благоприятным результатам. Сразу же после завершения курса лучевой терапии или через 4—6 мес. производят операцию.
Прогноз неблагоприятный, особенно у детей в возрасте до 10 лет. По данным Потдара (G. G. Potdar, 1970), Макоув (R. С. Marco ve) с соавт. (1970), более 5 лет живут от 10 до 22% больных. По данным Сатоу (W. W. Sutow, 1975), Яффе (N. Jaffe) с соавт. (1976), использование профилактической химиотерапии после радикальной операции отдаляет время появления метастазов при О. с. у 50—65% больных на 18 мес., в то время как после оперативного лечения без профилактической химиотерапии к этому времени у 95% больных выявляются метастазы.
См. также Кость, патология; Саркома.
Библиография: Виноградова Т. П. Опухоли костей, с. 150, М., 1973; Волков М. В. Болезни костей у детей, с. 152, М., 1974; Габуния Р. И. и др. Сравнительные данные радиоизотопного и рентгенологических методов исследования при некоторых опухолях остеогенной группы, Вопр, онкол., т. 23, № 2, с. 25, 1977, библиогр.; Лагунова И. Г. Опухоли скелета, М., 1962; Маннаков И. С. и Цыб А. Ф. Ангиография в дифференциальной диагностике опухолей костей, Вестн, рентгенол. и радиол., № 3, с. 3, 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1 — 2, М., 1964; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 380, М., 1976; Трапезников H. Н. и Ерёмина Л. А. Роль химиотерапии в комплексном лечении злокачественных опухолей костей, Тер. арх., т. 49, № 8, с. 15, 1977; Cope land М. М. Primary malignant tumors of bone, Cancer, v. 20, p. 738, 1967; Cortes E. P. a.o. Adriamycin (NSC-123127) in 87 patients with osteosarcoma, Cancer Chemother. Rep., v. 6, pt 3, p. 305, 1975; Dahl in D. C. a. Coventry М. B. Osteogenic sarcoma, J. Bone Jt Surg., v. 49-A, p. 101, 1967; G e s c h i c-terC. F. a. Copeland M. M. Tumors of bone, Philadelphia, 1949; J af-f e N. a. F r e i E. Osteogenic sarc@ma, CA (N. Y.), v. 6, p. 351, 1976; Lichtenstein L. Bone tumors, p. 220, St Louis, 1977; M a r c o v e R. C. a. o. Osteogenic sarcoma under the age of twenty-one, J. Bone Jt Surg., v. 52-A, p. 411, 1970; Pratt C. a.o. Adjuvant multiple drug chemotherapy for osteosarcoma of the extremity, Cancer, v. 39, p. 51, 1977; R o-s e n G. a. o. High-dose methotrexate with citrovorum factor rescue and adriamycin in childhood osteogenic sarcoma, ibid., v. 33, p. 1151,1974; Tef f t IVI., C h a-b o r a Б.М. a. Rosen G. Radiation in bone sarcomas, ibid., v. 39, suppl., p. 806, 1977.
Классификации
Существует несколько классификаций рабдомиосарком. Наиболее полную информацию о характере и распространенности процесса имеет международная ТNM-классификация:
-
Т — описание первичной опухоли
- Тх — недостаточно данных для оценки злокачественного новообразования
- Т1 — опухоль не более 5 см в любом из измерений; Т1а — расположена поверхностно, Т1b — находится глубоко в толще здоровых тканей;
- Т2 — рабдомиосаркома более 5 см в наибольшем измерении; подгруппы Т2а и Т2b имеют схожие критерии;
-
N — регионарные (расположенные вблизи от опухоли) лимфоузлы
- Nx — недостаточно лабораторно-инструментальных данных для оценки поражения лимфатических узлов;
- N0 — нет метастазов в регионарных лимфоузлах;
- N1 — есть признаки метастазирования в один или более лимфатический узел;
-
M — отдаленные метастазы в другие системы органов
- Mx — нет данных об отдаленном метастазировании;
- M0 — отдаленный метастатический процесс отсутствует;
- M1 — выявлены отдаленные метастазы.
Еще одна классификация рабдомиосарком — клиническая. Она учитывает степень распространенности злокачественного новообразования и возможность хирургического лечения. Клиническая классификация подразделяет всех пациентов с рабдомиосаркомами на 4 группы:
- 1 группа — злокачественный процесс полностью локализован, регионарные или отдаленные метастазы отсутствуют, опухоль поддается хирургическому иссечению;
- 2 группа — рабдомиосаркома имеет локализованный рост, но не подлежит полному удалению по результатам гистологического исследования (по краю иссечения опухоли имеются атипичные клетки), имеются метастазы в регионарных лимфатических узлах;
- 3 группа — полное удаление опухоли невозможно, что определяется невооруженным глазом (например, врастание в крупные сосуды и нервы), признаки отдаленного метастазирования отсутствуют;
- 4 группа — хирургическое лечение невозможно или не принесет положительного результата, имеются отдаленные метастазы.
В зависимости от степени дифференцировки и зрелости клеток, составляющих опухоль, выделяют два типа рабдомиосарком: высоко- и низкодифференцированные. Первый тип опухолей, как правило, имеет более благоприятный прогноз. В то же время, рабдомиосаркомы с низкой степенью дифференцировки отличаются крайне агрессивным течением и быстро дают метастазы в регионарные лимфатические узлы и другие органы.
Оценка злокачественности проводится врачом-патоморфологом во время гистологического исследования по специальной классификации Grade. Она отражает степень визуальной схожести опухоли с нормальной поперечно-полосатой мускулатурой. Чем меньше клетки злокачественного новообразования похожи на мышечные, тем ниже дифференцировка и выше злокачественность рабдомиосаркомы. Высокодифференцированными считаются опухоли Grade 1, все остальные относятся к саркомам средней или низкой степени зрелости.
Важное клиническое значение имеет разделение рабдомиосарком области головы и шеи на две группы: параменингеальные и непараменингеальные. К первому типу относятся злокачественные опухоли, локализованные в полости носа, уха или носоглотки, а также в крылонебной или подвисочной ямке, ко второму типу — все остальные
Клиническая картина
Саркома Юинга и примитивные нейроэктодермальные опухоли могут развиваться в любых костях, поражая и мягкие окружающие ткани. Практически половина сарком Юинга затрагивает нижние конечности и тазовую область. Часто в патологический процесс вовлекаются и кости верхних конечностей. ПНЭО чаще всего поражают кости и мягкие ткани грудной клетки, легкие, органы средостения и плевру.
Основным признаком патологии является болевой синдром. Сначала боль слабо выражена, может самопроизвольно ослабевать или даже исчезать на некоторое время. Но по мере развития онкологического процесса боль прогрессирует и становится более ощутимой. Все пациенты с костной саркомой отмечают отечность в области развития опухолевого процесса. Припухлость постепенно захватывает окружающие суставные поверхности, провоцируя нарушение подвижности сустава и конечности в целом.
Во время пальпации зона отека болезненная, отличается выраженной гиперемией, увеличением сосудистого рисунка и пастозностью, горячая на ощупь. Наблюдается умеренное увеличение лимфатических узлов. Если опухоль развивается в области таза, то могут возникать нарушения функционирования внутренних органов этой зоны (недержание кала, мочи, параличи). Боль склонна усиливаться в ночное время суток, часто она не поддается купированию традиционными методами. При увеличении опухолевых клеток повышается нагрузка на кости, вследствие чего могут возникать переломы.
Часть пациентов на момент выявления болезни отмечает признаки интоксикации: больные жалуются на слабость, снижение массы тела, незначительное повышение температуры тела. Опухоли этого семейства склонны очень быстро давать метастазы в легкие, костный мозг, кости.
Многие пациенты не обращаются за медицинской помощью при появлении боли и отечности, так как относят эти симптомы к незначительному воспалению, развивающемуся после травмы или перенесенного заболевания. Из-за поздней диагностики опухоли до принятия эффективных лечебных мероприятий уже развивается выраженное метастазирование, в результате которого лечение саркомы Юинга и ПНЭО часто бывает малоэффективным
Крайне важно своевременно обращаться к докторам, как только возникают ранние признаки патологии
Саркомы необходимо лечить только в специализированных клиниках, обладающим современным диагностическим оборудованием и опытом ведения пациентов с подобными заболеваниями. Современная медицина, увы, несовершенна, многие доктора некомпетентны, а промедление в данном случае просто недопустимо. Пациенты с саркомами нуждаются в лечении у настоящих профессионалов.
Самое важное — диагностика и своевременное лечение. Настаивайте на прохождении обследования, даже если доктор не видит в этом необходимости
Пациент — активный участник лечебного процесса. Многие специалисты уже давно признали этот факт и с успехом внедряют его в свою современную практику.
Симптомы
Клинические проявления рабдомиосаркомы зависят от нескольких факторов:
- локализация опухоли;
- размеры и степень распространенности процессов;
- возраст пациента.
На ранних стадиях заболевание не имеет каких-либо признаков. Характерные клинические симптомы появляются при росте рабдомиосаркомы, когда ее можно обнаружить невооруженным глазом или она начинает сдавливать окружающие здоровые ткани.
Наиболее частой причиной обращения за медицинской помощью становится появление одиночной безболезненной опухоли на теле. Типичная локализация рабдомиосаркомы — лицо и шея, передняя и задняя поверхность бедра, область икроножных мышц, верхняя и средняя треть руки. Примерно у 2/3 пациентов факт наличия прощупываемой опухоли является первым и единственным симптомом заболевания.
При внимательном ощупывании можно определить следующие признаки злокачественного новообразования:
- округлая или овальная форма;
- упруго- или плотноэластическая консистенция;
- ровная поверхность;
- четкие контуры;
- несмещаемость;
- безболезненность при пальпации (прощупывании).
При поверхностной локализации рабдомиосаркомы в мышцах конечности возможно небольшое ее смещение под пальцами в поперечном направлении в обе стороны. При сокращении мускулатуры опухоль становится полностью неподвижной. В случае межмышечного расположения злокачественного новообразования ощупывание возможно только при полном расслаблении конечности, при сокращении мышц рабдомиосаркома теряет свои очертания.
На начальных стадиях кожа над пораженной областью не изменена. В дальнейшем появляется местное повышение температуры, незначительное покраснение и отечность. С ростом рабдомиосаркомы кожа над ней истончается, приобретает восковой блеск и имеет выраженный сосудистый рисунок. На поздних стадиях она может приобретать багрово-синюшный оттенок. При прорастании злокачественного новообразования в подкожно-жировую клетчатку и кожу или распаде опухоли может наблюдаться изъязвление кожных покровов, кровоточивость, незаживляемость ран.
При прогрессировании заболевания у части пациентов также появляются жалобы на боль или нарушение функции пораженной части тела. Это связано со сдавлением или врастанием в сосудисто-нервные пучки, прорастанием в капсулу сустава или надкостницу.
В случае локализации опухоли в области ЛОР-органов могут появиться неспецифические симптомы в виде заложенности в ушах, затруднения носового дыхания, необильных носовых кровотечений и других. Часто поражение ЛОР-органов расценивается как инфекционное или аллергическое заболевание, что приводит к позднему выявлению злокачественного процесса.
На поздних стадиях рабдомиосаркомы появляются симптомы раковой интоксикации. Они обусловлены ростом опухоли, метастазированием в органы и попаданием продуктов ее распада в кровь. Среди клинических проявлений раковой интоксикации — снижение веса вплоть до истощения, слабость, потеря аппетита, расстройство работы желудочно-кишечного тракта, анемия.