Онкологические заболевания кожи и мягких тканей
Содержание:
- Базалиома (базально-клеточный рак)
- Симптомы опухолей слюнных желез
- Основные виды и симптомы рака кожи
- Симптомы рака кожи
- Виды родинок на теле и причины их появления
- Что такое рак молочной железы 2 стадии?
- Ведущие врачи
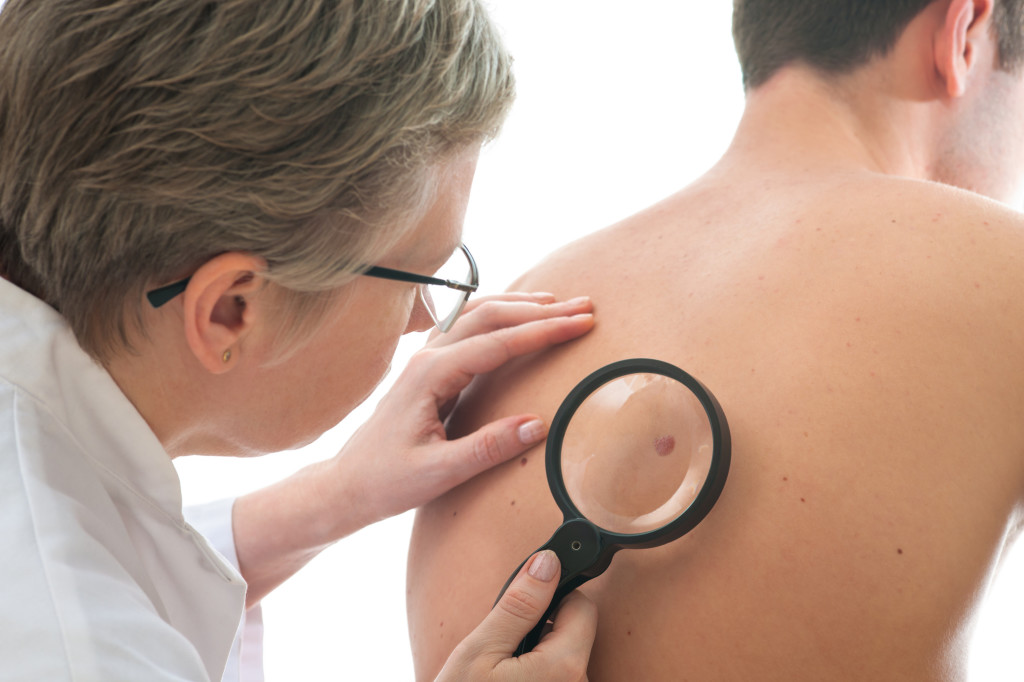
- Как начинается рак кожи
- Техника проведения исследования
- Профилактика
- Лечение опухолей ЖКТ
- 1.Опухоли костей и доброкачественные опухоли костей
- Разновидности родинок
- Виды рентгенографии
- Можно выявить рак на ранней стадии?
Базалиома (базально-клеточный рак)
Базалиома
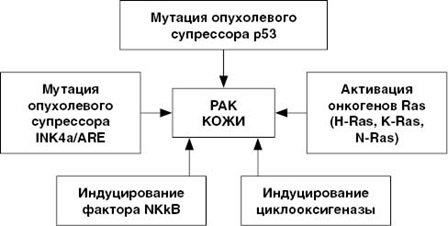
Базалиома формируется из базального слоя эпителия кожи, чаще всего у людей старше 60 лет. Опухоль отличается самым медленным развитием и хорошим прогнозом. Локализуется обычно на лице – на крыльях носа, переносице, верхней губе, висках, над бровями, в области носогубного треугольника, может появляться на шее и ушах.
На начальной стадии новообразование обычно не более 2 см, легко травмируется и кровоточит.


В зависимости от вида базилиомы и состояния пациента подбирается индивидуальное лечение.
- Самым эффективным считается операция — хирург иссекает новообразование и 4-6 мм здоровой ткани по периметру, накладывает на рану швы, а удаленные ткани направляет на гистологическое исследование в лабораторию.
- Кюретаж с электрокоагуляцией — сначала хирург удаляет базалиому кюреткой, а затем прижигает рану электрокоагулятором.
- В амбулаторных условиях базалеому удаляют при помощи жидкого азота — такой способ подходит на начальной стадии рак, однако такой способ лечения исключает гистологическое исследование.
- Лучевая терапия дает высокие результаты, по статистике ее эффективность составляет около 90%. Такое лечение чаще всего рекомендуется пожилым пациентам, при расположении базалеомы на лице и высоком риске рецидива заболевания при выборе хирургического варианта терапии.
- Разрушение опухоли с помощью лазера — эффективный, в том числе с эстетической точки зрения, вариант лечения при поверхностных формах рака и базалеомах небольшого размера.
- Возможна и химиотерапия — лечение поверхностных форм рака с помощью местных препаратов в виде мази.
Выбрать максимально эффективный и безопасный способ лечения базалеомы помогут специалисты МеланомаЮнит!
Симптомы опухолей слюнных желез
Доброкачественные опухоли
Из доброкачественных опухолей слюнной железы чаще всего встречается смешанная опухоль, или полиморфная аденома. В основном она располагается в околоушной железе, хотя может поразить и подъязычную, поднижнечелюстную и малые железы в щечной области. Растет опухоль очень медленно, несколько лет, и за долгий срок вполне может достигнуть значительных размеров, став причиной асимметрии лица. Боли при полиморфной аденоме не бывает, парез лицевого нерва отсутствует. В 6% случаев есть вероятность малингизации аденомы, а после удаления она иногда рецидивирует.
Еще одна доброкачественная опухоль – это мономорфная аденома, чаще всего локализующаяся не в самих слюнных железах, а в их выводных протоках. Клинически она протекает как полиморфная аденома.
Из эпителиальных опухолей еще встречаются аденолимфомы, поражающие обычно околоушную слюнную железу и непременно сопровождающиеся реактивным воспалением.
Иногда в слюнных железах развиваются не эпителиальные, а соединительнотканные опухоли, однако это случается намного реже. В детстве это в основном ангиомы: гемангиомы и лимфангиомы. В любом возрасте встречаются липомы и невриномы. Неврогенные опухоли обычно развиваются в околоушных слюнных железах, так как они исходят из ветвей лицевых нервов.
Опухоль слюнной железы
Если опухоль принадлежит к глоточному отростку околоушной железы, то возможен тризм, оталгия и дисфагия.
Промежуточные опухоли
Ацинозноклеточные, мукоэпителиальные (мукоэпидермоидные) опухоли и цилиндромы характеризуются местно-деструирующим инфильтративным ростом, так что их относят к промежуточным новообразованиям. Из них цилиндромы обычно поражают малые слюнные железы, а остальные – околоушные слюнные железы.
Обычно промежуточные опухоли развиваются не слишком быстро, однако при определенных обстоятельствах приобретают все черты злокачественных опухолей, в том числе ускоренный рост, склонность к частым рецидивам и метастазирование в кости и легкие.
Злокачественные опухоли
Такие опухоли могут возникать первично, а могут развиваться их промежуточных и доброкачественных опухолей слюнных желез.
Злокачественные опухоли слюнных желез представлены саркомами и карциномами. Для них характерно очень быстрое увеличение в размерах и инфильтрация в расположенные рядом мягкие ткани (мышцы, слизистую и кожу). Иногда кожа над пораженной железой изъязвляется или краснеет. Для злокачественных опухолей характерен парез лицевого нерва, боли, отдаленные метастазы, увеличенные регионарные лимфоузлы и контрактура жевательных мышц.
Основные виды и симптомы рака кожи
1. Плоскоклеточный рак, или рак поверхности кожи. Такой вид раковых опухолей проявляется довольно часто. Это не агрессивная форма болезни, потому что развивается медленно и длительно. Больной может вовремя и на ранней стадии обнаружить заболевание. Признаки и симптомы этой формы рака кожи:
- Появление на поверхности небольших пятен желтого или серого цвета. Возможно появление безболезненных блестящих бляшек;
- Человек на ранней стадии болезни не испытывает особого дискомфорта и болезненных ощущений;
- Затем может появиться зуд и легкое покраснение;
- Постепенно бляшки могут зарубцовываться, а пятна исчезать. Но через некоторое время появляться в других местах;
- Ощупывая воспаленное место, можно ощутить небольшое уплотнение.
2. Базальноклеточное проявление рака кожи отличается от поверхностного более глубоким проникновением в ткани:
- На коже образуются круглые или бесформенные язвы;
- Распространяются быстро на различные органы;
- Проникают глубоко в кожные покровы, иногда мокнут и гниют;
- Пигментная форма более ярко выражена. Пятна темного цвета и больших размеров.
3. Папиллярный или грибковый рак кожи:
- На поверхности кожного покрова образуются небольшие наросты;
- Цвет нароста не меняется, он такой же, как цвет кожи;
- Если такой нарост обрывается или отсоединяется от поверхности, то место может начать кровоточить.
4. Одним из более опасных проявлений рака кожи является меланома. Это наиболее агрессивная форма раковой болезни кожи. Метастазы при этом заболевании распространяются очень быстро и в короткое время, поражая обширные участки и различные места. Пигментные пятна на коже человека провоцируют возникновение меланомы. Родинки, которые начинают разрастаться или менять цвет, так же способствуют возникновению раковых опухолей. Первые симптомы рака кожи при меланоме более заметны, чем остальные формы заболевания.
- Пигментные пятна на коже увеличиваются в размерах. Родинки, которые долгое время не беспокоили человека, становятся заметны, и тоже начинают расти;
- Постепенно, такие новообразования становятся темного цвета;
- Начинают мокнуть и выделять слизистые образования;
- Могут кровоточить и печь;
- Появляется нестерпимый зуд и жжение вокруг новообразований.
5. Аденокарцинома — более редкое заболевание кожи. Проявляется на участках тела подверженных сильному потоотделению. Образуется в подмышечных впадинах или в паху, а так же под грудями у женщин.
- Проявляется в появлении новообразований, которые не беспокоят человека;
- Возможность повредить эти язвочки или наросты приводит к их воспалению и разрастанию.
Проявление первых симптомов рака кожи могут вызвать различные факторы. Долгое и длительное пребывание на палящем солнце вызовет ожог кожи и может привести к раку кожных покровов. Работа в сильно загрязненных и плохо фильтруемых помещениях. Частые нервные срывы.
Эти факторы и многие другие могут вызвать рак кожи. Своевременное выявление различных новообразований или появление язв, предотвратит развитие болезни. При первых симптомах необходимо обратиться к врачу, пройти тщательное обследование и вовремя начать лечение. Это может спасти жизнь человека.
Рекомендуем Вашему вниманию два видео о первых симптомах рака кожи:
Лечение ногтевого грибка на ногах — 27 Июн 2014
Как лечить натоптыши на ногах — 23 Июн 2014
Лечение подкожного клеща на лице — 18 Июн 2014
Как удалить папиллому в домашних условиях — 1 мая 2014
Как убрать носогубные складки в домашних условиях — 7 Апр 2014
Симптомы рака кожи
Основной симптом рака кожи – появление новообразования, розового, красного, коричневого или черного цветов, которое по мере развития болезни — увеличивается в размере, становится болезненным и даже очень болезненным, прорастает до нижних слоев кожного покрова, и даже глубже кожи, вплоть до костей.
Первые признаки рака кожи
- Появление на коже небольшого безболезненного пятнышка, блестящей бляшки или серо-желтого узелка;
- Новообразование имеет несвойственный цвет, по сравнению с веснушками, родинками и другими образованиями на кожном покрове;
- Опухоль не имеет четких границ;
- Через некоторое время, новообразование может чесаться, зудеть, покалывать;
- Новообразование увеличивается в размере;
- Хроническая усталость.
Симптомы рака кожи
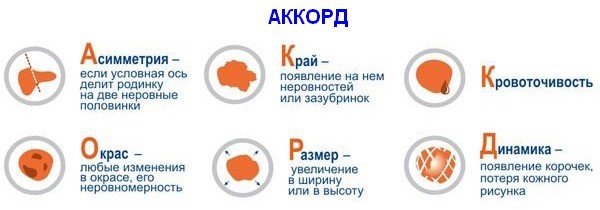
Среди основных признаков рака кожи можно отметить:
- Новообразование с нечеткими границами, часто имеющее разделение и несвойственный для здоровой кожи или таких образований как веснушки и родинки цвет, размер которых составляет от 4-6 мм в диаметре;
- Хроническая усталость, несмотря на достаточный отдых больного;
- Пониженное чувство аппетита, стремительная потеря веса;
- Увеличение лимфатических узлов, преимущественно приближенных к новообразованию;
- Болевой синдром в течение всего периода заболевания, усиливающегося при обострении или же развитии рака.
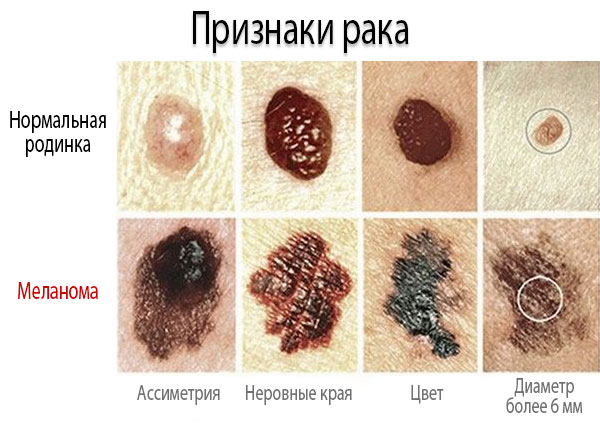
Симптомы рака кожи, в зависимости от его вида:
Меланома – является одним из наиболее опасных видов рака и характеризуется быстрым развитием и распространением с большим количеством метастаз. Появление само по себе невозможно, а потом развитие меланомы происходит из уже присутствующего на коже иного образования – невуса (родинки, веснушки). Первыми признаками меланомы является стремительное увеличение невуса в размере, а также изменение его окраски в любой цвет, кроме коричневого. Кроме того, признаками меланомы являются – увеличение плотности опухоли, ее зуд, отечность, припухлость, а через время, на прежней веснушке или родинке появляются язвочки.
Базалиома – характеризуется появлением одиночного, слегка приподнятого над кожей новообразования, в виде полушара, окрашенного в сероватый, розоватый или натуральный (цвет кожи) цвет, с перламутровым отблеском. Поверхность опухоли преимущественно гладкая, однако в ее центре присутствуют чешуйки, при вскрытии которых открывается эрозия и выступает кровь. Развитие базалиомы достаточно длительное – увеличение в размерах может происходить годами. Метастазы также не особо свойственны этому виду рака кожи, лишь изредка они беспокоят больного. Появление базалиомы обычно наблюдается на коже лица, при этом нарушается работы тех органов, которые расположены к опухоли ближе всего.
Плоскоклеточный рак кожи – характеризуется быстрым увеличением в размерах новообразования, которое имеет вид плотного по структуре, бугристого узелка, напоминающего поверхность цветной капусты, окрашенного в красный или коричневатый оттенок. Образование может шелушиться, или даже иметь на себе корки. По мере развития, опухоль становится схожей на бородавку, имеющую язвы и периодические кровотечения. Плоскоклеточный рак кожи появляется только на открытых перед солнечными лучами кожных покровах.
Аденокарцинома – характеризуется появлением и развитием опухолей преимущественно в местах с большим скоплением сальных желез – подмышечные впадины, складки под грудью и другие части тела. Аденокарцинома кожи имеет вид небольшого узелка или бугорка, которые в начале имеет достаточно медленное развитие, однако при переходе в активную фазу, увеличение опухоли в размере происходит стремительно, при этом поражаются ткани вплоть до мышц. Является относительно редкой формой рака кожи.
Саркома Капоши — характеризуется появлением множественных злокачественных новообразований на кожном покрове, часто вовлекая в патологический процесс лимфатическую систему, слизистые оболочки и внутренние органы. В 50% случаев встречается у мужчин с ВИЧ-инфекцией, а также часто сопровождает другие виды злокачественных заболеваний – лейкоз, лимфосаркому, лимфому Ходжкина (лимфогранулематоз), множественную миелому. Новообразования при саркоме Капоши представляют собой небольшие плотные пятна, немного возвышающиеся над кожей, окрашены в цвета от красного и ярко-бордового до сине-фиолетового, с глянцевой поверхностью, иногда слегка шероховатой. При совмещении пятен в одну опухоль на них может появиться язва, при этом больной может ощущать в этом месте покалывание, зуд, появляется отечность. Дополнительными симптомами могут быть – тошнота, диарея, рвота с кровью, кашель с кровянистой мокротой, боль при употреблении пищи. Развитие саркомы Капоши медленное.
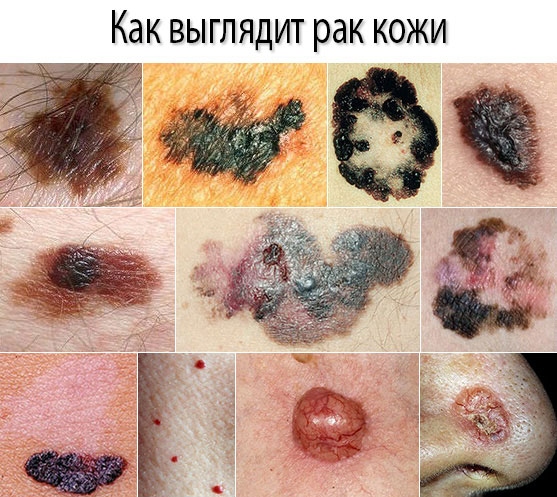
Виды родинок на теле и причины их появления
В зависимости от того, какие ткани подвергаются изменению, родинки могут иметь различный внешний вид, строение и цвет. В клинической практике родинки подразделяют на несколько типов.
- Плоские родинки — самый распространенный вид родинок, образующихся в верхнем слое кожи. По цвету они в большинстве случаев немного темнее веснушек, имеют округлую форму и четкие границы. Чаще всего причиной плоских родинок на лице и теле является ультрафиолетовое излучение. Начальный размер плоских родинок — не более 0,5 см в диаметре, но под воздействием солнечных лучей они могут менять свой цвет и размер. Плоские родинки подразделяют на юношеские и старческие, их появление обусловлено возрастными изменениями гормонального баланса.
- Красные родинки — эти новообразования лишь внешне напоминают родинки. В клинической медицине они носят название ангиомы, могут иметь вид плоских или выпуклых образований, узловатую, пещеристую или ветвистую структуру. Причины появления красных родинок на теле кроются в изменении кровеносных сосудов. Причины красных родинок — опухолевый процесс, затрагивающий чаще всего только сосуды, но иногда и соседние клетки. В большинстве случаев красные родинки на теле — доброкачественные образования, причины которых связаны с гормональными нарушениями. У детей причины появления красных родинок обусловлены некоторыми нарушениями роста сосудистых тканей. Спровоцировать рост красных родинок у взрослого человека могут вирусные инфекции, недостаток витамина C, химические воздействия, травмы, чрезмерное ультрафиолетовое облучение.
- Висячие родинки — особый вид образований кожи, произрастающих из клеток эпителиальной ткани. Этот вид родинок представляет собой выпуклые выросты на коже с неравномерной поверхностью. Цвет образований может варьироваться от белого до бурого оттенка, но всегда отличается от естественного тона кожи. Висячие родинки могут образовываться единично или целыми колониями в различных местах. Чаще всего они локализуются на шее, лице, в области грудной клетки и подмышек. Причиной появления висячих родинок чаще всего становятся гормональные нарушения, спровоцированные заболеваниями эндокринной системы или возрастными изменениями. Одной из причин висячих родинок часто становится вирус папилломы человека (ВПЧ), который провоцирует разрастание эпителиальной ткани и меланоцитов. Новообразования такого типа могут перерасти в злокачественные, особенно когда резко увеличивается их количество или внешний вид.
- Черные родинки — подкожные пигментные образования, в которых содержится особое вещество меланин, чем и обусловлен темный насыщенный оттенок. Чаще всего черная родинка является перерождением обычного коричневого невуса. Причиной появления черных родинок на теле у женщин чаще всего выступают гормональные изменения, обусловленные беременностью, лактацией, менопаузой. Причиной появления таких родинок на теле у мужчин в большинстве случаев являются травмы имеющихся прежде невусов.
- Синие родинки — это меланоцитарный невус (относится к виду доброкачественных новообразований), располагающийся в глубоких слоях дермы. Их насыщенный и необычный цвет объясняется выработкой меланина, который, располагаясь в глубине кожи, дает голубоватый или синий оттенок. Отличительной чертой синих родинок является гладкая глянцевая поверхность и четко очерченные края. Такие родинки часто появляются у детей и подростков в период полового созревания.
Вопрос и причины образования родинок во многом индивидуален, поэтому определить точную природу и механизм развития невусов можно лишь в процессе специализированных исследований. Родинки могут появляться и самостоятельно исчезать в процессе внутренних, чаще всего гормональных, изменений.
Любые заметные изменения во внешнем виде и структуре родинок — это серьезный повод обратиться к врачу дерматологу и пройти обследование. Выявление причин изменения и чрезмерного распространения родинок выступает самым эффективным методом раннего диагностирования злокачественных новообразований кожи.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 5666
Количество прочтений: 5666
Что такое рак молочной железы 2 стадии?
Рак молочной железы (РМЖ) 2 стадии — это ранняя стадия рака груди, при которой рак не распространился за пределы ткани груди или окружающих лимфатических узлов.
Стадии рака описывают степень распространения рака и размер опухоли.
Знание стадии рака помогает специалистам определить наиболее эффективный план лечения.
Специалисты делят РМЖ 2 стадии на две группы: стадии 2A и 2B. Они зависят от размера опухоли и от того, вовлечены ли лимфатические узлы.
Классификация опухолей рака молочной железы
Помимо использования числовой классификации стадий, специалисты также описывают опухоли, используя систему стадирования TNM.
В этой системе T описывает размер опухоли, N описывает присутствие раковых клеток в лимфатических узлах, а M описывает, распространился ли рак на другие области тела.
Ниже приведены возможные классификации размера опухоли (T):
- TX: невозможно измерить размер первичной опухоли
- T0: невозможно найти опухоль
- T1: опухоль меньше 2 сантиметров (см)
- Т2: размер опухоли 2–5 см
- Т3: опухоль больше 5 см
- T4: опухоль распространилась за пределы ткани груди и лимфатических узлов или является воспалительной.
Ниже приведены возможные классификации поражения лимфатических узлов (N):
- NX: невозможно оценить лимфатические узлы
- N0: рак не распространился на окружающие узлы
- N1, N2, N3: указывается количество задействованных узлов.
Ниже приведены возможные классификации метастаз (M):
- M0: нет никаких признаков того, что рак распространился (все виды рака 1-3 стадии)
- M1: рак распространился на другую часть тела
- МХ: распространение рака не поддается измерению.
С 2018 года врачи добавили новые характеристики рака в систему стадирования TNM, которые могут помочь в выборе лечения. Они включают:
-
Степень опухоли: определяет, насколько раковые клетки похожи на нормальные.
- Степень 1: раковые клетки растут медленнее, а нормальные клетки с меньшей вероятностью распространяются.
- Степень 2: раковые клетки меньше похожи на нормальные клетки, и вероятность распространения находится где-то между 1 и 2 степенью.
- Степень 3: раковые клетки выглядят иначе, чем нормальные клетки, и у них больше шансов на быстрое распространение и рост.
- Эстроген и прогестерон (HR) статус рецепторов гормонов: эти ткани или не раковые клетки несут рецепторы гормонов эстрогена и прогестерона.
- Статус рецептора 2 эпидермального фактора роста человека (HER2): определяет, производят ли раковые клетки избыточное количество белков HER2, которые помогают клеткам груди расти, восстанавливать себя и делиться.
- Оценка онкотипа DX: это геномный профиль опухоли для HR-положительного, HER2 / neu-отрицательного рака молочной железы. Это помогает врачам больше узнать о перспективах и о том, может ли химиотерапия принести пользу по сравнению с терапией антиэстрогенами (гормональной терапией).
Стадия 2А
Стадия 2А рака молочной железы обычно описывается одним из следующих сценариев:
- Опухоль в груди 2 см или меньше. Раковые клетки встречаются в одном-трех лимфатических узлах около грудины или в подмышечной впадине.
- В груди нет опухоли, но есть раковые клетки в ткани груди и в одном-трех лимфатических узлах.
- Опухоль в груди 2–5 см. В лимфатических узлах нет раковых клеток.
Согласно системе стадирования TNM, рак молочной железы 2А стадии соответствует одной из следующих комбинаций:
- T0 N1 M0
- T1 N1 M0
- T2 N0 M0
Стадия 2B
Рак молочной железы стадии 2B обычно описывается одним из следующих сценариев:
- Размер опухоли в груди составляет 2–5 см, а размеры нескольких групп раковых клеток в лимфатических узлах — 0,2–2 миллиметра.
- Опухоль составляет 2–5 см, раковые клетки находятся в одном-трех лимфатических узлах около грудины или в подмышечной впадине.
- Опухоль больше 5 см, но рак не распространился на окружающие лимфатические узлы.
Согласно системе стадирования TNM, рак груди 2B стадии приравнивается к одной из следующих комбинаций:
- T2 N1 M0
- T3 N0 M0.
Ведущие врачи
-
Барбинов Денис Вячеславович
Оперирующий дерматолог
ул. Маршала Захарова, 20
-
Ибрагимов Григорий Юрьевич
Оперирующий дерматолог
Дунайский пр., 47
-
Протопопов Даниил Олегович
Оперирующий дерматолог
пр. Ударников, 19, Выборгское шоссе, 17-1
-
Колесникова Екатерина Владимировна
Врач-дерматовенеролог
ул. Маршала Захарова, 20
-
Писаренко Наталия Леонидовна
Оперирующий дерматолог
пр. Ударников, 19
-
Смирнов Константин Валерьевич
Дерматовенеролог
Дунайский пр., 47
-
Зиновьева Татьяна Владимировна
Оперирующий дерматолог, дерматоонколог
Выборгское шоссе, 17-1
-
Литенев Леонид Андреевич
Дерматолог
Выборгское шоссе, 17-1
-
Мозгова Ольга Викторовна
Дерматовенеролог, трихолог
пр. Ударников, 19
Посмотреть всех
-
Саламонова Мария Владимировна
ул. Маршала Захарова, 20
-
Голубева Алёна Дмитриевна
Выборгское шоссе, 17-1
Как начинается рак кожи
Учитывая, что онкология эпителия является довольно распространенной патологией, каждому следует знать, как начинается рак кожи. Это позволит своевременно обнаружить недуг и обратиться за медицинской помощью.
Первые проявления онкологического процесса зависят от вида опухоли. Как появляется рак кожи? Если новообразование формируется из клеток поверхностного эпидермиса, заподозрить патологию можно на начальных стадиях. В таком случае прогноз наиболее благоприятный, так как ранняя диагностика и лечение рака кожи позволяют достичь 100% выздоровления.
Как проявляется рак кожи при перерождении глубоких слоев дермы? В этом случае ранняя диагностика затруднена, ведь на начальной стадии внешние изменения отсутствуют. Определить такую форму онкологии можно случайно в ходе профилактического осмотра или при прогрессировании болезни.
Техника проведения исследования
Пациенту перед диагностикой необходимо раздеться, так как все ткани отталкивают от себя часть рентгеновских лучей, этот рикошет формирует вторичное излучение, снижающее четкость изображения. Гашение рикошетных лучей от кожи, мягких тканей, органов предусмотрено и у каждого рентгеновского аппарата есть своя таблица поправок.
Металлические украшения тоже мешают, создавая артефакты, их снимают.
Пациента укладываю на стол в определенной позе, позволяющей оптимальную визуализацию патологической зоны. Персонал рентгеновского кабинета уходит в помещение со специальной защитой, откуда по динамику общаются с пациентом, предлагая в определенный момент замереть для выполнения снимка. Далее следует проявка пленки и описание рентгенологической картины.
Профилактика
Так как точные причины этого типа рака неизвестны, а факторы риска недостаточно хорошо изучены, то и специфических методов профилактики заболевания не существует. Для того чтобы снизить вероятность развития онкологических заболеваний, врачи рекомендуют в целом придерживаться здорового образа жизни:
- Ежедневно выполняйте физические упражнения.
- Старайтесь, чтобы в вашем рационе преобладали овощи и фрукты.
- Избегайте копченой и соленой пищи.
- Если вы курите — избавьтесь от вредной привычки.
- Поддерживайте здоровый вес.
Выявить злокачественную опухоль на ранних стадиях, пока еще нет симптомов, помогает скрининг. Людям из группы повышенного риска рекомендуется периодически проходить гастроскопию. Это исследование проводится в Европейской клинике. У нас его выполняют опытные врачи-специалисты на современном оборудовании экспертного класса.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Лечение опухолей ЖКТ
Ведущий метод терапии при раке желудочно-кишечного тракта – это хирургическое удаление опухоли или ее части. Если рак выявлен в поздней стадии, определяются метастазы в отдаленные органы или прорастание в соседние ткани, опухоль неоперабельная или состояние пациента не дает возможности на радикальное вмешательство, применяют другие методики, включая паллиативную и симптоматическую терапию.
При операции хирурги удаляют все пораженные раком ткани с захватом некоторых здоровых участков, если есть метастазы, удаляют также близлежащие лимфоузлы
Это важно для предотвращения рецидивов. После операции проводится реабилитация, могут быть назначены дополнительные курсы терапии
Может применяться химиотерапия (введение препаратов, подавляющих рост рака) для уничтожения раковых клеток до и после операции, а при неоперабельном раке в качестве паллиативного лечения.
1.Опухоли костей и доброкачественные опухоли костей
Опухоль костей развивается тогда, когда клетки костной ткани начинают бесконтрольно делиться, образуя массу ткани. Большинство опухолей костей являются доброкачественными, т.е. это не рак и опухоль не распространяется. Тем не менее, даже доброкачественные опухоли могут ослабить кости и привести к переломам и другим проблемам. Рак кости опасен еще больше – он разрушает нормальную костную ткань и может давать метастазы, т.е. распространяться на другие части тела.
Доброкачественные опухоли костей
Доброкачественные опухоли костей встречаются чаще, чем злокачественные опухоли костей. Вот несколько самых распространенных типов доброкачественных опухолей костей:
- Остеохондрома – эта опухоль костей встречается чаще всего, причем обычно у людей в возрасте до 20 лет.
- Гигантоклеточная опухоль – это доброкачественная опухоль, обычно поражающая кости ног. Злокачественный тип этой опухоли встречается редко.
- Остеоид-остеома – опухоль, которая чаще начинается в длинных костях скелета, как правило у молодых людей в возрасте около 20 лет.
- Остеобластома — опухоль, локализованная в позвоночнике и длинных костях, в основном у молодых людей.
- Хрящевая опухоль обычно появляется в костях рук и ног. Часто этот тип опухоли не дает никаких характерных симптомов.
Разновидности родинок
В первую очередь все родинки разделяют на эпидермальные и дермальные.
Рассмотрим сначала эпидермальные разновидности невусов. Такие родинки поверхностного слоя эпидермиса в свою очередь разделяются на специфические и неспецифические.
Неспецифические родинки разделяются на:
- Пограничный невус – это родинка, с которой человек может появиться на свет, а может такое пятно и появиться в любом возрасте. Чаще всего такие родинки бывают на руках (ладошках), ногах (ступнях) и даже на половых органах. Визуально они выглядят как пятно, или папула. Цвет такого пятна однородный: может варьироваться от разных оттенков коричневого и до черного. Размер таких пятен обычно не превышает 1-2 см.
- Интрадермальный невус это самый часто встречающийся вид родинок. Визуально они напоминают полусферу, которая как бы немножко возвышается над поверхностью кожных покровов. Располагаться такие родинки могут на любых участках кожи, диаметр обычно не превышает 1 см. Цвет такого невуса также всегда однородный, либо разные оттенки коричневого, либо черный. Такие родинки при малейшей попытке травмирования кровоточат и могут уменьшаться в размерах.
- Сложный невус это переходная форма врожденного невуса, которая визуально имеет вид папулы, или группы папул. Определенного места размещения сложные родинки не имеют.
Специфические невусы бывают:
- Невус эпителиоидный – представляет собой доброкачественное образование, чаще они бывают одиночными, не реже встречаются и множественные образования такого типа. Чаще всего появляются на ногах и на лице. В размерах такие родинки достигают 1-2 см, легко травмируются, и могут спонтанно исчезать.
- Родинка из баллонообразующих клеток. Это самая редкая разновидность невусов. Визуально представлены в форме пятна, или папулы. Главной характерной особенностью таких родинок является их окрас. Это коричневая родинка с желтым ободком по краях.
- Родинка Сеттона представляет собой невус, окружен обесцвеченной кожей. Бывает как единичным, так и множественным. Чаще всего такие родинки появляются у лиц с витилиго, или другого рода аутоиммунными патологиями в организме. Могут спонтанно исчезнуть сами по себе.
Дермальные разновидности родинок бывают:
- Монгольское пятно – это родинка довольно внушительных размеров (6-10 см.) у новорожденных Места локализации – область крестца, или ягодиц, или бедер.
- Невус Ота это разновидность кожного дефекта, единичного, или множественного характера темно-синего цвета. Располагаются преимущественно на лице, в области глаз, носа, щек. Бывают также на слизистых оболочках носа, ротовой полости и даже глаз.
- Невус Ито визуально такой же как и предыдущая разновидность, только место локализации таких родинок – шея, лопатки, надключичная область.
- Голубой невус это плотный и гладкий узелок, который лишен роста волос. В размерах варьируется от 1 до 3 см. Окрас может быть серый, или черный.
Кроме дермальных и эпидермальных бывают родинки смешанного типа. Они в свою очередь разделяются на комбинированные (которые совмещают в себе характеристики нескольких невусов), врожденные. Врожденные невусы могут быть как четкой, так и размытой формы. Они схожие с приобретенными и главная их особенность это довольно большие размеры: могут быть и 1 см, а могут занимать всю поверхность конечности, шеи, или туловища. Отличительная черта врожденных родинок – неспособность к спонтанному исчезновению.
Самыми опасными являются невусы меланоцитарного происхождения. Это родинки, которые чаще всего преобразуются в злокачественную опухоль.
Такие родинки называются диспластическими (атипическими ) невусами. Такого рода родинки не бывают врожденными и носят исключительно приобретенный характер. Это одиночное, или множественное пятно, которое может быть как круглой, так и овальной неправильной формы. Отличительная черта такой родинки именно неровные края с акцентом в центре в виде папулы.
Цвет такого невуса также неоднородный: это могут быть разнообразные варианты коричневого, рыжего, розового и даже красного цветов. Размеры такого невуса также довольно внушительны. Такое образование редко бывает меньше 6 мм. Располагаться такие родинки могут на любой кожной поверхности туловище, реже они появляются в области лица.
Виды рентгенографии
Виды исследования определяются особенностями изучаемой анатомической зоны и процессом выполнения снимка.
Стандартная рентгенография — обзорная, то есть дающий представление о состоянии всего органа снимок, вернее снимки в двух взаимно перпендикулярных проекциях — передней и боковой.
В стоматологии и при опухолях ротовой полости вариант обзорного снимка известен как ортопантомография, но по технике рентгенографии — это панорамный снимок, при выполнении которого исходящий из аппарата луч проходит по широкой дуге, отображаясь на пленке в виде верхней и нижней челюсти, а не отдельного зуба.
Противоположный обзорному вид — прицельная рентгенография позволяет «сфотографировать» конкретную область, например, измененное опухолью верхнее средостение или корень легкого. Этот вид выполняется только после обзорного рентгена.
По сути такая же прицельная контактная рентгенография используется в стоматологии, когда пленка закладывается в рот и снимается только больной зуб. В онкологии к интраоральной технике прибегают при раке слизистой полости рта и ротоглотки для оценки вовлеченности кости в опухолевый конгломерат.
С прицельной схожа близкофокусная рентгенография, как правило, мелких структур и с близкого расстояния от лучевой трубки. В небольшом фокусе патология видится четче.
Введение или приём контрастного вещества визуализирует полостные органы желудочно-кишечного тракта, мочевыделительной системы и сосудистую сеть — контрастное исследование кишечника — ирригоскопия, желчных протоков — холецистография, мочевых путей — урография, свищей — фистулография.
Рентгенография по Фогту в онкологии не используется, снимок глаза без костей черепа необходим при травмах. При злокачественных процессах глаза прибегают к КТ.
Также редко возникает необходимость в рентгене с функциональными пробами, когда пациента снимают в определенном положении, к примеру, при новообразованиях позвоночника.
Рентгенография мягких тканей также не относится к широко используемым методам, но может быть полезной при саркомах.
Можно выявить рак на ранней стадии?
На раннее выявление нацелен скрининг:
- Кольпоскопия и гинекологические ПАП-тесты «ищут» рак шейки матки;
- УЗИ малого таза позволяет выявить образования яичников и полости матки — эндометрия;
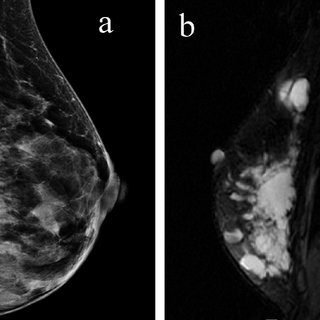
- УЗИ молочных желёз и маммография способны диагностировать процесс по отложению кальция в сосудах;
- КТ легких, но не флюорография и не рентгенография, находит минимальные карциномы бронхов и легочной ткани;
- Колоноскопия позволяет обнаружить и удалить полип слизистой оболочки кишки, который способен стать раком.
Онкологические маркёры в крови реагируют повышением на множество других заболеваний, поэтому не используются для первичной диагностики, за исключением ПСА при подозрении на карциному предстательной железы.Генетический скрининг не обещает исполнения прогнозов, а выявление в крови обрывков опухолевой ДНК на доклинической стадии не указывает точного места развития опухоли, что не позволяет принятия лечебных мер. Возможно, кому-то станет легче от знания, что через 5–10 лет разовьётся онкология, но не все согласятся загодя портить себе жизнь страшным подозрением.