Профессия ревматолог
Содержание:
- ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
- 3 часто задаваемых вопроса
- Когда нужно обращаться к врачу-ревматологу
- Виды ингаляций при трахеите
- С какими симптомами обращаются к ревматологу
- Так как же будет лечиться мое заболевание?
- Врач ревматолог — г. Тюмень
- Как понять, что вам нужен именно ревматолог, а не ортопед
- Какие ещё специалисты лечат суставы?
- Кинезитерапия при боли в суставах
- Что лечит
- Стоимость услуг
- Какие задачи решает врач-эндокринолог
- Компетенция ревматолога?
- Симптомы подагры
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
3 часто задаваемых вопроса
Моя прабабушка лечила больные суставы толченой крапивой и капустой. Такой метод можно использовать?
Это пример традиционных народных средств от боли и отеков. Эффективность их была не очень велика (любые настойки и компрессы приносят только временное облегчение), но иного выхода у наших прабабушек не было. Не нужно заниматься самолечением — чем раньше вы обратитесь с проблемой к ревматологу, тем скорее избавитесь от тревожащих симптомов
Рекомендуем соблюдать осторожность и не тратить драгоценное время: промедление может привести к необратимым дегенеративным изменениям
Есть ли шанс на полное выздоровление от ревматоидного артрита?
К сожалению, ревматоидный артрит — это хроническое заболевание, и полностью избавиться от него нельзя. Каждое прекращение приема лекарств вызывает возвращение симптомов, однако, благодаря доступности современных методов, болезнь может быть доведена до ремиссии
Ревматоидный артрит нельзя предотвратить, поэтому так важно раннее выявление заболевания: чем раньше установлен диагноз, тем больше вероятность регресса недуга. Для полноценной активной жизни пациенту необходимо постоянно находиться под наблюдением врача и проводить регулярные обследования
Если не лениться, заниматься физкультурой и соблюдать диету, можно ли избежать приема лекарств?
Это зависит от типа заболевания, стадии, состояния пациента. Если болезнь прогрессирует, отмена лекарственной терапии может вызвать резкое ухудшение.
ЦЕНЫ В КЛИНИКЕВРАЧИ НАШЕЙ КЛИНИКЕЗАПИСАТЬСЯ НА ПРИЕМЗАДАТЬ ВОПРОСПОСТОЯННЫЕ СКИДКИАКЦИИ В ЭТОМ МЕСЯЦЕ
Ревматоидный артрит
Хроническое системное воспаление соединительных тканей, поражающее мелкие суставы и внутренние органы. Развивается симметрично на обеих руках/ногах, дополняясь:
- болезненными ощущениями, стихающими при активных движениях (в запущенных случаях движение уже не облегчает боль);
- скованностью движений в утренние часы;
- покраснением кожных покровов в проблемном месте (при обострении);
- увеличением локальной температуры кожи.
В дальнейшем поражаются крупные суставы (колени, позвоночник). Ухудшается общее самочувствие, появляется хроническая усталость, потеря аппетита, снижение веса. Формируются подвижные узловатые уплотнения под кожей, происходит деформация суставных структур и атрофия мышц. Нарушается работа зрительного аппарата, сердечно-сосудистой системы, органов пищеварения. Возможно появление кожной сыпи, кровотечения.
Когда нужно обращаться к врачу-ревматологу
Общее число заболеваний, которое лечит врач ревматолог, составляет более 200!
В связи с возможностью развития ревматологической патологии в любом возрасте, ее многообразием, а также наличием особенностей течения одного и того же заболевания не рекомендуется пытаться самостоятельно установить диагноз, а следует сразу же обратиться к врачу ревматологу при наличии:
- любых симптомов поражения опорно-двигательного аппарата — костей и суставов (отек, местное покраснение кожи, боль, повышение температуры в области суставов, чувство скованности и ограничение движения в суставах, боли и слабость в мышцах; деформации суставов, их контрактуры);
- переломах, особенно при низком уровне травмы (падение с высоты собственного тела) – сразу после лечения у травматолога;
- при длительной лихорадке с неустановленной причиной ее развития,
- если вам были ранее установлены врачом любой специальности «ревматологические диагнозы»: остеоартроз, остеопороз, подагра, любой из видов артрита (ревматоидный, реактивный, псориатичексий, недифференцированный и проч.), спондилоартрит (болезнь Бехтерева), или у врача появилось подозрение на системное заболевание соединительной ткани или системный васкулит (системная красная волчанка, системная склеродермия, болезнь Шегрена, дерматополимиозит и прочее)
Виды ингаляций при трахеите
Паровые процедуры при трахеите могут быть паровыми (традиционный народный способ вдыхания пара над кастрюлей с кипящей водой, в которую добавляются различные средства) и ингаляции небулайзером.
Во втором случае используются специальные медикаментозные препараты, которые назначает врач.
Ингаляции небулайзером
Небулайзер представляет собой устройство с емкостью и нагревательным элементом, который доводит препарат до температуры около 60 градусов и расщепляет лекарство на мелкодисперсный состав, вдыхаемый пациентом.
Имейте в виду! Использовать в качестве основного препарата можно не только готовые составы, но и обычную минералку, которая должна содержать щелочи.
Для применения настоев, отваров и других средств народной медицины небулайзеры не предназначены.
Также недопустимо во время трахеита применение эфирных масел, так как они образуют пленку, оседая на бронхах, и могут привести к приступам масляной пневмонии.
В качестве основного препарата для небулайзера можно использовать следующие медикаментозные препараты:
- Муколван. Препарат разводится в равных пропорциях с физраствором.
- Физраствор.Может использоваться как самостоятельное средство для процедур и прогревает ткани трахеи, провоцируя отделение и выведение мокроты. Это нейтральное и нетоксичное средство, которое может использоваться даже во время беременности и при лечении маленьких детей.
- Лазолван. Муколитическое средство, разжижающее мокроту и способствующее ее быстрому удалению. Частицы средства быстро проникают в глубинные ткани трахеи и легких, поэтому специалисты отмечают высокую эффективность лазолвана при трахеите.
Важно! Отдельно следует выделить препарат беродуал, который является сильнодействующим средством и требует предварительной консультации с врачом. Это комбинированный препарат, который в основном оказывает бронхолитическое действие
Это комбинированный препарат, который в основном оказывает бронхолитическое действие.
В ходе применения средства в виде ингаляций у пациентов отмечается устранение спазмов, купируются симптомы удушья, а также происходит расширение бронхов, благодаря чему больным становится легче дышать.
В форме раствора для паровых процедур беродуал начинает действовать в течение первых пятнадцати минут после процедуры, эффект действия препарата исчезает спустя около десяти часов.
В форме ингаляций беродуал назначается в определенной дозировке в зависимости от возраста пациента:
- до шести лет – 10 капель препарата по три раза в сутки;
- 6-12 лет – 20 капель на процедуру, количество которых может быть увеличено до четырех в сутки;
- 12 лет и старше – 40 капель на процедуру (выполняются четырежды в день).
Средство перед заливанием в небулайзер разводится физраствором в соотношениях, указанных в инструкции по применению.
Паровые ингаляции
Стоит отметить! Паровые вдыхания относятся к нетрадиционной медицине и могут проводиться с применением травяных сборов, которые могут включать следующие лекарственные растения:
- мать-и-мачеха;
- липа;
- мелисса;
- ромашка;
- зверобой;
- чабрец.
Другой вариант паровых процедур включает вареный картофель.
Несколько клубней которого варятся до готовности, после чего пациенту необходимо в течение 10-15 минут вдыхать пар, исходящий от полученного картофельного бульона.
В таких парах содержатся частицы йода, которые оказывают противовоспалительное и смягчающее воздействие на пораженные ткани.
В паровых вдыханиях можно использовать сушеные листья эвкалипта.
Обратите внимание! Две столовые ложки средства заливаются четырьмя стаканами воды, и смесь доводится до кипения на огне, после чего в течение пяти минут средство необходимо кипятить. В отвар добавляется 25 капель йода и в течение 15 минут два раза в день вдыхают пар
В отвар добавляется 25 капель йода и в течение 15 минут два раза в день вдыхают пар.
С какими симптомами обращаются к ревматологу
Есть определенный перечень симптомов, которые говорят о системных нарушениях в работе организма и служат поводом срочно обратиться к ревматологу. При любой степени выраженности этих симптомов визит к специалисту планируют в ближайшее время.
Симптомы заболеваний:
- боль, скованность и хруст в суставах;
- ломота в теле;
- воспаление, припухлость в области сустава, кожа на ощупь горячая;
- усиление боли в конечностях при нагрузке;
- скованность в теле после сна и отдыха;
- сыпь на коже;
- повышение температуры тела;
- частые носовые кровотечения;
- одышка и боли в грудной клетке;
- боли в области сердца, нарушения ритма;
- отеки.
Системные нарушения чаще проявляются комплексом симптомов от боли и скованности в суставах до выраженных нарушений в показателях биохимии крови. Врачу общей практики в таком случае сложно правильно поставить диагноз, поэтому самым грамотным решением является направление пациента к узкому специалисту.
Так как же будет лечиться мое заболевание?
Как объяснит ваш ревматолог, есть несколько вариантов лечения, в том числе:
- Физиотерапия
- Медикаменты
- Хирургия
Он или она проконсультирует вас о различных вариантах и о том, что может быть лучше для вас. Это будет зависеть от точного характера Вашей болезни, Ваших обстоятельств и предпочтений, а также любых других индивидуальных потребностей или проблем
Важно, чтобы вы поделились своими проблемами с вашим ревматологом, чтобы вместе вы могли договориться о наилучшем подходе для вас
При лечении и лечении вашей болезни ваш ревматолог будет работать в тесном контакте с вашим терапевтом, чтобы обеспечить вам наилучший уход. Другие квалифицированные специалисты также могут участвовать в вашем лечении:
Физиотерапевт обучен физическому лечению артрита и заболеваний опорно-двигательного аппарата и использует сочетание обучения и советов, упражнений и специальных методик лечения.
Физиотерапевт-физиотерапевт обучен выполнению программ физических упражнений.
Эрготерапевт дает советы по поводу того, как вести себя в повседневной жизни, например, работать, одеваться и выходить из дома.
Психолог или социальный работник дает советы и оказывает поддержку.

Врач ревматолог — г. Тюмень
Своевременное обращение к ревматологу в Тюмени — позволит снизить активность заболевания, снижает вероятность необратимых изменений суставов и инвалидности, улучшает качество жизни и дает возможность сохранения трудоспособности.
Как понять, что вам нужен именно ревматолог, а не ортопед
Поскольку оба врача занимаются проблемами суставов, бывает сложно определиться. Существуют некоторые признаки, которые указывают на воспалительный характер патологии и заболевания соединительной ткани. Обращайтесь за помощью не к ортопеду, а к ревматологу, если:
- у вас болят одновременно несколько суставов (очевидно, что это не посттравматический артроз, а проблема имеет системный характер);
- ваши суставные боли не вызваны травмами;
- они сопровождаются повышенной температурой тела, утомляемостью, сыпью на коже, болями в груди;
- есть боль в спине;
- вас укусил клещ;
- болят мышцы или голова;
- вы потеряли вес без объяснимой причины или испытываете повышенную потливость.
Если ортопед и ревматолог не справляются, может понадобиться хирург-ортопед
Что лечит ревматолог? Ответ практикующего специалиста:
Каждый клинический случай индивидуален. Сомневаетесь? Начните с терапевта или семейного врача, который направит вас и подскажет. Если вас беспокоят боли в суставах, главное – действовать. Чрезмерное увлечение таблетками и мазями с обезболивающим эффектом приведет к тому, что болезнь прогрессирует и остановить ее будет гораздо сложнее, а может, и невозможно. Поэтому не откладывайте визит к специалисту!
Какие ещё специалисты лечат суставы?
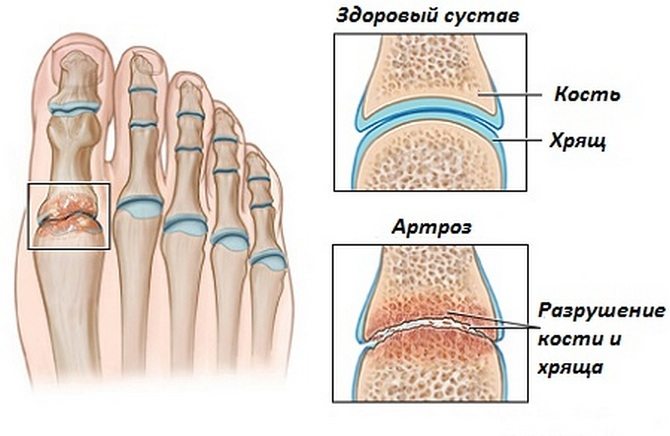
Природа развития артроза, артрита и других заболеваний суставов четко не изучена. Но специалистами определены основополагающие провоцирующие факторы. Дело всегда не только в суставах и больших физических нагрузках.
Любое заболевание – это комплекс причин, которые касаются нервной и эндокринной системы, травм в прошлом, перенесенных инфекций. Именно поэтому вопрос, к какому врачу обратиться, если болят суставы,имеет ответ в виде целого списка узких специалистов.
Ортопед
К данному специалисту обращаются для подтверждения диагноза «артроз», а также выявления других патологий, связанных с разрушением хрящевой ткани, деформацией суставов и нарушением их подвижности.
Любой дискомфорт при движении, касающийся кистей рук, пальцев верхних и нижних конечностей, стоп и коленей является поводом обратиться к ортопеду. Особенно актуально его посещение детьми и подростками, для которых можно подобрать специальную обувь и комплекс упражнений для предупреждения дальнейшей деформации.
Ревматолог
Врач-ревматогог при болях в суставах занимается лечением патологий воспалительного характера. Это подагра и артрит. Специалист оценит область поражения, стадию развития болезни, выявит причины, вызывающие воспалительный процесс и назначит лечение.
Важным в диагностике артрита и подагры являются специальные анализы крови и обследования:
- ревмопробы;
- исследование С-реактивного белка;
- вирусологический анализ;
- иммунологические исследования;
- исследования синовиальной жидкости;
- анализ на антинуклеарные антитела.
Сбор исследований позволяет создать полную картину заболевания и определить оптимальную схему лечения.
Хирург и травматолог
К этим специалистам обращаются при серьезных деформациях суставов, для которых актуально лишь оперативное вмешательство.
Направляет к хирургу и травматологу ревматолог или ортопед при серьезных видимых деформациях сустава и отсутствии эффекта от лечения.
Невропатолог
Если мучает боль в суставах, к какому врачу обратиться? Болезненные состояния не всегда говорят о патологии самого сустава и прилегающих тканей. Возможно, причина в воспалении или ущемлении нервных окончаний.
Лечением такого состояния занимается невропатолог. Определить его можно простым обследованием болезненной области специальным инструментом на обычном приеме врача.
Инфекционист
Помощь врача-инфекциониста необходима при развитии острого инфекционного артрита. Это заболевание чаще поражает детей младшего возраста и подростков, перенесших тяжелую инфекцию.
Артрит развивается быстро с частичной потерей подвижности сустава, болезненностью. Требует интенсивной антибактериальной терапии и дренажа сустава. Первостепенно для установки диагноза берут анализ синовиальной жидкости.
Кинезитерапия при боли в суставах
Патологические процессы, происходящие в суставах по ряду причин, вызывают ограничение подвижности, ослабление мышечной ткани, дискомфорт при выполнении обычных движений и манипуляций. В центре кинезитерапии Доктор Остеохондроз лечение и восстановление подвижности суставов производится на специальных тренажерах.
Реабилитация в условиях облегченной локальной нагрузки позволяет укрепить мышечный корсет и восстановить полную подвижность позвоночника и суставов. Такая реабилитация абсолютно безопасна, эффективна и безболезненна для людей с разными видами патологий опорно-двигательного аппарата.
Клиника работает с 1999 года, занимается успешным лечением болей разной локализации. Все занятия проходят под контролем специалиста, а режим нагрузок разрабатывается строго индивидуально.
Клиника эффективной кинезитерапии имеет центры в Зеленограде, Твери, Дубне и Клине.
Что лечит
Пациенты должны знать, что врачи этой специальности подразделяются на два ответвления. Первые из них — ревматологи широкого профиля, которые занимаются дифференциальной диагностикой и исключают другие болезни, часто имеющие сходные симптомы с теми, что входят в область изучения данного доктора:
- различные формы артритов – реактивный, подагрический, ревматоидный, гигантоклеточный, псориартрический, ювенильный и т.п.;
- прогрессивная склеродермия;
- остеоартроз и остеопороз;
- полимиалгия ревматического типа;
- миозиты;
- системная красная волчанка;
- узелковая эритема и пр.
Вторая специализация – кардиолог-ревматолог. В его сферу деятельности входят патологии, непосредственно сказывающиеся на работе сердечно-сосудистого аппарата. Такие узкие специалисты встречаются реже, но иногда только обращение к ним способно в кратчайшие сроки выявить болезнь и быстро облегчить состояние пациента.
Данный ревматолог занимается следующими заболеваниями:
- прогрессирующий эндокардит с возникновением пороков;
- анатомическое или функциональное поражение миокарда;
- развитие различных блокад;
- аритмии;
- воспалительный процесс в перикарде с риском тампонады сердца.
Детский кардиолог-ревматолог занимается по большей части врождёнными патологиями сердца. В этом случае самым частым методом лечения является хирургическое вмешательство.
Стоимость услуг
- Первичная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, ДМН Тепляковой О.В.
3 000 руб. - Повторная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, ДМН Тепляковой О.В.
2 800 руб. - Первичная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, КМН Сарапуловой А.В.
2 000 руб. - Повторная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, КМН Сарапуловой А.В.
1 700 руб. - Первичная консультация врача ревматолога
1 400 руб. - Повторная консультация врача ревматолога
1 250 руб.
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWoridwide
Какие задачи решает врач-эндокринолог
В зависимости от того, с какой из желез внутренней секреции выявились проблемы, можно условно разделить заболевания на несколько категорий.
- Шишковидная железа и гипофиз отвечают за работу гипоталамо-гипофизарной системы, задают ритм сна и бодрствования, регулируют артериальное давление. Сбой в ее работе приводит к несахарному диабету, гиперпролактенемии, гипертонии, бессонице.
- Надпочечники продуцируют целый спектр гормонов и стероидов, регулирующих в клетках электролиз и ионный обмен, распад белков и синтез углеводов. Это настоящая фабрика по производству адреналина и мужского полового гормона. Чрезмерная их выработка может сделать из девочки мальчика. Другие проблемы надпочечников приводят к хроническим заболеваниям и гормональным опухолям.
- Поджелудочная железа вбрасывает в просвет двенадцатиперстной кишки полипептиды. Сбой в ее работе гарантирует нарушения обмена веществ и сахарный диабет.
- Щитовидная железа вырабатывает йодсодержащие гормоны. Недостаток йода в организме приводит к таким несимпатичным явлениям, как зоб и гипотериоз.
- Гонады — половые железы. Их зона ответственности — гендерная идентификация, созревание и настройка репродуктивной системы. Нарушение работы гонад приводит к расстройству менструального цикла, низкой активности сперматозоидов и бесплодию.
Компетенция ревматолога?
Чаще всего врач-ревматолог осуществляет терапию следующих заболеваний:
- остеопороз;
- артрит;
- ревматоидный артрит, в том числе юношеский;
- подагра;
- системные васкулиты;
- фибромиалгия;
- ревматизм;
- бурсит;
- системная красная волчанка;
- остеоартроз;
- ревматические пороки сердца;
- болезнь Бехтерева и Рейно;
- склеродермия;
- артропатия и др.
Данные заболевания могут проявляться сезонно, иметь длительный смазанный период течения или наступать остро в холодную пору года, после перенесенной инфекции или вследствие тяжелых физических нагрузок. В любом случае важна правильная постановка диагноза и комплексная терапия. Системные болезни требуют длительной терапии с целым комплексом препаратов и, возможно, с подключением в работу специалистов других областей.
Симптомы подагры
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.