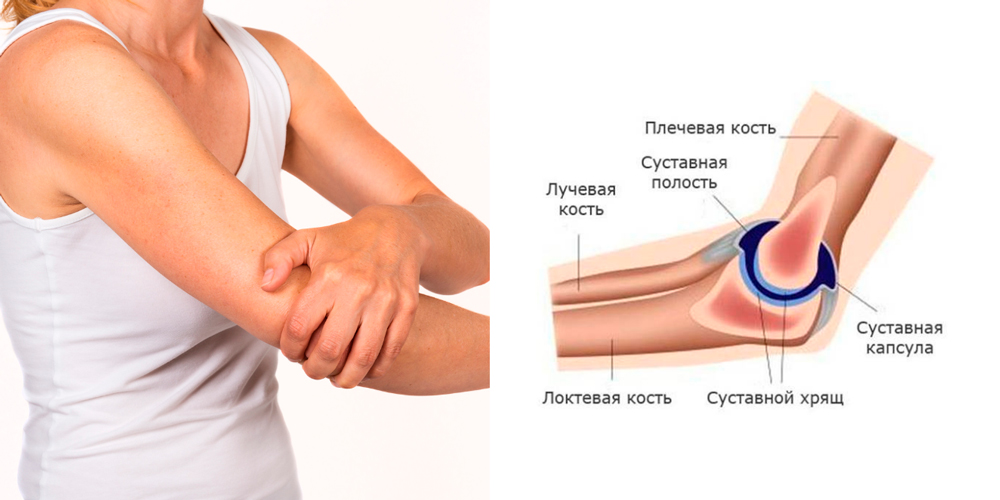
Боль в суставах (артралгия)
Содержание:
- Препарат Мотрин® при болях в суставах
- Эпидемиология /Этиология
- Вопросы диагностики и лечения
- Чем опасно заболевание
- Лечебная тактика
- Причина болей
- Остеоартроз
- Виды артритов
- Какой врач лечит артрит?
- Травматический разрыв связок голени: симптомы, виды
- Ревматизм
- Мифы о суставах
- Лечение боли в суставах
- Диагностика
- Причины гнойного артрита
- Заключение
Препарат Мотрин® при болях в суставах
Мотрин – лекарственный препарат, относящийся к группе НПВС и способствующий снятию болезненных ощущений в суставах. Его действие также направлено против воспаления, поэтому с его помощью можно достичь избавления от отеков. Средство разрешено к применению у взрослых и детей старше 15 лет. Перед использованием Мотрин следует ознакомиться с инструкцией к препарату и проконсультироваться с врачом.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Эпидемиология /Этиология
ПФБС может быть связан с травмой надколенника, но чаще это сочетание нескольких факторов: чрезмерное использование или перегрузка пателлофеморального сустава, анатомические или биомеханические аномалии, мышечная слабость, дисбаланс или дисфункция. Более вероятно, что ПФБС ухудшается и плохо лечится из-за сочетания нескольких факторов.
Одной из основных причин ПФБС является ориентация и положение надколенника. Когда коленная чашечка имеет другую ориентацию, она может скользить больше в одну сторону относительно межмыщелковой ямки, что приводит к избыточному давлению в этой части бедренной кости и, соответственно, раздражению, дискомфорту и боли. Есть разные причины, которые могут спровоцировать такие отклонения.
Ориентация надколенника варьируется от одного пациента к другому. Она также может отличаться от левого колена к правому у одного и того же человека, а может быть результатом анатомических аномалий. Небольшое отклонение надколенника может вызвать мышечный дисбаланс и биомеханические нарушения, которые, возможно, и приведут к ПФБС. И наоборот, мышечный дисбаланс или биомеханическая аномалия могут вызвать отклонение надколенника, что приведет в возникновению ПФБС. Например, когда медиальная широкая мышца бедра (МШМБ) недостаточно сильная, латеральная широкая мышца бедра может генерировать большую силу, что может приводить к латеральному скольжению, латеральному наклону или латеральному вращению надколенника, и, следовательно, нарастанию давления на латеральной с стороне межмыщелковой ямки, ее раздражению и боли в колене. Возможна обратная ситуация, но медиальное скольжение, наклон или вращение встречаются редко. Еще одна мышца и связка, которые могут вызвать отклонение надколенника, — это илиотибиальный тракт и медиальная поддерживающая связка надколенника (в случае дисбаланса или слабости одной из этих структур).
Один из механизмов неправильного позиционирования надколенника
ПФБС также может быть вызван гиперэкстензией коленного сустава, латеральным вращением большеберцовой кости, вальгусным или варусным положением колена, увеличением угла Q, напряжением илиотибиального тракта, хамстрингов или икроножной мышцы.
Иногда боль и дискомфорт локализуются в колене, но источник проблемы находится где-то в другом месте. Pes planus (плоская стоп — пронация) или pes cavus (полая стопа — супинация) также могут провоцировать ПФБС. Пронация стопы (которая чаще встречается при ПФБС) вызывает компенсаторную внутреннюю ротацию большеберцовой или бедренной костей, что нарушает пателлофеморальный механизм. Супинация стопы обеспечивает меньшую амортизацию для ноги, когда она касается плоскости опоры, что может приводить к росту нагрузки на пателлофеморальный (ПФ) сустав. Кинематика тазобедренного сустава также может влиять на колено и провоцировать ПФБС. Результаты одного исследования показали, что у пациентов с ПФБС могут быть слабыми абдукторы бедра, что будет приводить к увеличению приведения бедра во время бега.
Мышечная этиология ПФБС
- Слабость квадрицепса:
- Слабость медиальной части квадрицепса:
- Напряжение илиотибиального тракта:
- Напряженные хамстринги:
- Слабость и укорочение мышц бедра:
- Напряженные икроножные мышцы:
Вопросы диагностики и лечения
Из всех перечисленных заболеваний и состояний непосредственно к компетенции врача-невролога относятся, по-видимому, лишь радикулит и функциональные боли в суставах. Остальные в большей степени соответствуют профилям ревматолога, хирурга, терапевта, ортопеда, эндокринолога, дерматовенеролога, гинеколога и иных специалистов. Тем не менее многие больные совершают свой первый визит именно к неврологу – потому что болит!
Здесь они полностью правы. Любой невролог с самого начала своей врачебной деятельности глубоко осознает такую ситуацию и постоянно, до окончания трудовой деятельности, совершенствует свои знания в области смежных медицинских специальностей. Поэтому он быстрее и точнее, чем любой иной специалист, проведет дифференциальную диагностику, определит причину болей в суставах и назначит адекватное лечение.
Лечение – это не только снятие болевых ощущений
Важно устранить первичное заболевание, саму причину боли. В нашем отделении неврологии имеются для этого все условия
Представлен широкий спектр методов лечения, среди которых применяются лечебные блокады, инфузионная терапия, карбокситерапия.
В заключение необходимо отметить следующее. Многие заболевания, сопровождающиеся болями в суставах, склонны к прогрессированию. Если их не лечить, это чревато необратимыми изменениями в суставах и стойкому нарушению их функции.
Не затягивайте визит к врачу!
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Чем опасно заболевание
Асептический воспалительный процесс может пройти самостоятельно, но, если присоединится инфекция, возможно тяжелое течение заболевания с многочисленными осложнениями и деформацией сустава.
Стадии острого артрита
Стадии острого серозного неосложненного артрита:
Начальная – воспаление и отек синовиальной оболочки, скопление в суставной полости серозного содержимого. Кожа над суставом отекает, краснеет, появляется боль (от умеренной до сильной);
Развернутая – нарастание всех признаков воспаления без значительного разрушения тканей сустава. Но на клеточном уровне разрушения имеются. Боли нарастают, конечность сгибается с трудом;
Восстановительная — постепенное стихание острого воспаления и риск разрастания внутри сустава соединительной ткани, что приведет к нарушению суставной функции
Поэтому очень важно правильное проведение реабилитации.
Стадии острого гнойного артрита:
- Начальная – в суставной полости появляется гной, пока еще не разрушающий сустав. Симптомы: высокая температура, отечность и болезненность, больно пошевелить конечностью. На рентгенографии выявляется расширение суставной щели из-за нарастающего объема гноя. Прилегающие ткани могут быть не изменены, но иногда вокруг сустава образуются гнойники, при этом состояние больного резко ухудшается.
- Развернутая – разрушаются мягкие ткани внутри сустава: синовиальная оболочка, связки, сухожилия мышц. Конечность неподвижна из-за сильнейших болей. Эта стадия может протекать, как с поражением, так и без поражения околосуставных тканей.
- Деструктивная – разрушается хрящевое покрытие сустава и расположенная под ним кость. На рентгенограмме просматривается очаговое разрушение хряща и кости, сужение суставной щели. Деструкция может протекать без проникновения гноя в окружающие ткани, с образованием абсцессов и флегмон, а также с прорывом гноя на поверхность тела и образованием свищей.
- Конечная – при своевременно начатом лечении можно остановить гнойный воспалительный процесс на любой стадии. В зависимости от того, насколько далеко зашло разрушение сустава, возможно полное выздоровление или частичное нарушение функции сустава.
Функция в значительной степени может быть восстановлена при проведении реабилитационных мероприятий. При отсутствии лечения развивается полная неподвижность сустава (анкилоз).
Возможные осложнения
Любые артриты опасны. А гнойный артрит – это еще и риск для жизни больного. При отсутствии адекватное лечения возможны следующие осложнения:
- развитие стойких нарушений суставной функции с его неподвижностью и инвалидизацией;
- переход острого воспаления в хроническое с обострениями артрита и постепенным разрушением суставных тканей;
- тяжелые гнойные местные (абсцессы, флегмоны) и общие (сепсис) осложнения с угрозой жизни больного.
Распространенное осложнение острого артрита — нарушение суставной функции
Первая помощь больному при осложнении
Как действовать:
- принять обезболивающее (Анальгин, Пенталгин, Найз – если повышена температура, то эти лекарства подействуют и как жаропонижающее) и успокоительное (настой валерианы или пустырника, Валокордин);
- нанести на больной сустав любую обезболивающую мазь или гель — Диклофенак, Пенталгин и др.
- вызвать врача на дом; если очень высокая температура, то лучше вызвать скорую помощь;
- лечь и принять положение, максимально уменьшающее боль.
При подозрении на гнойный артрит врач направит вас в хирургическое отделение больницы. Не отказывайтесь от госпитализации – на кону может стоять не только ваше здоровье, но и жизнь.
Лечебная тактика
Важный вопрос, что делать если ломит кости? Первым делом незамедлительно обратитесь к лечащему врачу за консультацией или одному из следующих специалистов: ревматолог. травматолог ортопед, хирург, онколог. Практически все заболевания симптомом которых является ломота в костях относятся к профилю заболеваний входящих в компетенцию данных специалистов. Своевременное обращение за консультацией и квалифицированной помощью поможет Вам избежать развития серьёзных осложнений и других последствий основного заболевания спровоцировавшего болевой синдром в костях. В зависимости от причин и локализации болевого синдрома лечение будет сильно различаться.
- Ломит кости рук – скорее всего причина данного недуга артроз – лечение данного заболевания входит в компетенцию специалиста травматолога. Лечение заключается в назначении системных глюкокортикостероидов и других противовоспалительных препаратов, а также проведение консервативных мероприятий по улучшению трофики костной и фиброзной тканей путём витаминотерапии, применения хондропротекторов и курсовых физиопроцедур.
- Ломит кости ног – одна из самых частых причин ревматизм или тот же артроз. При артрозе лечение будет аналогично вышеописанному, а при ревматизме лечением будет заниматься специалист ревматолог.
- Боли в рёбрах или черепе, а также боли с высокой интенсивностью – частый симптом онкологических заболеваний протекающих с поражением костной ткани. В данном случае необходимо исключить или подтвердить наличие онкологического процесса. Лечением новообразований занимаются специалисты – онкологи совместно с травматологами.
Подводя итог важно еще раз отметить, что занятие самолечением крайне не рекомендуется, так как симптом боли и ломоты в костях может быть признаком серьёзного поражения организма, требующего незамедлительного и сложного лечения. Провести правильную диагностику и установить клинический диагноз, после чего будет проведено максимально эффективное лечение может только высококвалифицированный специалист, так что внимательно относитесь к своему организму и будьте здоровы. . Клинический институт мозга
Рейтинг: 4/5 —
79 голосов
Клинический институт мозга
Рейтинг: 4/5 —
79 голосов
Причина болей
Скелетная мышечная боль, чаще всего, вызвана прямой травмой или травмой в результате растяжения мышц или надрыва мышц. Мышечное напряжение возникает в том случае, когда происходит повреждение нескольких мышечных волокон, в то время как при разрыве мышцы, происходит разрыв большого количества мышечных волокон. Разрыв (надрыв) сухожилия также может привести к появлению болей в мышцах. Мышцы и сухожилия имеют способность к регенерации, но при сильном разрыве мышцы или сухожилия требуется уже оперативное восстановление целостности поврежденных структур. Мышечные боли могут быть вызваны судорогами, возникающими вследствие перегрузок или ненормальной нервной импульсации, которая приводит к избыточному сокращению мышц. В некоторых случаях мышечные боли могут быть симптомом серьезных или угрожающих жизни состояний, таких как инфаркт, менингит, или рак.
Травматические причины боли в мышцах
Мышечные боли могут быть связаны с любой травмой, включая:
- Удар тупым предметом
- Растяжение мышц или разрыв
- Чрезмерные или повторяющиеся движения
- Компрессия нерва (вследствие грыжи диска, спинального стеноза)
Нервно-мышечные заболевания и состояния
- Боковой амиотрофический склероз (БАС, болезнь Шарко) — тяжелое нервно-мышечное заболевание, которое вызывает мышечную слабость и приводит к инвалидности
- Травма головного или спинного мозга
- Дерматомиозит (состояние, характеризующееся воспалением мышц и кожной сыпью)
- Болезнь Лайма (воспалительное бактериальное заболевание, передающееся клещами)
- Рассеянный склероз (заболевание, поражающее головной и спинной мозг и вызывающее слабость, нарушение координации, равновесия и другие проблемы)
- Разрушение мышц (рабдомиолиз)
- Мышечные инфекции, такие как абсцесс
- Болезнь Паркинсона (заболевание головного мозга, приводящее к ухудшению движений и нарушению координации)
- Ревматическая полимиалгия (заболевание, характеризующееся мышечной болью и скованностью)
- Полимиозит (воспаление и слабость мышц)
- Инсульт
Другие возможные причины боли в мышцах
Мышечная боль может быть вызвана множеством других заболеваний и состояний, в том числе:
- Рак
- Депрессия
- Фибромиалгия
- Стенокардия или инфаркт миокарда
- Гипотиреоз
- Грипп или другие респираторные заболевания
- Почечная недостаточность
- Электролитные нарушения (нарушения уровня калия или кальция в крови).
- Беременность
- Системная красная волчанка
- Дефицит Витамин В12 или витамина D
Лекарства и вещества, которые могут вызывать боль в мышцах, включают в себя:
- Ингибиторы АПФ (применяются для снижения кровяного давления)
- Кокаин
- Статины (препараты для снижения уровня холестерина)
Вопросы, которые помогают выяснить причину болей в мышцах, включают:
- Есть ли другие симптомы, такие как боль в горле или лихорадка?
- Вы чувствуете боль в одной конкретной области или во всем теле?
- Как долго длится это состояние?
- В каких частях тела локализуются боли?
- Что уменьшает боль или увеличивает боль?
- Какие лекарства принимаются сейчас или принимались недавно
Потенциальные осложнения мышечных болей
Осложнения, связанные с мышечной болью, зависят от основного заболевания или состояния. Например, мышечная боль, связанная с фибромиалгией или дегенеративным заболеванием, может привести к снижению двигательной активности и связанных с этим осложнений. Многие скелетные мышечные боли, тем не менее, хорошо поддаются лечению. Однако если боль в мышцах длительная и связана с системным заболеванием, то это может привести к следующим осложнениям, включая такие как:
- Хроническая боль
- Неподвижность и связанные с ним осложнения (такие как пролежни и тромбообразование)
- Стойкая боль, резистентная к лечению
- Атрофия мышц
- Контрактура мышц
- Стойкое повреждение мышц или нервов (чаще всего из-за компрессии нерва), включая паралич.
- Снижение качества жизни
Остеоартроз
Это хроническая прогрессирующая болезнь суставов. Для заболевания характерны дегенеративные изменения хряща и поражение всех компонентов сустава. Остеоартроз считается наиболее распространенной формой поражения суставов. На долю этого заболевания приходится до 60% нетрудоспособных больных в возрасте старше 40 лет.
Заболевание поражает разные суставы. Коксартроз (артроз тазобедренных суставов) и гонартроз (артроз коленных суставов) – формы, которые зачастую приводят к инвалидности.
У женщин велик риск поражения коленных суставов.
Причины остеоартроза
- наследственность;
- дефекты развития;
- травмы;
- занятия спортом;
- профессиональная деятельность, связанная с нагрузкой на колени;
- избыточный вес.
Клиническим симптомом, указывающим на то, что нужно начинать лечение болезни, является боль в суставах после физической нагрузки, которая в состоянии покоя проходит. При прогрессировании болезни боль усиливается, длится дольше и появляется даже при незначительной нагрузке, нередко беспокоит ночью.
Виды артритов
Артриты – это многочисленная группа заболеваний, имеющих самое разное происхождение и течение. По течению артриты делятся на острые, подострые и хронические. По характеру воспалительной жидкости (экссудата) в полости сустава выделяют следующие виды артрита:
- серозные – негнойные, часто развиваются при вирусном поражении;
- серозно-фибринозные – кроме негнойного экссудата в суставной полости отлагается белок фибрин, из которого в дальнейшем образуется соединительная ткань, вызывающая стойкую деформацию и нарушение двигательной функции;
- гнойные – самый тяжелый вид артритов, приводящий к поражению не только синовиальной оболочки, но также и всех остальных структур (хряща, котной ткани и др.), разрушению сустава и тяжелым гнойным осложнениям.
Острый гнойный
Неспецифические (пиогенные, гнойные) артриты вызываются стафилококками, стрептококками, пневмококками и другой неспецифической (способной вызывать любые воспалительные процессы) инфекцией. Протекают тяжело, но могут полностью излечиваться. Начало острое, внезапное. Повышается температура тела, появляется озноб, недомогание, головная боль. Одновременно появляется боль в пораженном суставе. Околосуставные ткани отекшие, кожа покрасневшая, на ощупь горячая. Движения причиняют сильную боль.
При отсутствии немедленной помощи гнойное воспаление распространяется на окружающие ткани, по кровеносным сосудам может распространяться на отдаленные органы, вызывая тяжелые осложнения. Сустав при артрите может быть полностью разрушен, а после выздоровления сформируется стойкий анкилоз.
Но современные методы лечения позволяют помочь больному даже на запущенных стадиях заболевания. В большинстве случаев болезнь заканчивается выздоровлением.
Хронический
Может развиваться на фоне острого воспалительного процесса при отсутствии своевременной помощи. Некоторые формы (ревматоидный, туберкулезный) имеют изначально хроническое течение.
Больные жалуются на боли в одном или нескольких суставах, усиливающихся ночью и уменьшающихся после начала двигательной активности. Характерны также скованность движений, иногда – припухлость в области поражения. По мере прогрессирования болезни все эти симптомы нарастают. Протекает длительно, с обострениями и ремиссиями, при отсутствии своевременного лечения может приводить к полной утрате суставной функции.
Деформирующий артрозоартрит
На фоне длительно протекающего хронического артрита в одном или нескольких суставах постепенно развивается его деформация. Вначале изменение формы происходит за счет плотного воспалительного отека. Но затем после каждого обострения разрастается соединительная ткань, постепенно разрушающая хрящ и вызывающая неподвижность сустава.
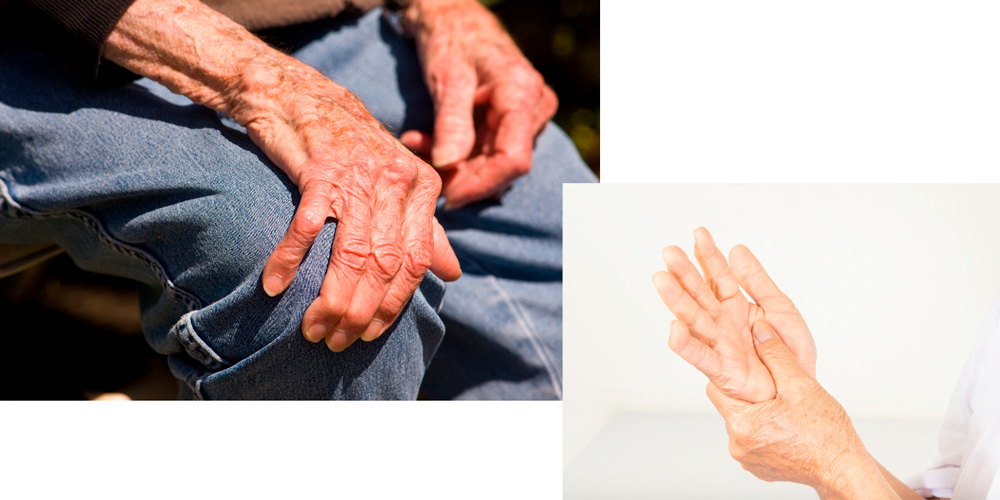 Деформирующий артрозоартрит
Деформирующий артрозоартрит
Еще через некоторое время разрастается костная ткань и формируется анкилоз. Костные разрастания, подвывихи и вывихи приводят к деформации и полной утрате функции конечности.
Какой врач лечит артрит?
С жалобами на боль и нарушение подвижности суставов Вы можете обратиться к терапевту или ревматологу. Курс лечения назначается индивидуально.
Медикаментозное лечение
Лечение артрита предусматривает (в зависимости от вида артрита и состояния больного) применение:
- противобактериальных препаратов (в случае инфекционного артрита);
- противовоспалительных препаратов;
- средств, улучшающих качество суставной ткани;
- болеутоляющих средств;
- витаминов, микроэлементов и аминокислот.
Физиотерапия
В лечении артрита применяются такие методы физиотерапии, как: лазерная, электроимпульсная, магнитная, ударно-волновая терапия.
Лечебная физкультура
Лечебная физкультура при артрите используется в качестве вспомогательного метода лечения. В результате физических упражнений улучшается местное кровообращение, происходит рассасывание жидкости в полостях суставов и околосуставных тканях. Отёк спадает, уменьшается припухлость, восстанавливается нормальная температура кожи, исчезает покраснение. В результате многократных занятий постепенно восстанавливаются объём движения в суставе и тонус мышц.
Массаж
Процедуры массажа при артрите приводят к снятию скованности в суставе, уменьшению боли и мышечного напряжения, способствуют восстановлению объёма движения в суставе. Под воздействием массажных процедур ускоряется выведение токсинов из организма, что улучшает общее состояние и снижает тяжесть проявлений заболевания.
Хирургическое лечение
В запущенных случаях артрита может потребоваться хирургическое лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Травматический разрыв связок голени: симптомы, виды
В зависимости от тяжести травматическое поражение голеностопа подразделяется на три стадии:
-
Растяжение. Легкая степень, при которой происходит незначительный надрыв связочных волокон, формируются микроразрывы. Данное состояние сопровождается слабо выраженными болезненными ощущениями во время движения.
-
Выраженный разрыв связок 2 степени голеностопного сустава со значительными повреждениями тканей. Здесь наблюдается частичное нарушение подвижности, сопровождаемое выраженной болью.
-
Третья степень – это полный разрыв связок голеностопа, нередко сопровождающийся другими повреждениями стопы (перелом). Суставное сочленение становится нестабильным. Больной утрачивает возможность передвигаться самостоятельно, нога сильно опухает, на ней появляются кровоподтеки.
Помимо растяжений существуют также подвывихи голеностопных суставов. Данные явления наиболее часто встречаются у детей, которые занимаются гимнастикой или другим видом спорта, подразумевающий повышенные нагрузки на суставно-связочный аппарат. После нарушения функционирования голеностопа необходимо провести рентгенологическое обследование с целью выявления наличия переломов и определения степени выраженности поражения. Основная сложность обследования заключается в особенностях строения голеностопа. Поэтому, помимо рентгена, специалисты часто прибегают к дополнительным способам диагностики.
Ревматизм
Ревматизм или более правильное название острая ревматоидная лихорадка – заболевание системного характера и аутоиммунной природы. При котором происходит поражение соединительной ткани больного, в том числе происходит поражение опорно-двигательного аппарата. Ревматоидная лихорадка проявляется поражением эндокарда сердца, однако при этом заболевании зачастую страдают еще и суставы с костями. Основным симптомом ревматоидной лихорадки уже на ранних стадиях как раз и становится чувство ломоты костей ног из-за развития воспаления в крупных суставах нижних конечностей. Заболевание может возникнуть после перенесённого в прошлом тонзиллита или ангины, причём сам больной зачастую самостоятельно не может связать два этих заболевания, что затрудняет своевременное лечение. В появлении таких симптомов виноват бета гемолитический стрептококк, который у некоторых людей может вызвать извращённую иммунную реакцию, в ходе которой собственный иммунитет начинает воспринимать ткани организма как чужеродные и вырабатывает на них иммунные комплексы и разрушающие их биологически активные вещества. Ревматоидный артрит серьёзное заболевание, которое требует грамотной и длительной консервативной терапии.
Мифы о суставах
Хрустеть суставами — вредно! На самом деле суставы издают звук из-за лопающихся или образующих пузырьков с азотом в синовиальной жидкости. Пока не появляется боль при хрусте беспокоиться не о чем. Если же появляется желание похрустеть суставами чтобы избавиться от дискомфорта, то это повод сходить к врачу.
Красная шерстяная нить защищает от болей. Это скорее ритуальная практика, чем реальная медицина. Доказательств действенности этого метода наука пока не нашла и вряд ли обнаружит.
Суставы болят от погоды. В реальности это скорее досадное совпадение, чем закономерность. После проведения масштабного исследования, ученые выяснили что только у небольшой части испытуемых боль в суставах совпала с дождливой погодой.
Лечение боли в суставах
Лечение артралгии будет эффективным только в том случае, если доктора выяснят причину симптома, установят, о развитии какого заболевания он сигнализирует. Для снятия воспаления пациенту могут назначать:
- Хондопротекторы. Замедляют прогрессирование остеоартроза, блокируют дальнейшее разрушение суставного хряща, уменьшают воспаление. Примером таких лекарств из данной группы являются комбинированные препараты, содержащие в составе 2 компонента хряща, хондроитин и глюкозамин в лечебных дозировках, хондроитин сульфат 1200мг, глюкозамин 1500мг, форма выпуска капсулы. Данные компоненты активизируют регенеративные процессы в хряще, за счет чего боли постепенно сходят на нет, состояние больного улучшается.
- Нестероидные противовоспалительные средства. Устраняют болевые ощущения, препятствуют распространению воспалительных реакций. Нормализуют температуру тела.
- Миорелаксанты. Призваны минимизировать скованность скелетной мускулатуры.
- Антибактериальные препараты. Используются при артритах инфекционной природы.
- Витаминно-минеральные комплексы. Для нормальной работы суставов и их скорейшего восстановления необходимы витамины А, Е, С, группы В. Также важны селен, кальций и др.
- Гормоны, стероиды. Используются, если сустав воспален очень сильно, а проведенное медикаментозное лечение оказалось неэффективным.
Параллельно с приемом таблеток, внутримышечным и внутривенным введением лекарственных средств пациенту могут назначаться согревающие, обезболивающие и противовоспалительные мази.
Если боль нестерпимая, возможно выполнение блокады нервных окончаний. В ходе процедуры используются сильнодействующие лекарства, которые помогают надолго забыть о симптомах артралгии.
Среди дополнительных методов терапии суставных болей можно выделить:
- лечебную физкультуру;
- массаж;
- мануальную терапию;
- механотерапию;
- вытяжение суставов с помощью специального оборудования;
- диету.
Из физиотерапевтических процедур больному показаны:
- Ударно-волновая терапия;
- озонотерапия;
- фонофорез;
- миостимуляция и некоторые другие.
Хирургическое лечение
В сложных случаях устранить дискомфортные ощущения в области одного или сразу нескольких суставов с помощью неинвазивных методов невозможно. Тогда пациенту рекомендуют сделать операцию. Это может быть:
- Артроскопический дебридмент. Хирург выполняет крохотные разрезы и через них удаляет из полости сустава омертвевшие ткани. Операция предусматривает применение современного эндоскопического оборудования.
- Пункция. Используя специальную иглу, врач вытягивает из сустава скопившуюся жидкость.
- Околосуставная остеотомия. С целью снижения нагрузки и улучшения подвижности пораженного сустава доктор надпиливает суставные кости, чтобы они срослись под определенным углом.
- Эндопротезирование. Очень серьезная операция, которая применяется только в том случае, если восстановить сустав уже невозможно. Тогда вместо него устанавливается протез.
То, какой способ лечения болей в суставах показан конкретному пациенту, врач решает в индивидуальном порядке с учетом возраста, анамнеза, симптоматики и некоторых других факторов.
Диагностика
Многообразие причин боли в суставе обуславливает обязательный осмотр и обследование у врача. Обследование может включать в себя:
- Сбор жалоб, тщательный сбор анамнеза и осмотр с проведением клинических тестов. Кроме боли могут присутствовать и другие симптомы: хруст, ограничение подвижности. Часто оказывается, что боль возникает из-за поражения околосуставных мягких тканей, прикрепляющихся в данной области сухожилий, воспаления околосуставных сумок.
Для примера: трохантерит, когда боль возникает из-за воспаления сухожилий мощных мышц тазового пояса и нижних конечностей к большому вертелу (костному выступу) бедренной кости. Боль при этом состоянии очень похожа по характеру и локализации на боль в близлежащем тазобедренном суставе. - УЗИ суставов – не инвазивный, быстрый и безвредный метод исследования.
- После осмотра врач составляет план дальнейшего обследования и проводит процедуры неотложной помощи.
- Рентгенография для оценки состояния костной ткани сустава. Это простое рутинное исследование, «золотой стандарт» диагностики опорно-двигательного аппарата.
- Компьютерную томографию сустава, которая дает полноценную объемную картину костных повреждений.
- Магнитно-резонансная томография (МРТ) для оценки состояния мягких тканей сустава.
- Лечебно-диагностическая пункция для удаления жидкости из полости сустава с последующим проведением ее исследования. При этом в полость сустава могут быть введены лекарственные вещества.
- Лабораторная диагностика: исследования крови, мочи, в том числе на маркеры системных заболеваний.
- Диагностическая артроскопия – осмотр сустава изнутри при помощи эндоскопической техники. Данный метод позволяет взять материал тканей сустава для биопсии и даже провести лечебные манипуляции.
Причины гнойного артрита
Причиной заболевания является проникновение гноеродных бактерий в суставную полость. Это может произойти при:
- проникающем ранении сустава; при этом воспалительный процесс сначала носит асептический (неинфекционный) характер и только через некоторое время развивается нагноение;
- проникновении инфекции из околосуставных тканей при абсцессах флегмонах, фурункулах;
- переносе возбудителей инфекции с током крови или лимфы из отдаленных очагов при гнойных воспалительных процессах в ЛОР-органах, гнойном холецистите, аппендиците и др.;
- попадание инфекции в суставную полость во время медицинских манипуляций при несоблюдении правил асептики.
Самым частым возбудителем инфекции является золотистый стафилококк (около 70% от всех случаев пиогенного артрита). При хронических аутоиммунных воспалительных процессах (ревматоидном артрите), кожных инфекциях и открытых травмах возбудителем гнойной инфекции чаще всего является гемолитический стрептококк группы А. «Виновниками» заболевания могут быть пневмококки, синегнойная и кишечная палочки и другие возбудители.
При попадании гноеродной инфекции в суставную полость развивается нагноение. Воспаляются и разрушаются суставная капсула, хрящ, а затем и околосуставные ткани. На месте разрушения разрастается сначала соединительная, а затем костная ткань, вызывая неподвижность сустава (анкилоз). Одновременно нарушается общее состояние организма, особенно, если гной попадает в кровь и разносится в различные органы и ткани с образованием в них пиогенных очагов (сепсис).
К группе риска по развитию гнойного артрита относятся лица:
- дети, пожилые люди, лица со сниженным иммунитетом;
- страдающие хроническими артритами, особенно, ревматоидным артритом (РА)– инфекция легче проникает в воспаленные ткани; применяемы при лечении РА препараты способствуют снижению местного иммунитета;
- с хроническими воспалительными или острыми гнойными процессами – гной попадает в суставную полость с кровью;
- перенесшие операции на суставах, в том числе эндопротезирование – частота инфицирования искусственных суставов составляет от 0,5 до 2 %;
- с сахарным диабетом, вызывающим нарушение кровообращения и снижение иммунитета;
- с ожирением, ведущие малоподвижный образ жизни – повышенная нагрузка на суставы приводит к развитию микротравм, куда легко проникает инфекция;
- работающие в сырых холодных помещениях.
Заключение
Боли в суставах и мышцах — это очень неспецифический симптом, который может указывать на множество разных нарушений. В некоторых случаях боль возникает на фоне физиологических процессов, которые патологическими не являются.
Тщательность и обширность диагностирования первопричины боли играет очень большую роль в дальнейшем лечении. Некоторые болезни, вызывающие боль, могут прогрессировать и привести к серьезным последствиям, поэтому при появлении болезненности и дискомфорта в мышцах и суставах лучше сразу обратиться к врачу. Это может быть травматолог, ортопед, невролог или ревматолог.
Список литературы:
- https://mysustavy.ru/pochemu-mogut-poyavlyat-sya-boli-v-myshcah-i-sustavah-po-vsemu-telu/
- https://sprosivracha.com/questions/289028-upadok-sil-boli-v-myshcah-kostyah-i-sustavah