Геморрой или рак? как отличить и может ли перейти в онкологию?
Содержание:
- Когда же обращаться к врачу?
- Классификация рака кишечника
- 2.Причины
- Вопрос — ответ
- Какие стадии имеет рак толстой кишки?
- Лечение рака толстой кишки
- Где пройти ФГС
- Традиционное лечение
- 2.Причины
- Ультразвуковое исследование (УЗИ) прямой кишки.
- Что такое «дырявый кишечник»
- Этиология и патогенез.
- Когда следует обратиться к врачу
- Диагностика
- Лечение.
- Стадии рака прямой кишки
- Можно ли получить группу инвалидности при раке толстой кишки?
Когда же обращаться к врачу?
Первые признаки рака желудка малоотличимы от симптомов вялотекущего гастрита. Поэтому самостоятельно распознать начало заболевания очень сложно, особенно если опухоль у пациента появляется на фоне предшествующей хронической патологии пищеварительного тракта.
Единственное верное решение в такой ситуации – обращение к врачу-гастроэнтерологу при появлении даже небольших изменений в характере, интенсивности, продолжительности и комбинации симптомов. Кроме того, людям с хроническими гастроэнтерологическими заболеваниями рекомендуется регулярно проходить профилактические обследования. Это поможет контролировать состояние слизистой оболочки желудка и выявлять злокачественные опухоли на 1 или даже 0 (предраковой) стадии, когда они еще представляют собой небольшой поверхностно расположенный островок клеток.
Классификация рака кишечника
Существует целый ряд патологий, которые классифицируют данное заболевание у человека:
-
Характер роста и его направление зависит от того, как быстро возникают новые симптомы и каков их перечень.
-
Гистологический тип – это тип опухоли, определить который можно по виду клеток, из которых произошло новообразование.
-
Место локализации заболевания. От этого будут зависеть симптомы болезни.
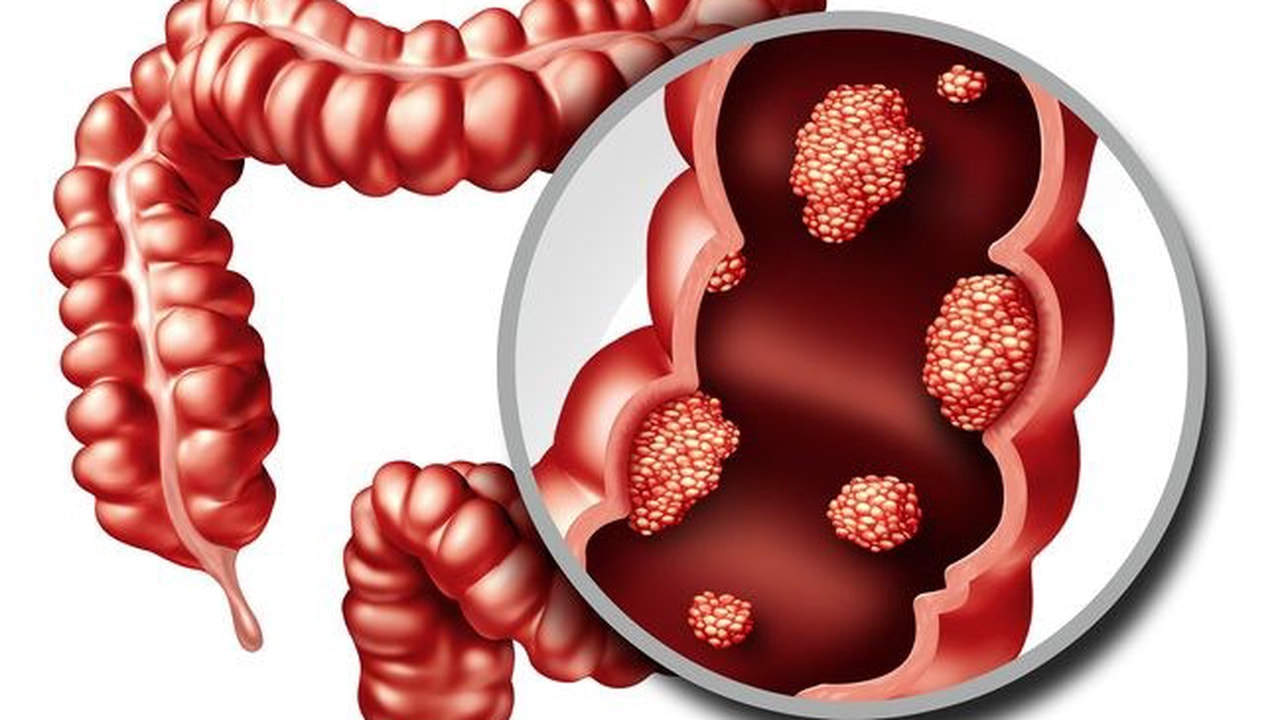
Первичные признаки
Практически все онкологические заболевания, в том числе и рак кишечника, на начальных стадиях имеют очень неявную симптоматику. Поэтому очень часто их оставляют без внимания. Вот несколько признаков заболевания:
-
Наличие отвращения к определенной пище и изменение пристрастий в еде.
-
Наличие в кале крови.
-
Анемия.
-
Повышенная утомляемость и общая слабость организма.
-
Уменьшение массы тела, которая не имеет естественных причин.
-
Изменения перистальтики кишечника.
Возникновение данных признаков у пациента не всегда становятся поводом для беспокойства. Обнаружение патологии чаще всего связано с прохождением других эндоскопических исследований, при подозрении на прочие заболевания. Выявление рака кишечника обычно возникает на поздних стадиях, которые требуют более сложного лечения и отнимут больше времени.
Если выявить заболевание на ранней стадии и провести своевременную терапию, то шансы на выздоровление при сохранении качества жизни достаточно высокие.
Таким образом, если вы обнаружили хотя бы один из признаков заболевания, то следует сразу же обратиться в специализированную клинику и пройти необходимое обследование.
Основные симптомы данного заболевания
По мере того, как новообразование развивается, начинают проявляться более существенные признаки:
-
С течением времени, возможно, проявление симптомов, относящихся к общим при онкологии, а так же возникновение новых образований.
-
Длительное отсутствие дефекации, в некоторых случаях длительность может доходить до 20-30 дней. При этом наблюдаются болезненные ощущения в брюшной стенке, и она становится более твердой.
-
После дефекации присутствует ощущение того, что кишечник не до конца опорожнился.
-
В проекции новообразования на брюшной стенке появляется болевой синдром.
-
Постоянные признаки рвоты и тошноты, которые сопровождаются увеличением температуры тела.
-
Снижение артериального давления, при этом кожные покровы становятся белого цвета. Если опухоль локализована в слепой кишке, то возможны признаки холодного пота.
-
Возникновение запоров, сменяемых диареей.
-
Наличие в кале слизи и гноя, которые вызывают очень неприятный запах при испражнении.
-
Наличие крови в каловых массах. При этом кровь может находиться в прожилках или же полностью окрашивать кал.
Проявление заболевания связано с довольно многими факторами. В первую очередь признаки зависят от того, где расположено образование.
Симптоматика при раке тонкого кишечника
Образование опухоли в данном отделе кишечника явление довольно редкое, но оно может встречаться. У пациентов с данным диагнозом отмечают следующие признаки:
-
Происходит сдавливание находящихся рядом органов, что в дальнейшем приведет к образованию сложных заболеваний.
-
На поздних стадиях заболевания наблюдается непроходимость кишечника.
-
Кровотечения внутри кишечника, при этом каловые массы имеют темный цвет.
-
Снижение массы тела и потеря аппетита.
-
Рвота, тошнота, постоянные спазмы и болевые ощущения.
Симптоматика при раке толстого кишечника
Если у пациента обнаружена опухоль в толстом кишечнике, то симптомы будут схожи с онкологии тонкого отела, однако есть существенные отличия. Вот несколько проявлений, которыми характеризуется данное образование:
-
В каловых массах наблюдается наличие гноя и слизи.
-
Живот периодически вздувается.
-
Снижается аппетит, у человека наблюдается общая слабость.
-
В кале присутствует кровь, которая чаще всего образуется в виде прожилок.
-
В области живота наблюдаются постоянные боли различного характера.
На ранних симптомах данное заболевание может протекать практически без признаков или иметь смазанные симптомы. Со временем заболевание начинает прогрессировать, что приведет к усугублению ситуации и возникновению более сильных расстройств.
2.Причины
Этиопатогенез рака, – то есть появления и безостановочного деления незрелых клеток с развитием из них опухоли, прорастающей в соседние структуры, формирующей собственную сеть кровоснабжения и способной к метастазированию в другие участки организма, – выходит за рамки данной статьи. Отметим лишь, что этот механизм, общий для любой онкопатологии, до сих пор остается предметом напряженных исследований; это, разумеется, не означает, что он совершенно неизвестен, однако непосредственные причины фатального «пробоя» иммунной системы (одной из задач которой является идентификация и уничтожение незрелых клеток) предстоит еще установить и уточнить, что в конце концов и позволит разработать средства надежного предотвращения и лечения.
Факторы риска, способствующие запуску ракового процесса в сигмовидной кишке, известны достаточно хорошо:
- нездоровое питание с преобладанием «прошедшего кулинарную обработку красного мяса» (формулировка ВОЗ), жиров, сахара и всех тех пищевых добавок, большинство из которых являются однозначными и агрессивными канцерогенами; недостаточное потребление растительной пищи и жидкости;
- гиподинамия, избыточная масса тела;
- употребление алкоголя и табакокурение (данные факторы включены вовсе не в пропагандистских целях: давно и достоверно доказано, скажем, что в отношении рака толстого кишечника курение не только является патогенетическим фактором, но и удваивает летальность вопреки терапии);
- зрелый и пожилой возраст, особенно при наличии вышеприведенных факторов риска;
- воспалительные и/или язвенные процессы в кишечнике;
- склонность к запорам вследствие гипотонии и ослабленной перистальтики;
- наследственная предрасположенность;
- наличие бессимптомных полипов и папиллом в кишечнике (некоторые генетически обусловленные формы полипоза практически гарантируют малигнизацию, т.е. злокачественное перерождение кишечных полипов).
Вопрос — ответ
Да, риск развития опухолей возрастает при наличии в ежедневном рационе пищи, бедной на клетчатку, но снабженной животными белками и жирами. При таком раскладе у человека могут возникать частые запоры, вероятен дисбаланс кишечной флоры. В кишечнике увеличивается содержание желчных кислот и канцерогенных фенолов. А это вредит слизистой. Вред приносят и копчености, консерванты. В них также преобладают канцерогены.Факт. Человек способен принимать пищу даже будучи размещен вниз головой, так как вовремя «включаются» специальные мышцы перистальтики. Этим и объясняется то, что космонавты едят в невесомом состоянии.
В основном, нет. Недержание толстой кишки связано преимущественно с перенесенной акушерской травмой, мышечной дисфункцией как следствием нервных расстройств. Это также реакция на различные заболевания воспалительного характера, на выпадение геморроидальных узлов или самой прямой кишки.
Если полипы не перешли в стадию рака, то вероятность сохраняется примерно на 85%. Если же полипы стали злокачественными, то подобного рода щадящие операции допустимы лишь в 30% случаев от общего числа заболевших. Но удаление полипов в пораженных отделах кишечника — обязательно, поскольку из них так или иначе появляется раковое образование.
Опухоли сравнительно небольших размеров поддаются оперативной ликвидации сразу, а крупные — требуют предварительного воздействия: либо с помощью лучевой терапии, либо с помощью комбинации радиационного воздействия и химиотерапии. Такая обработка пораженного участка уменьшает риск рецидива недуга. В случае обнаружения метастаз в лимфатических узлах может понадобиться повторная химиотерапия.
Какие стадии имеет рак толстой кишки?
| T –распространенность первичной опухоли в кишке | |
| TX | Слишком мало данных для оценки распространенности опухоли. |
| T0 | Первичную опухоль в кишке определить не удается. |
| Tis | Опухоль растет в пределах слизистой оболочки. |
| T1 | Опухоль прорастает в подслизистую основу. |
| T2 | Опухоль прорастает в мышечный слой стенки кишечника. |
| T3 | Опухоль прорастает через все слои стенки кишки. |
| T4 | Опухоль прорастает в соседние органы. |
| N – наличие раковых клеток в регионарных (находящихся рядом с опухолью) лимфоузлах | |
| NX | Слишком мало данных для оценки состояния регионарных лимфатических узлов. |
| N0 | Признаки распространения опухоли в регионарные лимфатические узлы отсутствуют. |
| N1 | Опухоль распространилась в 1-3 регионарных лимфатических узла. |
| N2 | Опухоль распространилась в 4 и более регионарных лимфатических узла. |
| M – наличие отдаленных метастазов в различных органах | |
| М0 | Отдаленные метастазы отсутствуют. |
| M1 | Есть отдаленные метастазы. |
колоректального рака
| Стадия | Соответствие по классификации TNM | Описание |
| TisN0М0 | Опухоль растет в пределах слизистой оболочки и не распространяется на другие слои стенки кишки. Такую опухоль называют carcinoma in situ или «рак на месте». | |
| I | T(1-2)N0М0 | Опухоль прорастает в стенку кишки, но не выходит за ее пределы. Метастазов в регионарных лимфатических узлах нет. |
| II | T(3-4)N0М0 | Опухоль прорастает насквозь стенку кишки. Метастазы в регионарных лимфатических узлах отсутствуют. |
| III | T(любая)N(1-2)М0 | Опухоль прорастает всю толщу стенки кишки. Имеются единичные или множественные метастазы в регионарных лимфатических узлах. |
| IV | T(любая)N(любая)M1 | Имеются удаленные метастазы в других органах. |
Лечение рака толстой кишки
Хирургическое лечение является необходимым условием полного выздоровления. Лучевая терапия и химиотерапия используются в дополнение к хирургическому вмешательству. Если рак обнаружен и пролечен на ранних стадиях, то в 80-90% можно ожидать восстановление нормального состояния здоровья. Позитивные результаты лечения снижаются до 50% и меньше, если рак диагностируется на поздних стадиях. Благодаря современным методам хирургического лечения и медицинским технологиям, формирование колостомы необходимо у менее 5% от всех больных колоректальным раком (колостома – хирургически сформированное искусственное выделительное отверстие толстой кишки на коже живота).
Где пройти ФГС
ФГС не относится к инновационным и редким диагностическим методикам, многие медицинские учреждения предлагают услуги по такому обследованию. Но по возможности предпочтение все же стоит отдавать специализированным центрам, оснащенным наиболее современными моделями эндоскопических аппаратов.
ICLINIC – многопрофильная клиника, на базе которой функционирует Центр профилактики рака пищеварительной системы. Поэтому специалисты ICLINIC имеют богатый клинический опыт выявления самых ранних признаков малигнизации (озлокачествления) слизистой оболочки желудка. А новейшие модели фиброгастроскопов с высокоточными оптическими системами, атравматическими трубками малого диаметра и чувствительными манипуляторами позволяют проводить обследование прицельно, быстро, с высокой степенью достоверности и при этом с минимальным для пациента дискомфортом.
Традиционное лечение
Рак яичников обычно диагностируется и лечится гинекологом (специализируется на репродуктивном здоровье женщин) или онкологом (специализируется на лечение онкологических заболеваний). Они используют следующие методы лечения:
- Химиотерапия: нацелена на клетки, которые быстро растут и делятся. Стандартное лечения рака яичников включает в себя операцию по удалению опухоли (или максимально возможного ее участка) с последующими шестью курсами химиотерапии. К сожалению, химиотерапия убивает и здоровые клетки, вызывая появление побочных эффектов (тошноты, расстройства желудка, диареи, потери волос, снижение иммунитета, усталости и анемии).
- Гормональная терапия: позволяет уменьшить опухоли путем снижения производства гормонов, способствующих ее росту.
- Лучевая терапия: способствует уменьшению опухоли.
- Таргетная лекарственная терапия или иммунотерапия: обычно используется для лечения более поздних стадий рака и направлена на определенные виды клеток.
- Операция: большинству женщин с раком яичников назначается операция как минимум один раз. Иногда во время лечения требуется несколько операций.
- Лекарства: препараты, включающие ингибиторы ангиогенеза и таргетная терапия могут быть назначены в дополнение к химиотерапии или самостоятельно. В настоящее время разрабатываются новые типы препаратов, направленные на уменьшение опухолей. Такие лекарства включают в себя препараты Авастин и Совенифиб.
2.Причины
Непосредственной причиной рака как такового является не распознанная иммунной системой и вовремя не уничтоженная клеточная мутация, вследствие чего запускается бесконечный цикл деления и, соответственно, роста опухоли – для этого достаточно единственной незрелой клетки. Поиски конкретных триггеров (обязательных условий запуска), методов профилактики и гипотетических способов прерывания онкопроцесса составляют одно из магистральных направлений современной науки и выходят за тематические рамки данной статьи. Что касается факторов риска, то с высокой достоверностью они во множестве выявлены и подтверждены широкомасштабными исследованиями на больших региональных и социокультурных выборках.
В отношении рака слепой кишки эти факторы не отличаются особой спецификой (по сравнению с раком других отделов толстого кишечника) и включают следующее:
- красное мясо, прошедшее кулинарную обработку (именно такая формулировка использована в недавнем официальном документе ВОЗ, которым мышечно-волокнистое мясо крупного сельскохозяйственного скота отнесено к канцерогенам), причем некоторые из практикуемых сегодня способов «кулинарной обработки» значительно опасней всех прочих факторов, вместе взятых;
- возрастные изменения в тканях и ослабление кишечной перистальтики (выявляемость рака слепой кишки ступенчато возрастает с 45 лет, но, поскольку в большинстве случаев диагностируется уже поздняя стадия, началом возрастной зоны риска считают 40 лет);
- наследственная предрасположенность;
- наличие хронических заболеваний и патологических состояний желудочно-кишечного тракта (воспалительные, язвенные, дискинетические, доброкачественные неопластические процессы);
- экологические факторы;
- присутствие и активность в организме онкогенных вирусов (в частности, некоторых подтипов герпесвируса и папилломавируса человека);
- курение.
Ультразвуковое исследование (УЗИ) прямой кишки.
Рак прямой кишки.
С помощью введения ультразвукового датчика через задний проход возможно исследование прямой кишки с помощью ультразвука. В отличие от ректоскопии, которая визуализирует распространение рака на внутренней поверхности кишки, УЗИ может показать степень прорастания опухоли сквозь кишечную стенку и в окружающие ткани, наличие метастазов в лимфатических узлах. Наряду с магнитно-резонансной томографией малого таза (МРТ) — это ключевое исследование для рака прямой кишки, которое показывает необходимость проведения химиолучевой терапии перед оперативным лечением.
Что такое «дырявый кишечник»
Дырявым кишечником называют повышенную проницаемость стенок кишечника, при которой в кровь проникают бактерии и частицы переваренной еды. Это может вызывать воспаление и негативные изменения в составе бактерий кишечника, а также приводить к проблемам с работой желудочно-кишечного тракта.
По статистике почти четверть населения развитых стран страдает заболеваниями желудочно-кишечного тракта, среди которых синдром раздраженного кишечника, болезнь Крона, язвенный колит. Симптомы этих заболеваний часто похожи:
- Вздутие, повышенное газообразование;
- Диарея, запор;
- Боли в животе;
- Непереносимость некоторых нутриентов;
- Усталость, головная боль, затуманенность сознания.
Эти же симптомы наблюдаются и при повышенной проницаемости кишечника, но медицинское сообщество не признает дырявый или тонкий кишечник как отдельное заболевание. Есть предположения, что повышенная проницаемость кишечника — одно из последствий заболеваний ЖКТ, но некоторые ученые считают, что это предшественник хронических и аутоиммунных заболеваний.
Несмотря на отсутствие четкого понимания того, как дырявый кишечник связан с заболеваниями, если у вас наблюдаются повышенное газообразование, боли в животе, диарея и другие симптомы, не стоит затягивать с посещением врача.
Этиология и патогенез.
Этим суждениям близка химическая теория, которая сводит причину возникновения опухоли к мутагенному воздействию ряда экзо- и эндогенных химических веществ (канцерогенов) на клетку кишечного эпителия, среди которых наиболее активными считаются полициклические ароматические углеводороды, ароматические амины и амиды, нитросоединения, офлатоксины, а также метаболиты триптофана и тирозина. Канцерогенные вещества (бензпирен) могут образовываться и при нерациональной термической обработке пищевых продуктов, копчении мяса, рыбы. В результате их воздействия на геном клетки происходят точечные мутации, транслокации, что приводит к превращению клеточных протоонкогенов в активные онкогены. Последние, запуская синтез онкопротеинов, трансформируют клетку в опухолевую.
У больных с хроническими воспалительными заболеваниями толстой кишки, особенно с язвенным колитом, частота рака толстой кишки значительно выше, чем в общей популяции. На степень риска развития рака влияют длительность и клиническое течение заболевания. По данным литературы, риск возникновения рака толстой кишки при длительности заболевания до 5 лет составил от 0 до 5 %, до 15 лет — 1,4—12 %, до 20 лет — 5,2-30 %, особенно высок риск у страдающих язвенным колитом в течение 30 лет и более — 8,7—50 %. При болезни Крона толстой кишки также возрастает риск развития злокачественной опухоли, однако частота заболевания ниже, чем при язвенном колите, и колеблется в пределах от 0,4—2,4 до 4—26,6 %.
Колоректальные полипы достоверно увеличивают риск возникновения злокачественной опухоли. Индекс малигнизации одиночных полипов составляет 2—4 %, множественных (более 2) — 20 %, ворсинчатых образований — до 40 %. Полипы толстой кишки относительно редко встречаются в молодом возрасте, но у лиц старшего возраста наблюдаются достаточно часто. Наиболее точно о частоте полипов толстой кишки можно судить по результатам патолого-анатомических вскрытий. По данным литературы, частота выявления полипов при аутопсиях для экономически развитых стран составляет в среднем около 30 %. По данным ГНЦК, частота обнаружения полипов толстой кишки составила в среднем 30—32 % при вскрытиях больных, умерших от причин, не связанных с заболеваниями толстой кишки.
Определенную роль в патогенезе рака толстой кишки играет наследственность. Лица первой степени родства с больными колоректальным раком имеют высокую степень риска развития злокачественной опухоли. К факторам риска следует относить как злокачественные опухоли толстой кишки, так и наличие злокачественных опухолей других органов. Такие наследственные болезни, как семейный диффузный полипоз, синдром Гарднера, синдром Тюрко, сопровождаются высоким риском развития рака толстой кишки. Если не удалять у таких больных полипы толстой кишки или саму кишку, то почти у всех из них развивается рак, иногда появляется сразу несколько злокачественных опухолей.
Семейный раковый синдром, передающийся по аутосомальному доминантному типу, проявляется множественными аденокарциномами ободочной кишки. Почти у трети таких больных в возрасте старше 50 лет развивается колоректальный рак.
Рак толстой кишки развивается в соответствии с основными законами роста и распространения злокачественных опухолей, т. е. относительная автономность и нерегулируемость роста опухоли, утрата органо- и гистотипичного строения, уменьшение дифференцировки ткани. В то же время имеются и свои особенности. Так, рост и распространение рака толстой кишки происходят относительно медленнее, чем, например, рака желудка. Более длительный период опухоль находится в пределах органа, не распространяясь в глубине стенки кишки более чем на 2—3 см от видимой границы. Медленный рост опухоли нередко сопровождается местным воспалительным процессом, переходящим на соседние органы и ткани. В пределах воспалительного инфильтрата в соседние органы постоянно прорастают раковые комплексы, что способствует появлению так называемых местнораспространенных опухолей без отдаленного метастазирования.
В свою очередь отдаленное метастазирование так же имеет свои особенности. Наиболее часто поражаются лимфатические узлы и (гематогенно) печень, хотя наблюдаются поражения и других органов, в частности легкого.
Особенностью рака толстой кишки является довольно часто встречающийся его мультицентрический рост и возникновение одновременно (синхронно) или последовательно (метахронно) нескольких опухолей как в толстой кишке, так и в других органах.
Когда следует обратиться к врачу
Обратитесь к врачу, если вы чувствуете постоянное вздутие, сдавление или боль в животе или в области малого таза. Если вы уже были у врача и вам поставлен диагноз, отличный от рака яичников, но после лечения вы не почувствовали улучшения, запланируйте дополнительный визит к врачу, чтобы он осмотрел вас еще раз. Убедитесь, что гинекологическое исследование входит в план обследования.
Если у вас в семье были случаи рака яичников, вам просто необходимо посетить врача, имеющего опыт диагностики и ведения пациентов с раком яичников, тогда вы сможете спокойно поговорить с ним о скрининговых исследованиях, а также о профилактических мероприятиях, пока вы здоровы.
Диагностика
Дифференциальный диагноз рака сигмовидной кишки (то есть диагноз, точно исключающий все похожие по симптомам болезни) возможен только при комплексном обследовании пациента. В него входят следующие методы:
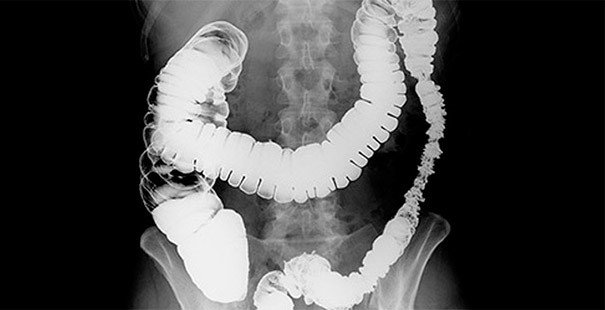
- пальпация и опрос пациента;
- лабораторные исследования крови на онкомаркеры;
- эндоскопические исследования — они предполагают исследование непосредственно через введение в кишечник эндоскопа;
- ирригоскопия — рентгенологический осмотр с предварительным введением в организм раствора бария;
- МРТ: помогает увидеть размеры опухоли, ее местоположение, метастазы в ближайших органах;
- УЗИ брюшной полости: наружное или внутреннее;
- биопсия — исследование небольшого извлеченного участка кишки в лаборатории.
Тщательная диагностика помогает не только установить наличие онкологии, но и определить вид рака сигмовидной кишки, от чего значительно зависит эффективность подобранного лечения.
Лечение.
Абластичность и асептичность при хирургическом лечении рака толстой кишки достигается соблюдением комплекса мероприятий. Основными из них являются бережное обращение с толстой кишкой и некасание опухоли, ранняя перевязка основных питающих сосудов, мобилизация кишки острым путем. Радикализм операции обеспечивается адекватным объемом резекции толстой кишки с опухолью и удалением соответствующей зоны регионарного лимфогенного метастазирования.
При наличии отдаленных метастазов радикализм операции становится сомнительным, даже при удалении видимых очагов поражения. Однако паллиативные (циторедуктивные) вмешательства следует выполнять для профилактики развития осложнений в неудаленной опухоли (кровотечение, выраженное перифокальное воспаление, значительный болевой синдром).
В некоторых запущенных случаях хирургическое лечение носит характер симптоматического — формирование колостомы из-за явлений кишечной непроходимости при невозможности удаления опухоли.
По объему оперативные вмешательства делятся на типичные, комбинированные, расширенные и сочетанные.
Типичные операции подразумевают объем резекции, необходимый для данной локализации и стадии опухоли. Так, например, для рака средней трети сигмы в стадии I и II типичной операцией будет сегментарная резекция сигмовидной кишки, но для той же локализации в III стадии адекватной будет уже только левосторонняя гемиколэктомия.
Комбинированными называются операции, при которых из-за распространения опухоли резецируется не только толстая кишка, но и какой-либо другой орган.
Расширенные резекции — увеличение по сравнению с типичным объемом резекции толстой кишки из-за распространения опухоли или наличия синхронных опухолей.
К сочетанным операциям относится удаление или резекция наряду с толстой кишкой каких-либо других органов из-за сопутствующих заболеваний (холецистэктомия, овариэктомия и т. п.).
Стадии рака прямой кишки
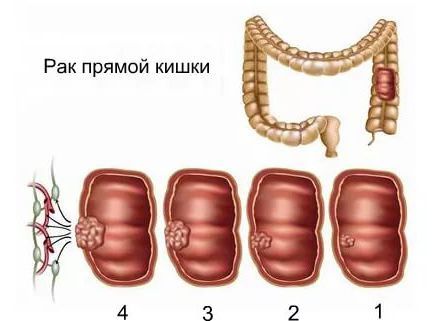
Выделяют следующие стадии рака прямой кишки:
- Начальная стадия. Отличается небольшим размером опухоли. Новообразование локализовано в пределах слизистой оболочки кишечника. Прогноз благоприятный.
- Вторая стадия отличается ростом опухоли, возможно распространение злокачественных клеток вглубь стенки кишки. Метастазов нет. При своевременном и полном лечении прогноз благоприятный.
- Третья. Опухоль локализуется по всей толщине стенки кишечника. В конце третьей стадии появляются метастазы. Они распространяются по лимфатической системе и пока не затрагивают другие органы. В целом прогноз неблагоприятный, несмотря на то, что достоверно зафиксировано немало случаев полного выздоровления.
- Последняя, четвертая стадия. Новообразование приобретает крупные размеры, серьезно нарушаются все функции кишечника. Метастазы проникают в дальние лимфоузлы и другие органы. Прогноз неблагоприятный. В большинстве случаев пациентам с 4 стадией стараются облегчить страдания, так как вылечить заболевание не представляется возможным.
Заболевание хорошо поддается лечению до тех пор, пока не появились метастазы рака прямой кишки.
Можно ли получить группу инвалидности при раке толстой кишки?
инвалидностимедико-социальную экспертизу (МСЭПоказания, в связи с которыми врач может направить пациента на МСЭ
- Курс лечения завершен, прогноз благоприятный, но человек не может работать по профессии на прежнем месте из-за противопоказаний.
- Диагноз неблагоприятный или сомнительный. Больной не может работать, ему постоянно требуется уход.
- После операции развились отдаленные последствия, которые делают больного нетрудоспособным.
Исследования, которые необходимо пройти перед медико-социальной экспертизой
- общий анализ крови и мочи;
- биохимический анализ крови;
- рентгенография или флюорография грудной клетки;
- ультразвуковое исследование печени;
- рентгенография кишечника;
- биопсия опухоли;
- осмотр онколога, невролога, терапевта и, по показаниям, других врачей-специалистов.
копрограммудисбактериозГруппы инвалидности при раке толстой кишки
| Группа | Пояснение | Критерии |
| I | Имеется нарушение способности к самообслуживанию, больной нуждается в постоянном уходе. |
|
| II | Выраженное ограничение жизнедеятельности. |
|
| III | Умеренное стойкое ограничение жизнедеятельности. |
|