Пояснично-крестцовый радикулит: причины, симптомы и лечение
Содержание:
- 2. Что провоцирует шейно-плечевой радикулит
- ТОП лучших препаратов железа при низком гемоглобине
- Анатомия позвоночного столба, спинного мозга, спинномозговых нервных корешков
- Неврологические симптомы
- Клинические проявления
- Радикулит при беременности, как выявить и лечить?
- Что делать при острой боли в спине
- Как лечить шейный радикулит
- Где болит радикулит: симптомы и локализация
- Симптомы радикулита
- Существует ли надежная профилактика радикулита?
- Диагностика
- Наши врачи
- Лечение
- Хирургическое вмешательство
- Профилактические меры:
2. Что провоцирует шейно-плечевой радикулит
Как правило, радикулит становится заболеванием, которое добавляется к основной патологии, возникшей в организме. Существует несколько основных факторов, которые провоцируют появление радикулита.
2.1 Защемление или воспаление нервов
Случаи воспаления и защемления нервов в шейном отделе – явления частое. Связано это с тем, что именно в этом отделе находится большое количество нервных окончаний, плюс ко всему шея всегда очень подвижна, а неосторожные и резкие движения как раз могут спровоцировать защемление нервных пучков. Среди множества заболеваний, вызывающих воспаление и защемление нервов в шее можно выделить:
- Травматические повреждения позвоночника в области шеи.
- Нарушение работы мышечной ткани, частые судороги.
- Онкологические заболевания.
Радикулит становится следствие описанных выше патологий.
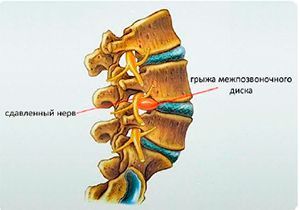
2.2 Межпозвоночная грыжа
Между позвонками находятся межпозвоночные диски. Это своего рода амортизаторы – когда мы ходим, бежим, стоим они смягчают вертикальную нагрузку на позвоночник. С течением времени межпозвоночные диски подвергаются износу, истончаются, теряют влагу, форму и более твердые по структуре позвонки начинают сдавливать их. Под таким давлением диск частично выходит за границы позвонков – так и образуется межпозвоночная грыжа. Грыжа диска выпирает в ту часть позвоночника, где проходят нервные окончания спинного мозга. Нервные пучки сдавливаются, нарушается процесс передачи нервных импульсов – человек начинает чувствовать боль, которая зачастую мешает ему нормально двигаться (поворачивать шею, наклонять голову и так далее). Это и есть радикулит.
2.3 Вирусные инфекционные заболевания
Первые симптомы проявления шейного радикулита человек может начать испытывать в ходе некоторых инфекционных заболеваний (или после их излечения). К таким заболеваниям относят грипп, туберкулез, сифилис, цереброспинальный менингит. При данных патологиях воспалительный процесс протекает во всем организме, включая позвоночник (в частности и его шейный отдел). Воспаление мышц в шейном отделе приводит к сдавливанию нервных корешков спинного мозга – то есть возникает радикулит.
2.4 Дистрофические трансформации в позвоночнике
Дистрофические трансформации позвоночника – это следствие потери эластичности межпозвоночных дисков. Причинами таких трансформаций являются лишний вес, сидячий образ жизни, неправильное питание, сутулость. Позвоночник постепенно теряет свою прочность, его сегменты разрушаются, теряют нормальное месторасположения, что и приводит к сдавливанию нервных окончаний, то есть к радикулиту. Самым распространенным заболеванием, которое вызывается дистрофическими изменениями в позвоночнике, является остеохондроз. Иначе говоря, развившийся остеохондроз провоцирует появление радикулита. Также к числу дистрофических заболеваний позвоночника относят хондроз, спондилез, спондилоартроз.
ТОП лучших препаратов железа при низком гемоглобине
№1 – «Фенюльс» (капсулы)
- хронических кровопотерях;
- алиментарной недостаточности;
- повышенной потребности.
Фенюльс капсулы 30 шт.
Производитель: Ranbaxy , Индия
Феррум Лек таблетки жевательные 100 мг 30 шт.
Производитель: Lek d. d. , Словения
№3 – «Феррум Лек» (раствор)
Феррум Лек раствор для внутримышечного введения 50 мг/мл ампулы 2 мл 5 шт.
Производитель: Lek d. d. , Словения
№4 – «Сорбифер Дурулес» (таблетки)
Сорбифер Дурулес таблетки покрытые пленочной оболочкой флакон 50 шт.
Производитель: EGIS Pharmaceuticals , Венгрия
№5 – «Тотема» (раствор для приема внутрь)
- Железо. Синтезируем гемм, входящий в состав гемоглобина и принимающий участие в окислительно-восстановительных реакциях.
- Марганец и медь. Кофакторы (соединения, участвующие в биологической деятельности) ферментов.
Тотема раствор для приема внутрь 10 мл ампулы 20 шт.
Производитель: Innothera Chouzy , Франция
Мальтофер капли для приема внутрь 50 мг/мл флакон 30 мл
Производитель: Vifor , Швейцария
Мальтофер Фол таблетки жевательные 30 шт.
Производитель: Vifor , Швейцария
Мальтофер таблетки жевательные 100 мг 30 шт.
Производитель: Vifor , Швейцария
Мальтофер сироп 10 мг/мл флакон 150 мл
Производитель: Vifor , Швейцария
Ферлатум раствор приема внутрь 15 мл флакон 20 шт.
Производитель: Italfarmaco , Испания
№11 – «Ферлатум Фол» — порошок для приготовления раствора
- при латентном и клинически выраженном дефиците;
- для профилактики в период беременности, лактации, при длительных кровотечениях, в период активного роста и при несбалансированном или неполноценном питании.
Ферлатум Фол раствор для приема внутрь 15 мл флакон 10 шт.
Производитель: Italfarmaco , Италия
№12 – «Ферретаб» (капсулы)
- Железа фумарат. Принимает участие в синтезе гемоглобина. Представлен в виде солей, которые быстро восполняют дефицит микроэлементов в организме, постепенно устраняя повышенную утомляемость, слабость, тахикардию и головокружение. Также исчезает сухость и бледность кожи.
- Фолиевая кислота. Способствует нормальному созреванию мегалобластов и образованию нормобластов. Принимает участие в синтезе аминокислот. Предупреждает развитие анемии, выкидыши и преждевременные роды. Исключает нарушение умственного развития у детей.
Ферретаб комп. капсулы пролонгированного действия 30 шт.
Производитель: Lannacher Heilmittel , Австрия
Фероглобин В-12 капсулы 30 шт.
Производитель: Vitabiotics , Великобритания
№14 – «Актиферрин» (капли для приема внутрь)
Актиферрин капли для приема внутрь флакон 30 мл
Производитель: Merckle , Германия
Выводыhttps://health.mail.ru/disease/anemiya/https://www.eurolab.ua/medicine/atc/list/82/https://www.vidal.ru/drugs/atc/b03ab
Анатомия позвоночного столба, спинного мозга, спинномозговых нервных корешков
Отделы позвоночника:
- Шейный — состоит из 7 позвонков, которые являются самыми маленькими. Шейный отдел позвоночного столба является подвижным, поэтому в нем относительно часто возникают патологические изменения.
- Грудной отдел включает 12 позвонков, которые соединены с ребрами и поэтому жестко фиксированы. В этом сегменте позвоночника возникновение патологических изменений менее вероятно.
- Поясничный отдел — это 5 позвонков, которые более массивны, чем все вышележащие, и подвижно соединены между собой. Поясничный сегмент позвоночника подвижен и принимает на себя основную массу тела, поэтому он подвержен поражениям больше, чем остальные.
- Крестцовый отдел представляет собой 5 сросшихся позвонков.
- Копчик — обычно 3 – 5 самых мелких позвонков.
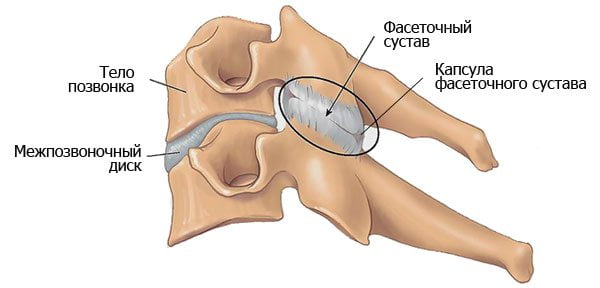
позвонокмежпозвоночные дискиСтроение межпозвоночного диска:
- пульпозное ядро — центральная часть, которая пружинит и смягчает колебания позвоночного столба во время ходьбы;
- фиброзное кольцо — служит внешним обрамлением пульпозного ядра и, имея высокую жесткость и прочность, не позволяет ему выходить за пределы своей нормальной формы.
Неврологические симптомы
Для определения связи стреляющих болей в ногах и пояснице врач может использовать специальные тесты, направленные на выявление рефлекторных нарушений.
Неврологические изменения
| Симптом | Описание (как проявляется) |
|---|---|
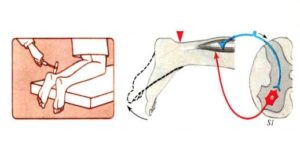 Снижение рефлекса с ахиллова сухожилия (ахиллов рефлекс) Снижение рефлекса с ахиллова сухожилия (ахиллов рефлекс)
|
Слабое сокращение икроножных мышц и отсутствие рефлекторного сгибания стопы в ответ на раздражение металлическим предметом (используется удар медицинским молотком). |
 Положительный симптом Фальре (Ласега-Фальре) Положительный симптом Фальре (Ласега-Фальре)
|
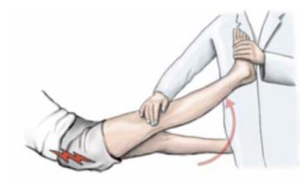
Больному необходимо лечь на спину, выпрямить ногу, в которой возникают стреляющие боли, и медленно поднять ее верх. У лиц с радикулитом при выполнении указанных действий происходит натяжение седалищного нерва, проявляющееся сильной болезненностью (больной не может полностью поднять выпрямленную ногу вверх). |
 Симптом перекрестного реагирования Симптом перекрестного реагирования
|
Данный симптом определяется во время выполнения теста на определение симптома Фальре. Синдром считается положительным, если пациент почувствовал боль не только в той ноге, которую пытался поднимать, но и во второй конечности. |
 Нарушение рефлекторной функции стопы (подошвенный рефлекс) Нарушение рефлекторной функции стопы (подошвенный рефлекс)
|
Пациента укладывают на кушетку лицом вниз таким образом, чтобы стопы свободно свисали и находились в расслабленном состоянии. Медицинским молоточком врач проводит вдоль стопы (строго по центру) от пятки к пальцам. При нормальном подошвенном рефлексе пальцы и подошва симметрично сгибаются. При ослабленной рефлекторной функции стопы этого не происходит. |
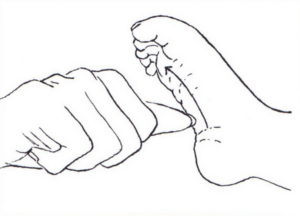
 Положительный симптом грушевидной мышцы (симптом Бонне-Бобровниковой) Положительный симптом грушевидной мышцы (симптом Бонне-Бобровниковой)
|
Техника выполнения практически такая же, как при диагностике симптома Фальре, но движение ногой проводит врач (симптом натяжения седалищного нерва при пассивном сгибании с фиксацией в приведенном положении). |
Указывать на пояснично-крестцовую радикулопатию также может появление болезненности при надавливании на диагностические вертеброневрологические точки. Такие точки называются точками Валле. Они расположены ближе к коже, а их раздражение вызывает у больного ограниченную болезненность, что позволяет предположить невралгическое поражение седалищного нерва.
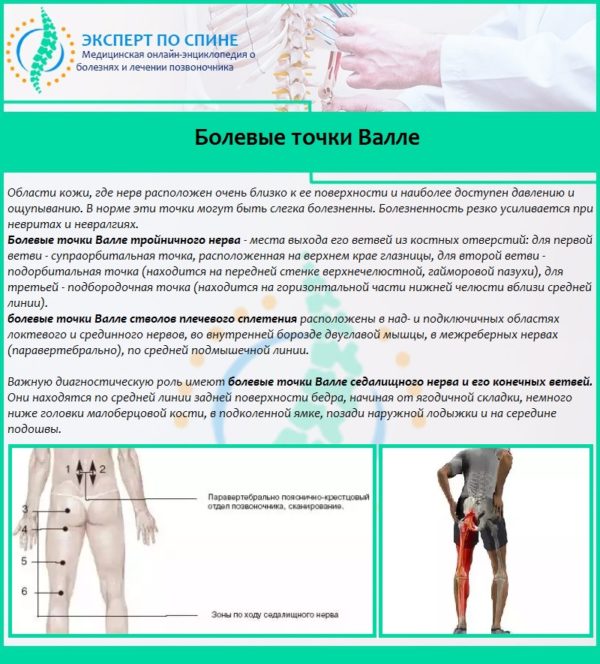 Болевые точки Валле
Болевые точки Валле
 При защемлении нервных окончаний человек не сможет сидеть в такой позе
При защемлении нервных окончаний человек не сможет сидеть в такой позе
Клинические проявления
Одним из наиболее ярких клинических проявлений шейного радикулита являются болевые ощущения. Они локализуются в области шеи, отдают в затылок, лопатки, плечи, предплечья, кисти рук и имеют режущий, колющий, пекучий характер. При попытках совершить движения они усиливаются.
Помимо этого, включает в себя следующее:
- боль в шейном отделе позвоночника распространяющаяся в область лопатки. плеча, предплечья в виде полосы, лампаса, по ходу нерва; носит упорный интенсивный характер может усиливаться при движении в шейном отделе позвоночника; особенно настораживает боль в ночное время; боль выматывает больного принося выраженный физические и моральные страдания, нарушается сон;
- слабость в руке, пациент с трудом держит сумку, ложку, ручку, нарушаются мелки движения в пальцах, почерк; затруднение пользованием клавиатурой компьютера;
МРТ позвоночника
Стоимость: 16 000 руб.
Подробнее
- отмечается онемения в пальцах кистей рук, например мизинец и половина безымянного или во II, III и половины безымянного пальца, чувство снижения чувствительности в области предплечья, локтя, плеча;
- искривление в шейном отделе позвоночника, голова склонена на бок, так меньше болит;
Радикулит при беременности, как выявить и лечить?
БеременностьПричины развития радикулита во время беременности:Вес плода с околоплодными водами, плацентой и увеличенной маткойотеки мягких тканейтоксикозеНабранный лишний весСмена центра тяжести и осанкиродамизменения в костях тазатазовые болиГормональный фон беременных способствует уменьшению тонуса мышц и связокСтресс, снижение иммунитета, недостаток кальция молочные железыФото: схематическое изображение причин тазовых болей у беременных.Радикулит при беременности можно спутать с другими причинами боли в спине:
- расширение таза;
- растяжение мышц спины и связок малого таза (нормальное состояние во второй половине беременности);
- повышенный тонус матки (ее задней части) при угрозе преждевременных родов и предвестниках родов;
- заболевания почек, например, при хроническом пиелонефрите;
- остеопороз позвоночника (вследствие дефицита кальция);
- сдавливание нервных корешков увеличенной маткой при движениях или сменах позы плода;
- обострение хронического панкреатита; язвенная болезнь желудка и двенадцатиперстной кишки;
- обострения хронического воспаления яичников и маточных труб.
Характерные признаки и особенности радикулита при беременности:
- женщина еще до беременности страдала хроническим радикулитом – большая вероятность того, что боли в спине связаны с радикулитом;
- у беременных чаще бывает радикулит поясничного отдела позвоночника, при этом боль в пояснице может отдавать вниз живота и в ноги, то есть возникает ишиас – повреждение седалищного нерва;
- боли носят острый характер, часто простреливающие, приступообразные;
- мышцы спины в пораженном отделе напряжены;
- более быстрое прекращение приступов, что связано с особенностью гормонального фона беременной женщины;
- нет данных за другие заболевания (панкреатит, пиелонефрит, язва желудка, гипертонус матки и так далее).
Как лечить радикулит во время беременности?выкидышаразвитияСхема лечения радикулита в период беременности:
- покой и постельный режим (обязательно);
- использование утепленных бандажей для частичной разгрузки мышц поясницы и теплового воздействия на нервные корешки;
- витамины группы В (Нейровитан, Неуробекс по 1 таблетке в сутки после завтрака);
- Диклофенак во время беременности используют только при выраженном болевом синдроме, лучше использовать в виде мазей, гелей, крема, а в III триместре (после 27-ми недель) беременности Диклофенак абсолютно противопоказан в любом виде (и для наружного применения тоже);
- Ибупрофен, Нимесулид и многие другие нестероидные противовоспалительные препараты в период беременности и лактации не используют из-за возможных побочных эффектов в отношении плода, из этой группы возможен только прием парацетамола и аспирина в малых дозах (аспирин можно только до 35-ти недель);
- избегать переохлаждений и сквозняков;
- на любых сроках беременности нельзя перегреваться, особенно в области поясницы, это может привести к угрозе выкидыша или преждевременным родам;
- физиотерапия в первой половине беременности не рекомендована;
- в последующем – избегать тяжелых физических нагрузок, длительного пребывания на ногах, переохлаждаться, резкого подъема с кровати, необходимо носить только удобную обувь (каблучки противопоказаны), спать на удобном матрасе;
- после 12-ти недель беременности возможно занятие йогой, ЛФК и расслабляющий массаж;
- следить за весом и отеками, не переедать и ограничить количество жидкости, так как лишний вес дополнительно увеличивает риск развития повторных обострений радикулита.
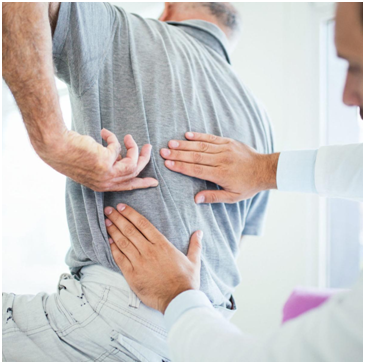
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику
Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Как лечить шейный радикулит
Определив у вас симптомы шейного радикулита и подтвердив диагноз, врач назначит лечение. Всего существует два варианта:
- Консервативное.
- Хирургическое.
Если говорить о консервативном лечении, к нему будет относиться прием медикаментов, посещение кабинета физиотерапевта, а также специальная диета. Медикаменты будут направлены на то, чтобы снять воспаление, расслабить напряженные мышцы, убрать болевой синдром и сопутствующую симптоматику. Физиотерапия может включать в себя:
- иглоукалывание;
- магнитотерапию;
- массаж;
- электрофорез;
- упражнения для укрепления и растяжения мышц.
Диета, по большей части, нужна для того, чтобы разгрузить желудок и кишечник, на которые вследствие приема лекарств будет осуществляться дополнительная нагрузка. Хирургическое лечение нужно в том случае, если консервативное не помогает. Врачи под общим наркозом проводят вскрытие зоны и устраняют причину, по которой воспаляется нервное окончание – убирают часть мышцы, хряща или костный нарост.
Где болит радикулит: симптомы и локализация
Боль при радикулите локализуется в зависимости от места повреждения нервных корешков.
- При шейном или шейно-плечевом радикулите болит шея, иногда возникает головная боль, головокружение, дискомфорт в плечах, затылке. В некоторых случаях это может повлиять на ухудшение слуха, зрения или координацию движений. Чтобы подтвердить связь этих симптомов радикулита с воспалением нервных корешков, необходимо сделать рентген шейного отдела позвоночника, ведь жалобы на головокружение, ухудшение координации движений и слуха могут быть связаны и с другими причинами.
- При грудном радикулите ощущается боль, охватывающая грудную клетку.
- При пояснично-крестцовом радикулите возникают жалобы наиболее типичные для термина «радикулит»: боль в пояснице, боль при ходьбе, невозможность наклониться или разогнуться, боль в бедре, ягодице или ноге.
- При радикулите любой локализации боль обычно появляется внезапно, усиливается при подъеме выпрямленной ноги лежа, при наклонах головы вперед, при кашле и чихании.
В некоторых случаях воспаление нервных корешков может привести к потере чувствительности или онемению конечности.
Симптомы радикулита
В зависимости от локализации воспалительного процесса, различают шейный, поясничный, крестцовый радикулит.
Ключевым признаком любой радикулопатии является резкая «простреливающая» боль. Страдающего корешковым синдромом человека обычно легко узнать по неестественной скованной позе — так он инстинктивно ищет положение, при котором минимизируются болевые ощущения. Онемение, покалывание, снижение или утрата чувствительности в пораженном участке также говорят о приступе радикулита.

1
Лечение радикулита
2
Диагностика радикулита: ЭМНГ

3
Диагностика радикулита: ЭНМГ
Шейный радикулит характеризуется болью и нарушениями чувствительности затылка, задней поверхности головы и плеч. Ощущения усиливаются при движении головой (при кивке, наклоне, повороте). У больного может возникнуть кривошея.
При шейно-плечевом радикулите к перечисленным признакам добавляются боль и онемение в плечах, лопатках, руках; при шейно-грудном — боли в верхней части грудного отдела спины.
Грудной радикулит проявляется сильными болями в груди, кардиалгией (боль в сердце), плечевом поясе и межреберье, а также в животе. Ноющие приступообразные боли при радикулите этого вида сопровождаются покалыванием и онемением, могут иррадиировать в руки. У человека может понижаться температура тела, скакать давление, возникать затрудненность дыхания.
Пояснично-крестцовый радикулит (поясничный радикулит) — самый распространенный вид заболевания, при котором задействовано пояснично-крестцовое соединение. Проявляется острой болью в области поясницы, отдающей в ногу (как по передней, так и по задней поверхности). Боль распространяется ниже колена и доходит до голени и стопы, сопровождается нарушением ходьбы, затруднениями при наклонах, неприятным онемением и покалыванием ноги. С течением времени может наступить атрофия мышц.
Из-за своей подвижности поясничный отдел часто подвергается повреждениям. Для этой части позвоночника характерны такие патологии, как грыжа диска, остеохондроз, спондилоартроз.
В результате сжатия корешков поясничного отдела появляется острая боль, отдающая в ягодицу, бедро, голень и наружную часть стопы. При движении ощущения усиливаются, человек может хромать.
Боль в пояснице — не всегда проявления пояснично-крестцового радикулита, это могут быть другие заболевания позвоночника.

1
Диагностика радикулита: МРТ позвоночника

2
Диагностика радикулита: ЭМНГ
3
Диагностика радикулита: ЭНМГ
Люмбаго
Люмбаго («прострел») может быть связан и не связан с радикулопатией. Заболеванию свойственны внезапные интенсивные (стреляющие, рвущие, пульсирующие) боли в нижней части спины, спазмы мышц и нарушения движения. Боль может иррадиировать в ягодицу или ногу.
Боль может сохраняться длительно, до месяца.
Люмбалгии (боли при люмбаго) могут возникать на фоне сильного переохлаждения, значительной нагрузки или при травматическом смещении позвонков.
Приступ люмбаго, в среднем, длится до 5-7 дней. По свидетельству больных, сильнее всего люмбалгия в первые часы приступа и по ночам.
Лечение люмбаго в быту должно быть сведено к купированию болевых ощущений, далее необходимо срочно посетить врача-невролога.
При надлежащем лечении полное выздоровление (с исчезновением всех проявлений люмбаго) наступает в течение 1-1,5 месяцев.
Ишиас
Ишиасу сопутствуют резкие, жгучие боли по ходу седалищного нерва. Поэтому нередко используется еще одно название этого недуга — ишиас седалищного нерва. Болей в пояснице при ишиасе может не быть.
Симптомы ишиаса исчерпываются преимущественно одним словом — боль. Боли при ишиасе описываются пациентами как стреляющие, жгучие, кинжальные. Они могут быть как приступообразными, так и весьма продолжительными, хроническими.
Болевые ощущения при ишиасе, как правило, односторонние. Они могут охватывать ягодицу, заднюю поверхность бедра и голени, иногда достигать кончиков пальцев. Симметричная боль — достаточно редкое явление.
Люмбоишиалгия
При люмбоишиалгии симптомы люмбаго и ишиаса комбинируются и сосредоточиваются на поясничной области с переходом в ягодицы и в ноги. Боли описываются как длительные, глубинные.
Существует ли надежная профилактика радикулита?
Главную опасность развития остеохондроза и, как следствие, радикулита представляют мышечные спазмы, которые возникают в пояснице, шее, спине. Поэтому единственный эффективный способ избежать радикулита – вовремя избавляться от мышечных спазмов или не допускать их возникновения.
Поначалу мышечные спазмы не причиняют особого неудобства. Они возникают незаметно, исподволь при сидячем, малоподвижном образе жизни, особенно при длительном нахождении в статичной позе – за рулем автомобиля в городских пробках или за столом в офисе. Со временем эти мышечные спазмы становятся стойкими. Они стягивают позвоночник, не давая межпозвоночным дискам расправиться даже ночью во время сна. Одновременно они затрудняют приток крови к позвоночнику, лишая диски питания и кислорода, в результате чего они усыхают.
Лучшая профилактика радикулита – это ежегодные курсы лечебного массажа. Оптимально проходить такие курсы дважды в год. Особенно эффективен точечный восточный массаж, который очень хорошо расслабляет все слои мышц, от поверхностных до глубоких, и надежно устраняет мышечные спазмы.
Второе – это физические упражнения. Ничего особенного не требуется – это могут быть простые повороты, наклоны туловища и другие несложные упражнения. Весь секрет в том чтобы выполнять их ежедневно. Если у вас уже есть остеохондроз, в качестве профилактики радикулита вам необходима лечебная физкультура (ЛФК). Самое лучшее если это будет индивидуальный курс, составленный для вас квалифицированным врачом.
И наконец, общие требования к образу жизни – избегать избыточного веса, сидячего образа жизни, переохлаждения спины, резкого перехода от расслабленного состояния к интенсивной работе (например, поднятию тяжестей).
Диагностика
Диагностика радикулита поясничного отдела осуществляется разными способами
При проведении осмотра у особое внимание обращают на следующее:. МРТ позвоночника
МРТ позвоночника
Стоимость: 16 000 руб.
Подробнее
- на «рисунок» боли в ноге по ходу распространения нерва, корешка в виде полоски, лампаса от поясницы, ягодицы вдоль бедра, голени до стопы; боль носит упорный изматывающий характер нарушает трудоспособность и обычный ход жизни, приводит к физическим и моральным страданиям.
- на снижение или угнетение сухожильных рефлексов на ногах: коленных, Ахилловых;
- на снижение силы в ноге: сложность или невозможность ходить на носочках или пятках, неустойчивость в колене.
- на снижение чувствительности в стопе, голени, бедре;
- на усиление боли в пояснице, ягодице, бедре, голени при изменении положения тела, при движениях;
- на искривление, сколиоз в поясничном отделе позвоночника;
- на невозможность ходить из-за боли и вынужденное положение в постели с согнутыми к животу ногами;
- на исчезновение естественного прогиба, лордоза в поясничном отделе позвоночника, поясница становиться плоской или даже выгибается cзади;
- на невозможность лёжа на спине поднять прямую ногу вверх до 90 градусов к горизонтали это провоцирует, усиливает боль в ноге и спине;
Магнитно-резонансная и позволяют точно определить изменения, которые произошли в позвоночнике и визуализировать причину сдавления корешков, чаще всего это грыжа межпозвонкового диска или стеноз позвоночного канал.
Наши врачи
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Лечение
специалистами ЦЭЛТ успешно проводится консервативными и хирургическими методами. Они позволяют не только устранить болевые ощущения, но и снизить воспаление, снять мышечные спазмы и освободить корешки от компрессии. Для этого используют следующие методики:
| Методика | Описание |
|---|---|
|
Лечение медикаментами |
|
|
Ограничение двигательной активности |
|
|
Мануальная терапия |
|
|
Физиотерапевтическое лечение |
|
|
Хирургические методики |
Такая процедура, как блокада это специальный укол в источник боли с использованием местных анестетиков и противовоспалительных препаратов, позволяет обеспечить практически мгновенный эффект, который может длиться до одного года. Достигается он за счёт введения лекарственного препарата в поражённую область. При этом пациент в этот же день может отправляться домой и жить обычной жизнью.
Хирургическое вмешательство
Операции при заболеваниях позвоночника
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Оперативное вмешательство осуществляется исключительно по показаниям:
- отсутствие эффекта от консервативного лечения;
- угнетение сухожильных рефлексов;
- ощущение слабости в нижней конечности;
- снижение чувствительности нижней конечности.
многопрофильной клиники ЦЭЛТ выполняют щадящие операции через микроразрезы или проколы с сохранением всех опорных структур позвоночника. Предварительно проводится трёхмерное моделирование операции и планирование каждого этапа. В процессе применяются микрохирургическая и эндоскопическая техники, лазер и ультразвук, что позволяет нашим пациентам быстро восстанавливаться и выходить на работу уже через две – три недели после хирургического вмешательства.
Профилактические меры:
- активный образ жизни, регулярные занятия спортом и занятия плаванием;
- исключение переохлаждений и чрезмерных нагрузок;
- правильное распределение нагрузки при поднятии и переноске тяжестей;
- сбалансированное правильное питание;
- правильная организация рабочего места, приобретение эргономичной мебели;
- своевременное обращение за помощью при болезнях опорно-двигательного аппарата.
- Шейный радикулит
- Грудной радикулит