Предынфарктное состояние
Содержание:
Отличие от инфаркта
Предынфарктное состояние можно отличить от инфаркта миокарда лишь в стационарных условиях, после проведенных диагностических мероприятий.
Однако и в домашних условиях сам больной может это сделать. Как известно, предвестником предынфарктного состояния является основное заболевание, на фоне которого оно возникло, поэтому человек четко знает, какие ощущения он испытывает при болезни
Главное – обратить внимание на особые признаки:
- изменение места локализации болевого синдрома;
- увеличение интенсивности и продолжительности боли;
- наличие совершенно новых проявлений болевого порога.
Кроме того, приступы становятся частыми, а нитроглицерин уже практически не помогает.

Что делать
При инфаркте требуется неотложная медицинская помощь. Если у кого-то случится сердечный приступ, ему следует немедленно позвонить в службу 112 за экстренной помощью, прежде чем делать что-либо еще. Действуйте быстро — это может помочь спасти чью-то жизнь.
Первая помощь при инфаркте миокарда
Инфаркт миокарда — вид ишемического заболевания сердца, характеризующейся необратимыми нарушениями в сердечной мышце в результате ухудшения движения крови по коронарным артериям
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда):
- • внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной) продолжающиеся более 5 минут;
- • аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
- • нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе иногда следуют за или предшествуют дискомфорту/болям в грудной клетке;
- • не редко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Нехарактерные признаки, которые часто путают с сердечным приступом:
• колющие, режущие, пульсирующие, сверлящие, постоянные ноющие в течение многих часов и не меняющие своей интенсивности боли в области сердца или в конкретной четко очерченной области грудной клетки
Алгоритм действий при сердечном приступе
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин – не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи. Не выжидайте более 10 минут — в такой ситуации это опасно для жизни.
Если у Вас появились симптомы сердечного приступа и нет возможности вызвать скорую помощь, то попросите кого-нибудь довезти Вас до больницы – это единственное правильное решение. Никогда не садитесь за руль сами, за исключением полного отсутствия другого выбора.
В наиболее оптимальном варианте при возникновении сердечного приступа необходимо действовать согласно следующему алгоритму:
- • Сразу после возникновения приступа сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (одну ингаляционную дозу распылить в полость рта при задержке дыхания, одну таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно).
- • Если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются, необходимо в обязательном порядке вызвать бригаду скорой медицинской помощи и второй раз принять нитроглицерин.
- • Если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин.
- • Дать больному успокоительное средство (пустырник или валериану). В комнате должна быть тишина, не давать возможности нервничать больному человеку.
- • Если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин не принимать.
- Если человек с сердечным приступом находится в бессознательном состоянии и рядом есть тот, кто умеет оказывать первую медицинскую помощь в данной ситуации, то незамедлительно нужно делать!
Курс терапии
В стационаре больному сделают электрокардиограмму и возьмут кровь на анализ. Ориентируясь на полученные данные, доктор составит схему терапии. Ее целью будет остановка некротических изменений миокарда и улучшения питания сердца. Основу лечения представляют капельницы, уколы и таблетки. В запущенных случаях проводится операция по восстановлению проходимости сосудов. В домашних условиях больной продолжит принимать препараты и соблюдать правила профилактики. Дополнить курс терапии можно народными рецептами. Они фактически не вызывают побочных реакций и обладают богатым полезными веществами составом.
В медикаментозное лечение входят следующие группы лекарственных средств:
- Антиагреганты («Тикагрелор», «Аспирин») снижают степень агрегации тромбоцитов, предотвращая образование тромбов. Их применение значительно уменьшает вероятность инсульта и инфаркта. Побочные действия после приема подобных препаратов проявляются редко. Самым распространенным считается высокий риск кровотечения.
- Антикоагулянты («Дикумарин», «Гепарин»)снижают степень свертываемости крови и останавливают процесс тромбообразования. Из-за особенностей лечебного эффекта назначают их лишь в острой стадии.
- Статины («Аторвастатин», «Флувастатин») используются для снижения концентрации «плохого» (высокой плотности) холестерина, который является основным виновником развития атеросклероза.
- Бета-адреноблокаторы («Флестролол», «Метопролол») снижают степень восприятия адреналина, что приводит к уменьшению давления, частоты сердцебиения и потребности миокарда в кислороде.
- Ингибиторы АПФ («Беназеприл», «Цилазаприл») оказывают сосудорасширяющее и гипотензивное воздействие путем замедления выработки ангиотензинаII.
- Нитраты («Монизол», «Нитроглицерин») способствуют улучшению кровоснабжения миокарда и снижению нагрузки с сердечной мышцы. Достигается результат благодаря сосудорасширяющему эффекту. После их приема снижается вероятность проявления инфаркта миокарда и облегчается состояние.
Оперативное вмешательство
Операция рекомендована пациентам, у которых высока вероятность развития осложнений и перехода нестабильной стенокардии в инфаркт миокарда. Первоначально проводится малоинвазивное вмешательство (коронарография) с целью определения места сужения. Врачи сделают прокол бедренной артерии и проведут через нее в сердечную мышцу катетер. С его помощью вводится контрастное вещество, позволяющее увидеть на рентгенографии места закупорки сосудов. На основании полученных данных будет рекомендована одна из следующих операций:
- Стентирование проводится с целью расширения коронарного сосуда. Оно относится к числу малоинвазивных операций, поэтому период восстановления довольно короткий.
- Аортокоронарное шунтирование назначается для создания дополнительных путей крови в обход пораженных участков. Хирургическое вмешательство открытое, поэтому больного ожидает длительный этап реабилитации.
Успешно проведенная операция способствует существенному улучшению питания сердца. Состояние пациента стабилизируется, а шанс развития осложнений снижается.
Основные понятия и термины
Сначала необходимо разобраться с основными терминами, образующими название заболевания. Значение каждого из них может быть абсолютно понятным человеку, в то же время полное название – церебральный сосудистый криз – ничего не говорит.
Общее значение слова «криз» означает обострение любого заболевания, которое наступает внезапно, термин указывает на динамические характеристики. Заболевание – это патологический процесс, который протекает при наличии определенных симптомов. При кризе появляются новые симптомы, а старые внезапно усиливаются, становятся более выраженными. Состояние будет носить кратковременный характер при оказании скорой медицинской помощи.
Определение «церебральный» – это отсылка к месту развития заболевания, указание на то, что патология связана с церебральным (мозговым) кровотоком. Механизмы ауторегуляции кровотока дают сбой при резком подъеме артериального давления, спровоцированного рядом причин, о которых будет рассказано ниже.
Еще одна составляющая названия болезни – «сосудистый» – говорит о том, что поражаются в первую очередь сосуды, внутри них резко возрастает гидродинамическое давление. Это приводит к тому, что у сосудистой стенки повышается проницаемость. Компоненты плазмы, богатые белком, имеют больше возможностей проникнуть в мозговую ткань, как следствие, формируется отек головного мозга. Сама стенка внутримозговых сосудов подвергается серьезным патологическим изменениям, вплоть до некроза и образования тромбов. Сосудов в головном мозге очень и очень много, детальнее с кровоснабжением органа вы сможете ознакомится на фото ниже, на котором обозначены главные артерии, питающие мозг.
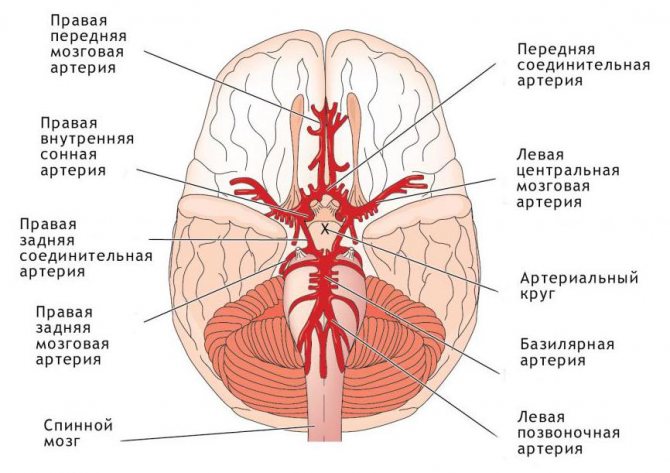
Таким образом, церебральный сосудистый криз – это осложненная форма гипертонического криза
Она может привести к летальному исходу, вот почему так важно уметь определять симптомы заболевания, знать способы оказания первой помощи
Этиология
Инфаркт миокарда – это прекращение питания сердечной мышцы из-за нарушения проводимости коронарных артерий. Предынфарктное состояние характеризуется сужением артерий, снабжающих сердечную мышцу. Просвет сосудов сужается на фоне спазма, закупорки атеросклеротической бляшкой или тромбом, кровоснабжение миокарда ухудшается.
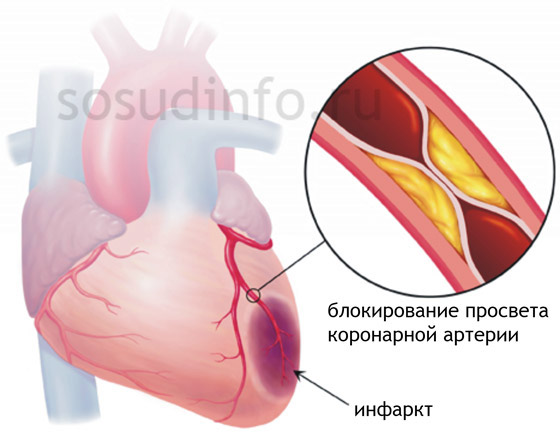
Такое состояние вызывается:
- Стрессом;
- Нервным переутомлением;
- Гипертоническими кризами;
- Гриппом и другими респираторными инфекциями;
- Передозировкой спиртных напитков;
- Непривычными физическими сверхнагрузками;
- Тепловым ударом;
- Передозировкой медикаментозных средств;
- Переохлаждением;
- Курением.
Кифопластика
Новый способ лечения компрессионных переломов на фоне остеопороза. Особенностью данной методики является то, что через иглу в сломанное тело позвонка с двух сторон вводится баллон и путём симметричного нагнетания контрастной жидкости в этот баллон можно частично либо полностью восстановить утраченную высоту тела позвонка. Затем в образованную полость звводится костный цемент. Эта операция так же выполняется через прокол кожи (то есть, не требует хирургических разрезов) под местной анестезией. Длительность кифопластики составляет в среднем 30-60 минут. После такой операции пациент может быть выписан из стационара уже в этот же день.
Кифопластика позволяет:
- прекратить или значительно уменьшить боли в спине предотвратить дальнейшее «проседание» сломанного позвонка, что способствует прекращению прогрессирования деформации позвоночника и связанных с этим проблем в отдаленном периоде;
- восстановить физиологические изгибы позвоночника и сохранить нормальную осанку.
Кифопластику следует рассматривать как операцию выбора для лечения пациентов с болью в спине и деформацией позвонка в результате патологического компрессионного перелома.
Результаты операции кифопластики:
В результате клинических исследований показано, что у 90 % пациентов с компрессионным переломом позвоночника на фоне остеопороза боли в спине значительно уменьшаются или проходят сразу или в течение 2 недель после кифопластики. У 70-90% пациентов происходит практически полное восстановление нормальной высоты тела сломанного позвонка.
Первые признаки инфаркта миокарда: когда начинать действовать?
Инфаркт миокарда – это острое состояние, возникающее при ишемической болезни сердца и сопровождающееся выраженной недостаточностью кровообращения в коронарных сосудах и некрозом части тканей мышцы сердца. В 10 – 12% случаев оно опасно для жизни больного. Чаще инфаркт наступает у мужчин старше 60 лет, но после наступления менопаузы женщины так же попадают в группу риска. В последние годы наблюдается существенное «омоложение» данного состояния и развитие наркоза сердечной мышцы у 20-30 летний молодых людей наблюдается все чаще.
У 90% больных с ИБС инфаркт провоцируется тромбозом венечной артерии, вызываемым атеросклерозом. Так же провоцировать недостаточность коронарного кровообращения могут следующие причины:
-
тромбоз и спазм коронарных сосудов;
-
травмы сердца;
-
опухоли или метастазы.
-
В группу риска по развитию инфаркта входят люди с такими патологиями и состояниями:
-
атеросклероз;
-
гипертоническая болезнь;
-
ожирение;
-
сахарный диабет;
-
повышенный уровень ЛПНП в крови;
-
адинамия;
-
нарушения свертываемости крови;
-
курение и алкоголизм;
-
чрезмерные психоэмоциональные и физические нагрузки.
Обычно приступ начинается внезапно, но у некоторых больных может присутствовать предынфарктное состояние, проявляющееся повышением температуры, тахикардией и аритмией, синюшностью слизистых оболочек, резкой бледностью, повышением артериального давления с его последующим снижением. Такое состояние может длиться от нескольких часов до нескольких суток или недель.
Основным признаком инфаркта является сильнейшая боль за грудиной, которая носит продолжительный характер. Она отличается от возникающих при стенокардии болей тем, что проявляется на протяжении более чем 15 минут и не устраняется даже повторным приемом Нитроглицерина. Обычно боль возникает после физического или психоэмоционального перенапряжения.
Незамедлительные действия по оказанию первой помощи при инфаркте должны выполняться сразу же после возникновения следующих симптомов:
-
сильная и продолжительная боль за грудиной жгучего, кинжального, разрывающего, сдавливающего характера (она присутствует на протяжении получаса и не устраняется или купируется лишь частично привычным приемом Нитроглицерина);
-
сильное беспокойство и страх смерти;
-
боль отдает в левую (иногда в правую) руку, лопатку, межлопаточную зону, шею, зубы;
-
холодный липкий пот;
-
головокружение или обморок;
-
бледность;
-
тошнота;
-
затрудненность дыхания и одышка (иногда);
-
учащенный и аритмичный пульс.
Примерно в 20% случаев инфаркт миокарда протекает в нетипичной форме и не сопровождается болями в области сердца. В таких случаях симптомы могут быть следующими:
-
с атипичным местом локализации боли – она сосредотачивается в левой руке, на кончике мизинца левой руки, в шейно-грудном отделе позвоночника или в лопатке, в зоне нижней челюсти или шее, болевой синдром дополняется типичными проявлениями инфаркта;
-
при гастрическом типе приступа – расстройства пищеварения и боли в животе;
-
при астматическом – одышка и удушье, сухой кашель;
-
при аритмическом – учащенный и аритмичный пульс;
-
при церебральном – помрачение сознания, головокружение, тошнота и рвота, нарушения речи;
-
при отечном – выраженная слабость, одышка, быстрое нарастание отеков;
-
при безболевом – дискомфорт в грудной клетке, слабость, повышенная потливость.
Первые признаки инфаркта и любые подозрения на его развития – повод для вызова Скорой помощи. Оператору необходимо обязательно сообщить о симптомах и предположении вероятности развития инфаркта. После этого следует сразу же приступить к оказанию доврачебной неотложной помощи.
Дифференциальная диагностика
Дифференциальная диагностика предынфарктного состояния проводится в первую очередь для того, чтобы отличить его от инфаркта миокарда. Это грозное заболевание стоит исключить как можно скорее, так как оно грозит серьезными последствиями и может быть смертельно.
Также проводится дифференциальная диагностика с миокардитами, сердечными пороками, кардиомиопатиями, патологическими изменениями аорты (аневризмы, коарктации и так далее), остеохондрозным поражением с признаками межреберной невралгии, патологией дыхательной и пищеварительной системы.
В условиях стационарного отделения, куда госпитализируется больной с признаками предынфарктного состояния, проводятся необходимые для определения точного диагноза и прогноза исследования:
- Биохимический анализ крови на наличие маркеров инфаркта миокарда (АЛТ, АСТ, тропонин, КФК-МВ, миоглобин).
- Развернутый клинический анализ крови.
- Коагулограмма.
- Липидограмма.
- Эхокардиография.
- ЭКГ (снять кардиограмму можно в карете скорой помощи).
- Коронарография.
- МРТ сердца с контрастированием коронарных сосудов (МР-ангиокоронарография).
- Холтеровское мониторирование сердечного ритма и артериального давления (проводится в течение суток).
По результатам комплексного исследования выставляется точный диагноз и подбирается наиболее оптимальная тактика дальнейшего лечения для предупреждения развития инфаркта миокарда.
Чтобы определить первопричину могут потребоваться и другие исследования: определение уровня гормонов щитовидной железы, надпочечников, ультразвуковая диагностика почек, желез внутренней секреции, допплерография сосудов головного мозга и так далее.
Возможные последствия инфаркта
Последствия этой патологии, как и ее симптомы, подразделяются на две группы: ранние (острые) и поздние.
Ранние возникают сразу же после нарушения кровотока в коронарных сосудах, если не проведена своевременная терапия.
Чаще всего наблюдаются:
- Острая сердечная недостаточность – внезапно возникшая неспособность сердечной мышцы обеспечивать кровью внутренние органы и ткани. Появляется при обширном инфаркте, когда отмирает большой участок миокарда.
- Разрыв стенки сердца – истонченная отмершая мышца повреждается и рвется из-за давления крови на нее.
- Аневризма сосуда – мешкообразное выпячивание его стенки, которая также может разорваться.
- Аритмия – нарушение ритма сердцебиения.
- Перикардит – воспаление сердечной сумки.
- Тромбоэмболия – закупорка сосуда оторвавшимся от сердечной полости тромбом. Вследствие этого возможно развитие ишемического инсульта головного мозга (ухудшения кровотока в мозговых артериях).
Наиболее частым поздним осложнением инфаркта является синдром Дресслера — аутоиммунное поражение внутренних органов.
Его основные симптомы:
- Перикардит – воспаление внешней оболочки сердца.
- Плеврит – поражение оболочки, покрывающей легкие.
- Пневмонит – воспалительный процесс в легочной ткани.
При возникновении перикардита больной ощущает боль за грудиной, у него появляется одышка. Можно увидеть набухание вен шеи, увеличение живота за счет накопления в нем транссудата, несимметричность брюшной стенки из-за увеличения печени.
Симптомы плеврита включают в себя боль в грудной клетке, ухудшение дыхания, цианоз кожных покровов.
Также возможно развитие рецидивирующего (в срок до двух месяцев) и повторного инфаркта или микроинфаркта миокарда (спустя два месяца).
Диагностика
Порой на основании клинической картины отличить предынфарктное состояние от настоящего ИМ не может даже опытный кардиолог. Для установления верного диагноза и определения тактики лечения пациенту с болью в области сердца проводят:
- Электрокардиографию (ЭКГ) – это обследование, записывающее электрическую активность в сердце с помощью электродов, присоединенных к коже пациента. Ненормальные импульсы могут указывать на дефицит кислорода в миокарде. У многих пациентов с предынфарктным состоянием ЭКГ может быть нормальным, особенно если ее записывать не во время приступа. У части больных отличить с помощью ЭКГ нестабильную стенокардию от мелкоочагового инфаркта миокарда невозможно.
- Анализы крови, с помощью которых выявляют определенные вещества, попадающие в кровоток при гибели клеток сердца. С помощью этих тестов проводится дифференциальная диагностика между предынфарктным состоянием и инфарктом миокарда.
- Эхокардиографию – обследование сердца с применением ультразвука, с помощью которого можно оценить сократительную функцию сердца, а также выявить его структурные нарушения.
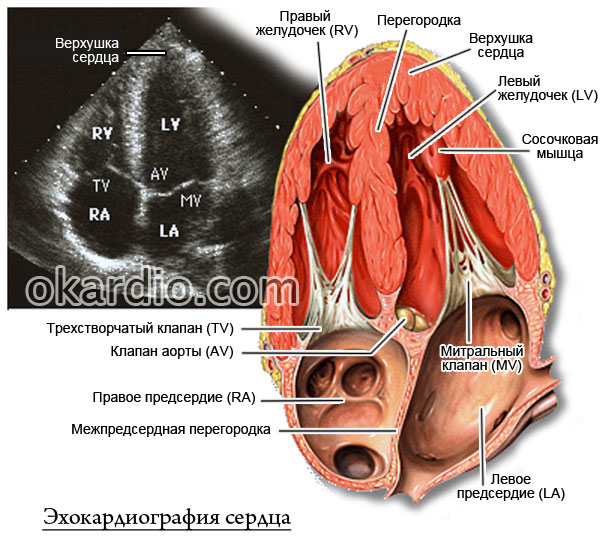 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Проявление патологии
Предынфарктный синдром определяют по наличию нестабильной формы стенокардии, т.е. им не считается стенокардия, имеющая хронический стабильный характер, проявляющаяся с определенной периодичностью. С учетом такого отношения к патологии выделяются следующие основные формы предынфарктного состояния:
- Стенокардия напряжения, проявившаяся первый раз.
- Прогрессирующая стенокардия напряжения: изменение характеристик ранее возникшей стенокардии в части увеличения частоты приступов, их интенсивности и продолжительности, появление болевых синдромов с иной локализацией, проявление иррадиации боли.
- Появление стенокардии покоя в дополнении к ранее существовавшей патологии напряжения;
- Стенокардия после шунтирования крупных артерий.
- Стенокардия Принцетала: появляется в результате спазма в коронарных артериях, характеризуется приступами по утрам.
Особенности лечения
Исход заболевания сильно зависит от времени оказания медицинской помощи, наличия сопутствующих заболеваний у пациента, локализации тромба. По сравнению с женщинами мужчины раньше обращаются к врачу, получают более полноценное лечение. Врачи объясняют закономерность мужчин большей чувствительностью к боли, классической картиной заболевания, лучшей визуализацией закупорки на ангиограмме.
Первая помощь
Если ухудшение самочувствия напоминает симптомы инфаркта, необходимо немедленно вызвать неотложную скорую помощь. Даже, если у вас есть сомнения в правильном диагнозе.
До приезда врача следует:
- обеспечить приток свежего воздуха;
- снять сдавливающую грудь одежду или хотя бы расстегнуть воротник;
- занять полусидящее положение, меньше двигаться;
- разжевать, проглотить таблетку аспирина, запив ее небольшим количеством воды;
- под язык положить таблетку нитроглицерина. Повторить прием нитроглицерина еще дважды с интервалом 5 минут.
Если дома есть люди, попросите их выполнить все вышеописанные манипуляции.
Госпитализация
Если есть подозрение на инфаркт миокарда, введение препаратов начинают во время транспортировки больного. Ведь чем быстрее удастся восстановить нормальное кровообращение сердечной мышцы, тем лучше будет прогноз. Дальнейшее лечение продолжают в условиях стационара.
Сердечный приступ является показанием к введению:
- Обезболивающих, седативных препаратов. Устранение болевого синдрома значительно улучшает шансы на выживание. Нитроглицерин – лекарственное средство первой очереди. При неэффективности препарата больному вводят наркотические анальгетики: морфин, комбинацию фентанила с дроперидолом.
- Лекарства, препятствующие тромбообразованию. Перенесенный инфаркт миокарда повышает вероятность повторного образования тромба. Чтобы предупредить рецидив сердечного приступа, используют следующие препараты: аспирин, гепарин, тикагрелор, клопидогрел, бивалирудин.
- Тромболитики. Добиться устранения тромба можно не только хирургическим путем. Существуют лекарства способные растворять закупорку. Их применение по эффективности уступает операции, но значительно улучшают прогноз. Врачи используют следующие тромболитики: стрептокиназу, пуролазу, тенектеплазу, алтеплазу.
- Бета блокаторы. Уменьшают потребность миокарда в кислороде, замедляют, нормализируют сердечный ритм. Сердечный приступ является показанием к назначению эсмолола, метопролола, пропранолола.
- Другие гипотензивные препараты. Помимо способности снижать АД, такие лекарства улучшают сердечную деятельность. Их применение снижает риск повторного инфаркта, повышает выживаемость, минимизирует осложнения. Схема лечения сердечного приступа может включать валсартан, бисопролол, атенолол, спиронолактон.
Экстренное хирургическое лечение предполагает проведение чрескожного коронарного вмешательства. Эта операция хорошо переносится большинством пациентов, поскольку не предполагает масштабного оперативного вмешательства. Она эффективна только в первые 12 часов после начала болевого приступа.
Во время процедуры врач через крошечный разрез на коже вводит в крупный сосуд катетер, оснащенный баллоном. Достигнув участка закупорки он проводит серию надуваний баллона за счет чего просвет артерии расширяется. Закрепляют результат установкой стента – крошечного металлического каркаса, которой будет удерживать стенки сосуда расширенными. Его также вводят посредством катетера через крупный сосуд. Последний этап необязателен. В некоторых случаях пациенту достаточно баллонирования.
Реабилитация
Реабилитация – обязательный компонент лечения сердечного приступа. Ее задача – уменьшение вероятности осложнений за счет сокращения факторов риска, увеличение продолжительности, улучшение качества жизни. Реабилитационные мероприятия после инфаркта включают:
- медикаментозное лечение;
- отказ от курения;
- психологическую помощь;
- диету;
- физическую активность;
- нормализацию веса;
- лечение сахарного диабета, гипертензии;
- противогриппозную вакцинацию.
Симптомы предынфарктного состояния
Определить начало развития инфаркта миокарда несложно. Оно сопровождается сильными и внезапными болями в грудной клетке, переходящими в левую руку и отдающую в спину, челюсть. Кроме того, человек может испытывать:
- прилив тошноты;
- вялость;
- нарушения концентрации внимания;
- ощущение тревожности;
- усиленное сердцебиение;
- головокружение.
Определить предынфарктное состояние можно также по появлению липкой, холодной испарины, одышки, слабости, беспокойства. Признаки нарушения работы сердечной мышцы проявляются в виде тяжести в груди, сильного сжатия или давления на область сердца.
Симптомы предынфарктного состояния у женщин
У женщин признаки предынфарктного состояния бывают нетипичными и могут сводиться лишь к покалыванию, затруднению дыхания и головокружению.
Среди необычных признаков также выделяют боли в животе, но они могут быть симптомом и других заболеваний, поэтому перед оказанием медицинской помощи необходимы дополнительные обследования.
Симптомы предынфарктного состояния у мужчин
У мужчин признаки предынфарктного состояния обычно более выраженные – больной испытывает сильную боль в центре груди и за грудиной, сильное сдавливание, вплоть до жжения, нехватку воздуха.
Атипичными проявлениями может быть синюшность или бледность кожных покровов, сонливость или напротив — бессонница, отек нижних конечностей, состояние эйфории.