Причины повышенного давления
Содержание:
- Введение
- Причины пониженного давления
- Повышенное диастолическое артериальное давление
- Факторы риска
- Диагностика низкого пульса
- Что такое повышенное давление?
- Какие обследования необходимо пройти
- Причины низкого уровня адреналина
- Высокое давление у молодых людей
- Чем опасно высокое нижнее артериальное давление
- Причины гипертонии
- О вреде организму, наносимом выбросом адреналина
- Лечение: как снизить давление
- Причины высокого давления
- Лечение ИСАГ
Введение
Измерение артериального давления (АД) при проведении клинического нагрузочного тестирования (КНТ) – необходимое дополнение к электрокардиографии (ЭКГ) и оценке частоты сердечных сокращений (ЧСС), поскольку аномальные реакции могут выявить скрытую патологию. Учитывая сложность измерения АД при физической нагрузке, для обеспечения оптимальной клинической интерпретации необходима точная методика измерения (1). Широко распространённые противопоказания к продолжению КНТ для обеспечения безопасности включают верхние границы АД (2,3). Тем не менее, определение «нормального» АД при физической нагрузке и безопасной «верхней границы» основаны на немногочисленных исследованиях начала 1970-х годов (4, 5). С тех пор наши знания о фенотипических вариациях и возможных связей с патологией аномальных реакций АД значительно развились. Несмотря на это, реакции АД при КНТ, превышающие рекомендованные нормы, часто представляют дилемму из-за неясных клинических последствий, особенно при нормальных данных других тестов. Существуют убедительные доказательства, что чрезмерное повышение систолического АД (САД) или диастолического АД (ДАД) при КНТ, называемые гипертонической реакцией (2, 3), связаны с повышением риска сердечно-сосудистых событий и смертности на 36% (6), скрытой гипертонией, несмотря на клинически нормальное АД (7), и повышенным риском латентной гипертонии у нормотонических людей (8 – 18). Эти наблюдения подчёркивают потенциальную клиническую диагностическую и прогностическую пользу измерения АД при физической нагрузке, но они пока мало распространены в клинической практике из-за ограничений предыдущих исследований (19), отсутствия стандартизированной методологии и ограниченных эмпирических данных для широких слоёв населения.
Цель данного обзора – критический анализ данных, содержащихся в текущих руководствах для КНТ АД. Мы покажем, что критерии, которые используются для определения «нормальных» и «аномальных» реакций, в значительной мере произвольные и основаны на недостаточных эмпирических данных. Мы также определим ключевые факторы, влияющие на реакции АД при физических нагрузках, и как повысить их объясняющую ценность в случае индивидуальной реакции на КНТ. И наконец, мы предоставим рекомендации для будущих исследований по измерению АД при физической нагрузке, чтобы расширить доказательную базу и облегчить её принятие в клинической практике.
Причины пониженного давления
Пониженное давление обуславливается множеством патологических факторов. В некоторых случаях выявить причины не так-то просто.
Сердечный ритм (пульс) при диагностике не учитывается, поскольку наибольшую роль играют показатели тонометра.
Заболевания эндокринной системы
Они многообразны по своему характеру и выступают наиболее частой причиной низкого АД.
О каких же нарушениях идет речь:
Патологические процессы, затрагивающие щитовидную железу. Это гипотериоз, в первую очередь. То есть снижение концентрации гормонов щитовидки в кровеносном русле. Отсюда характерные симптомы этого состояния, в том числе понижение уровня артериального давления.
- Нарушения со стороны гипофиза. По причине травм области третьего желудочка, опухолей (чаще всего аденом функционального и нефункционального рода). В результате заболеваний происходит нарушение выработки ТТГ, который подстегивает работу щитовидной железы. Возможны и более серьезные нарушения.
- Изменения работы надпочечников. Указанная парная анатомическая структура вырабатывает особые активные вещества, в том числе кортизол. Он обладает выраженным гипертензивным эффектом. При удалении надпочечников, операциях по их резекции, неопластических процессах (опухолях) возможно становление вторичной болезни Аддисона, то есть недостаточности кортизола. Отсюда гипотония и иные прелести недостаточности кортизола и кортикостероидов.
- Давление 100 на 45, 100 на 50 возможно при патологических процессах, вроде сахарного диабета , когда наблюдаются генерализованные поражения всего организма и сердечно-сосудистой системы в частности.
Другие заболевания
Патологии, сопряженные с недостаточностью мозгового кровообращения. Пониженное давление 100 на 50 значит, что возможно, речь идет о нарушении регуляции тонуса сосудов на общем уровне. Такое наблюдается при остеохондрозе шейного отдела позвоночника, вертебробазилярной недостаточности. Проявляется подобное состояние также при недавно развившемся инсульте ишемического или геморрагического плана. В такой ситуации нужно ждать и наблюдать за пациентом, возможен рецидив ишемии головного мозга. Лечить заболевания, связанные с нарушением трофики центральной нервной системы непросто, нужен междисциплинарный подход.
- Патологии, которые сопровождаются развитием кровотечений и анемических процессов. В том числе классической железодефицитной анемии, язвы желудка, туберкулеза, болезни Крона и других. В результате подобного сценария происходит нарушение гемодинамики (прохождения крови по сосудам), отсюда изолированная диастолическая гипотония. Возможны и варианты.
- Патологические процессы, затрагивающие печень. Самая крупная железа человеческого организма, печень считается его главной биохимической лабораторией. При нарушениях ее работы, нарушается работа мозга, в том числе и специфических регуляторных центров церебральных структур. Гипотония в такой ситуации возможна и с более серьезными цифрами, вплоть до критических отметок, при остром гепатонекрозе.
- Острые инфекционные заболевания, интоксикации. Нарушают гемодинамику, оказывают воздействие на регуляторные центры головного мозга, провоцируя вторичную гипотензию, любого типа.
- Аллергическая реакция, анафилактический шок. В такой ситуации организм пытается мобилизовать ресурсы, подобный процесс сопровождается резким падением артериального давления.
Возможны и субъективные факторы: злоупотребление антигипертензивными препаратами, курение, перебор с алкогольными напитками.
Повышенное диастолическое артериальное давление
Повышенное ДД
Вообще, артериальное давление – это общее давление в артериях, которое в разных кровеносных сосудах бывает разным: чем ближе сосуд расположен к сердцу и шире его диаметр, тем выше артериальное давление. Стандартное измерение артериального давления на руке говорит о том, какое давление в плечевой артерии, в норме оно равно 120/80 миллиметров ртутного столба. Первая цифра артериального давления указывает систолическое давление. Вторая или нижняя цифра артериального давления указывает на диастолическое давление.
Часто бывает, что повышается именно нижний показатель (т.е. повышенное диастолическое давление) в то время когда систолический показатель остается в норме, например: 110/95. Обычно люди не переживают по этому поводу, считая что главное – это систолический показатель, однако, это ошибка. Данное состояние реально опасно, так как может предвещать сердечный приступ, а иногда и инсульт.
Когда?
Артериальное давление зависит от многих факторов: времени суток, психологического состояния человека (давление повышается во время стресса), приёма различных стимулирующих веществ (чай, кофе, амфетамины) или медикаментов, которые повышают или понижают давление.
У людей при измерении давления иногда возникает «боязнь белых халатов». Подъём давления в момент измерения происходит вследствие стресса, иногда возникающего при обращении к врачу или при появлении медсестры. С чем связана неточность измерения кровяного давления.
У здоровых людей уровень диастолического давления колеблется в пределах 65±10 миллиметров ртутного столба.
Почему?
- наследственность;
- неправильное питание: употребление в пищу продуктов с высоким содержанием жира (картофель фри, гамбургеры, бекон, чипсы, мороженное и т.д.);
- смачно подсоленная пища является причиной повышенного диастолического давления; ожирение;
- употребление алкоголя (особенно красное вино, коньяк, водка) резко повышает ДД;
- никотин сужает кровеносные сосуды, от чего ДД повышается;
- главной причиной внезапного повышения ДД является стресс;
- подслащенные прохладительные напитки.
Как?
Симптом высокого диастолического давления – это головная боль. Чтобы проверить, какое артериальное давление, нужно его измерить с помощью прибора сфигмоманометра (тонометра). Современные цифровые полуавтоматические тонометры позволяют ограничиться только набором давления (до звукового сигнала), дальнейший сброс давления, регистрацию систолического и диастолического давления, иногда – пульса и аритмии, прибор проводит сам. Автоматические тонометры сами закачивают воздух в манжету, иногда они могут выдавать данные в цифровом виде, для передачи на компьютер.
Опасно!
Если артериальное давление стабильно выше 140/90 миллиметров ртутного столба, и его не лечить, то увеличивается риск для сердечного приступа, заболеваний периферических артерий, инсульта и инфаркт миокарда. Может появиться застойная сердечная недостаточность, нарушения ритма сердца и почечная недостаточность.
Нельзя игнорировать систематическую головную боль и постоянно прибегать за спасением к цитрамону. И если, измеряя давление, ДД выше 80 мм. рт.ст. Вам жизненно необходимо обратиться в «Центр пульмонологии» к врачу.
Диагностика:
- сбор анамнеза;
- УЗИ почек;
- ЭКГ (электрокардиограмма);
- ЭхоКГ (эхокардиография);
- УЗИ сердца;
- аускультация;
- общий анализ крови (уточняется количество эритроцитов и гемоглобина);
- анализ крови на определение гормонов щитовидной железы;
- анализ мочи (для определения продуктов распада адреналина).
Лечение:
Доктор может подобрать индивидуальную программу лечения, исходя из результатов лабораторных исследований, постановки диагноза и степени тяжести заболевания. Врач может назначить иммуномодулирующие препараты, а также физиотерапию, диету, инфузионную, витаминную терапию. Возможно, назначит спазмолитики и/или аналгетик.
Чем раньше Вы начнёте лечение высокого ДД, тем больше у Вас шансов, что не сталкнётесь с негативными последствиями недуга.
К сведению:
Разница между систолическим АД и диастолическим (пульсовое давление) в норме составляет 30—40 мм рт. ст. также Вы можете рассчитать «правильное» давление по формуле:
- систолическое давление = 109 + (0,5 × возраст) + (0,1 × вес);
- диастолическое давление = 63 + (0,1 × возраст) + (0,15 × вес).
Факторы риска
Они ассоциированы с повышенной вероятностью развития ИДАГ. Потому, если нижнее давление повышено, нужно искать причину, в том числе и в них:
- Избыточная масса тела. Не приводит ни к чему хорошему. Требуется коррекция состояния под контролем эндокринолога и диетолога.
- Наследственность. ИДАГ не передается от родителей к детям непосредственно, но вероятность существенно. Необходимо следить за собственным здоровьем.
- Чрезмерные физические нагрузки. Чем интенсивнее, тем выше вероятность гипертензивного процесса.
- Алкоголизм, злоупотребление сигаретами и табачной продукцией (ну нужно обольщаться: электронные сигареты также вредны, если не в большей мере).
- Чрезмерная вязкость крови. В результате течения тех или иных болезней.
- Гиподинамия или недостаток физической активности. Требуется коррекция режима.
- Нарушенные метаболические процессы (обмен веществ). Наблюдаются у многих людей.
- Избыточное количество натрия и кальция в кровеносном русле.
Вот почему нижнее давление высокое, а верхнее нормальное. Также некоторые иные болезнетворные процессы. Во всех случаях вполне возможно скорректировать состояние своими силами.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают . Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца;
- ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
Что такое повышенное давление?
О повышенном артериальном давлении (АД) говорят, когда его систолический и диастолический компоненты становятся выше физиологического порога.
Норма АД согласно данным ВОЗ:
- систолическое (верхнее) – 120-129 мм рт. ст;
- диастолическое (нижнее) – 80-84 мм рт. ст.
Если при измерении АД верхняя цифра составляет 140 и выше, а нижняя – 90 и выше, то такое давление считается повышенным. При этом нужно понимать, патологией считается систематически регистрируемое высокое кровяное давление. Эпизоды его повышения по утрам, при интенсивной физической активности, страхе, стрессе являются естественными для организма.
По наблюдениям медиков очень опасными считаются следующие отметки АД — для верхнего 180, для нижнего 120. При этом высока вероятность развития гипертонического криза.
Какие обследования необходимо пройти
Требуется комплексная диагностика под контролем нескольких лечащих специалистов. Это кардиолог, эндокринолог, нефролог и невролог (не путать последних двух врачей: первый занимается почками. Второй — центральной и периферической нервной системой).
Перечень исследований таков:
- Устный опрос на предмет жалоб, их давности и характера. Объективизация жалоб равна выявлению основных симптомов.
- Сбор анамнеза для установления этиологических факторов начала патологиеского процесса.
- Измерение артериального давления для констатации факта. С целью точного исследования, проводится неоднократно.
- Оценка сердечного ритма.
- Суточное мониторирование с помощью специального автоматического тонометра.
- Ангиография.
- Измерение концентрации специфических гормонов щитовидки, гипофиза и надпочечников в кровеносном русле пациента.
- МРТ-диагностика.
- Электрокардиография. Для определения характера работы сердца.
- Оценка неврологического статуса.
- Энцефалография. Исследование работы головного мозга.
Как правило, этого полнее достаточно. На усмотрение лечащих специалистов перечень может быть расширен. В том числе может потребоваться ОАК, биохимия венозной крови.
Причины низкого уровня адреналина
Причины, перечисленные в этой главе, обычно связаны с низким уровнем адреналина. Взаимодействуйте со своим врачом или другим медицинским работником для получения точного диагноза.
Болезнь Аддисона
Болезнь Аддисона вызвана повреждением надпочечников иммунными комплексами, в результате чего этот орган не может вырабатывать достаточное количество гормонов. Такое состояние приводит к снижению уровня многих гормонов, в том числе адреналина. Симптомы этого заболевания могут включать усталость, мышечную слабость и потемнение кожи. ()
В исследовании, в котором приняли участие 19 человек, пациенты с синдромом Аддисона показывали в среднем меньше 50% адреналина, от уровня тех людей, у кого этого заболевания не было. ()
Схема развития надпочечниковой усталости, когда выработка гормонов, например, адреналина, недостаточна.
Дефицит адренокортикотропного гормона (АКТГ)
Дефицит адренокортикотропного гормона (АКТГ) является еще одним состоянием, которое мешает надпочечникам вырабатывать достаточное количество адреналина и других гормонов. Это может привести к таким симптомам, как усталость, мышечная боль и потеря веса. ()
АКТГ обычно отвечает за стимуляцию надпочечников к высвобождению гормонов. При дефиците этого вещества проблемный гипофиз не вырабатывает достаточного количества АКТГ. ()
Исследование с участием 43 детей показало, что те, кто был с дефицитом АКТГ имели только 10-20% от нормального уровня адреналина. В другом исследовании со взрослыми с дефицитом АКТГ также был обнаружен значительно более низкие показатели адреналина в моче. (, )
Дефицит дофамина бета-гидроксилазы
Дефицит дофамина бета-гидроксилазы – очень редкое генетическое расстройство, которое делает человека неспособным производить какой-либо адреналин или норадреналин. ()
Это состояние вызвано мутациями в гене DBH и может привести к различным симптомам, включая низкое кровяное давление, сексуальную дисфункцию и опущенные веки. ()
Нарушение работы почек
Повреждение почек может повлиять на уровень адреналина в моче. В одном исследовании изучался уровень катехоламинов у пациентов с повреждением почек вследствие диабета (диабетическая нефропатия). Ученые обнаружили, что у таких пациентов был значительно снижен адреналин в моче. ()
Метаболический синдром
У человека диагностируется метаболический синдром (МС), когда у него обнаружено некоторое сочетание ожирения, высокого кровяного давления, повышенных значений глюкозы в крови и высокого холестерина. ()
В исследовании с участием 577 человек, у людей с метаболическим синдромом уровень адреналина в моче был ниже. У пациентов с более тяжелыми симптомами метаболического синдрома уровень адреналина был самым низким. ()
Болезнь Альцгеймера
Повреждение области гиппокампа головного мозга является одним из ранних признаков болезни Альцгеймера. Эта область мозга также помогает контролировать уровень катехоламинов в организме.
Согласно одному исследованию, в котором приняли участие 115 пациентов, люди с деменцией, связанной с болезнью Альцгеймера, имели наиболее низкий уровень адреналина. ()
Лечение болезни Паркинсона
Болезнь Паркинсона характеризуется разрушением дофаминовых нейронов в частях головного мозга. Выработка катехоламинов, таких как адреналин, также могут быть нарушена. ()
Исследование с участием 83 пациентов с болезнью Паркинсона показало, что такие люди имели более высокий уровень адреналина в моче. Однако адреналин повышался только у людей в возрасте 50-60 лет. После приема препарата дофамина (Леводопа) показатели гормона снижались. ()
Другие исследования подтвердили, что Леводопа снижает значения адреналина в моче, но они не обнаружили изменений уровня адреналина у нелеченных пациентов. Таким образом, болезнь Паркинсона, скорее всего, не влияет на адреналин, но Леводопа – влияет. ()
Высокое давление у молодых людей
В молодом возрасте гипертензия чаще возникает под воздействием других заболеваний (патологии почек и почечных артерий, опухоли гипофиза, нарушения работы надпочечников, патологии репродуктивной системы у женщин), но могут развиваться и первые стадии гипертонии. В последнее время наблюдается тенденция «омоложения» гипертонии: стойкое повышение АД без видимых причин все чаще определяют у людей в возрасте 40–50 лет.
Диагностика гипертонии у молодых людей связана с рядом проблем:
- высокая вероятность агрессивных («злокачественных») форм гипертонической болезни — стремительного развития заболевания, частые гипертонические кризы (повышение АД более 220/120 мм рт. ст.);
- позднее выявление заболевания — повышенное АД длительно не сопровождается симптомами, а частота обращения к врачам в молодом возрасте меньше, чем в пожилом;
- отсутствие профилактических осмотров — отказ от периодической проверки основных функций организма;
- подверженность факторам риска гипертонии — молодые люди больше подвержены стрессовым факторам, чаще курят, злоупотребляют алкоголем и не соблюдают рекомендаций по питанию.
В молодом возрасте пациенты недостаточно серьезно относятся к своему здоровью, поэтому даже после выявления гипертонической болезни отказываются от приема препаратов и продолжают вести привычный образ жизни. Это нередко становится причиной ранних осложнений заболевания и тяжелого течения патологии в будущем.
Чем опасно высокое нижнее артериальное давление
Изолированная диастолическая гипертензия часто является симптомом другого более опасного заболевания. Постепенно оно прогрессирует, вызывая снижение кровоснабжения сердца и головного мозга. Это состояние может привести к инфаркту миокарда или инсульту. При повышенном нижнем давлении сердце не расслабляется даже в момент диастолы. Это повышает риск спонтанного разрыва сосудистой стенки и нарушения функции сердца или мозга. Список осложнений диастолической гипертензии включает и следующие патологии:
- гипертонический криз;
- отек легких;
- аневризма;
- образование тромбов;
- снижение остроты зрения;
- обострение хронических заболеваний;
- атеросклероз.
Причины гипертонии
Основной причиной сниженного давления является недостаточная мощность сердечной мышцы при прокачивании крови через сосуды. Причиной гипотонии может стать адаптация организма к новым условиям, данное явление может являться также симптомом более серьезных болезней.
Низкое давление может быть индивидуальной особенностью организма (спортсмены, люди, поддерживающие здоровый образ жизни), а может быть вызвано определенными факторами.
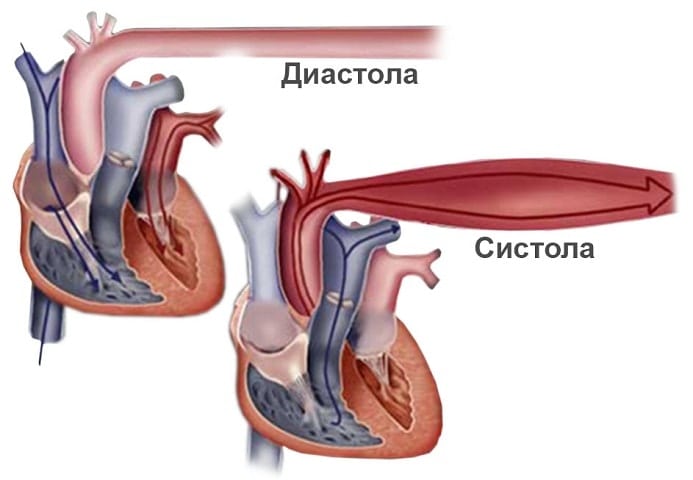
Величина систолического давления (СД) относится к моменту, когда мышца сердца выталкивает кровь в кровеносную систему. ДД соответствует моменту расслабления и зависит, в основном, от тонуса сосудов, который определяется их оболочкой.

На эту оболочку, а, следовательно, и на тонус сосудов воздействует вещество ренин, которое выделяется почками. Поэтому иногда нижнее давление именуют «почечным».
Основными причинами снижения ДД могут послужить такие факторы:
- нарушение работы сердечно-сосудистой системы;
- болезни почек.
Кроме того, понижение ДД возможно и при следующих заболеваниях:
- инфекция;
- язва желудка;
- злокачественные образования;
- большие потери крови при травмах (в том числе при родовых травмах).
Специалисты направят на прохождение комплекса диагностических мер, вскоре выяснят истинную причину недуга и назначат эффективное лечение.
womansion.ru
Этиология повышения АД остается неизвестной в 90% случаев диагностируемой гипертонии. В оставшихся 10% повышения артериальных показателей «виноваты» болезни.
При физической нагрузке, испуге или сильном волнении повышение систолического давления является естественной реакцией организма на нагрузку. Увеличивается частота ударов сердца и одномоментный объем выбрасываемой крови.
https://youtube.com/watch?v=twsoJXcCMs4
Возрастает и разница между верхним и нижним артериальным показателем. Большой разницей между верхним и нижним давлением считают цифру от 50 ед.
Такой разрыв может иметь естественные, не связанные с болезнью, причины.
Маленький разрыв между уровнем верхнего и нижнего давления находится в пределах меньше 30 мм рт. ст. Это ситуация, когда нижнее АД выше нормы, а верхнее нормальное или пониженное. По действующим международным стандартам такое состояние диагностируется как гипертония, поскольку болезнь признается по любому высокому показателю.
Разрыв показателей верхнего и нижнего давления менее 20 мм рт. ст. требует неотложной медицинской помощи. На таком фоне вероятность инфаркта или инсульта резко возрастает.
Причины небольшого разрыва в артериальных показателях кроются в патологии сердца, почек. Если низкое пульсовое давление фиксируется на фоне травмы, то оно может указывать на внутреннее кровотечение.
Существует несколько основных причин понижения верхнего давления, среди которых особого внимания заслуживают следующие:
- синдром хронической усталости и переутомление организма;
- истощение организма в результате длительных физических нагрузок или изнуряющего труда;
- беременность на ранних сроках;
- резкие перепады погоды;
- смена человеком привычного места обитания и процесс акклиматизации.
Очень часто с проблемой понижения систолического давления сталкиваются женщины в первой половине беременности. Причинами подобного состояния является увеличение объема циркулирующей крови.
Также нередко с систолической гипотонией приходится иметь дело спортсменам, у которых после тренировок в состоянии покоя рефлекторно уменьшается количество сердечных сокращений, а с ними и давление.
Причины понижения систолического АД могут скрываться под маской других заболеваний, в частности:
- сахарный диабет;
- врожденные и приобретенные пороки сердца;
- травмы центральной нервной системы;
- острые и хронические интоксикации.
В норме для человека от 20-ти лет является АД 120.80 мм столбика ртути. Пульсовая разница здорового человека граничит между 30—50 единицами.
Отклонение от этих границ повышает вероятность заболеваний. Всемирная организация здоровья определила нормы АД для людей, достигших совершеннолетия.
Если давление систолы показывает 125 мм ртутного столбика, в то время, как диастолическое давление 90 — это признак высокого, но не превышающего норму давления. Причины изменения значений:
- сбои в работоспособности сердца и артерий;
- неспособность почек выполнять свои функции;
- негативные эмоциональные потрясения;
- стрессы;
- уменьшение эластичности артериальных стенок.
О вреде организму, наносимом выбросом адреналина
Прежде всего, нам в очередной раз хотелось бы сказать, что под воздействием выброса адреналина в кровь в организме происходит довольно резкое повышение показателей артериального давления. А это в свою очередь оказывает негативное воздействие на сердце человека, да и на всю его сердечнососудистую систему. К сожалению, данный процесс при частом его повторении вполне может становиться причиной возникновения аритмии.
Кроме того, есть и более опасные последствия частых скачков артериального давления – возникновение непосредственно, на тех или иных сосудах так называемых аневризм, которые через определенный промежуток времени могут становиться причиной развития инсульт — патологии головного мозга.
Более того, сразу после резкого скачка адреналина организм человека начинает активно вырабатывать такое вещество как норадреналин. И вот этот гормон ответственен за некоторое уменьшение перегрузок организма. Следовательно, буквально через некоторое время вслед за первичным возбуждением обязательно наступит заметное торможение всех функций организма.
Как результат через время после первичного выброса адреналина человек начнет чувствовать значительную слабость, опустошенность и даже разбитость
В данном случае важно запомнить, чем сильнее оказалось первичное воздействие адреналина на организм, тем, собственно, дольше человек будет чувствовать себя несколько «заторможенными»
Ну и последнее, длительно и часто происходящие выбросы адреналина непосредственно в кровь человека зачастую приводят к заметному истощению, вырабатывающего данный гормон, мозгового вещества в надпочечниках. После чего может развиваться «острая надпочечниковая недостаточность». Речь идет о состоянии, которое достаточно часто оказывается причиной внезапного возникновения остановки сердца и даже гибели человека.
Вероятно, именно поэтому медики считают слишком длительные стрессы невероятно опасными состояниями, которых нужно стараться избегать. Понимая, что у вас в крови появилось чрезмерно много адреналина рекомендуется стараться простыми и доступными способами избавляться от него. Это можно сделать слушая спокойную музыку, пребывая просто на свежем воздухе, делая несложные упражнения, направленные на расслабление всего организма.
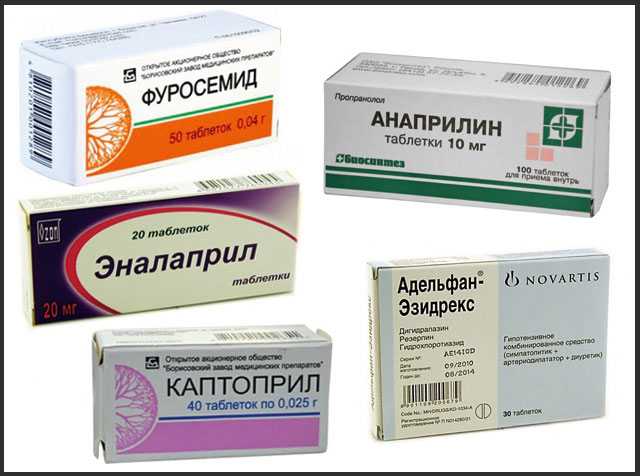
Лечение: как снизить давление
Если нижнее АД незначительно повышенно у больного – уменьшить его можно. Лечение может быть кратковременным (дни-недели), а может продолжаться на протяжении всей жизни.
Специфических препаратов, снижающих именно – не существует. Используются общие средства против гипертонии.
Какими препаратами снижается АД:
- и рецепторов ангиотензина в чистом виде или в комбинации с мочегонными: Лизиноприл, Берлиприл, Лосартан, Вальсакор, Эап Н, Липразид.
- Бета-блокаторы: Пропранолол, Метопролол, Бисопролол, Небиволол.
- Блокаторы каналов кальция: Коринфар, Нифедипин, Амлодипин.
- Мочегонные: Гипотиазид, Фуросемид, Верошпирон.
- Средства, обладающие спазмолитическим эффектом: Дибазол, Папаверин, Но-шпа.
Препараты для понижения артериального давления
Причины высокого давления
Медики чаще всего регистрируют повышение показателей АД у людей с наследственной предрасположенностью и/или заболеваниями других органов и систем (феохромоцитома, гипертиреоз, атеросклероз, СД, др.), приводящими к развитию гипертонии, как симптома.
Механизм нарастания АД реализуется двумя путями:
- нейрогенный – сужение сосудов посредством реагирования симпатического звена нервной системы;
- гуморальный – выброс в кровь вазопрессоров (катехоламины, ренин-ангиотензин и др.).
Также значение имеет нарушение работы депрессорной системы, отвечающей за расширение сосудов.
Вместе с тем давно выявлен целый ряд факторов, запускающих процесс нарушения гемодинамики:
- лишний вес;
- малая повседневная активность;
- неполноценное питание, в т. ч. предпочтение fast food, перекусы углеводистой пищей;
- хроническая интоксикация, обусловленная курением, злоупотреблением алкоголя, наркоманией;
- психическое и физическое перенапряжение;
- недосыпание;
- гормональные изменения при половом созревании, беременности, климаксе;
- злоупотребление солью в рационе питания;
- пожилой возраст;
- вредные условия труда;
- приём лекарственных средств, которые могут опосредованно влиять на показатели давления (например, гормональные контрацептивы, средства, уменьшающие аппетит, др.)
При повышенном давлении важно вести контроль за снижением влияния перечисленных факторов в повседневной жизни, что поспособствует уменьшению риска развития самых угрожающих осложнений – инсульт и инфаркт
Лечение ИСАГ
При выявлении высокого систолического давления подобрать правильное лечение бывает довольно сложно. В такой ситуации добиться желаемого эффекта поможет только комплексный подход. Что делать в таком случае, расскажет врач. Обязательно необходимо соблюдать диету, внести коррективы в образ жизни, заниматься спортом.
Общие рекомендации
Если систолическое давление составляет 140-160 мм рт. ст., можно попытаться понизить его в домашних условиях.
При высоком верхнем давлении даются такие советы для лечения нарушения:
- Снижение веса. Избыточная масса тела значительно увеличивает нагрузку на сердце. В результате может повышаться давление.
- Соблюдение диеты. При появлении проблем рекомендуется сократить количество животных жиров. При этом нужно употреблять много фруктов и овощей. Это позволит избежать отложения холестерина в сосудах.
- Исключение соли. Суточный объем этого продукта рекомендуется сократить до 5 г.
- Отказ от потребления алкоголя и курения.
- Умеренная физическая нагрузка. Она способствует укреплению сосудов и делает сердце более выносливым.
Медикаментозная терапия
Если соблюдение общих рекомендаций не дает результатов, патологию нужно лечить медикаментозным путем. Подбирать лекарства должен только врач. Категорически запрещено самостоятельно менять дозировку или группу препаратов.
Сегодня для снижения давления применяются такие категории медикаментозных средств:
- мочегонные препараты – такие таблетки назначаются при появлении отеков и застойной недостаточности сердца;
- бета-блокаторы – способствуют снижению пульса, однако противопоказаны людям с брадикардией;
- блокаторы кальциевых каналов;
- ингибиторы АПФ – активно используются при развитии изолированной артериальной гипертензии;
- блокаторы рецепторов ангиотензина II.
Народные средства
В дополнение к традиционным средствам можно применять эффективные народные рецепты:
- Ванны для ног разной температуры. Чтобы нормализовать самочувствие, ноги рекомендуется на 2 минуты опускать в теплую воду, на 30 секунд – в холодную.
- Точечный массаж височной зоны, лба, темени.
- Уксусный компресс. Для этого нужно в равных частях смешать яблочный уксус с водой. В полученной смеси смочить полотенце и встать на него ногами.
- Спиртовая настойка календулы. Это средство нужно принимать трижды в сутки в количестве 30 капель.
- Холодный компресс. Для проведения процедуры к шее нужно 3 раза в сутки прикладывать ледяной компресс. Держать лед, пока не растает, после чего смазывать этот участок маслом.
- Чесночный настой. Для его приготовления нужно измельчить немного чеснока, залить теплой водой и выпить половину стакана.