Стрессовые переломы голени и стопы
Содержание:
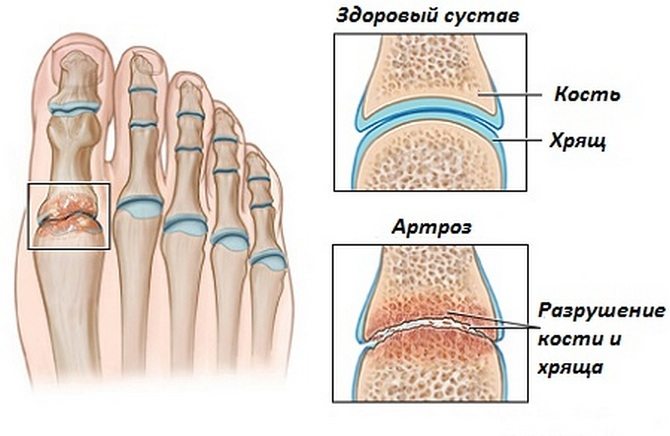
Переломы костей плюсны
Кости плюсны обычно ломаются при прямой травме — нажатии или ударе тяжелым предметом. Бывают переломы одной или одновременно нескольких костей. Чаще переломы возникают в области диафиза и шейки кости плюсны, реже — ее основы и головки. Встречаются также отрывные переломы бугристости V плюсневой кости. При переломе одной или двух костей значительного смещения отломков не бывает, поскольку они поддерживаются соседними неповрежденными костями. Очень неблагоприятным является смещение отломков под углом, открытым как на подошву, так и на противоположную сторону, поскольку обычную обувь будет давить на выступление неправильно сросшейся кости и вызвать боль. Такое случается особенно часто при переломах шеек костей плюсны.
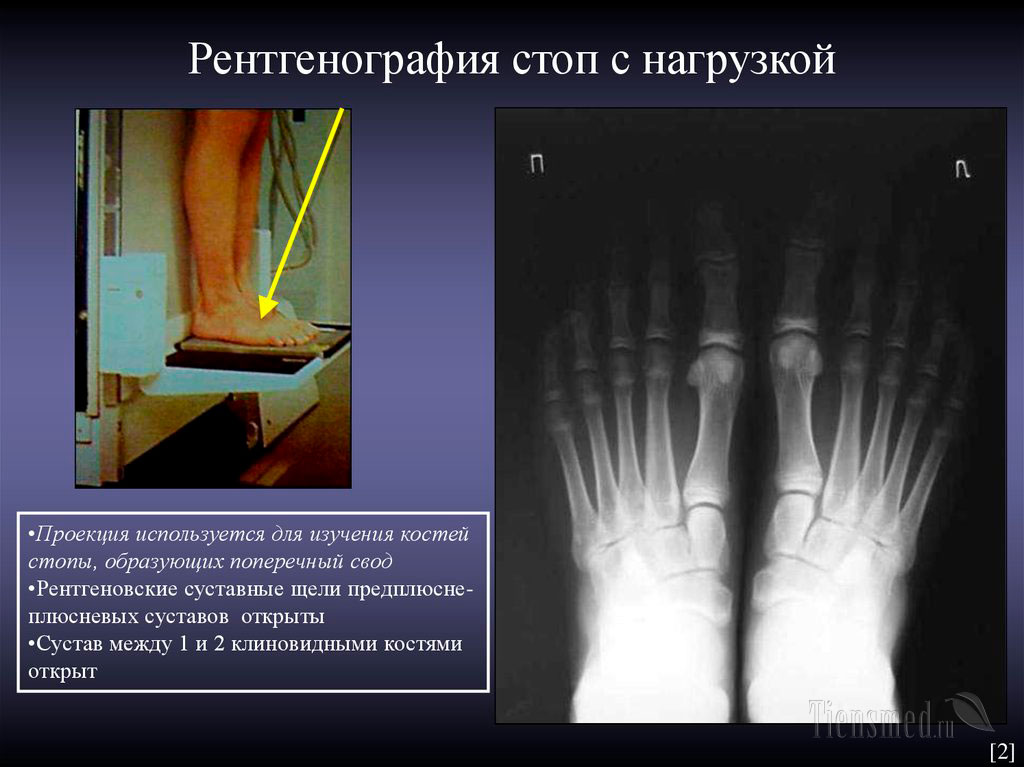
Симптомы и диагностика. Диагноз перелома плюсневых костей ставят на основании анамнеза и клинических проявлений, которые, в свою очередь, зависят от тяжести травмы и количества переломанных костей. Стопа опухла с кровоизлиянием на разгибательной поверхности, кожа иногда повреждена. Нагрузки стопы невозможно через боль. При пальпации — резкая локальная боль, которая увеличивается при нажатии костей по оси. Характер и локализацию перелома уточняют рентгенографически в двух проекциях.
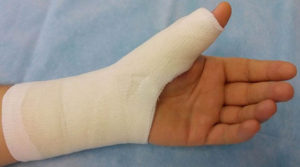
Лечение. При переломах без смещения или с незначительным смещением отломков по ширине под местной анестезией накладывают гипсовую повязку-сапожок, хорошо моделируя как продольный, так и поперечный свод стопы. Делают рентгенологический контроль.
Гипсовую повязку сбрасывают через 5—6 недель, назначают восстановительное лечение и дозированную нагрузку стопы в обуви с супинаторами. Срок нетрудоспособности 2-3 мес, в зависимости от количества переломанных костей.
Переломаны диафизы и шейки костей плюсны со смещением отломков репонируют под местной анестезией. Тракцией по оси костей и боковой коррекцией руками удается в большинстве случаев сопоставить отломки. Особенно тщательно следует репонировать I и V кости плюсны. Однако гипсовый сапожок, особенно при косых переломах диафизов и шеек плюсневых костей, ненадежно удерживает репонированные отломки. Поэтому их фиксируют спицами Киршнера (по одной в каждую кость), которые проводят со стороны подошвы или межпальцевых промежутках через кожу и головку в диафиз кости. Накладывают гипсовую повязку—сапожок и лечат дальше так, как и при переломах без смещения.
При неудачной одномоментной репозиции и при косых переломах трех и более плюсневых костей применяют оперативное лечение или скелетное извлечения спицами за фаланги пальцев. Извлечение за мягкие ткани пальца прорезывается и дает осложнения, иногда оно бывает неэффективным.
Симптомы
Пациенты с патологией сесамовидных костей обычно чувствуют ноющую боль со стороны подошвенной поверхности плюснефалангового сустава первого пальца стопы. При прикосновении с подошвенной стороны боль усиливается. Движения в суставе большого пальца часто ограничены. Пациенты замечают, что при ходьбе боль усиливается перед тем, когда стопа отталкивается для следующего шага. Время от времени первый плюсне-фаланговый сустав может заклинивать или щёлкать, что усиливает боль. После отдыха боль уходит или ослабевает. Некоторые пациенты отмечают онемение в области первого и второго пальцев стопы.
Усталостные переломы ладьевидной кости
До последнего времени такие переломы считались редкостью, однако в последние годы появились сообщения, которые указывают на рост этой патологии среди спортсменов, профессионально занимающихся легкой атлетикой и игровыми видами спорта. Эти переломы нередко встречаются и у гимнастов. Как правило, течение перестроечного процесса в ладьевидной кости стопы может длиться от 1 года до 1,5 лет .
Это можно объяснить прежде всего неправильной и несвоевременной диагностикой, а отсюда ранним началом нагрузок после лечения.
В клинической картине усталостного перелома ладьевидной кости ведущим признаком является боль, которая появляется постепенно и усиливается при увеличении нагрузки, длительном пребывании на ногах и ходьбе. Боль появляется при выполнении упражнений, связанных с перекатом стопы с пятки на носок или при толчковых движениях. В покое, а также при снижении нагрузки боли могут исчезнуть или значительно уменьшиться. Однако этот период обычно протекает недолго и при «неловком» движении вновь появляется острая боль. Обычно имеется умеренный отек на внутренней стороне стопы, там же болезненность при пальпации.
Если диагноз установлен своевременно, то лечение больных должно быть направлено на обеспечение покоя, неподвижности в суставах среднего отдела стопы. С этой целью больным накладывают гипсовую повязку типа «сапожок» с хорошо отмоделированным внутренним сводом. Срок иммобилизации должен быть 7—8 нед. В тех случаях, когда рентгенологически обнаруживаются диастаз и смещение ладьевидной кости, показано оперативное лечение — удаление патологически измененной костной ткани, аутопластика кости.
Причины переломов костей стопы
травматический переломпатологический перелом
Травматические переломы костей стопы
Для травматических переломов характерен один из следующих механизмов возникновения:
- Осевая нагрузка. Избыточная осевая нагрузка на кости стопы может стать причиной перелома любой из костей, однако чаще всего возникает перелом пяточной кости. Развивается данный механизм перелома либо вследствие вертикального падения с высоты, либо в результате дорожно-транспортных происшествий (при воздействии педалей на подошвенную поверхность стопы).
- Избыточное вращение. Избыточное вращение стопы может стать причиной внесуставного перелома пяточной кости. Воздействие травматического фактора на стопу, находящуюся в положении внутреннего или внешнего вращения (пронации или супинации), зачастую вызывает не только перелом костей стопы, но также и перелом одной или обеих лодыжек.
- Избыточное тыльное сгибание стопы. Избыточное тыльное сгибание стопы в сочетании с сильным ударом в результате падения или дорожно-транспортного происшествия в большинстве случаев приводит к перелому шейки таранной кости. Также подобная травма часто сочетается с переломом переднего края большеберцовой кости.
- Прямое воздействие. Нередко кости стопы повреждаются в результате прямого воздействия механического фактора на стопу. Обычно это происходит в ходе дорожно-транспортных происшествий, после падений, после прыжков с большой высоты, после падения каких-либо тяжелых предметов на стопу.
- Другие механизмы. Повреждение костей стопы может возникнуть под действием различных типов травматического воздействия и при различных положениях стопы. Это создает значительное многообразие возможных травматических переломов данной области, а также некоторые трудности при диагностике.
Патологические переломы костей стопы
В основе патологических переломов могут находиться следующие заболевания костной ткани:
- Остеопороз. Остеопороз представляет собой патологическое состояние, при котором нарушается процесс синтеза костной ткани и ее минерализации (укрепления солями кальция). В результате компактное вещество костей истощается, костные балки становятся менее выраженными, скелет теряет свою прочность и упругость.
- Остеомиелит. Остеомиелит является тяжелым инфекционным недугом, при котором инфекционно-воспалительный очаг располагается в пределах костной ткани и костного мозга. Возникающая при остеомиелите системная и локальная воспалительная реакция провоцирует ряд патологических изменений, на фоне которых нарушается питание кости и возникает ее постепенное ослабление.
- Опухоли костной ткани или костного мозга. Опухоли костной ткани и костного мозга вызывают выраженное истончение и ослабление костей, что увеличивает риск развития перелома под воздействием стимулов низкой интенсивности. Кроме того, неопластические процессы зачастую провоцируют неспецифичные ноющие боли в области пораженной кости, которые доставляют значительный дискомфорт больному.
- Генетические аномалии. При некоторых генетических аномалиях нарушается процесс минерализации костей и построения костной ткани, что приводит к тому, что кости становятся более хрупкими.
- Поступление недостаточного количества питательных веществ и минералов с пищей. Построение костной ткани является сложным процессом, для которого необходимо достаточное количество энергии, питательных веществ, витаминов и минералов. Их недостаток может стать причиной сниженной прочности костной ткани. Следует, однако, отметить, что метаболические и структурные изменения в костях развиваются несколько медленнее, чем в других тканях, поэтому, для того чтобы возникли изменения костной ткани на фоне недостаточного поступления питательных веществ, требуется значительный промежуток времени.
Следующие группы лекарственных препаратов способны снизить прочность костей:
- стероидные гормоны;
- гормоны щитовидной железы;
- прямые и непрямые антикоагулянты (например, гепарин);
- препараты лития;
- противосудорожные средства;
- цитостатики и другие химиопрепараты, используемые для лечения опухолей;
- тетрациклиновые антибиотики.
Причины
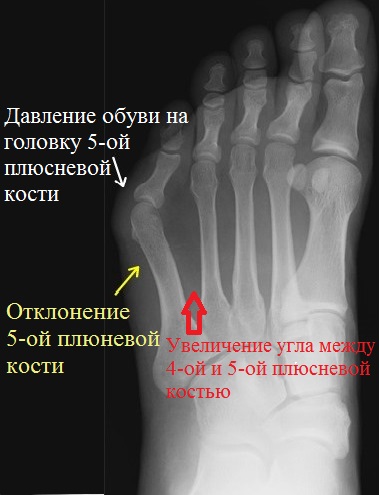
Причин развития искривления пятого пальца несколько. К основной можно отнести врожденную слабость связок и мышц стопы, что приводит к выдавливанию пятой плюсневой кости к наружному краю стопы и соответствующему увеличению угла между головкой четвертой и пятой плюсневой костью.
Головка пятой плюсневой кости слишком сильно выстоит кнаружи и соответственно испытывает давление со стороны обуви, особенно узкой. Вследствие этого мягкие ткани в области плюсне-фалангового сустава в ответ на постоянное давление воспаляются, а в проекции головки плюсневой кости начинает расти костная шишечка.
Описание травмы
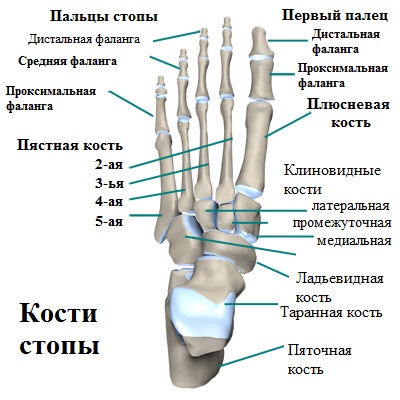
Плюсной называется средний отдел стопы. Это пять трубчатых костей, соединяющих предплюсну и фаланги пальцев. Плюсна участвует в формировании сводов стопы и отвечает за амортизационную функцию, обеспечивая правильную биомеханику стопы во время прыжков, бега, быстрой ходьбы.
Нарушение целостности одной или нескольких костей приводит к затруднению опоры на поврежденную ногу и самостоятельного передвижения. А при отсутствии правильного лечения впоследствии у больного может развиться посттравматическое плоскостопие.
В травматологии существует классификация перелома плюсневой кости стопы. Если разлом случился в результате травмы, перелом считается травматическим. Если провокатором послужили регулярные интенсивные нагрузки и ушибы, он называется усталостным.
В зависимости от локализации повреждения, выделяют следующие виды:
- Перелом Джонса — поражается пятая кость, повреждение которой требует длительного лечения.
- Отрывной — появляется при подвывихе стопы, сопровождается растяжением связок и переломом голеностопа.
- Субкапитальный — когда сломаны шейки костей.
Иногда повреждается средняя часть или непосредственно головки плюсневых костей. Если целостность кожи нарушена, а через открытую рану просматривается оголенный отломок кости — это открытый перелом. Закрытой называется травма, локализующаяся в толще мягких тканей без повреждения поверхностных слоев.
По соотношению отломков костей бывает перелом без смещения и со смещением. Одиночный перелом плюсневой кости редко бывает смещенным. При повреждении одной кости близлежащие образования начинают выполнять роль шины, удерживая отломки в правильном положении.
Механизм повреждения области голеностопного сустава
Все травмы голеностопного сустава делятся на прямые, составляющие 5,4%, и непрямые, составляющие подавляющее большинство случаев.
Непрямые травмы по механизму возникновения составляют две группы:
- пронационно-абдукционные, или пронационно-абдукционно-эверсионно-ротационные;
- супинационно-аддукционные, или супинационно-аддукционно-иверсионно-ротационные.
Механизм пронационно-абдукционных переломов лодыжек — когда стопа чрезмерно отводится и поворачивается кнаружи. Дельтовидная связка при таком положении стопы натягивается. При этом она может разорваться сама, но чаще отрывает всю внутреннюю лодыжку у ее основания или только ее верхушку, и линия перелома лодыжки имеет горизонтальное направление. Если насилие продолжается, то таранная кость, упираясь под давлением тяжести тела в наружную лодыжку, ломает ее на уровне голеностопного сустава или чаще на 5-7 см выше, соответственно наиболее тонкой части малоберцовой кости.
При этом может разорваться и более слабая передняя межберцовая связка, что приводит к диастазу между берцовыми костями. Таранная кость и соответственно вся стопа смещаются кнаружи, приводя к подвывиху (вывиху) стопы кнаружи — перелому Дюпюитрена. При чрезмерном натяжении межберцовых связок и упоре таранной кости в наружный край большеберцовой кости этот край может оторваться, и отломок будет иметь форму небольшого треугольника. В более тяжелых случаях рвется задняя межберцовая связка, и таранная кость может вклиниться между обеими берцовыми костями, — происходит центральный вывих стопы.
Если происходит эверсия и ротация стопы, т.е. ее чрезмерное выворачивание кнаружи и поворот, возникает ротационный перелом малоберцовой кости на протяжении, обычно в средней трети, разрываются межберцовые связки (перелом Мезоннева), а при их чрезмерном натяжении может отколоться часть наружного края большеберцовой кости треугольной формы (перелом Фолькмана). При этом механизме всегда происходит перелом внутренней лодыжки и нередко подвывих или вывих стопы кнаружи.
Если одновременно с эверсией и ротацией стопа находится в положении сгибания, то от большеберцовой кости может отколоться ее задний край. Причем это может быть незначительный кусок или значительная часть — треть и даже половина суставной поверхности большеберцовой кости в форме треугольника с вершиной кверху. Под влиянием сокращения трехглавой мышцы голени может произойти подвывих или вывих стопы кзади.
Супинационно-аддукционные переломы лодыжек происходят при чрезмерном приведении стопы и повороте ее кнутри (супинация и аддукция). При приведении и подворачивании стопы кнутри малоберцово-пяточная и малоберцово-таранная связки натягиваются и могут разорваться или отрывают наружную лодыжку па уровне голеностопного сустава или ее верхушку.
Если действие силы продолжается, таранная кость, упираясь во внутреннюю лодыжку, отламывает ее вместе с нижне-внутренним краем большеберцовой кости, и линия перелома имеет вертикальное или косо-вертикальное направление.
При этом могут разорваться межберцовые связки, а также может отколоться треугольной формы костный фрагмент от наружного края большеберцовой кости. Если при этом механизме травмы стопа находится в положении сгибания, то возможен перелом заднего края большеберцовой кости. Также возможны подвывихи и вывихи стопы – кнутри и кзади.
Если при пронационно-абдукционном и супинационно-аддукционном механизмах травмы происходит разгибание стопы, тем более резкое, может отломиться передний край большеберцовой кости. Отломок имеет треугольную форму с вершиной, обращенной кверху; возможно смещение отломка кпереди и кверху, а также возможен подвывих или вывих стопы кпереди.
В 50-70% случаев одно- и двухлодыжечные переломы бывают без смещения отломков и таранной кости, в остальных случаях встречаются смещение костных фрагментов, подвывихи и вывихи стопы кнаружи, кнутри, кзади и кпереди, а также центральный вывих стопы.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
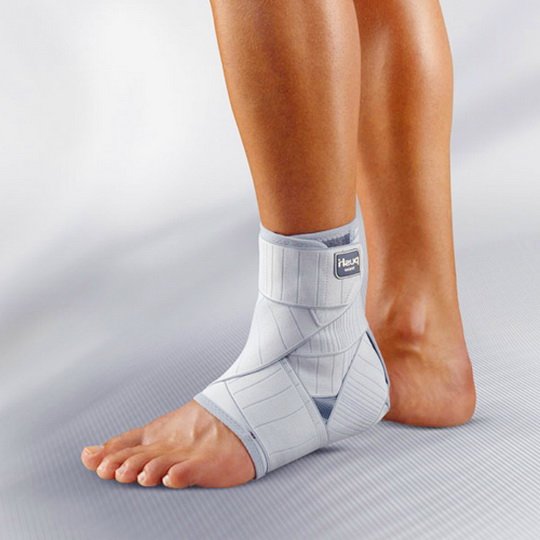
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Какие физиопроцедуры показаны после перелома?
Физиопроцедуры, назначаемые при переломе костей стопы
| Вид процедуры | Механизм лечебного действия | Длительность лечения |
| Воздействие электромагнитного поля ультравысокой частоты | Изменяет свойства ряда молекул и ферментов клеток, увеличивая регенеративную способность тканей. Под действием электромагнитного поля возникает согревающий эффект, который не только ускоряет заживление, но и снижает воспалительную реакцию. | Процедуру можно назначать, начиная со 2 – 3 дня после перелома. Для достижения видимого эффекта достаточно 8 – 10 сеансов. |
| Низкочастотная импульсная магнитная терапия | Оказывает выраженный противовоспалительный и обезболивающий эффект, благодаря чему может быть уменьшена доза обезболивающих препаратов. | Для достижения желаемого эффекта необходимо 8 – 10 получасовых сеансов. |
| Ультрафиолетовое облучение места перелома | Ультрафиолет необходим для образования витамина Д в кожных покровах. Данный витамин участвует в процессах усвоения и преобразования кальция, который является основным строительным материалом для костной ткани. | Для нормализации локального метаболизма достаточно 3 – 4 сеансов на протяжении 10 – 12 дней. |
| Электрофорез препаратами кальция | Под действием постоянного электрического тока заряженные частицы (кальций) способны проникать вглубь тканей. Благодаря этому эффекту можно добиться локального обогащения места перелома кальцием и другими минеральными веществами, что позволяет ускорить процесс заживления костных отломков. | Можно назначать ежедневно на протяжении одной – двух недель. |
Реабилитация
Восстановление после перелома плюсневой кости стопы, которое длится месяц-полтора, предполагает проведение процедур, направленных на разработку конечности, возвращение ее функциональных возможностей. Реабилитационные мероприятия начинаются сразу после того, как сняли гипс. В качестве основных показаны ЛФК, массаж.
ЛФК
Лечебная физкультура помогает разработать поврежденные суставы, укрепляет весь опорно-двигательный аппарат, препятствует мышечной атрофии и предупреждает жидкостные застои, отеки тканей.
Для эффективной разработки стопы рекомендуют выполнять следующий комплекс упражнений:
- сгибание и разгибание пальцев,
- повороты ступней поочередно в разные стороны,
- потягивание стоп на себя и обратно,
- перекатывание с пятки на носок,
- круговые движения стопами,
- захват и перемещение мелких предметов,
- катание мяча по полу.
Все приемы нужно осуществлять по 10-15 раз каждый, движения совершаются медленно, со строгим соблюдением всех правил безопасности. Это поможет предупредить риск получения повторного травмирования. Первые занятия рекомендуют проводить в кабинете ЛФК под непосредственным наблюдением инструктора.
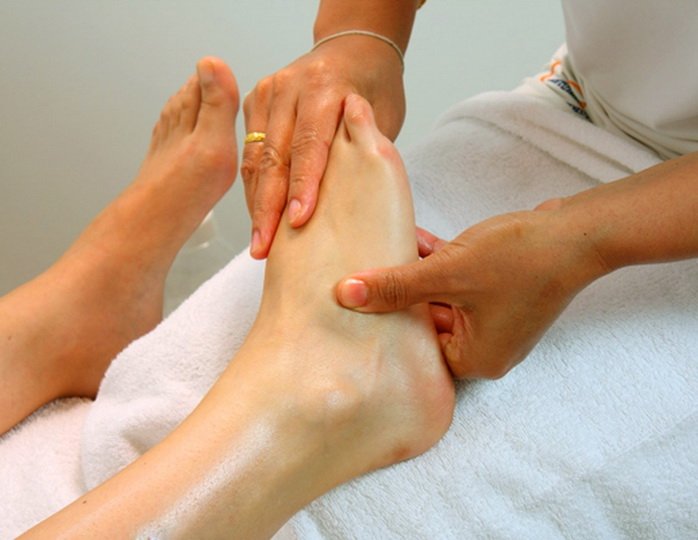
Массаж
Процедуры нормализуют кровообращение в ногах, улучшают питание мышц, снимают болезненность, способствуют скорейшему восстановлению после перелома 5 плюсневой кости. Массаж должен делать исключительно специалист, досконально владеющий техникой его проведения и знающий все особенности полученной травмы.
Самостоятельно дома советуют производить легкие круговые и продольные поглаживания конечности, также помогающие разрабатывать поврежденные ткани.
Питание
Чтобы ускорить восстановление после перелома, больному требуется большое количество белка. В каждодневный рацион больного должны включаться мясные и молочные блюда. Следует также употреблять холодец и студень: в них содержатся компоненты, ускоряющие регенерацию хряща.
Эпидемиология / этиология
По оценкам, 15-20 % травматического
перенапряжения – стрессовые переломы. Эти
типы переломов связаны с физической активностью, предполагающей непрерывные
нагрузки (например, бег или марширование). Около 50 % стрессовых
переломов приходятся на большеберцовую кость; однако, стрессовый перелом может случиться
в любом месте. Стопа (особенно вторая плюсневая кость) – другое распространенное
место стрессовых переломов. Сообщается, что для женщин риск получения
стрессового перелома выше в 1,5 – 12 раз, по сравнению с мужчинами.
Стрессовые переломы могут
возникать из-за множества факторов, включая уровень активности, прочность
костей, прием противовоспалительных препаратов, радиацию, пищевой статус,
остеопороз, гормональный дисбаланс, депривацию сна и коллагеновые аномалии. Повторное
возникновение стрессовых переломов зависит от химического состава кости, прилежащих
мест прикрепления мышц, сосудистой сети, системных факторов и режима спортивной
активности. Другие возможные факторы риска включают в себя возраст, пол, обувь
и режим тренировок. Среди спортсменок высокий уровень склонности к спортивной «триаде»
(аменорея, пищевые расстройства и остеопороз), но выносливые спортсмены мужчины
с нехарактерно низким уровнем сексуальных гормонов также имеют риск получения
стрессового перелома.
С биомеханической точки зрения, стрессовые переломы могут быть следствием утомления мышц, из-за которого кость получает избыточную нагрузку. К тому же положение элементов нижних конечностей предположительно влияет на риск получения стрессовых переломов. Более того, ранние исследования показывали, что малая толщина большеберцовой кости, высокая степень внешнего вращения бедра, варусное положение голеностопа и плюсны, гиперпронация голеностопа, полая стопа и разница в длине ног могут увеличить риск стрессовых переломов среди спортсменов (данные для некоторых факторов неоднозначны).