Шейный плексит
Содержание:
- Причины
- Признаки заболевания
- Возможные осложнения, прогноз и профилактика
- К каким докторам следует обращаться если у Вас Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона):
- Профилактика
- Каким бывает плексит плечевого сплетения
- Профилактические меры
- Как проводится лечение?
- Что такое Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) —
- Возможные противопоказания и осложнения
- Профилактика Пояснично-крестцового плексита:
- Методы диагностики
- Диагностика Пояснично-крестцового плексита:
- Какова диагностика
- Симптомы плексита
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Что такое синовит
Причины
Первоисточником развития считают разнообразные травматизации, спровоцировавшие повреждение нервного сочленения:
- Сломанная ключица;
- Вывих плеча, включая привычную форму заболевания;
- Повреждение связочного или сухожильного аппарата плечевого сустава;
- Раны различного характера проблемной области.
Заболевание может провоцироваться постоянными небольшими травмами проблемного участка – при занятости с вибрирующей аппаратурой, необходимости использования костылей. Сложные роды могут стать первоисточником развития проксимального верхнего паралича, достаточно известной патологии в акушерско-гинекологической практике.
Следующие места по количеству пациентов занимает плексит, связанный с давлением на проблемную зону и развитием компрессионно-ишемической формы. Болезнь возникает при продолжительном нахождении в статистическом положении – у лежащих пациентов или во время ночного отдыха, при наличии выпячивания подключичной артерии, опухолевидного процесса, гематом, образовавшихся после травматизаций, при увеличенных в объеме лимфатических узлах, врожденных дополнительных ребрах, онкологии Панкоста и оказываемом ими давлении на нервное сплетение.
Инфекционные причины болезни представлены туберкулезным, бруцеллезным, герпетическим поражением, цитомегалией, сифилисом. Плексит плеча формируется после гриппа, ангины, иных вирусных патологий. Дисметаболическая форма встречается при сахарном диабете, подагре, нарушении соотношения белковых фракций и иных болезнях в обменных процессах. Существует вероятность появления недуга в результате проведения хирургических манипуляций в области плечевого сочленения.
Признаки заболевания
Главными симптомами служат локальная болезненность и нарушение сенсорной функциональности. В зависимости от расположения поврежденного нерва болевой синдром распространяется на боковую шейную поверхность, область над ключицей, затылок, внешнюю часть уха, грудину. Изменения чувствительности проявляются в ощущении покалывания, мурашек на коже, онемения. Если первопричиной аномалии является продолжительное воздействие холодом, болезненность проявляется в резкой форме, возникает и нарастает быстрыми темпами. При компрессионной форме боль усиливается постепенно.
Заболевание не характеризуется явной ограниченностью движений. Больному чаще сложно повысить голос или покашлять. При сильном воспалительном процессе может возникнуть чрезмерное натяжение мышечных волокон, приводящее к кривошее. Если аномалия расположена в области диафрагмы, пациент жалуется на систематическую икоту, одышку и поверхностность дыхания.
Возможные осложнения, прогноз и профилактика
При своевременном обращении к врачу прогноз всегда положительный.
Самолечение или игнорирование первых симптомов может привести к осложнениям:
- невралгия плечевого нерва приобретает хроническую форму, закрепляется;
- болезнь перерождается в плексит (повреждаются нервные волокна плечевого сплетения);
- риск развития синдрома Горнера (отражается на глазном яблоке);
- значительное поражение нервных сплетений приводит к потере чувствительности и снижению подвижности;
- в критических случаях возможен паралич руки и полная атрофия мышц.
Известно, что не допустить заболевание легче, чем полностью искоренить его.
Профилактика:
- не допускать переохлаждение организма;
- исключить ситуации травмирования (гололед, умеренные спортивные нагрузки);
- своевременное лечение вирусных инфекций;
- сбалансированное питание (витамины, мясо, кисломолочные продукты);
- закаливание, спорт и здоровый образ жизни укрепляют иммунитет, противостоят любым вирусам и инфекциям.
В заключение следует сказать, что невралгию плечевого нерва нужно лечить незамедлительно. Только в этом случае гарантировано полное выздоровление без осложнений и рецидивов.
Защемление плечевого нерва – это поражение структуры лучевых нервов, их сдавливание. Этот недуг может привести к различным последствиям: от ощущения мурашек по телу, онемения и до полного обездвиживания рук и потери чувствительности
Важно при первых же тревожных сигналах вашего организма срочно обратиться за медицинской помощью. Для полного восстановления здоровья потребуется курс медикаментозной терапии, пригодятся советы народной медицины, но возможно и оперативное вмешательство
Нельзя заниматься самодиагностикой и лечением.
К каким докторам следует обращаться если у Вас Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона):
- Ревматолог
- Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Артрита при хронических заболеваниях кишечника (неспецифических язвенных колитов и болезни Крона), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Профилактика
Чтобы избавиться от симптомов невралгии, нужно заняться лечением их причин. Поэтому нужно обустроить спальное место ортопедическими матрасами, прекратить подкладывать предплечье под чью-то голову. Это наиболее распространенные причины расстройства. Дополнительные рекомендации:
- Плечи нужно разминать перед оказанием давления на них.
- Учитывать необходимость равномерного распределения давления.
- Выполнять упражнения для разминки по утрам.
- Соблюдать правильную осанку. Нужно обращаться к ортопеду при искривлениях позвоночника. После обследования врачи часто назначают корсет.
- Если спина долго находится в неподвижном состоянии. Нужно делать паузу, разминаться или растягивать мышечные ткани.
Профилактика приносит результат только при постоянном соблюдении вышеуказанных рекомендаций. Но для лечения невралгии придется лечить болезнь более сложными методами.
Каким бывает плексит плечевого сплетения
По локализации плексопатия может быть право- или левосторонней, также нередок двусторонний плексит.
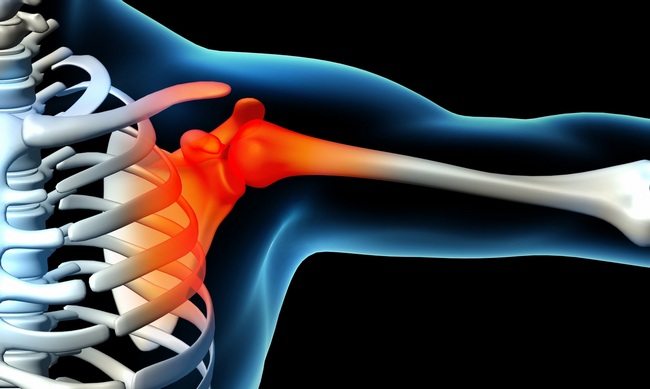
Своим появлением плексит обязан влиянию внутренних и внешних факторов, в зависимости от которых его разделяют на следующие типы:
- Травматический, вызванный повреждением плечевого нервно-сосудистого пучка при переломах, вывихах, растяжениях связок плечевого сустава. К этой же форме относится плексит, полученный новорожденным в момент осложненного прохождения через родовые пути при патологических родах. Травматическим также считается плексит, полученный в результате воздействия профессиональных провоцирующих факторов.
- Инфекционный, когда на нервное волокно воздействуют токсины инфекций – туберкулеза, вирусов герпеса, гриппа, цитомегаловирусов.
- Инфекционно-аллергический, появляющийся при реакции на введенную вакцину.
- Токсический. Этот вид патологии плечевого сплетения возникает при отравлении алкогольными суррогатами, солями ртути и тяжелыми металлами.
- Дисметаболический, сопровождающий эндокринные нарушения – сахарный диабет, подагру, заболевания щитовидной железы.
- Компрессионно-ишемический, механизм которого заключается в сдавлении нервно-сосудистого пучка из-за нахождения плеча в долгом нефизиологичном положении – при неграмотной иммобилизации травмированной руки, в наркотическом состоянии после операционного лечения, при применении неправильно подобранных костылей. Также нервы могут быть сдавлены опухолями сустава и околосуставной области, увеличенными лимфоузлами, гематомой после травмы. Неправильная осанка тоже может быть причиной этой формы плечевого плексита.
Профилактические меры
Прогноз заболевания зависит от первопричины и уровня поражения волокна. При своевременном обращении за помощью и корректном лечении исход патологии имеет большой процент благоприятности. При отсутствии лечения со временем формируется атрофия мускулатуры, сопредельной пораженным нервам, кривошея, дыхательные расстройства.
Профилактические рекомендации направлены на предупреждение профессионального и спортивного травмирования, своевременное избавление от острых и хронических инфекций, поддержание метаболизма в балансовом состоянии, профилактический сбор анализов на наличие онкомаркеров. Для предупреждения родовых травм у новорожденных необходимо адекватно вести беременность, принимать корректные меры родовспоможения.
Как проводится лечение?
 Восстановительные мероприятия направлены на устранение первопричинного заболевания, приведшего к плекситу, и на регенерацию поврежденных нервных волокон. Так, при первичном инфицировании применяется антибиотикотерапия, при отравлении – дезинтоксикационные препараты, средства, нормализующие метаболизм. Для локального снятия болезненности применяются противовоспалительные фармпрепараты. При обнаружении опухоли, аномального разрастания лимфатического скопления, посттравматической гематомы или скелетных патологий в виде костных отростков (лишнего ребра), назначается хирургическое лечение. Инструментальное вмешательство нейрохирурга требуется и при полном разрыве нервного волокна.
Восстановительные мероприятия направлены на устранение первопричинного заболевания, приведшего к плекситу, и на регенерацию поврежденных нервных волокон. Так, при первичном инфицировании применяется антибиотикотерапия, при отравлении – дезинтоксикационные препараты, средства, нормализующие метаболизм. Для локального снятия болезненности применяются противовоспалительные фармпрепараты. При обнаружении опухоли, аномального разрастания лимфатического скопления, посттравматической гематомы или скелетных патологий в виде костных отростков (лишнего ребра), назначается хирургическое лечение. Инструментальное вмешательство нейрохирурга требуется и при полном разрыве нервного волокна.
В реабилитационный период поддерживающими средствами выступают витаминные комплексы, содержащие элементы группы В. Для ускорения естественной регенерации тканей необходим прием веществ, направленных на улучшение кровообращения. Хороший эффект достигается при посещении физиокабинета. Массажные манипуляции и комплекс лечебной физкультуры применяются только через 3 недели при положительной динамике восстановления. Для закрепления лечебного результата рекомендуется санаторный отдых с грязелечением.
Что такое Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) —
Неспецифический язвенный колит — хронический воспалительный процесс неизвестной этиологии, развивающийся в слизистой и подслизистой оболочках преимущественно толстой кишки.
Регионарный, или гранулематозный илеит — хроническое, возможно, вирусное заболевание кишечника, охватывающее все слои кишечной стенки (трансмуральное поражение), а иногда распространяющееся на брыжейку, регионарные лимфатические узлы, поражающее и тонкую, и толстую кишку, но чаще всего локализующееся в терминальном отделе тонкой кишки (регионарный, терминальный илеит).
Эти заболевания могут сопровождаться поражением периферических суставов, позвоночника либо и суставов и позвоночника. Клинические проявления суставного синдрома при обоих процессах однотипны.
Возможные противопоказания и осложнения
Важно отметить, что артроскопия не проводится при следующих сопутствующих патологиях:
- кожных высыпаниях гнойничкового типа в области плеча;
- инфекционных заболеваниях с локализацией очага в области плечевого сустава;
- повышенной температуре тела независимо от причин;
- ранее диагностированном анкилозе;
- непереносимости обезболивающих препаратов/анестетиков.
Любому хирургическому вмешательству сопутствует риск осложнений. Но важна степень этого риска. При методе артоскопии — это незначительные осложнения, которые могут лишь доставить определенный дискомфорт пациенту. После артроскопии сустава может наблюдаться отек и покраснение мягких тканей в местах, где делались проколы и разрезы. Однако они исчезают буквально через 3-5 дней.
Крайне редко в ходе проведения операции может произойти повреждение глубоких вен, но и это не является опасным для пациента. У нас всегда есть возможность быстро оказать необходимую помощь.
Профилактика Пояснично-крестцового плексита:
Чтобы предотвратить плексит (не только поясничный или крестцовый, но и другие виды), нужно убрать факторы, которые способствуют нарушению обменных процессов в организме и расстройству кровоснабжения тканей периферической нервной системы. Заболевания инфекционной природы и хронические болезни нужно лечить, не «запускать», поскольку они могут иметь осложнения – не только плексит, но и другие заболевания.
Для профилактики плексита необходимо заниматься гимнастикой, заниматься закаливанием организма, полноценно отдыхать, соблюдая режим сна. Необходимы здоровое питание (которое включает фрукты, витамины и овощи), дозированные физические нагрузки, отказ от алкоголя и курения. Эти указанные пункты входят в понятие здорового образа жизни, что помогает избежать не только плексита, но и других заболеваний, связанных с нарушением функционирования органов и систем органов.
Методы диагностики
Предварительный диагноз ставят после установления неврологического статуса и сопоставления анамнеза и клинической картины. Для верификации проводят:
- Электронейромиография;
- Рутинное рентгенологическое исследование позвоночника;
- УЗИ органов малого таза;
- КТ тазобедренного сустава и позвоночника;
- МРТ соответствующего сплетения.
Дифференциация требуется от:
- Радикулопатии;
- Полиомиелита;
- Сирингомиелии;
- Артрита;
- Артроза;
- Грыжи межпозвоночных дисков;
- Невропатия.
Проблема носит междисциплинарный характер и может потребовать консультации смежных специалистов.
Диагностика Пояснично-крестцового плексита:
Для постановки диагноза необходим сбор анамнеза заболевания и анализ жалоб пациента. Врач уточняет:
— болеет ли человек сахарным диабетом (болезнь, которая проявляется периодическими или постоянными подъемами уровня глюкозы в крови, что негативно влияет на обмен веществ и кровоснабжение всех тканей организма), болеет ли подагрой (болезнь, которая проявляется повышенным уровнем мочевой кислоты в организме, что негативно сказывается на ткани);
— проходил ли человек перед появлением болей вакцинацию, были ли хирургические операции, фиксация ноги гипсом, были ли травмы копчика, позвоночника, крестца, поясницы;
— как давно появились подобные жалобы (боли или слабость в ногах, истончение ногтей на ногах и пр.).
Далее проводят неврологический осмотр. Врачи оценивают силу мышц ног, состояние кожи и ногтей, также оценивают рефлексы (могут быть снижены при пояснично-крестцовом плексите) и тонус мышц (снижен при заболевании плекситом).
Для подтверждения диагноза часто назначают анализ крови. Воспаление может выявить лейкоцитоз – увеличенное количество лейкоцитов в крови, а также увеличенная СОЭ (скорость оседания красных кровяных клеток), в особенности если плексит инфекционного характера.
Метод электронейромиографии дает возможность оценить скорость проведения импульса по нервным волокнам и определить признаки повреждения нервов или нервных сплетений.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) помогают проверить поясницу и живот, если существует подозрение на пояснично-крестцовый плексит. Эти методы позволяют послойно изучить строение области живота и поясницы, чтобы выявить изменения, что приводят к нарешунию функции сплетения (травмы, отек, опухоли).
Иногда для постановки диагноза следует обратиться к нейрохирургу.
Какова диагностика
Для постановки точного диагноза необходимо посещение невролога. Диагностические тесты предусматривают обследование пациента на электромиографе или эоектронейрографе. Проводятся УЗИ, КТ, МРТ области плеча, рентгенографические исследования.
Из лабораторных методов исследования при плекситах плеча информативными будут биохимические анализы крови, определение С-реактивного белка.
Важна дифференциальная диагностика плексита плеча и плечевой невралгии. При втором варианте не выявляются двигательные нарушения, а боли могут появляться, как следствие переохлаждений либо резких движений.
Симптомы плексита
- Шейный плексит проявляется следующими симптомами: острые боли в шее (по боковым поверхностям), нередко приступообразные, иногда отдающие в затылок;
- слабость шейных мышц — при этом страдают наклоны головы, повороты шеи;
- икота — иногда мучительная, непрекращающаяся. Это связано с вовлечением в воспалительный процесс диафрагмального нерва, иннервирующего (обеспечивающего нервными волокнами) диафрагму, чье непроизвольное сокращение и приводит к возникновению икоты;
- нарушение дыхания — при этом дыхание человека поверхностное, живот при дыхании на вдохе втягивается. Это также связано с вовлечением в процесс диафрагмального нерва и параличом диафрагмы, которая в норме активно участвует в дыхании. Зачастую человек не может кашлять, громко говорить.
- Плечевой плексит проявляется следующими симптомами: сильная боль в области ключицы с иррадиацией (распространением) в руку, усиливающаяся при активном или пассивном движении в этой конечности;
- снижение чувствительности кожи руки и надплечья;
- слабость мышц руки — вплоть до полной невозможности активного движения руки. Рука при этом “ свисает, как плеть”;
- отек мягких тканей руки;
- бледность и холодность (холодная на ощупь) кожи руки;
- ломкость ногтей на пальцах кистей.
- Пояснично-крестцовый плексит проявляется следующими симптомами: сильные боли в области поясницы и в ноге (в бедре, голени, стопе), которые усиливаются при активном или пассивном движении в этой конечности;
- снижение чувствительности кожи ноги;
- слабость мышц ноги — вплоть до полной невозможности ее активного движения;
- отек мягких тканей ноги;
- бледность и холодность (холодная на ощупь) кожи ног;
- ломкость ногтей на пальцах стопы.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Что такое синовит
Это воспаление синовиальной оболочки сустава, которое сопровождается образованием в нем выпота (жидкости) или гнойного содержимого (при присоединении инфекции).
В норме в суставе вырабатывается небольшое количество прозрачной синовиальной жидкости, предназначенной для питания хрящей и защиты от трения. При синовите ее характеристики меняются: жидкость становится мутной, бурого цвета, значительно увеличивается в объеме.
В зависимости от характера экссудата синовит сустава классифицируют на серозный, серозно-фибринозный, гнойный и геморрагический (с примесью крови).
Также различают синовит по этиологическому признаку: инфекционный, асептический, аллергический.
Причины синовита
Воспалительный процесс в суставной оболочке всегда возникает как вторичное заболевание.
Асептический синовит сустава является следствием:
- травм;
- заболеваний суставов;
- эндокринных нарушений;
- системных нарушений организма;
- ревматоидных воспалений суставов;
- деформации суставов;
- аллергических реакций;
- гемофилии.
Инфекционный синовит развивается в результате воздействия на организм патогенных и условно-патогенных микроорганизмов, которые попадают в полость сустава через поврежденные ткани при травмах или инъекциях, а также с током крови или лимфы из других очагов инфекции.
Хронический синовит, как правило, является осложнением длительно протекающего артроза или артрита, а также несвоевременного или неправильного лечения острой формы.
По статистике, чаще всего встречается синовит коленного сустава, возникающий, как правило, у спортсменов при травмах суставов и разрыве мениска.
Синовит локтевого сустава также наблюдается достаточно часто. Однако поражается, как правило, только один локоть.
Синовиту тазобедренного сустава чаще подвержены дети и подростки. Кроме перечисленных основных причин, патологический процесс может развиться в результате воспаления седалищного нерва.
Гораздо реже встречается синовит голеностопного сустава.
Симптомы синовита
Основным признаком развития воспалительного процесса в синовиальной оболочке является нарастающий отек в области сустава. При пальпации наблюдается симптом флюктуации – при надавливании на одну из поверхностей сустава на другой стороне ощущается небольшой толчок.
Болевые ощущения, как правило, слабо выражены или отсутствуют. Возможно локальное повышение температуры.
При гнойном синовите наблюдается резкое ухудшение состояния: общее повышение температуры тела, озноб, головная боль, выраженная слабость, пораженный сустав отечный, гиперемированный, резко болезненный, за счет чего происходит ограничение двигательной активности.
Хронический синовит имеет стертую картину воспаления: ноющие боли при движении, обычно слабо выраженные. Этот вариант течения сопровождается разрастанием ворсинок пораженной оболочки и фиброзными изменениями, а также нарушениями лимфо- и кровообращения.
Лечение синовита
Зависит от основной причины заболевания, его формы и индивидуальных особенностей организма.
Консервативные методы терапии включают в себя:
- противовоспалительные препараты;
- антибактериальные препараты (при наличии бактериальной инфекции);
- кортикостероиды
- инъекции для восстановления тканей непосредственно в сам сустав;
- обезболивающие средства местного применения;
- физиолечение (фоно- и электрофорез, УВЧ, магнитотерапия);
- лечебная физкультура, массаж.
В тяжелых, запущенных случаях синовита прибегают к хирургическому вмешательству: удалению синовиальной оболочки (полностью или частично).
При возникновении болей и даже небольшой отечности в любом суставе настоятельно не рекомендуется затягивать визит к специалисту. Своевременно начатое лечение не только является залогом более быстрого восстановления сустава, но и снижает риск развития осложнений.