Перелом шейки бедра: симптомы у пожилых людей
Содержание:
- ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
- Техника тотального (двухполюсного протезирования)
- Лечебная тактика
- Классификация
- Лечение тазобедренного сустава
- Комплекс лечебной гимнастики
- Осложнения и последствия перелома шейки бедра
- Как лечить сломанную кость без операции?
- Чем опасен перелом шейки бедра у пожилых людей
- Что нужно знать об эндопротезах
- Переломы дистального конца бедренной кости
- Виды эндопротезов
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Техника тотального (двухполюсного протезирования)
Тотальное эндопротезирование – операция по замене головки бедренной кости и вертлужной впадины. Применение этого метода позволяет восстановить функциональность тазобедренного сустава, вести активный образ жизни, и даже заниматься спортом.
В упрощенном варианте схема хирургии представляется следующим образом:
- Выполняется разрез (дугообразный или горизонтальный) в суставной области;
- Раздвигаются мышцы и мягкие ткани до полного обнажения капсулы сустава;
- Капсула рассекается, в результате чего сустав выпадает в раневую полость;
- Удаляются суставные элементы (резекция сустава);
В области вертлужной впадины закрепляется металлическая чашка ( по цементной или бесцементной технологии).
В чашке фиксируется вкладыш из полиэтилена с рентгеноконтрастным элементом (для повышения качества визуализации на снимке);
- Устанавливается бедренный компонент тотального эндопротеза;
- Проводится тестирование на стабильность;
- Осуществляется ушивание раны;
- Устанавливается дренаж.
Металлическая чашка в комплекте с полимерным вкладышем называется в медицине ацетабулярным компонентом.
Лечебная тактика
Лечение перелома в области шейки бедренной кости в пожилом возрасте проводят хирургическим путем. При выявлении противопоказаний к операции назначают консервативную терапию. Хирургическое вмешательство невозможно при тяжелой сердечно-сосудистой, почечной, печеночной недостаточности, осложненном течении сахарного диабета, недавно перенесенном инфаркте миокарда. Операция не показана при параличе нижних конечностей, которые возникли до момента травмы вследствие инсульта.
Консервативные методы лечения малоэффективны в пожилом возрасте и назначаются при невозможности оперативного вмешательства. На поврежденный тазобедренный сустав накладывают гипсовую повязку после репозиции костных отломков. Целью репозиции является не столько восстановление прежнего анатомического положения шейки бедра, сколько придание отломкам кости оптимального положения для образования костной мозоли. При этом линии перелома придают горизонтальное положение, которое улучшает сращение костей. В тяжелых случаях применяют скелетное вытяжение.
Консервативные методы терапии сопряжены с длительным постельным режимом, что негативно сказывается на здоровье пожилых пациентов. Обездвиживание в течение длительного времени (3-6 месяцев) вызывает развитие осложнений:
- нарушение работы сердечно-сосудистой системы;
- образование тромбов в глубоких венах и тромбоэмболии системы сосудов легочной артерии;
- формирование пролежней;
- застойные явления в легких (застойная пневмония);
- атрофия мышц нижней конечности;
- анкилоз (неподвижность) тазобедренного, коленного сустава.
Протезирование тазобедренного сустава улучшает прогноз травмы в области шейки бедра
В современной травматологии «золотым стандартом» лечения переломов шейки бедра у пожилых больных считается эндопротезирование тазобедренного сустава. После хирургического вмешательства значительно сокращаются сроки восстановительного периода, сохраняется двигательная активность и возможность самообслуживания.
В пожилом возрасте чаще поводят однополюсное протезирование, которое заключается в замене протезом головки и шейки бедра. При этом вертлужная впадина не подвергается хирургическому вмешательству. Недостатком такой операции является трение имплантанта о хрящевую прослойку вертлужной впадины и быстрое истирание гиалинового хряща
Из положительных сторон можно отметить небольшую травматичность и продолжительность хирургического вмешательства, что немаловажно в пожилом возрасте. Прочность и срок службы однополюсного протеза обычно соответствует двигательной активности и образу жизни пожилых пациентов.
В связи с развитием возрастного остеопороза эндопротез закрепляют при помощи полимерного цемента. Это позволяет лучше зафиксировать имплантант и предупреждает прорезывание протезом костной ткани бедренной кости. При нормальном состоянии кости ставят имплантант с пористым покрытием, который со временем прорастает костной тканью и таким образом закрепляется в бедре. Эта методика называется бесцементной и не требует дополнительной фиксации протеза полимерами
Заживление тканей после операции и восстановление двигательной активности занимает 1-2 месяца. Для повышения эффективности терапии после хирургического вмешательства назначают физиопроцедуры, массаж и занятия лечебной гимнастикой. Реабилитационный период помогает вернуться к привычной двигательной активности в кратчайшие сроки.
Перелом шейки бедра у пожилых людей относится к тяжелой травме, которая в большинстве клинических случаев требует хирургического лечения – протезирования тазобедренного сустава. Проведенная операция предупреждает несращение дефекта костей и другие тяжелые осложнения, помогает вернуться к двигательной активности, избежать инвалидности и ранней смертности
Классификация
Современная медицина классифицирует все известные случаи серьезных повреждений самого крупного сустава ОДА на несколько групп, каждая из которых формируется с учетом ряда определенных признаков:
- область расположения надлома (большой вертел, шейка или головка);
- место локализации (серединный (медиальный), латеральный (вертельный, боковой));
- уровень расположения (субкапитальный, цервикальный, базисцервикальный);
- вид смещения (варусный (вниз кнутри), вальгусный (вверх кнаружи), колоченный (костный отломок входит внутрь другого);
- характер (открытый, закрытый).
Наиболее опасным и сложным в лечении принято считать вколоченный перелом. Отсутствие своевременной диагностики, нарушение плана лечения и неадекватные терапевтические методы могут спровоцировать перерастание в не вколоченный, что потребует безотлагательного оперативного вмешательства.
Лечение тазобедренного сустава
Лечение заболеваний ТБС назначают исключительно после комплексного обследования, учитывая полученные результаты. При тазобедренных патологиях показаны не только медикаментозные препараты, но и народные средства (если отсутствуют медицинские противопоказания). Во время восстановления рекомендовано посещение физиотерапевтических процедур. В экстренном случае больному может быть назначена операция.
Медикаментозные средства
Подбор лекарственных препаратов осуществляется травматологом или ортопедом с учетом диагностированного заболевания, состояния пациента и индивидуальных особенностей его организма. Главное, соблюдать прописанную дозировку, так как медикаменты способны провоцировать развитие негативных реакций.
При проблемах с тазобедренным суставом в зависимости от симптомов показано лечение медикаментами таких фармакологических групп:
- Нестероидными противовоспалительными препаратами (Налгезином, Диклаком) для ослабления болезненных проявлений и воспалительного процесса. Лекарства в форме таблеток рекомендовано принимать по 2-4 штуки в течение 2 недель.
- Хондропротекторами (Хондроксидом, Структумом) для активизации восстановительных процессов в хрящевой ткани. Максимальная доза для взрослого человека – 0,5 г перорально дважды в день. Длительность курсовой терапии – полгода.
- Ангиопротекторами (Пентоксифиллином, Стугероном) для улучшения циркуляции крови в тазобедренном отделе. Рекомендованная дозировка для взрослого – 0,2 г трижды в день после приема пищи. Продолжительность курсового лечения тазобедренного сустава – от 1 до 3 месяцев.
- Стероидными препаратами (Дипроспаном, Дексаметазоном) для внутримышечного введения. Взрослому пациенту препарат вводят однократно в течение недели в дозировке 1-2 мл.
- Анальгетиками (Лидокаином, Новокаином) для подкожного либо внутримышечного введения. Взрослому лекарство вводят в дозировке 5-20 мг.
- Миорелаксантами (Мидокалмом, Баклосаном) для снятия мышечных спазмов, снижения давления, оказываемого на сосуды кровеносной системы. Лекарства следует принимать 2-3 раза в сутки по 50-150 мг.
- Сосудорасширяющими препаратами (Тренталом, Актовегином) для расширения сосудов, активизации трофика и кровообращения в тазобедренном суставе. Рекомендованная дозировка для взрослых пациентов – до 2-3 раз в день по 100-200 мг.
Если больного беспокоят сильные боли, показано проведение внутрисуставных уколов введением лекарственных средств, способных заменить синовиальную жидкость.
Средства нетрадиционной медицины
Комплексная терапия при тазобедренных патологиях подразумевает использование народных средств. Главное, чтобы отсутствовали серьёзные медицинские противопоказания. Прежде чем прибегнуть к помощи подобных методов, надо проконсультироваться с доктором.
В сочетании с медикаментозными препаратами можно воспользоваться такими народными средствами:
- Мазью. Для приготовления надо смешать в равном объёме жидкий мёд с глицеридом, йодом и 96% спиртом. Полученный состав поставить в тёмное место настаиваться на 12 часов. Готовым средством смазываем пораженную зону и оставляем, пока средство полностью впитается. По завершении процедуры делаем 2-часовой перерыв.
- Настойкой на грецком орехе. Надо высыпать в банку стакан перегородок, налить туда же 0,5 л водки, плотно закупорить и поставить в тёмное место на 21 день. Готовое средство процеживаем и употребляем по 1 чайной ложке дважды в день.
- Травяной сбор. Для него требуется взять по 2 столовые ложки корневища таких растений – лопух, ива, петрушка, а также листочки березы и липовый цвет. Растительную смесь заливаем кипятком (0,5 л), ставим на плиту, кипятим на минимальном огне в течение 10 минут. Затем остужаем и процеживаем. Готовое средство принимаем перорально трижды в день по 125 мл.
Комплекс лечебной гимнастики
Некоторые пациенты боятся сразу после операции выполнять физические упражнения, но такие опасения совершенно безосновательны. Кроме этого разумные нагрузки для организма даже необходимы. Мышцы нужно заставить работать. На это и рассчитаны упражнения, которые врачи советуют выполнять уже в первые дни после перенесенной операции. Комплекс направлен на то, чтобы напрячь мышцы и предотвратить их атрофию и возникновение пролежней.
Гимнастические нагрузки включают в себя следующие упражнения:
для улучшения работоспособности мышц необходимо выполнять следующие действия:
а) мышцы пресса напрячь, как при попытке подняться, после чего максимально расслабить;
б) вначале напрячь, а потом расслабить ягодичные мышцы;
в) мышцы спины попытаться максимально напрячь, как при стремлении вверх поднять грудь, а потом постепенно расслабить;
г) сжать в кулак руки как можно плотнее, а потом хватку медленно ослабить;
д) потянуть на себя носок здоровой нижней конечности до полного напряжения икроножной мышцы. Потом сделать медленное движение вперед и принять исходное положение;
дыхательные упражнения. Они предотвращают развитие пневмонии и улучшают работу брюшного пресса и грудной клетки. Здесь нужно выполнять следующие действия:
а) сделать медленно глубокий вдох. На пару секунд задержать дыхание. Выдохнуть;
б) предварительно подготовить стакан с водой и соломинку. Вдыхать воздух, а потом выдыхать сквозь погруженную в воду соломинку;
в) довольно приятное и одновременно полезное упражнение – надувание воздушного шарика. Результатом таких действий можно порадовать маленьких членов семьи;
выполнение первых движений. Через несколько дней после операции следует выполнять комплекс упражнений в лежачем положении:
а) влево и вправо вращать стопами, чередуя больную и здоровую ноги;
б) разгибать и сгибать ноги в коленном и тазобедренном суставах. Выполнять такие действия нужно обеими ногами, только больную ногу больше 90° сгибать нельзя;
в) выпрямить ноги и разводить их в разные стороны, а потом сводить обратно;
г) поднимать и потом опускать поочередно выпрямленные ноги;
- хождение с опорой. Вставать после операции можно не раньше, чем через 2-3 месяца, да и то только при разрешении лечащего врача. На первых порах нагрузки на больную ногу запрещены категорически. Учитывая то, что движения необходимы, то осуществлять их можно при помощи ходунков или костылей. Постепенно нагрузки следует увеличивать и таким образом полностью восстановить способность передвижения;
- самостоятельное передвижение. На больную ногу нагрузки разрешаются спустя 5-6 месяцев после оперативного вмешательства. Начинать движения нужно с дополнительной опорой, используя для этого обычные ходунки или трость.
Очень важно, чтобы в процессе реабилитации больной научился определять самостоятельно уровень нагрузки и чувствовать возможности своего организма. Достичь этого можно, если придерживаться правила: упражнения выполнять следует только до ощущения усталости и появления слабой боли
Острых болевых ощущений допускать категорически нельзя.
Еще одним довольно важным признаком эффективной реабилитации является поддержка близких и их ежедневная помощь. Причем она должна быть не только физической, а в большей части психологической
Больному очень важно чувствовать поддержку родных, поскольку от этого зависит его эмоциональное состояние и уверенность в себе
Вывод один: лечение и реабилитацию больного осуществлять необходимо всей семьей.
Осложнения и последствия перелома шейки бедра
- Асептический некроз головки бедренной кости. Происходит ее омертвение и рассасывание в результате нарушения кровообращения. Если имеется высокий риск данного осложнения, то в целях его профилактики отдается предпочтение протезированию сустава перед остеосинтезом.
- Формирование ложного сустава. Происходит при несращении отломков – между ними образуется подвижное соединение. При этом нарушения функции ноги могут быть выражены в разной степени. Часто они незначительны, и пациент может свободно передвигаться. Лечение – хирургическое.
- Тромбоз вен. При длительном лежании в постели происходит застой венозной крови, итогом которого является образование кровяных тромбов. С целью профилактики тромбоза стараются как можно раньше восстановить двигательную активность пациента.
- Застойная пневмония. Когда пациент ослаблен и прикован к постели, функция его дыхательной системы нарушена. В легких застаивается мокрота. Развивается воспаление легких. Часто оно протекает очень тяжело и приводит к гибели пациента. Профилактика проводится при помощи дыхательной гимнастики.
- Ранние осложнения после операции: введение винтов под неправильным углом, недостаточно или слишком глубокое погружение винтов в кость, повреждение вертлужной впадины, сосуда или нерва.
- Поздние осложнения после операции: расшатывание металлической конструкции, несостоятельность протеза.
- Инфицирование сустава после хирургического лечения, развитие артрита.
- Артроз – дегенеративное заболевание тазобедренного сустава. Приводит к нарушению его функции. Требует длительного консервативного лечения.
Как лечить сломанную кость без операции?
Для эффективного сращивания костей врачи используют следующую схему лечения:
вначале выполняется скелетное вытягивание травмированной ноги
Особенно важно это при переломах со смещением. Это позволяет кости встать на место, а главное исключить укорачивание больной конечности
Нога при этом помещается в специальную шину, к которой крепится груз в пределах 2-9 кг. В некоторых случаях вытяжение используется как основной метод лечения, но может также выступать подготовительным этапом перед наложением гипса. Соответственно и продолжительность вытягивания может продлиться пару недель или несколько месяцев;
фиксирование сустава гипсом. Травматологи обычно используют кокситную гипсовую повязку. Корсет накладывается в области живота и к нему прикрепляется специальная лангета для больной ноги. Конечность слегка отводится в сторону и фиксируется. Носить такую повязку придется несколько месяцев. После снятия гипса пациент может передвигаться, но опираться на травмированную ногу вначале нельзя
Только когда врач по рентгеновским снимкам увидит, что кость срослась можно легко опираться на больную ногу, соблюдая при этом предельную осторожность.
Чем опасен перелом шейки бедра у пожилых людей
Тазобедренный сустав, соединяющий бедренную и тазовую кости, считается одним из самых крупных сочленений в организме человека. Шейка имеет небольшой диаметр, она расположена под углом и находится между головкой и телом бедренной кости. Это место является самым хрупким участком во всем бедре. При этом тазобедренный сустав позволяет человеку двигаться, ходить, прыгать, совершать различные физические упражнения.
Такая травма, в отличие от многих других, долго проходит. Сращение костей наступает спустя очень длительный период времени или же не наступает вовсе ввиду того, что головка и шейка бедренной кости не получают необходимого кровоснабжения. Осложнения чаще всего обусловлены тем, что пациент не совершает никаких движений, поскольку ему приходится долго находиться в неподвижном состоянии. По статистике, чаще всего перелом шейки бедра случается у женщин в возрасте старше 65 лет.
Если перелом тазобедренной кости произошёл в пожилом возрасте, то он будет носить патологический характер, и это связано со структурными изменениями в организме человека преклонных лет. С возрастом в костных пластинах уменьшается содержание кальция, а также органических веществ, которые служат строительным материалом кости.
В возрасте после 40–45 лет обновление тканей скелета протекает с меньшей интенсивностью, нежели в более молодые годы. Формирующих структурных элементов костей (остеонов) становится меньше, что приводит к ускорению дегенеративных процессов. Кости по этой причине становятся чрезмерно хрупкими. В большинстве случаев проявление признаков перелома шейки бедра носит не явный характер. Пожилые люди поздно обращаются за помощью, а это, в свою очередь, негативно влияет на положение обломков кости. Риск осложнений заметно возрастает.
К числу основных причин возникновения травмы относятся:
- падение на бок;
- сильный удар;
- резкий поворот в положении лёжа в постели или сидя на стуле, кресле.
В более редких случаях люди ломают шейку бедра в авариях или по причине падения с высоты. Также шейку бедра можно повредить, если человек получил производственную или спортивную травму.
Есть определённые факторы, способствующие перелому шейки бедра у людей пожилого возраста:
- развитие хронической патологии костей и суставов (например, при таких заболеваниях, как остеохондроз, артроз, остеопороз);
- заболевания психики;
- новообразования злокачественного характера;
- проблема лишнего веса;
- болезнь Альцгеймера;
- патологии эндокринной системы;
- проблемы со зрением.
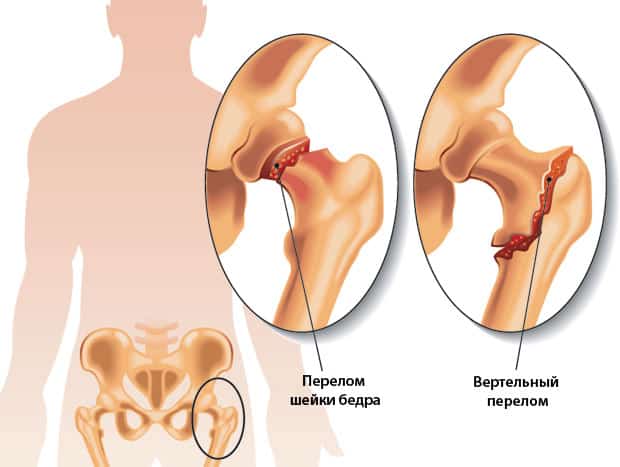
Говоря о классификации травмы, стоит сказать, что переломы шейки бедра делятся на открытые и закрытые. Первые встречаются в 15 % случаев, вторые — в 85 %, то есть именно они наиболее распространенны. Если перелом закрытый, кожные покровы остаются целыми.
Таким образом, травмы бывают:
- Базисцервикальные. Перелом проходит у основания шейки кости.
- Трансцервикальные. Пострадавшей частью в этом случае станет середина шейки бедра.
- Субкапитальные. Дефект находится рядом с основанием головки кости.
С точки зрения места, где произошёл перелом шейки бедра, их делят на:
- медиальные (серединные);
- латеральные (вертельные, расположенные в боковой части).
Не только линия перелома, но и угол наклона заслуживает должного внимания при диагностике травмы. Исходя из этого, их делят на:
- Варусный с углом наклона в 30 градусов.
- Вколоченный. Для него характерно отсутствие какого-либо отклонения кости.
- Вальгусный с углом наклона в более чем 50 градусов.
Что нужно знать об эндопротезах
Не существует плохих и хороших протезов, как и не существует двух одинаковых историй болезни. Уважающий себя хирург никогда не будет использовать некачественный материал или инструмент в своей практике. Именно от мастерства врача, в первую очередь, зависит успех операции, скорость реабилитации больного, и его дальнейшее качество жизни.
Существует несколько модификаций эндопротезов, различающих по материалам изготовления (титан, керамика, композитный состав), дизайну и конструкции. Во время разработки плана операции выбирается модель импланта, максимально соответствующего анатомическому строению скелетной системы пациента. Каждый случай в хирургии требует индивидуального подхода, и по-праву, может считаться уникальным.
Переломы дистального конца бедренной кости
Переломы дистального конца бедренной кости встречаются довольно редко и относятся к внутрисуставным. Возникают как от прямой(удар, падение на колени), так и непрямой травмы (падение на выпрямленные ноги). Если действует сила по оси приведенной конечности, то, как правило, ломается медиальный мыщелок, по отведенной — латеральный. Иногда ломаются оба мыщелка по типу Т и В-подобных переломов, которые возникают при сильной травме по оси конечности с различием и смещением вверх мыщелков и вклинением между ними конца центрального отломка.
Диагностика переломов мыщелков бедренной кости несложная. При осмотре видно сильное опухание коленного сустава вследствие гемартроза, деформацию, нарушение оси конечности и ее полусогнутое положение. При пальпации определяют локальную болезненность, баллотирования надколенника, четкую флюктуацию, а при переломах обеих мыщелков — патологическую боковую подвижность в коленном суставе и крепитации отломков. Нужна рентгенография в двух проекциях.
Лечение. Чтобы уменьшить боль, делают противо-пресионную пункцию коленного сустава и через эту же иглу вводят 40-60 мл 1% раствора новокаина.
При переломе одного из мыщелков возможна одномоментная ручная репозиция, которая заключается в тракции и отклонении голени с некоторой гиперкоррекцией в противоположную сторону от переломанного мыщелка. Например, при переломе медиального мыщелка, предоставляя голени вальгусное положение, смещенный вверх отросток взимают большеголенной коллатеральной связкой на место. Затем, сжимая мыщелки между собой, адаптируют площади перелома и при несколько согнутом колене (165-170 °) фиксируют конечность гонитной циркулярной гипсовой повязкой сроком на 1 -1,5 мес. Такая фиксация при внутрисуставном переломе часто ведет к образованию рубцов (слипчивый артрит), тугоподвижности и изгибно-разгибательной контрактуре.
Для того чтобы скорее начать разработку движений в колене, после репозиции фиксируют отросток 2-3-мя спицами, проведенными чрескожно, а лучше — двумя встречными спицами с опорными шариками, что позволяет сбросить гипсовую повязку через 3 недели и начать лечебную физкультуру.
При переломах одного или двух мыщелков бедренной кости применяют также функциональное лечение с помощью системы скелетного вытяжения на шине Белера или балканских рамах.
Спицу для извлечения (с грузом 5-8 кг) по оси конечности проводят за бугристость большеберцовой кости или надкостный участок голени с наложением боковых встречных корригирующих тяг на участок коленного сустава для адаптации отломков. Для предоставления голени варусного или вальгусного положения соответственно увеличивают боковые грузы (на 2-2,5 кг). Между собой мыщелки сжимают с помощью аппарата Новаченко.
Преимуществом лечения методом скелетного вытяжения является то, что быстрее начинают движения в суставах: в голеностопном — с первых дней, а в коленном — через 2 недели, что предупреждает тугоподвижность в суставе. Скелетное извлечение снимают через 6 недель. После этого больному продолжают восстановительную терапию, позволяют ходит на костылях, не нагружая конечности к 2,5 мес. Полную нагрузку на ногу без костылей позволяют лишь через 3,5-4 мес.
В связи с тем, что внутрисуставные переломы требуют идеального восстановления конгруэнтности суставных поверхностей и оси конечности, при неудачной репозиции консервативными методами и при несвежих переломах показано открытое вправление и металлоостеосинтез.
Операцию проводят под наркозом или перидуральной анестезией. Парапателярным разрезом с обязательным вскрытием полости сустава и переходом на боковую метаэпифизарную часть бедра обнажают область перелома и визуально репонируют отломки, ориентируясь на уровень суставных поверхностей и ось конечности. Для их фиксации используют винты, болты без накладок, а при Т и В-подобных переломах — с диафизарными накладными пластинками или Г-образными фигурными фиксаторами.
В случае необходимости через суставной хрящ проводят костный штифт, который погружают на 1 мм глубже уровня поверхности хряща.
После операции накладывают циркулярную гипсовую повязку на 3-4 недели. После снятия повязки назначают разработки движений в суставах, массаж, тепловые процедуры. Больные ходят на костылях, постепенно увеличивая нагрузку, а ходить без костылей разрешают через З мес после операции.
Виды эндопротезов
Существует несколько основных типов эндопротезов — бесцементные и цементные.
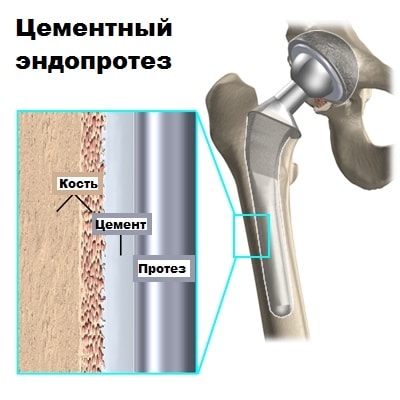
Цементные эндопротезы удерживаются в кости с помощью специального цемента, который фиксирует металл к кости. Поверхность бесцементных протезов выполнена таким образом, что костная ткань со временем врастает в нее, за счет чего протез и удерживается в кости. Для того чтобы эндопртоез прирос, кость обрабатывается специальными инструментами.
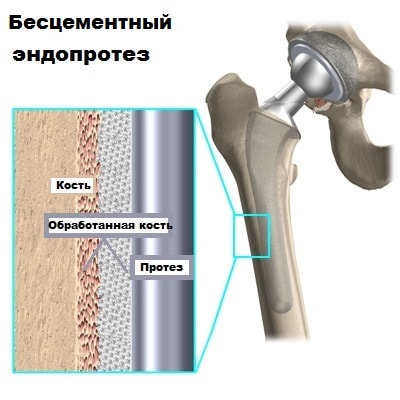
Оба вида фиксации эндопротезов широко применяются в медицинской практике. Также в некоторых случаях может использоваться комбинация, когда например вертлужный компонент (чашка) фиксируется с помощью цемента, а бедренный компонент (ножка) бесцементно. Решение о том, использовать цементный или бесцементный эндопротез принимает хирург, основываясь на возрасте, образе жизни пациента и качестве его костей.
Эндопротез состоит из двух основных частей.
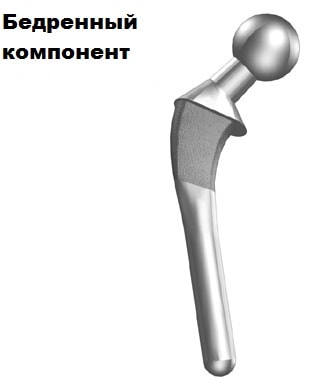
Вертлужный компонент (чашка) заменяет суставную поверхность вертлужной впадины. Оболочка вертлужного компонента изготовлена из металла, внутрь которого помещен пластиковый или керамический вкладыш, который непосредственно соприкасается с бедренным компонентом.

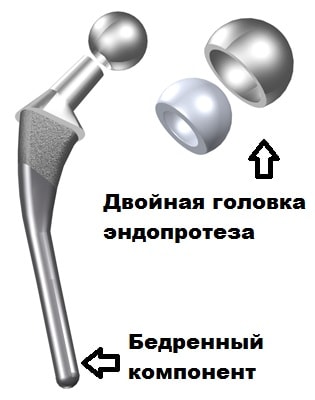
Бедренный компонент заменяет головку и шейку бедренной кости, обычно изготовлен из металла полностью. В некоторых конструкциях эндопротеза головка может быть выполнена из керамики.
Эндопротезирование может быть тотальным, когда заменяется оба компонента, и однополюсным. При однополюсном эндопротезировании (гемиартропластики) меняется только бедренный компонент. Гемиартропластика обычно выполняется при переломах шейки бедренной кости у пожилых и ослабленных пациентов.
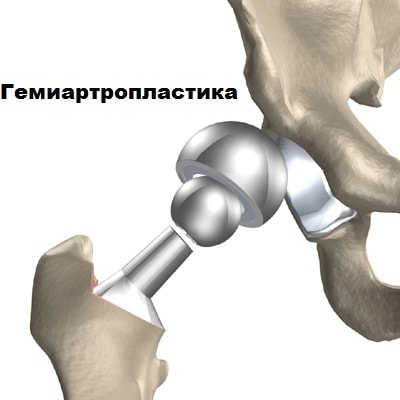
При данном виде эндопротезирования допускается наиболее ранняя вертикализация пациента, уже на следующий день. Тем самым значительно уменьшается риск тромобоэмболических и гипостатических осложнений у пожилых ослабленных пациентов с переломами шейки бедренной кости. Немаловажным является более короткое время операции при гемиартропластики по сравнению с тотальным эндопротезированием, что также снижает риски во время анестезии и кровопотерю во время операции. В настоящее время в нашей клинике используются современные цементные биполярые эндопротезы тазобедренного сустава. Биполярный эндопротез — это современная разновидность однополюсного протеза, в котором головка двойная.