Нейропатия
Содержание:
Осложнения диабетической стопы
Нарушение кровообращения, обменных процессов препятствует поступлению к тканям голени и стопы кислорода, питательных веществ, затрудняет выведение продуктов обмена. Снижается местный иммунитет, сопротивляемость инфекциям. Возникают трофические изменения.
Осложнения диабетической стопы бывают очень печальными вплоть до потери конечности для сохранения жизни. По статистике так происходит у 20 % больных.
К осложнениям, развивающимся на фоне поражения нервов и сосудов, относятся:
- кожные и костные инфекции;
- деформация суставов и костей стопы;
- язвы;
- гангрена.
Инфекции
Даже небольшое нарушение целостности кожного покрова на голени или стопе при неконтролируемом сахарном диабете может привести к попаданию инфекции. Высокий уровень сахара в крови, плохое кровоснабжение, снижение иммунитета создают благоприятную почву для развития и размножения патогенной микрофлоры. Если человек с диабетической стопой поранился, порезался, поцарапался, натер ногу, нужно как можно раньше обработать поврежденную поверхность антисептиком и следить за ней. Если не происходит заживление, и состояние ухудшается, нужно показаться врачу.
Дело в том, что вовремя невылеченная поверхностная инфекция стоп представляет потенциальную угрозу для всей конечности. Она легко распространяется вглубь и вширь, поражая соседние ткани. Чем более запущено состояние, тем тяжелее будет с ним справиться.
Сахарный диабет повышает риски развития остеомиелита, тяжелого инфекционного поражения костей стопы.
У людей, страдающих диабетом, намного чаще встречается грибковая инфекция ногтей (онихомикоз) и кожи стоп. Ногти, зараженные грибком, становятся толстыми, обесцвеченными, желтовато-коричневыми, теряют прозрачность. Они легко ломаются, разрушаются и отделяются от ногтевого ложа, что может привести к образованию ран.
Деформации стопы
Повреждение нервов при сахарном диабете ослабляет тонус мышц, снижает их двигательную активность, постепенно вызывает атрофию. Это приводит к деформации стопы, изменению опорных точек, неправильному распределению веса тела, нарушению походки. Развивается продольное и поперечное плоскостопие, изменяется голеностопный сустав. Пальцы ног приобретают молоткообразный вид, возможно выпячивание головок плюсневых костей. На выступах формируются участки гиперкератоза.
К тяжелым деформациям стопы при сахарном диабете относится артропатия Шарко. Это редкое осложнение, которое вызывает ослабление костей. Характеризуется вывихами, переломами костей и суставов с формированием нестабильной стопы, полноценная опора на которую становится невозможной.
Язвы
Трофические язвы – опасное осложнение диабетической стопы. Причиной их развития могут стать небольшие царапины, порезы, потертости туфель. При несвоевременном лечении глубокие раны долго не заживают, приводят к нагноению, некрозу тканей, доходят до кости. Чаще всего они образуются на подушечке стопы или на нижней части большого пальца ноги. По статистике такие язвы случаются у 20 % людей, страдающих сахарным диабетом.
На начальной стадии язв на коже появляются небольшие водянистые пузыри, на месте которых затем образуется ранка, которая постепенно увеличивается в размерах. Также могут наблюдаться отеки, раздражение, неприятный запах. Иногда своевременная диагностика язв затруднена, ее симптомы не проявляются, пока не случится заражение.
По статистике более 50 % язв осложняется присоединением инфекции. Увидеть, как выглядит диабетическая стопа с осложнениями, можно в интернете. Просмотра таких фото достаточно, чтобы понять, насколько они опасны. Пренебрежение язвами может привести к инфекциям, которые, в свою очередь, чреваты потерей конечности.
Очень часто у людей, которые еще не знают, что больны диабетом, длительно незаживающая язва на ноге становится поводом обращения к врачу, и расценивается как первый признак, по которому у человека обнаруживают этот диагноз.
Гангрена
Гангрена – это некроз (омертвление) тканей живого организма. Основной причиной ее развития является ишемия тканей, вызванная недостаточным поступлением крови. Первые признаки гангрены: участки некроза, почернение кожи, трофические язвы.
Лечение гангрены очень тяжелое и в большинстве случаев приводит к инвалидности. Для спасения жизни человека врачам приходится проводить ампутацию пораженной части конечности или всей конечности, чтобы инфекция не распространилась на весь организм. Если заподозрить заболевание на ранней стадии, спасти ногу можно только в случае восстановления кровообращения в ногах путем операций на сосудах.
Причины
Ряд факторов может привести к развитию невропатии, в том числе:
- Алкоголизм. Скудная диета может привести к дефициту витаминов.
- Аутоиммунные заболевания. Они включают такие заболевания как синдром Шегрена, системная красная волчанка, ревматоидный артрит, синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия и некротический васкулит.
- Диабет. Более чем у половины пациентов с диабетом развиваются некоторые типы нейропатии.
- Воздействие ядов. Токсичные вещества включают в себя тяжелые металлы или химикаты.
- Лекарства. Некоторые лекарства, особенно те, что используются для лечения рака (химиотерапия), могут привести к развитию периферической невропатии.
- Инфекции. К ним относятся некоторые вирусные или бактериальные инфекции, в том числе болезнь Лайма, опоясывающий лишай, вирус Эпштейна-Барр, гепатит С, проказа, дифтерия и ВИЧ.
- Наследственные заболевания. Например такое заболевание как болезнь Шарко-Мари-является наследственным типом нейропатии.
- Травма или компрессия на нерв. Травмы, такие как дорожно-транспортные происшествия, падения или спортивные травмы, могут повредить или даже привести к разрыву периферических нервов. Компрессия нерва может возникать при постоянном воздействии на периферические нервы.
- Опухоли. Злокачественные и доброкачественные опухоли могут повреждать нервы или оказывать давление на них.
- Дефицит витаминов. Витамины группы В, в том числе B-1, B-6 и B-12, витамин Е и ниацин имеют большое значение для нервов.
- Заболевания костного мозга. Они включают в себя наличие аномального белка в крови (моноклональные гаммопатии), миеломная болезнь, лимфома и амилоидоз.
- Другие заболевания. К ним относятся заболевания почек, заболевания печени, заболевания соединительной ткани и щитовидной железы (гипотиреоз).
Осложнения полинейропатии могут включать
- Ожоги и травмы кожи. Если есть онемение частей тела пациент не может чувствовать изменения температуры или боль.
- Инфекции. Ноги и другие области тела со сниженной чувствительностью могут незаметно повреждаться. Необходимо следить за целостностью кожных покровов, особенно если есть сахарный диабет так как даже незначительные повреждения кожи могут приводить к инфицированию тканей.
Диагностика
Врача при диагностике полинейропатии, в первую очередь, могут интересовать ответы на следующие вопросы
- Есть ли у пациента соматические заболевания, такие как диабет или заболевания почек?
- Когда появились симптомы?
- Были ли симптомы были постоянными или возникали эпизодически?
- Насколько выражены симптомы?
- Что приводит к увеличению или снижению симптомов?
- Были ли аналогичные симптомы у кого – то в семье пациента?
- Врачу необходима полная медицинская история болезни. Врач рассмотрит историю болезни, в том числе симптомы, образ жизни пациента, воздействие токсинов, наличие вредных привычек и семейную историю неврологических заболеваний.
- При неврологическом обследовании врач может проверить сухожильные рефлексы, силу и тонус мышц, способность чувствовать определенные ощущения, и координацию.
Врач может назначить обследование
- Методы визуализации КТ или МРТ могут выявить различные заболевания (в том числе опухоли).
- Нейрофизиология. Электромиография записывает электрическую активность в мышцах, что позволяет определить, вызваны ли симптомы, в том числе слабость, повреждением мышечной ткани или повреждением нерва. ЭНМГ проверяет проведения импульса по нервам и позволяет определить степень повреждения нервных волокон. Могут быть также проведены нейрофизиологические исследования вегетативной нервной системы — сенсорные тесты, которые регистрируют, как пациент чувствует касание, вибрацию, холод и тепло.
- Биопсия нерва. Врач может рекомендовать удаление небольшой части нерва, обычно чувствительного нерва, чтобы изучить морфологические изменения в нерве для того, чтобы определить причину повреждения нерва.
- Биопсия кожи. При этом исследовании удаляется небольшая часть кожи для исследования количества нервных окончаний. Снижение количества нервных окончаний свидетельствует о невропатии.
- Лабораторные методы исследования необходимы для исключения различных заболеваний, таких как сахарный диабет, аутоиммунные заболевания болезни почек и Т.Д.
Автономная нейропатия
Автономная диабетическая нейропатия характеризуется поражением вегетативной части нервной системы, которая контролирует и координирует работу внутренних органов. При этом могут отмечаться нарушения со стороны большинства органов и систем.
В частности, при поражении нервных волокон, отвечающих за работу пищеварительной системы, больные предъявляют жалобы на тошноту, изжогу, ощущение тяжести в желудке даже при незначительном объеме употребленной пищи, метеоризм, диарею или запор. Эти симптомы могут свидетельствовать о развитии гастропареза — нарушения функционирования желудка. При этом отмечается замедление эвакуации пищи из желудка в кишечник. Если в процесс вовлекаются нервы, контролирующие работу тонкого кишечника, развивается ночная диарея.
При поражении нервных волокон, отвечающих за работу мочеполовой системы, может развиться парез мочевого пузыря, при этом моча не эвакуируется своевременно из мочевого пузыря из-за отсутствия позыва к мочеиспусканию, повышая тем самым риск присоединения инфекции мочеполовых путей. Больные предъявляют жалобы на частое, редкое или непроизвольное мочеиспускание.
Кроме того, из-за негативного влияния на нервы, отвечающие за возникновение и поддержание эрекции у мужчин при половом возбуждении, автономная нейропатия может приводить к эректильной дисфункции при сохранении сексуального желания у больного. Больные женского пола могут жаловаться на снижение возбуждения и чрезмерную сухость во влагалище, возникающую за счет снижения количества вагинального секрета в момент полового акта.
При автономной нейропатии вследствие поражения сердечно-сосудистой системы могут возникать такие симптомы как головокружение и беспричинная потеря сознания, учащение сердечных сокращений, безболезненная стенокардия и др.
Со стороны кожных покровов больные отмечают чрезмерную сухость конечностей, обильное потоотделение или полное его отсутствие.
Классификация периферических невропатий
Существует более 100 типов периферической невропатии, которые были идентифицированы, каждый с характерным симптомокомплексом структурой развития, и прогнозом. Нарушенная функция и симптомы зависят от типа нервов, которые подверглись повреждению (моторные, сенсорные, или вегетативные). Двигательные нервы управляют движениями всех мышц под контролем сознания, такими как ходьба, хватание или речь. Сенсорные нервы передают информацию о процессах восприятия, таких как тактильное чувство или боль вследствие пореза. Пучки вегетативных нервных волокон регулируют биологические действия, которыми выполняются без сознательно, такие как дыхание, переваривание пищи, деятельность сердца или желез секреции. Хотя некоторые невропатии могут оказать влияние на все три типа нервов, чаще всего происходит нарушение функции одного или двух типов нервов. Поэтому, врачи могут использовать термин, такой как преобладающе моторная невропатия, преимущественно сенсорная невропатия, сенсорно-моторная невропатия, или автономная невропатия.
Лечение
Лечение полинейропатии включает в себя максимально возможное устранение причины, приведшей к её развитию.
- Так, если имеется диабетическая полинейропатия, то необходимо строго и постоянно контролировать сахар крови, находиться под наблюдением врача-эндокринолога, чтобы не допускать декомпенсации основного заболевания.
- Если полинейропатия развилась на почве алкоголизма, надо полностью отказаться от приема алкоголя.Необходимо наладить питание и провести лечение витаминами при развившемся их дефиците.
- Лечение полинейропатий, в основе которых лежат аутоиммунные процессы называют патогенетической терапией. При этом лечение также индивидуализировано и подбирается в зависимости от типа заболевания, с учетом всех нюансов механизма болезни и индивидуальных особенностей пациента. Это лечение высокими дозами глюкокортикоидных гормонов, использование в лечении цитостатиков и препаратов моноклональных антител, проведение высокодозной внутривенной иммунотерапии препаратами иммуноглобулина человеческого класса G и высокообъемного программного плазмафереза.
Симптомы
Признаки и симптомы диабетической нейропатии обычно появляются несколько лет после постановки диагноза Сахарный диабет
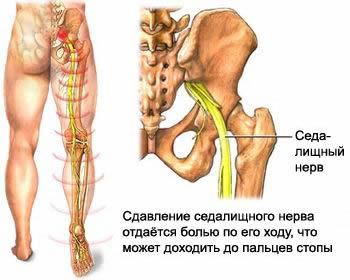
Периферическая невропатия
Симптомы периферической нейропатии включают в себя:
- онемение, боль, покалывание и жжение, начиная с пальцев рук и ног, затем продолжаются вверх по ногам или рукам
- снижение и потеря мышечного тонуса в руках и ногах
- снижение чувствительности к жаре, холоду или физической травме
- потеря равновесия
- Сустав Шарко, в котором поражаются мелкие суставы стопы
Периферическая нейропатия, которая поражает стопы, может мешать человеку стоять, что повышает риск падения.
Когда пациент не чувствут жару, холод или травму, это может привести к новым осложнениям.
Например, волдырь на ноге может стать язвенным, потому что человек не чувствовал боли на ранних стадиях. По мере прогрессирования инфекции может развиваться гангрена.
В конце концов, ампутация бывает неизбежна!!!
, чтобы узнать больше о периферической невропатии.
Вегетативная нейропатия
Эффекты вегетативной невропатии включают в себя:
- изжога и вздутие живота
- тошнота, запор или диарея
- гипогликемическая неосознанность, при которой пациент не чувствует последствий низкого уровня сахара
- трудности с речью или глотанием
- рвота через несколько часов после еды
- ортостатическая гипотензия или головокружение при вставании
- более высокая частота сердечных сокращений, чем обычно
- чрезмерное потоотделение, даже в прохладных температурах или в состоянии покоя
- например, проблемы с мочевым пузырем, трудности с полным опорожнением мочевого пузыря при мочеиспускании, приводящие к недержанию мочи
- сексуальная дисфункция у мужчин и женщин
- дизестезия или искаженное чувство осязания
- мышечные сокращения и слабость
Другие типы
Проксимальная нейропатия может привести к боли в нижней части тела, часто, с одной стороны, и слабости в ногах.
Симптомы очаговой нейропатии могут широко варьироваться в зависимости от пораженного нерва. Фокальная нейропатия и черепная нейропатия могут привести к нарушениям зрения, таким как двойное зрение.
Лечение
Целью лечения полинейропатии является лечение основного заболевания и минимизация симптомов. Если лабораторные тесты и другие методы обследования указывают на отсутствие основного заболевания, врач может рекомендовать выжидательную тактику, для того чтобы увидеть, есть самостоятельное уменьшение симптомов нейропатии. Если есть воздействие токсинов или алкоголя, врач будет рекомендовать избегать этих веществ.
Медикаментозное лечение
Лекарства, используемые для облегчения болей при полинейропатии включают в себя:
- Обезболивающие, такие как парацетамол или из группы НПВС снижают болевые проявления
- Лекарства, содержащие опиоиды, такие как трамадол (Conzip, Ultram ER и другие) или оксикодон (Oxycontin, Roxicodone и другие), могут привести к развитию зависимости и наркомании, так что эти препараты, как правило, назначают только тогда, когда другие методы лечения не оказывают эффекта.
- Противосудорожные. Медикаменты, такие как габапентин (Gralise, Neurontin) и прегабалин (Лирика), синтезированные для лечения эпилепсии, могут значительно снижать боль при нейропатии. Побочные эффекты этих препаратов могут включать сонливость и головокружение.
- Капсаицин. Крем, содержащий это вещество (в природе встречается в остром перце) может применяться для некоторого облегчения симптомов нейропатии. Но учитывая раздражающее действие капсаицина на кожу не все пациенты могут терпеть действие кремов с капсаицином.
- Антидепрессанты. Некоторые трициклические антидепрессанты, такие как амитриптилин, доксепин и нортриптилин (Pamelor), могут применяться для уменьшения болей при нейропатии через воздействия на центральную нервную систему.
- Ингибитор серотонина и обратного захвата норадреналина дулоксетин (Cymbalta) и антидепрессант венлафаксин (Effexor XR), также могут облегчить боль при периферической нейропатии, вызванной диабетом. Побочные эффекты могут включать сухость во рту, тошноту, сонливость, головокружение, снижение аппетита и запор.
- Внутривенное введение иммуноглобулина является основой лечения хронической воспалительной демиелинизирующей полинейропатии и других воспалительных нейропатий.
- Альфа-липоевая кислота. Используется для лечения периферической невропатии в Европе в течение многих лет. Этот антиоксидант помогает уменьшить симптомы. Прием альфа-липоевой кислота необходимо обсудить с врачом, потому он может повлиять на уровень сахара в крови. Другие побочные эффекты могут включать желудочные расстройства и сыпь на коже.
- Травы. Некоторые травы, такие как масла энотеры, может помочь уменьшить нейропатическую боль у пациентов с диабетом.
- Аминокислоты. Аминокислоты, такие как ацетил-L-карнитин, может помочь улучшить симптоматику периферической нейропатии у пациентов, перенесших химиотерапию и у пациентов с сахарным диабетом. Побочные эффекты могут включать тошноту и рвоту.
Кроме медикаментозного лечения могут применяться и другие методы лечения.
- Миостимуляция позволяет в определенной степени восстановить проведение нервно импульса по мышцам.
- Плазмаферез и внутривенное введение иммуноглобулина.
- ЛФК. При наличии мышечной слабости физические нагрузки позволяет улучшить силу и тонус мышц. Регулярные физические упражнения, такие как ходьба три раза в неделю, могут уменьшить боль при нейропатии, улучшить мышечную силу и помогают контролировать уровень сахара в крови. Гимнастики, такие как йога и тай-чи также могут быть достаточно эффективны.
- Акупунктура. Воздействие на биологически активные точки позволяет улучшить чувствительность нервных рецепторов и снизить болевые проявления.
Рекомендации для пациентов с полинейропатией
Необходимо позаботиться о ногах, особенно если есть диабет. Ежедневно нужно проверять ноги на наличие волдырей, порезов или мозолей. Нужно носить мягкие, рыхлые хлопчатобумажные носки и мягкие ботинки.
Необходимо бросить курить. Курение может оказывать влияние на циркуляцию крови в конечностях, увеличивая риск возникновения проблем со стопой и других осложнений при невропатии.
Ешьте здоровую пищу
Здоровое питание особенно важно для того, чтобы пациент получал необходимые витамины и минералы.
Надо избегать употребления алкоголя. Алкоголь может усугубить симптомы полинейропатии.
Мониторинг уровня глюкозы в крови при наличии сахарного диабета позволит держать уровень глюкозы в крови под контролем и может помочь улучшить течение нейропатии.
Диагностика полинейропатий
Диагноз ставится на основании анамнеза болезни, клиническом осмотре и неврологической оценке. Врач проводит подробный обзор всех симптомов, факторов образа жизни и семейного анамнеза. Он также проверит рост, вес, пульс, артериальное давление и температуру пациента. Сердце, легкие и брюшная полость также могут быть проверены, чтобы исключить альтернативные физиологические причины.
Могут быть назначены анализы крови для выявления диабета, функции щитовидной железы, иммунной функции, дефицита питательных веществ и других факторов, которые могут вызывать полинейропатию.
Могут быть проведены некоторые простые тесты для проверки рефлексов, мышечной силы, чувствительности к температуре и другим ощущениям, координации и осанки.
Другие методы, которые могут быть использованы для диагностики полинейропатии:
- МРТ или КТ — помогают обнаружить опухоли, грыжу межпозвоночного диска или другие отклонения, которые могут влиять на функцию нерва.
- Электродиагностические тесты — измеряют электрическую активность в мышцах и нервах, что помогает обнаружить повреждение нервов. Примерами являются электромиография и скорость проводимости нервов.
- Биопсия — врач может удалить небольшую часть нерва или образец кожи, чтобы проверить на отклонения в нервной функции или нервных окончаний.
Отличия оптической нейропатии от атрофии зрительного нерва
Нейропатия глаза возникает из-за повреждения зрительного нерва, которое может происходить вследствие разных причин. В основном они связаны с клиническими проявлениями сердечно-сосудистых болезней, заболеваний центральной нервной системы, черепно-мозговых травм, эндокринных нарушений. Для того, чтобы понимать в чем заключается различие между этой патологией и атрофией, нужно четко представлять как устроен механизм работы зрительного нерва.
Изображения предметов передаются в головной мозг с помощью сетчатки и зрительного нерва. Данные, которые получены таким образом, соединяются подобно пазлу и формируют картинку. Зрительный нерв содержит аксоны — продолговатые цилиндрические отростки нервных клеток. Именно по ним импульсы движутся от клетки к иннервируемым органам — тем, которые снабжены нервными волокнами, обеспечивающими связь с центральной нервной системой.
Термин «атрофия зрительного нерва» достаточно долго использовался врачами для обозначения нейропатии глаза. Несколько лет назад окулисты приняли решение более не применять этот термин, так как он характеризует иные нарушения. В переводе с древнегреческого языка «атрофия» означает уменьшение размеров клеток, следствием чего становится редуцирование размеров органа. При оптической нейропатии размеры зрительного нерва не уменьшаются. В этом и заключается отличие между этими диагнозами.
Лечение оптической нейропатии
Методика терапии при данной патологии зависит от многих факторов. Среди них причины возникновения этого недуга, степень повреждения зрительного нерва, выраженность симптомов. При острых формах патологии лечение должно быть начато как можно раньше. Лекарственную терапию желательно согласовывать с несколькими врачами. Обычно лечением оптической нейропатии одновременно занимаются офтальмолог, невролог или кардиолог, и терапевт. Для лечения патологии используют несколько категорий лекарственных препаратов.
Врачи считают обязательным назначение сосудорасширяющих средств. Они помогают снизить рефлекторный спазм сосудов и улучшить гемодинамику. К таким препаратам относятся:
- «Аковегин»;
- «Кавинтон»;
- «Пирацетам»;
- «Ангионорм»;
- «Папаверин»;
- «Эналаприл»;
- «Мексидол».
Не обходится лечение оптической нейропатии без назначения лекарственных препаратов, которые снимают отек. Их прием позволяет сократить компрессию нерва и сосудов, обеспечивающих его питание. Это такие препараты, как:
- «Амилорид»;
- «Фуросемид»;
- «Верошпирон»;
- «Спиронолактон»;
- «Индометацин»;
- «Триамтерен»;
- «Лазикс».
Одна из распространенных причин оптической нейропатии — нарушение свертываемости крови. В таком случае для лечения этого недуга врачи обязательно назначают следующие препараты:
- «Гепарин»;
- «Курантил»;
- «Варфарин»;
- «Индандион»;
- «Кумарин»;
- «Детралекс»;
- «Гирудин».
При лечении диагноза «оптическая нейропатия» важную роль играет прием витаминов, особенно группы В. Они обеспечивают передачу нервных импульсов, повышают прочность нервных клеток, снижают риск развития глаукомы. Восполнить запас витаминов помогут продукты растительного происхождения, злаковые культуры, молочные продукты.