Диагностика и лечение астенической офтальмоплегии
Содержание:
- Комментарии экспертов
- Симптомы Миастении:
- Что такое миастения?
- Миастения — причины
- Патогенез (что происходит?) во время Миастении у детей:
- Лечение миастении
- Online-консультации врачей
- Симптомы
- Лечение
- Симптомы и причины появления
- Симптомы миастении
- Насколько это опасно?
- Сопутствующие расстройства
- Аутоиммунные заболевания — что это?
- Диагностика Миастении:
- Симптомы Миастении:
- Способы лечения
Комментарии экспертов
Эльдар Салихов, офтальмолог-хирург, заведующий отделением офтальмологии Московского городского офтальмологического центра Боткинской больницы
Чаще всего подергивание глаза указывает на неврологические нарушения. Но если рассматривать офтальмологические причины, такой симптом может проявляться при зрительном перенапряжении. Когда мы длительно работаем на близком расстоянии, глаза устают. И наоборот, если мы смотрим вдаль — они находятся в состоянии покоя. Существует теория, что эволюционно вся наша оптическая система была предназначена для того, чтобы смотреть вдаль. Человеку нужно было охотиться и защищаться от хищников.
Поэтому при длительной работе на близком расстоянии наступает повышенная зрительная утомляемость. Особенно если человеку нужны очки для чтения, а он их не носит. В результате может дергаться веко.
Кроме того, при патологии роговицы может наблюдаться блефароспазм. Но тут уже дергается не веко — глаз закрывается полностью. В роговице много нервных окончаний, она очень чувствительна. Поэтому если что-то попадает на роговую оболочку или ее случайно задевают, мы непроизвольно зажмуриваемся. Это защитная реакция организма. Кстати, именно она проявляется во время нанесения макияжа. То же самое происходит при воспалении и повреждении роговицы. Но если блефароспазм возникает в спокойном состоянии, без травм и воспалительных заболеваний глаз, это неврологическая симптоматика.
Вообще, офтальмолога желательно посещать дважды в год — для профилактических осмотров. Но если вы стали хуже видеть, быстрее устаете при работе на близком расстоянии, чувствуете дискомфорт и сухость в глазах, испытываете головные боли — это повод записаться на прием. Специалист за 10-15 минут определит, нужно ли вам лечение или достаточно просто отдохнуть.
Есть старая пословица: «Береги платье снову». То же самое и со здоровьем. Не стоит относиться к себе пренебрежительно. Пациенты часто думают: «Посижу, потру глаза, отдохну — пройдет само». И потом запускают все до такой стадии, когда восстановить зрение становится проблематично.
Городская система здравоохранения сегодня максимально доступна. Если раньше, чтобы попасть на прием к врачу, нужно было отстоять очередь, то теперь достаточно открыть интернет и в пару касаний записаться на удобное время. Я уже не говорю про частные клиники. А если у вас оформлен доступ к единой электронной медицинской карте, даже запоминать ничего не придется: врач все рекомендации оставит там. Если возникли какие-то сомнения, потратьте время на визит к врачу, это поможет избежать серьезных проблем.
Дарья Коробкова, невролог «Университетской клиники головной боли», кандидат медицинских наук
Чаще всего миокимия не вызвана серьезными нарушениями. Она появляется у тех, кто испытывает стресс, физическое и эмоциональное переутомление, мало спит, злоупотребляет кофеинсодержащими напитками и алкоголем. Иногда миокимия возникает как побочный эффект от приема некоторых препаратов или появляется после воспаления лицевого нерва.
Лишь в очень небольшом проценте случаев это симптом заболеваний глаз — блефарита (воспаления века), кератита (воспаления роговицы), увеита (воспаления сосудистой оболочки глаза), синдрома сухого глаза. Еще реже непроизвольные сокращения век могут указывать на наличие рассеянного склероза, нарушений мозга или заболеваний экстрапирамидной нервной системы. Однако во всех этих случаях будут обязательно присутствовать другие симптомы. Подергивание века лишь один из них.
Чтобы миокимия прошла, достаточно отказаться от алкоголя и кофеина, хорошо отдохнуть. Если других симптомов нет и спазмы исчезают в течение двух недель — скорее всего, лечение не нужно. Если же они продолжаются более длительное время и затрагивают обе стороны века, а глаза в момент подергивания зажмуриваются, безусловно, стоит обратиться к врачу. Лучше всего к неврологу. Кстати, симптомы можно заранее записать на видео.
Когда ничего не помогает, подергивания не прекращаются более трех месяцев и доставляют значительные неудобства, врач может рекомендовать локальные подкожные инъекции ботулиническим токсином. Как правило, необходимый эффект наступает после одной процедуры. Также в качестве терапии часто назначают препараты кальция, калия, магния, фолиевой кислоты, поливитамины. Однако убедительных доказательств в пользу этих методов лечения не существует.
Симптомы Миастении:
Обычно проявляется утомляемостью мышц с сопутствующей слабостью, особенно глазных и мышц, иннервируемых бульбарными нервами. Слабость глазных мышц приводит к диплопии и косоглазию, одно– или двустороннему птозу, наиболее выраженному к концу дня. Нередко отмечается слабость лицевой и жевательной мускулатуры. Трудности речи и глотания могут быть выявлены после более или менее длительного разговора и приема пищи. Возможны слабость и утомляемость мышц языка и носовой оттенок голоса. Может быть поражена и другая поперечнополосатая мускулатура конечностей и шеи, что приводит к генерализованной слабости. Определяется истощаемость сухожильных рефлексов. При повторной электрической стимуляции выявляются патологическая утомляемость мышц, выраженная способность к восстановлению после короткого отдыха. Характерны лабильность, динамичность симптомов с их усилением при чтении, фиксации взгляда, иногда общей физической нагрузке. Миастения может быть генерализованной и локальной (поражение мышц глаз, глотки, гортани, мимической мускулатуры или мускулатуры туловища). Генерализованная форма может сопровождаться дыхательными расстройствами.
Течение. Болезнь прогрессирует. Возможны миастенические эпизоды (короткие по времени миастенические расстройства и длительные спонтанные ремиссии) и миастенические состояния (стабильные проявления на протяжении значительного срока). У больных миастенией может наступить резкое ухудшение состояния в виде криза с генерализованной мышечной слабостью, глазодвигательными и бульбарным и симптомами (афония, дизартрия, дисфагия), нарушениями дыхания, психомоторным возбуждением, сменяющимся вялостью, а также вегетативными расстройствами. При этом развивается острая гипоксия головного мозга с расстройством сознания. Возможен летальный исход.
Что такое миастения?
Миастения (миастения гравис) — это нервно-мышечное расстройство, характеризующееся в первую очередь мышечной слабостью и мышечной усталостью. Хотя расстройство обычно становится очевидным уже у взрослых людей, появление симптомов может произойти в любом возрасте.
Это состояние может быть ограничено определенными группами мышц, например, глазными (глазная миастения), или может стать более обширным (генерализованная миастения), включающим несколько мышечных групп.
У большинства людей с миастенией развиваются:
- слабость и опущение век (птоз);
- слабость глазных мышц, приводящая к двоению в глазах (диплопия);
- чрезмерная мышечная усталость после физической активности.
Дополнительные признаки обычно включают:
- слабость лицевых мышц;
- нарушение речи (дизартрия);
- трудности жевания и глотания (дисфагия);
- слабость рук и ног (слабость проксимальных конечностей).
Миастения возникает в результате аномальной иммунной реакции, при которой естественные иммунные защиты организма (антитела) неадекватно атакуют и постепенно повреждают определенные рецепторы в мышцах, которые получают нервные импульсы (аутоиммунный ответ, опосредованный антителами).
Миастения — причины
Распространённость миастении составляет 4 случая на 100 тыс. населения. Примечательно, что в молодом возрасте болезнь чаще поражает женщин и девочек-подростков, в пожилом возрасте и мужчины, и женщины заболевают с гендерной частотой 1:1.
Причина, по которой развивается миастения гравис, ещё до конца не изучена. На сегодняшний день спровоцировать развитие болезни могут следующие факторы:
- Патология вилочковой железы или тимуса, а также других желез (надпочечников, гипофиза, щитовидной).
- Мутации в генах, кодирующих работу нервно-мышечных синапсов.
- Экзогенные причины (переохлаждение, частые стрессы, физическое перенапряжение, инфекции, аутоиммунные заболевания).
Более чем у 60% пациентов с выявленной миастенией наблюдается патология тимуса (вилочковой железы) – гиперплазия или тимома.
Основные симптомы болезни возникают из-за того, что рецепторы поперечно-полосатых мышц перестают связываться с ацетилхолином – медиатором, который продуцируют нервные окончания. Рецептор не получает «топливо», из-за чего мышечная активность отсутствует.
Это происходит из-за:
- выработки собственных антител к ацетилхолиновым рецепторам;
- недостаточной выработки ацетилхолина;
- чрезмерной активности фермента ацетилхолинэстеразы, которая разрушает медиатор.
При гиперплазии тимуса возникает избыточное выделение в кровь гормона тимина, который запускает каскад аутоиммунных реакций, приводящих к разрушению мышечных рецепторов из-за повышенной выработки холинэстеразы и антител.

Механизм развития болезни происходит на уровне нервно-мышечного синапса: блокируется импульс, проходящий от нейрона к миоциту – сокращения мышц не происходит. Чаще других поражаются мышцы век, туловища и конечностей, жевательные мышцы.
Патогенез (что происходит?) во время Миастении у детей:
У детей, рожденных от матерей с миастенией, в 10-20% случаев диагностируют миастению новорожденных, при которой миастенический синдром имеет преходящий характер. Клинические проявления включают общую мышечную гипотонию, слабый крик, затрудненное дыхание и сосание, возможно развитие птоза (опущения какого-либо органа), амимии, глазодвигательных нарушений, расстройств глотания, снижение глубоких рефлексов. Доказано, что преходящий миастенический синдром, проявляющийся у таких детей в первые дни жизни и продолжающийся в течение 1-1,5 мес., обусловлен переносом через плацентарный барьер антител к АХР от матери.
Различают 6 форм врожденной миастении с разными типами наследования, которые следует рассматривать как врожденные миастенические синдромы. Среди них выделяют:
- аутосомно-рецессивный синдром с генерализованной мышечной утомляемостью, обусловленной дефицитом ацетилхолинэстеразы концевых пластинок;
- аутосомно-доминантный синдром со слабостью и атрофией лопаточных мышц и мышц предплечья;
- аутосомно-рецессивный синдром, при котором размер синаптических пузырьков, содержащие АХР ниже нормы;
- аутосомно-рецессивный синдром, вызванный снижением количества АХР на концевой пластинке;
- аутосомно-рецессивный синдром, проявляющийся генерализованной патологической утомляемостью мышц, обусловленной сниженным содержанием синаптических пузырьков и уменьшением освобождения ацетилхолина;
- аутосомно-доминантный синдром со слабостью бульбарных и поясничных мышц, усиливающейся при мышечном напряжении и контактом с теплом.
Следует подчеркнуть, что врожденные миастенические синдромы возникают обычно у детей, матери которых не страдают миастенией, миастенические симптомы определяются при рождении.
Выделяют следующие типы расстройств миастении:
- генерализованную двух видов:
- без нарушения дыхания и сердечной деятельности;
- с нарушением дыхания и сердечной деятельности.
- локальную:
- глоточно-лицевую: без нарушения дыхания; с нарушением дыхания;
- глазную;
- скелетно-мышечную:
- без нарушения дыхания;
- с нарушением дыхания.
Лечение миастении
Тактика лечения миастении зависит от формы и характера течения заболевания. Если у пациентов молодого возраста отмечается стремительная градация симптомов, рекомендовано удаление вилочковой железы. Как правило, оперативное вмешательство оказывается самым продуктивным, если его выполнить в течение первых двенадцати месяцев от начала заболевания. После удаления вилочковой железы пациент может полностью выздороветь. Больным необходимо придерживаться диеты с пониженным содержанием углеводов и соли,достаточным количеством белков.
В процессе лечения всем пациентам назначается антихолинэстеразная терапия, при этом учитывается тяжесть течения, форма заболевания, а также индивидуальная переносимость препаратов данной группы. Лекарственные средства вводятся пероральным путем. Пациентам с миастенией показан регулярный туалет носа, трахеи, глотки, бронхов, также нужно несколько раз в сутки придавать пациенту дренажное положение. Для минимизации слюноотделения применяют раствор атропина (1%).
При сопутствующих дисфункциональных расстройствах сердечнососудистой системы применяется кордиамин, коргликон, кофеин, строфантин и пр. В случае необходимости перевода больного на искусственную вентиляцию легких, осуществляется интубация трахеи, при этом все антихолинэстеразные препараты отменяются. Интубированных пациентов поддерживают витаминами, солевыми растворами и жидкостями посредством их введения через назогастральный катетер.
Базовым методом терапии холинэргического криза является полное исключение антихолинергических препаратов, в совокупности с плазмофорезом, искусственной вентиляцией легких, назначением глюкокортикоидов, а также подкожным или внутривенным введением раствора атропина (0,05%). Раствор атропина необходимо вводить повторно спустя 1-1,5 часа после первой инъекции, после этого больной должен ощутить сухость во рту, а его зрачки должны расшириться, если этого не произойдет, введение атропина снова повторяется, спустя такой же промежуток времени.
О положительной динамике лечения, как правило, свидетельствует восстановление самостоятельного дыхания у пациента.
Если диагностирована тяжелая генерализованная фора миастении, показано назначение стероидных препаратов по предусмотренной схеме. В процессе кортикостероидотерапии не исключено применение препаратов калия и анаболитических стероидов. Больным миастенией могут быть показаны инъекции цитостатиков (метотрексат). Пациенты с данной формой миастении должны постоянно находиться под врачебным наблюдением, поскольку очень важен контроль над дренированем дыхательных путей.
Online-консультации врачей
| Консультация офтальмолога (окулиста) |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация уролога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация нарколога |
| Консультация гастроэнтеролога |
| Консультация доктора-УЗИ |
| Консультация андролога-уролога |
| Консультация детского невролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация анестезиолога |
| Консультация невролога |
| Консультация пульмонолога |
| Консультация сексолога |
| Консультация педиатра-аллерголога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Симптомы
Симптомы имеют разнообразную выраженность, локализацию, однако их можно охарактеризовать одним словосочетанием – мышечная слабость. В зависимости от локализации процесса и выраженности проявлений выделяют несколько форм миастении:
- Глазная форма.
- Бульбарная форма.
- Генерализованная форма (миастения гравис, болезнь Эрба-Гольдфлама).
- Злокачественная молниеносная миастения.
- Миастенический криз.
Глазная миастения проявляется, прежде всего, развитием слабости века, часто с одной стороны или неравномерно с двух сторон. При этом в начале заболевания веко опускается ближе к вечеру, после зрительной нагрузки. Нередко отмечаются двоение в глазах и иные преходящие нарушения зрения. Если за два года с момента дебюта заболевания процесс не перешел на другие анатомические зоны, то дальнейшая генерализация становится маловероятной. Локализованная миастения (глазная форма) не опасна для жизни.
Бульбарная форма миастении характеризуется развитием слабости мышц мягкого неба, языка, глотки. Больной страдает от нарушений речи, нарушения акта глотания. При этом изменения динамично меняются в течение суток, при различной нагрузке, что отличает данную форму заболевания от истинного бульбарного синдрома.
Генерализованная форма представляет собой распространенную слабость мышц. Начинается все, как правило, с мышц шеи, больному человеку становится трудно удерживать голову, постепенно заболевание переходит на другие группы мышц, начинает проявляться парез мышц конечностей. У больного нарушается походка, искажается мимика. Отмечается заметное улучшение состояние утром, после дневного сна, после длительного отдыха. Малейшие физические нагрузки порой приводят к выраженной слабости.
Злокачественный тип течения болезни имеется лишь при наличии опухоли тимуса, нередко злокачественной. Заболевание дебютирует с возраста около 50 лет и в течение короткого срока (месяцы, а порой даже недели), приводит к полной инвалидизации. На крайних стадиях затрагивается скелетная дыхательная мускулатура с вероятности развития жизнеугрожающих состояний.
Миастенический криз – особое проявление генерализованной формы данной патологии. Точных причин криза не выявлено, развивается он чаще на фоне менструации, психоэмоционального перенапряжения, лихорадки или других причин. Недостаточная дозировка лекарственных средств в терапии заболевания также может привести к развитию осложнения. При кризе развивается резко выраженная слабость всех мышц, включая дыхательные. Продолжительность криза очень широко варьирует и может протекать как несколько десятков минут-часы, так и недели, а в отдельных случаях и месяцы.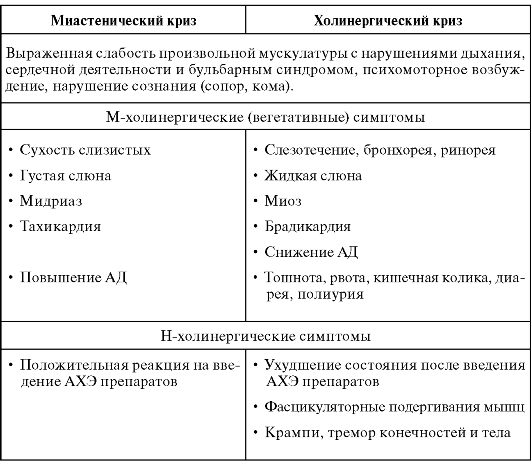 Отличие миастенического криза от холинергического.
Отличие миастенического криза от холинергического.
Лечение
Лечение миастении представляет собой не самую простую задачу. Следует сразу настроить больного на постоянный или очень длительный прием антихолинэстеразных препаратов, действующих на патогенез заболевания. Препараты калимин, и реже используемый прозерин, следует тщательно дозировать, учитывая массу тела, тяжесть симптомов, возраст и другие факторы.
Нередко прибегают к гормонотерапии, особенно при остром развитии симптомов и быстром их прогрессировании. Чаще всего проводят пульстерапию высокими дозами, с дальнейшим переходом на минимальные дозировки. Целесообразно проводить также сеансы плазмафереза (очищения крови от циркулирующих аутоиммунных комплексов) на фоне применения пульстерапии гормонами (метипред, дексаметазон и т.п.).
Лечение миастенического криза следует начинать с поддержания витальных функций, постепенно переходя к курсу плазмафереза, гормонотерапии, уточнения наличия опухоли тимуса. Наличие тимомы (особенно растущей) в сочетании с частыми миастеническими кризами является показанием к оперативному удалению тимомы. К сожалению, лишь около 50% больных отмечают улучшение состояния.
Также терапия миастении должна включать в себя препараты чистого калия (ни в коем случае не панангин, ведь магний может приводить к утяжелению симптомов!), назначение калийсберегающих мочегонных (верошпирон), метаболические препараты (рибоксин, витамины группы В). Обоснованно назначение физиопроцедур, специальных упражнений ЛФК, массажа.
Перечень препаратов, которые нельзя использовать при миастении
Также следует строго придерживаться особых подходов терапии других заболеваний. Существует перечень препаратов, которые нельзя использовать при миастении: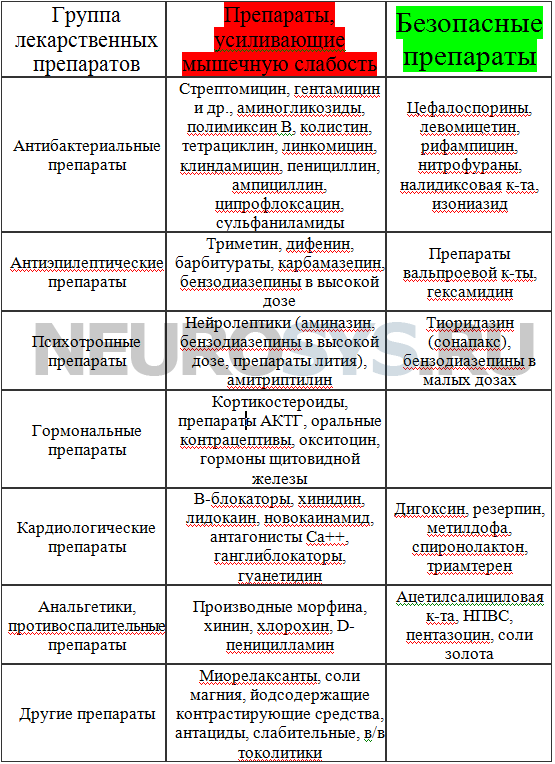
А что если беременность?..
Следует отметить, что беременность не является противопоказанием к назначению основных препаратов лечения миастении. На время беременности следует отказаться от гормонотерапии, сеансов плазмафереза, использования больших доз калийсодержащих препаратов.
Симптомы и причины появления
У астении не так много характерных признаков. Все ее симптомы можно списать на разнообразные заболевания.
Признаки астенического синдрома:
- быстрая утомляемость,
- физическая слабость,
- невозможность полноценно трудиться,
- головная боль,
- бессонница,
- боязнь громких звуков и яркого света,
- эмоциональная нестабильность.
Астения формируется на фоне длительного физического и психического перенапряжения, которые происходили на фоне дефицита витаминов, вызванного неправильным питанием или нарушениями обмена веществ. Астения встречается как у мужчин, так и у женщин. В переводе с греческого название болезни означает “бессилие”. Это слово очень хорошо характеризует саму болезнь. Но нужно отличать астению от обычной усталости. Если бессилие держится на протяжении нескольких недель, не проходя даже после длительного отдыха, можно заподозрить у себя астенический синдром. Он наступает в результате постепенного истощения. Заболевание развивается не один день. Иногда уходят годы, прежде чем человек почувствует себя больным.
Астения, формы
Чаще всего сейчас встречаются функциональная или реактивная форма болезни. Это обратимое состояние, причиной которого является чрезмерное трудолюбие и неумение расслабляться. Человек, долгое время работавший без выходных и отпусков, со временем начинает чувствовать себя загнанной лошадью. У специалистов медицины даже есть специальный термин, обозначающий это состояние. Он звучит как “синдром менеджера”.
Современная жизнь приносит человеку массу стрессов, особенно на работе. Если в компании практикуются постоянные авралы, потогонная система, сотрудникам не дают возможности расслабиться, нервная система в конце концов откажет. Вся ее энергия израсходуется, не успев восстановиться. В таких случаях поможет качественный отдых, смена работы, медикаментозная поддержка.
Если вовремя не остановиться и работать через силу, наступает следующий этап – неврастения. Это заболевание развивается на фоне полнейшего истощения нервных ресурсов. Отдых в этом случае уже не поможет. Неврастения приводит к появлению психических расстройств. Больному потребуется срочная медицинская помощь.
Органическая форма астении появляется как следствие перенесенного заболевания. Все люди, имеющие сердечную недостаточность тяжелой стадии, и большая часть тех, кто лечился от онкологических заболеваний, сталкиваются с органической формой астении. Тяжелая болезнь вынуждает организм бороться на пределе своих сил, что вызывает нервное истощение.
Органическая астения наступает после тяжелых ОРВИ, гепатитов, других инфекционных болезней, сложных хронических состояний, черепно-мозговых травм.
Астения — диагностика и лечение
Испытывающие хроническую усталость больные часто недооценивают тяжесть своей ситуации или просто не знают, к какому врачу обратиться. Заподозрив, что причиной непреходящей усталости стал астенический синдром, нужно отправиться на прием к терапевту. Врач назначит ряд анализов и затем перенаправит пациента к профильному специалисту.
Лечение проводится обязательно в комплексе с устранением основного заболевания. Кроме того, назначают антидепрессанты, ноотропы, транквилизаторы, витамины в первую очередь группы B и успокоительные.
Народные методы
В народной медицине для лечения психических расстройств широко используют успокоительные сборы, в которые входят валериана, пустырник, зверобой. Принимая фармакологические или растительные средства, необходимо тщательно следить за режимом дня. Облегчает состояние больных рациональное питание. В диету включают продукты, богатые триптофаном – эта аминокислота способствует восстановлению нервных клеток. Она содержится в больших количествах в бананах, ржаном хлебе, сыре, мясе индейки. Не помешает есть побольше фруктов и овощей, пить в день не менее полутора литров воды. В сыре содержатся белки, улучшающие настроение.
Нервное истощение, закончившееся появлением астенического синдрома, – это характерная примета современной цивилизации. Каждый разумный человек должен знать о том, что свою нервную систему нужно беречь. Для этого следует избегать длительных напряжения, хронических стрессовых ситуаций. Энергетический запас организма не бесконечен. Рано или поздно он иссякнет, если нагрузки будут чересчур велики. Тогда придется длительно лечиться. К счастью, астенический синдром излечим. Но придется быть последовательным и настойчивым. Комплексный подход , включающий прием фармацевтических средств, психотерапию, гигиену труда и отдыха позволит избавиться от астенического синдрома за несколько месяцев.
Симптомы миастении
Кардинальными симптомами миастении являются патологическая мышечная утомляемость и мышечная слабость, усиливающиеся при физической нагрузке и уменьшающиеся после отдыха. Наиболее типичные проявления в начале заболевания – глазодвигательные расстройства в виде двоения в глазах, опущения век. Характерна лабильность, динамичность симптомов с их усилением при чтении, фиксации взгляда. Как правило, выраженность симптоматики нарастает во второй половине дня.
Также, симптомы миастении могут развиться в виде ухудшения глотания, особенно в конце еды, изменения голоса, затруднения выговаривания слов, проявляющиеся или усиливающиеся при длительном разговоре. Наблюдается слабость мимической и жевательной мускулатуры. В более редких случаях первичным симптомом миастении является слабость мышц конечностей. Степень выраженности патологической утомляемости значительно меняется в зависимости от физической нагрузки, циркадных ритмов (улучшение состояния после сна), соматического состояния (осложнения при лихорадочных заболеваниях), менструального цикла.
Насколько это опасно?
-
12 000 000 человек
Страдают в России от хронической сердечной недостаточности. При этом 23%
населения России старше 60 лет
страдают от ХСН2. -
Каждую минуту в России от ХСН погибает один пациент с ХСН,
и смертность от нее примерно в 10 раз выше смертности от инфаркта миокарда1.
Эта болезнь может коснуться каждой семьи. Сводите своего родственника к кардиологу
прямо сейчас!
Очень важно при появлении первых признаков заболевания — одышки, отеков или быстрой
утомляемости, а также других возможных симптомов — обратиться к грамотному специалисту, чтобы пройти
обследование и разобраться с причинами.
Сопутствующие расстройства
Симптомы следующих расстройств могут быть аналогичны симптомам миастении гравис (МГ) (сравнения могут быть полезны для дифференциальной диагностики):
Синдром Ламберта-Итона (миастенический) также известен как синдром Итона-Ламберта. Это редкое аутоиммунное заболевание зрелого возраста, при котором антитела ненормально атакуют определенные белки на поверхности нервных окончаний, которые регулируют уровень кальция (кальциевые каналы), что приводит к неадекватному высвобождению ацетилхолина.
Оно характеризуется мышечной слабостью и усталостью, особенно мышц бедра. Дополнительные симптомы и результаты могут включать отсутствие определенных сниженных рефлекторных реакций и дисфункцию определенных непроизвольных функций (вегетативные симптомы), такие как сухость во рту, запор, импотенция и/или другие аномалии.
- Рак, особенно некоторые виды рака легких, также часто ассоциируется с этим заболеванием.
- Пациентов с глазной миастенией можно спутать с инсультом в стволе мозга или в нервах, контролирующих движения глаз.
- Пациенты с болезнью Грейвса, которая затрагивает мышцы, двигающие глаза, также могут быть неправильно диагностированы с помощью МГ. Однако MГ и болезнь Грейвса могут возникать у пациента одновременно.
Врожденная миастения не является аутоиммунным заболеванием, и поэтому антиацетилхолиновые рецепторы или анти-мускусные антитела отсутствуют.
Эта группа нарушений может быть результатом различных изменений (мутаций) в генах, участвующих в нервно-мышечной связи, причем некоторые из них связаны с аномалиями рецептора ацетилхолина.
Дополнительные расстройства могут также характеризоваться определенными симптомами и результатами, сходными с теми, которые связаны с различными формами миастении. Такие расстройства обычно связаны с характерными признаками, которые могут помочь отличить их от MГ.
Аутоиммунные заболевания — что это?
Миастения — это болезнь, поражающая мышечные ткани. Она относится к аутоиммунным заболеваниям, которые сложно диагностировать на первых этапах развития патологии из-за разнообразной и не всегда явной симптоматики.
В этой статье
При миастении затрагивается работа нервов, контролирующих работу мышц. Первые симптомы в виде общей слабости мышц, характерны и для других заболеваний, а потому своевременно диагностировать миастению удается не всегда.
Что представляют собой аутоиммунные заболевания и можно ли уберечься от них? К сожалению, многие аутоиммунные патологии плохо поддаются лечению, но если их диагностировать на ранней стадии, то можно предупредить быстрое прогрессирование болезни. Если человек длительное время страдает от болезни с неясной симптоматикой и у него отмечается некоторая нестабильность в общем состоянии здоровья, это повод для проведения обширного анализа на антитела.При аутоиммунных заболеваниях организм человека атакует сам себя и причиной этому могут быть как генные мутации, так и затяжные инфекционные, воспалительные процессы, пагубное влияние окружающей среды и т.д. Очень важна качественная диагностика, поэтому профильным специалистам рекомендуется в случае неясной клинической картины назначать пациенту комплексное обследование и консультации невролога, кардиолога, эндокринолога, ревматолога.
Диагностика Миастении:
Миастения диагностируется на основании жалоб на утомляемость, усиление имеющихся расстройств к вечеру и при физической нагрузке
Важное значение имеет прозериновая проба: резкое уменьшение симптомов через 30–60 мин после введения 1–2 мл 0,05 % раствора прозерина подкожно. Типично изменение электровозбудимости мышц: быстрое истощение их сокращения при повторных раздражениях током с восстановлением возбудимости после отдыха
Весьма ценным методом в диагностике миастении является электромиографическое исследование. При стимуляционной электромиографии регистрируется нормальный суммарный вызванный потенциал действия мышцы, амплитуда которого уменьшается при ритмической стимуляции часто той 3–5 и 50 импульсов в 1 с.
Дифференциальный диагноз проводится со стволовым энцефалитом, опухолью ствола мозга, базальным менингитом, глазной формой миопатии, полимиозитом, нарушением мозгового кровообращения в вертебробазилярной системе.
Симптомы Миастении:
Обычно проявляется утомляемостью мышц с сопутствующей слабостью, особенно глазных и мышц, иннервируемых бульбарными нервами. Слабость глазных мышц приводит к диплопии и косоглазию, одно– или двустороннему птозу, наиболее выраженному к концу дня. Нередко отмечается слабость лицевой и жевательной мускулатуры. Трудности речи и глотания могут быть выявлены после более или менее длительного разговора и приема пищи. Возможны слабость и утомляемость мышц языка и носовой оттенок голоса. Может быть поражена и другая поперечнополосатая мускулатура конечностей и шеи, что приводит к генерализованной слабости. Определяется истощаемость сухожильных рефлексов. При повторной электрической стимуляции выявляются патологическая утомляемость мышц, выраженная способность к восстановлению после короткого отдыха. Характерны лабильность, динамичность симптомов с их усилением при чтении, фиксации взгляда, иногда общей физической нагрузке. Миастения может быть генерализованной и локальной (поражение мышц глаз, глотки, гортани, мимической мускулатуры или мускулатуры туловища). Генерализованная форма может сопровождаться дыхательными расстройствами.
Течение. Болезнь прогрессирует. Возможны миастенические эпизоды (короткие по времени миастенические расстройства и длительные спонтанные ремиссии) и миастенические состояния (стабильные проявления на протяжении значительного срока). У больных миастенией может наступить резкое ухудшение состояния в виде криза с генерализованной мышечной слабостью, глазодвигательными и бульбарным и симптомами (афония, дизартрия, дисфагия), нарушениями дыхания, психомоторным возбуждением, сменяющимся вялостью, а также вегетативными расстройствами. При этом развивается острая гипоксия головного мозга с расстройством сознания. Возможен летальный исход.
Способы лечения
Основной задачей при лечении является возрастание числа ацетилхолина в синапсах нервно-мышечных окончаний. Обычно это получается с помощью снижения процесса его разрушения. Лечение проводится при помощи лекарственной терапии. Применяются препараты «неостигмин», а также другие входящие в эту же группу. При назначении продолжительной терапии применяются другая группа (обычно производные пиридостигмина и амбенония), которые имеют более мягкий и долгий эффект.
При скоротечном развитии болезни применяют подавляющие иммунный ответ лекарственные средства.
Людям, старше 70 лет, а также при слишком обширном протекании процесса, проводят хирургическое вмешательство с целью удаления вилочковой железы.
Важно помнить, что лекарственный препарат и саму схему лечения может назначить только специалист, исходя из индивидуальных особенностей больного и протекания болезни. При болезни рекомендуется соблюдать определенные правила:
При болезни рекомендуется соблюдать определенные правила:
- меньше времени проводить под солнцем;
- не перенапрягаться физически;
- запрет на определенные препараты (например, содержащие магний и фтор).
Несоблюдение этих требований может привести к ускорению развития заболевания и ухудшению состояния больного.