Маммограмма не всегда может обнаружить рак молочной железы
Содержание:
- Маммография cтоимость
- Подготовка к процедуре ЭКО
- ✅Вредно ли делать процедуру?
- ДИАГНОСТИКА ГЕМАТОМЫ МОЛОЧНОЙ ЖЕЛЕЗЫ
- Визит к маммологу после родов
- На какой день делать маммографию после месячных
- Что может показать маммография?
- Руководство
- Как проходит прием у маммолога?
- Влияние фазы цикла на состояние женской груди
- ✅Виды
- Общая информация
Маммография cтоимость
| № | Фото врача | ФИО врача | Стоимость | Рейтинг |
|---|---|---|---|---|
| 1 |
Клаудия Гербер-Шэфер Врач онколог, |
от р. | ||
| 2 |
Москалева Лариса Ивановна Врач онколог, Кандидат наук, Высшая категория |
от 1800 р. | ||
| 3 |
Афанасьев Максим Станиславович Онколог-гинеколог, Доктор наук, Категория неизвестна |
от 6500 р. | ||
| 4 |
Андрианов Олег Викторович Врач онколог, Кандидат наук, Высшая категория |
от 3000 р. | ||
| 5 |
Кирсанов Владислав Юрьевич Врач онколог, Кандидат наук, Высшая категория |
от 2300 р. | ||
| 6 |
Шурыгина Галина Викторовна Врач онколог, Степень неизвестна, 2 категория |
от 1600 р. | ||
| 7 |
Жмаева Елена Михайловна Врач онколог, Кандидат наук, Категория неизвестна |
от 2590 р. | ||
| 8 |
Тазина Юлия Андреевна Врач онколог, Кандидат наук, Без категории |
от 2500 р. | ||
| 9 |
Байчоров Аслан Борисович Врач онколог, Без степени, Без категории |
от 1500 р. | ||
| 10 |
Новиков Дмитрий Владимирович Врач онколог, Без степени, Без категории |
от 2190 р. | ||
| 11 |
Портной Сергей Михайлович Врач онколог, Профессор, Высшая категория |
от 5150 р. | ||
| 12 |
Братик Александр Владимирович Врач онколог, Доктор наук, Высшая категория |
от 3000 р. | ||
| 13 |
Бубнова Полина Евстафьевна Врач онколог, Степень неизвестна, Высшая категория |
от 1750 р. | ||
| 14 |
Евдокимов Вадим Викторович Врач онколог, Профессор, Высшая категория |
от 4000 р. | ||
| 15 |
Зорина Елена Юрьевна Врач онколог, Степень неизвестна, Высшая категория |
от 3900 р. | ||
| 16 |
Чернова Марина Владимировна Врач онколог, Степень неизвестна, Высшая категория |
от 1650 р. | ||
| 17 |
Погосов Аркадий Геннадьевич Врач онколог, Кандидат наук, Категория неизвестна |
от 2000 р. | ||
| 18 |
Кварацхелиа Леван Леонидович Врач онколог, Степень неизвестна, Категория неизвестна |
от 2000 р. | ||
| 19 |
Войцеховский Александр Александрович Врач онколог, Степень неизвестна, Категория неизвестна |
от 1700 р. | ||
| 20 |
Тарба Мурат Эдуардович Врач онколог, Степень неизвестна, Категория неизвестна |
от 1700 р. |
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
✅Вредно ли делать процедуру?
Учитывая, что маммография предполагает получение пациенткой дозы облучения, напрашивается вывод о вреде данного исследования.
В процессе подобной диагностики женщина подвергается радиации дозировкой в 0,1-0,2 Рад. Такой объем излучения врачами считается незначительным и безопасным, он даже меньше, чем при традиционной флюорографии. Однако, вероятность развития опухолей после подобного излучения все же остается. По статистике, у 1 из 200 тысяч пациенток велик риск развития злокачественного образования в груди, при условии, что процедура носила разовый характер. Если же маммографии проводилась не единожды, то и риски заметно возрастают. Но не нужно из страха перед вероятным осложнением отказываться от исследования, потому как современные цифровые маммографы практически исключают возможные риски онкологии. Кроме того, существуют методы маммографии, не использующие рентгеновские лучи в ходе диагностики, например, электроимпедансная маммография, которая назначается даже беременным.
Маммография на сегодня является наилучшим способом выявления молочножелезистого рака, хотя она, к сожалению, обнаруживает не всякую онкологию и в единичных случаях может дать ложно положительный результат.
ДИАГНОСТИКА ГЕМАТОМЫ МОЛОЧНОЙ ЖЕЛЕЗЫ
С целью наиболее раннего обнаружения гематомы каждая женщина должна знать и своевременно применять на практике методы самообследования молочных желез, доступные любой женщине. Метод самообследования заключается в последовательном пальпировании всех секторов молочной железы, а также подмышечных впадин на предмет наличия образований. Самообследование – очень важная мера для выявления непальпируемой гематомы на ранних стадиях ее развития, а также других новообразований в ткани молочной железы.
Самообследование молочных желез необходимо проводить ежемесячно в период наибольшего полового покоя – т.е. непосредственно перед началом менструации, а также сразу же после нее. Первым этапом самообследования является осмотр перед зеркалом. Левая рука заводится за спину, а пальцами правой руки необходимо последовательно прощупать участки левой молочной железы, двигаясь по спирали постепенно к соску. Затем та же манипуляция проводится с правой грудью. Если Вы замечаете изменение венозного рисунка, втяжение кожи или соска, визуально и с помощью пальпации определяемое образование, уплотнение, узелок – это повод для обращения к специалисту. Также поводом для тревоги обязательно служат выделения из соска – прозрачные или с примесью крови. Последнее должно насторожить особенно, т.к. именно это может указывать на наличие злокачественных образований.
Дополнительными диагностическими методами обследования при подозрении на гематому являются УЗИ молочных желез, а также микроволновая маммография. Гематома даже небольшого размера отлично визуализируется на экране монитора, и любой квалифицированный специалист без труда проведет дифференциальную диагностику с другими новообразованиями.
Подбор терапии для лечения гематомы, а также реабилитационная терапия, основываются непременно на индивидуальных показаниях пациента. Врач также обязательно учитывает анамнез (не было ли в прошлом перенесенных заболеваний молочных желез опухолевого типа), наследственную предрасположенность, факторы риска, обязательно – наличие каких-либо травм, особенно множественных, и другие причины, по которым стало возможным развитие данного заболевания.
В Маммологическом центре лечение каждого заболевания непременно сопровождается прохождением реабилитационной терапии, составлением которой занимается непосредственно лечащий врач совместно с другими узкими специалистами. Прохождение пациенткой программы лечения обязательно контролируется лечащим врачом, при необходимости корректируется. Мы обязательно проводим контрольную диагностику по окончании лечения с целью исключения возможных рецидивов, а также оценку качества проведенной терапии.
Визит к маммологу после родов
Во время беременности и лактации организм женщины претерпевает серьезные изменения, в том числе и молочные железы. Поэтому в этот период ходить к маммологу на прием нужно обязательно.
Вместе с обследованием врач рассказывает пациентке:
- сколько должно длиться кормление
- как обнаружить проблемы в период лактации
- как определить, готова ли мать кормить грудью
Завершение лактации – тоже один из поводов посетить кабинет этого специалиста, ведь при переведении ребенка на искусственное питание также возможны тяжелые осложнения.
Но и во время кормления не исключены проблемы, например, лактостаз, причиной возникновения которого является застой молока из-за плохого его высасывания младенцем, или неправильного прикладывания ребеночка к груди. Если вовремя не обратиться за помощью к врачу, через несколько дней развивается мастит, лечить который достаточно трудно.
На какой день делать маммографию после месячных

Прежде чем выполнять такую диагностику, важно уточнить, на какой день делать маммографию после месячных. Точной формулы для определения дня, в который делают маммографию, нет
Несмотря на такой нюанс, принято подразделять пациенток на несколько разновидностей категорий, в зависимости от того, сколько дней длятся выделения при месячных.
Рассмотрим эти категории:
- Женщины со сроком менструального цикла, длящимся 3 недели. Это представительницы пациенток, для которых маммография производится на пятом дне от начала месячных, когда будут оптимальные условия для прохождения анализа.
- Женщины со сроком в 4 недели, для которых рекомендуется маммография в промежутке от 6 по 12 день после начала менструации. Тогда отмечается состояние расслабленности желез.
- Обладательницы 35–дневного цикла. Следует заметить, что такой цикл нечасто встречается. Для женщин указанной категории потребуется перенесение сроков маммографического исследования на период от 10 до 18 дней от начала месячных выделений. У пациенток с длинным менструальным циклом такие термины будут максимальными, так как до овуляции еще есть время.
Как видно из объяснений, на какой день месячных делается обследование, важно рассчитать сроки так, чтобы было время до наступления овуляции. Ведь во время процесса отмечается повышенная выработка такого гормона, как прогестерон
В определении дня месячного цикла поможет ведение календаря менструации, чтобы успешно делались анализы. Он поможет узнать и время наступления овуляции.
В среднем, показатели сроков, на какой день месячных делать маммографию, составляют от 5 до 12 дней.
Что может показать маммография?
Ранняя диагностика рака молочных желез с помощью маммографии — это шанс женщины победить болезнь, сохранив при этом грудь!
Диагностика изменений в тканях молочных желез помогает обнаружить узлы, уплотнения, изменения кожи и подкожной клетчатки, доброкачественные и злокачественные опухоли, проанализировать их структуру, форму, размер, расположение.
С помощью маммографии можно выявить кисту, которая является полостью с имеющейся жидкостью. Но так как рентген не сможет различить кисту и похожую опухоль, то чтобы поставить точный диагноз, нужны дополнительные обследования.
Рентгенография молочных желез позволяет также обнаружить фиброаденому, которая выглядит как опухоль, хотя и является доброкачественным образованием.
Маммография выявляет кальцинаты в молочной железе. Возникновение даже небольших очагов может указывать на начало онкологического процесса. Для уточнения диагноза могут потребоваться дополнительное УЗИ и пункция с цитологическим или гистологическим исследованием.
Если вы и раньше делали маммографию, то результат исследования необходимо показать врачу — так он сможет при наличии изменений отследить их динамику.
Руководство
1. Выберите правильную клинику и правильного врача
В клинике НТ – Медицина работают высококвалифицированные специалисты рентгенологи и врачи-маммологии, онкологи.
Врачи клиники НТ-Медицина проводят маммографическое исследование молочной железы на новых цифровых малодозовых аппаратах «МАДИС». Разрешающая способность аппарата даёт возможность выявлять патологические изменения молочной железы размерами от 0,05 мм, то есть, на самых ранних стадиях. Программное обеспечение позволяет создать современную цифровую базу данных результатов маммографического обследования и даёт быстрый доступ к описаниям снимков, ускоряя обследование при выявлении изменений, и последующей консультации у маммолога.
2. Запланируйте маммографию на нужное время
Во время и непосредственно перед менструальным периодом груди часто чувствительны. Запланируйте маммографию на две недели до или одну неделю после периода.
Другие факторы также могут усиливать боль во время маммографии. Они включают:
- грудное вскармливание
- недавняя травма груди
- инфекция молочной железы
Женщинам, которые кормят грудью или недавно перенесли травму или инфекцию молочной железы, следует обсудить подходящее время обследования с врачом.
3. Примите меры, чтобы уменьшить дискомфорт
При маммографии грудь сжимается между двумя пластинами, чтобы получить четкое, согласованное изображение. Некоторые женщины сообщают о боли или дискомфорте во время процедуры.
Следующие стратегии могут уменьшить это:
- принимать ибупрофен перед процедурой
- используя гель для онемения
- попросить техника отрегулировать скорость, с которой грудь сжимается
- медленно и глубоко дышать животом, чтобы уменьшить напряжение
- использовать подушки, чтобы уменьшить защемление и давление
- избегать кофеина и шоколада перед процедурой, так как они могут сделать ткани груди более нежными
4. Возьмите предыдущие изображения
Изображения из предыдущих маммограмм могут помочь Вашему врачу рентгенологу сравнивать изменения груди с течением времени.
Запросите копии старых изображений за несколько недель до процедуры. Их следует либо взять с собой в день процедуры, либо отправить врачу в выбранную клинику.
Сохраняйте старые изображения, когда маммография проводится в новой клинике.
5. Подготовиться к маммографии
Поддержание гидратации перед маммографией может помочь. Поэтому рекомендуется пить много воды в часы, предшествующие маммографии.
Дезодорант может мешать маммографии, особенно если он содержит алюминий. Избегайте антиперспиранта или дезодоранта в день процедуры. Если Вы решили применить дезодорант, то должны тщательно вымыть подмышечные области с мылом и водой до процедуры.
Нет необходимости избегать какой-либо пищи или нарушать распорядок дня перед маммографией. Процедура не требует времени на восстановление, и Вы сможете покинуть клинику в тот же день.
6. Поговорите с рентгенологом
Определенная информация может помочь рентгенологу надлежащим образом выполнить процедуру. Это включает в себя информацию о:
- любые существующие проблемы с грудью
- предыдущие просмотры или биопсии
- наличие грудных имплантатов
- предыдущее уменьшение груди или другие операции на груди
- аллергия кожи, особенно на латекс
- беспокойство о боли или беспокойстве во время процедуры
- были ли предыдущие маммографии болезненными
7. Обратитесь к Вашему лечащему врачу
После проведения маммографии Вам выдаются на руки результаты обследования с заключением. Если в заключении выявлены патологии или отклонения от нормы, необходимо обратиться за консультацией к врачу маммологу.
Чтобы помочь понять результаты, следующие вопросы можно обсудить с врачом:
- уровень риска рака молочной железы
- было ли что-то необычное на показе
- нужны ли последующие тесты
- когда должна быть назначена следующая маммография
- есть ли какие-либо шаги, которые необходимо предпринять для снижения риска рака молочной железы
8. Понять результаты
Более половины женщин, которые проходят 10 или более маммограмм, имеют ложный положительный результат. Если маммография показывает рост, это не обязательно означает рак. Вместо этого врачи смотрят на маммографию в контексте:
- история здоровья
- другие показы
- предыдущие маммограммы
Если маммография обнаруживает необычный рост, может потребоваться одно из следующих действий:
- обследование груди
- УЗИ молочной железы
- еще одна маммография
- МРТ скрининги
- биопсия молочной железы
Помните, что раннее выявление рака молочной железы спасает жизни.
Чем раньше проводится скрининг, тем лучше результаты лечения.
Как проходит прием у маммолога?

В начале диагностического приема врач опрашивает пациентку, интересуется жалобами и собирает весь необходимый анамнез. Далее специалист посредством пальпации обследует молочную железу на наличие узлов или уплотнений.
Важно помнить, если визит к доктору пришелся на момент овуляции или в первые дни цикла, результаты обследования могут быть не точными. Ведь в момент гормонального всплеска грудь набухает, ее протоки расширяются
Соответственно, при ощупывании женщина может чувствовать боль. В «правильные» дни при отсутствии болезни пациентка болезненных ощущений не ощутит.
При обнаружении патологических проявлений врач направляет леди на ультразвуковое исследование. Проводить подобное обследование нужно через несколько дней после начала менструации, так как расширенные молочные протоки в период овуляции или в начале цикла могут расцениваться как кистозные образования.
Для пациенток после 40 лет вместо УЗИ назначается маммография. Ведь подобное исследование в этот возрастной период дает более точные данные.
Проводить прием представительницы прекрасного пола вместо маммолога может гинеколог, хирург или онколог, имеющие определенный опыт.
При выявлении патологического состояния груди после обследования врач назначает дополнительные методики диагностики для уточнения диагноза. Может понадобиться консультация другого специалиста. К дополнительным диагностическим процедурам относят следующие методики исследования:
- дуктография (рентген молочных протоков);
- МРТ (магнитно-резонансная томография);
- (компьютерная томография грудной клетки);
- сцинтиграфия.
Кроме этого пациентка должна сдать ряд анализов:
- общее исследование биологических жидкостей (кровь, урина);
- цитологическое исследование выделений из соска;
- пункция уплотнения (если обнаружено) и его изучение на ультразвуковом аппарате.
После этого больной назначается лечение. При отсутствии заболеваний доктор рекомендует женщине регулярно обследовать молочные железы самостоятельно, правильно питаться. Пищевой рацион должен быть полноценным, сбалансированным и наполненным необходимыми витаминами, железом, магнием, цинком и другими микроэлементами, полезными для нормального гормонального фона женщины.
Влияние фазы цикла на состояние женской груди
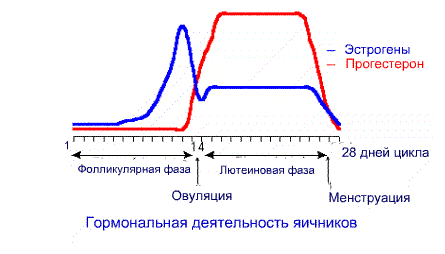
Женская молочная железа дает яркие реакции на перемены, связанные с гормонами и зависящие от фаз месячного цикла:
- Фолликулярной. На этом этапе в организме растет уровень стимулирующего гормона, участвующего в созревании фолликула.
- Лютеиновой. Гормональные элементы стимулируют выработку половых клеток и отвечают за овуляцию.
- Пролактиновой. В этой фазе возрастает концентрация пролактина, и грудные железы подготавливаются к лактации.
ПОДРОБНОСТИ: Аллергодил — инструкция по применению: цена, отзывы и аналоги Больше всего грудная железа меняется в лютеиновый этап, когда увеличивается уровень прогестерона, который отвечает за готовность женского организма к оплодотворению, вынашиванию малыша и родовой деятельности. Именно из-за него за 1–2 недели до начала менструации появляются болезненные ощущения и повышенная восприимчивость, припухание железы, «горит» кожа.Такая симптоматика обусловлена формированием альвеол, необходимых для лактации при наступлении беременности.
Если оплодотворение не произошло, синтез прогестерона продолжается 12–14 дней, и эти симптомы пропадают, прежде чем начнется новая менструация.
Припухание груди перед кровоистечениями, небольшое видоизменение ее формы, рост чувствительности и величины являются физиологической нормой. Но если женщина замечает появление сильных болей, рост температуры и плохое общее состояние, ей требуется незамедлительная медицинская помощь.
✅Виды
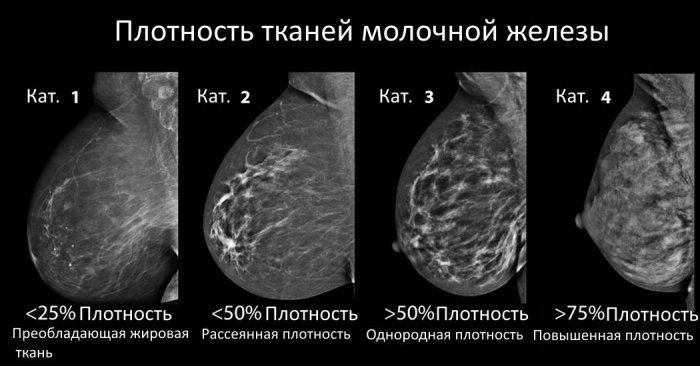
Существует несколько вариаций маммографического исследования: цифровая, пленочная (рентгеновская), электроимпедансная, магнитно-резонансная и пр.
Фото снимка цифровой маммографии
- Традиционная рентгеновская диагностика является самой старой методикой, при которой используются пленочные технологии. Подобное исследование – классика в молочножелезистом диагностировании, поскольку применяется еще с прошлого века. Методика почти не применяется в современных медучреждениях, хотя в региональных больницах его еще используют. Процедура в сравнении с остальными методами маммографии не приоритетная, поскольку имеет наибольший процент погрешностей в результатах.
- Цифровая маммография относится к более современным диагностическим способам, обладающим большим количеством неоспоримых преимуществ. Например, дозировка облучения, получаемая при цифровом исследовании, значительно ниже, чем при пленочном (в три раза). Значительно выше и качество получаемых снимков, которые гораздо проще анализировать, что упрощает достоверность диагностики, а также исключает необходимость повторного исследования. Кроме того, цифровая маммография может проводиться с привлечением компьютерных технологий для обнаружения структурных изменений в молочножелезистых тканях.
- Магнитно-резонансная маммография проводится без рентгеновского облучения. Эта методика отличается максимальной точностью и высокой информативностью, однако имеет и недостаток – высокая стоимость. При необходимости для получения более полной клинической картины МРТ-маммография проводится с применением контраста.
- Электроимпедансная маммографическая диагностика представляет собой новейший метод исследования молочножелезистых структур, основанный на различиях проводимости тока патологически измененными и здоровыми тканями. Электропроводимость нездоровых участков существенно различается от нормальных показателей, поэтому в трехмерной проекции результатов исследования будет отчетливо просматриваться опухолевое образование. Подобный метод более информативен, не использует рентгеновских лучей, не имеет противопоказаний и привязки к циклу, способен обнаружить рак груди еще в зачаточной его стадии.
Общая информация
Когда надо сделать маммографию?
Маммография выполняется для оценки образования в молочной железы (выявленного самой женщиной или врачом при осмотре) и исключения/подтверждения злокачественного или доброкачественного новообразования. При регулярном и своевременном проведении исследования рак молочной железы может быть выявлен на ранней стадии.
Представляет ли рентген-диагностика опасность?
Лучевая нагрузка при маммографии значительно ниже, чем при рентгенографии легких (примерно в несколько раз). Регулярное выполнение исследования не приводит к увеличению риска развития рака молочной железы. Осложнений и патологических реакций при исследовании не бывает. Лучевая нагрузка не превышает 0,0006 — 0,0012 Грей для классических аппаратов и эта нагрузка значительно ниже, чем при рентгенографии легких (примерно в несколько раз). При таких дозах опасность развития рака железы индуцированного облучением ничтожно мала — не более 5 человек на миллион обследований с латентным (скрытым) периодом не менее 10 лет. А ведь самопроизвольно развивающийся рак возникает у сотен тысяч женщин. Около половины из них можно спасти, если вовремя сделать исследование. Маммография противопоказана при беременности и кормлении грудью.
Как проходит исследование?
Для выполнения снимка молочная железа укладывается на поверхность перед тубусом аппарата. С помощью второй планки молочную железу слегка придавливают (исследование безболезненно), после чего выполняют снимок. Снимки выполняют в двух проекциях, что позволяет в последующем точно определить месторасположение патологического образования. Дополнительно к обзорным маммограммам иногда бывают необходимы прицельные снимки отдельных участков молочной железы. В таких случаях исследуемый участок маркируют, помещая над ним (на кожу) свинцовые метки и применяют узкий тубус. Точное место пункции определяют с помощью специальной решетки с отверстиями, расположенными на равном расстоянии друг от друга.
Женщинам, у которых имеются выделения из сосков, снимок проводят после введения рентгеноконтрастных веществ в млечные протоки (дуктография). Затем врач-рентгенолог расшифровывает снимки и дает свое заключение.
В каком возрасте делают маммографию?
При отсутствии жалоб и явных признаков заболеваний молочных желез первую маммографию рекомендуется выполнять после 40 лет. При наличии проблем с грудью (боли, выделения, мастопатия, доброкачественные и злокачественные опухоли и др.) назначает ее врач маммолог-онколог. Процедура может вызывать неприятные ощущения, некоторые женщины считают ее болезненной. Как правило, любая боль быстро проходит.
ПРЕДУПРЕЖДЕНИЕ!
- У вас стоят имплантаты грудных желез, как правило, при этом можно делать маммографию, однако необходимо уведомить об этом медработников заранее;
-
Вы недавно уже делали подобные снимки, беременны или кормите грудью — в этих случаях вам могут отложить проведение процедуры.
Фото маммографии
| Фото 1. Молочная железа в норме | Фото 2. Мастопатия | Фото 3. Рак молочной железы |
На маммограммах четко дифференцируются все структуры молочной железы: ее железистая и соединительная ткань, крупные сосуды и протоки. Обнаружив на маммограммах патологические очаги, устанавливают их число, расположение, величину, форму, очертания, структуру (см. фото). При анализе маммограмм обязательно учитывают анамнестические и клинические данные. Обязательно сохраняйте снимки, они могут пригодиться при последующих визитах к врачу.
Большинство женщин получают результат в пределах нормы Приблизительно у 96 из 100 женщин, обследованных маммографом, симптомов рака не выявляется – это нормальный результат. Помните о том, что рак может развиться в период между маммографическими обследованиями, поэтому если вы заметите какие-либо изменения в молочных железах, незамедлительно сообщите об этом своему лечащему врачу маммологу.
Польза маммографии
Выявление заболевания на ранней стадии позволяет:
- Полностью излечиться от злокачественной опухоли.
- Сократить время, необходимое для лечения.
- Ограничиться удалением только самой опухоли, а не всей груди.
- Избежать назначения химиотерапии.
Комплексный скрининг
Набор услуг для скрининговой диагностики здоровья молочной железы. Консультация маммолога, сканирование груди, анализы и онкотестирование. Скидка 20% включена.