Маловодие при беременности — причины
Содержание:
- Лекарства
- Лечение
- Постараемся разобраться, чем могут быть вызваны такие ощущения?
- Диагностика многоводия
- Околоплодные воды
- Методы выслушивания сердцебиения плода
- Причины маловодия
- Таблица индексов околоплодных вод
- Почему околоплодные воды подтекают или изливаются раньше времени?
- Чем опасно данное состояние?
- Анализы и диагностика
- Причины маловодия при беременности
- Родоразрешение
- Причины отклонений от нормы индекса АЖ
- Многие будущие мамы замечают, что со временем у них на животе вырисовывается темная вертикальная полоса
- Чем опасно маловодие?
- Маловодие как симптом
- Диагностика
- Роды при многоводии и маловодии
Лекарства
Фото: tvoymalysh.com.ua
Из лекарственных средств могут использоваться следующие:
- вазодилятаторы – лекарственные препараты, способствующие расширению просвета сосудов. Данные препараты необходимы для улучшения маточно-плацентарного кровотока;
- антиагреганты – ингибируют агрегацию эритроцитов и тромбоцитов, уменьшают их способность к склеиванию между собой и прилипанию к сосудистой стенке. Кроме этого, антиагреганты, снижая поверхностное натяжение мембран эритроцитов, облегчают изменение их формы при прохождении через капилляры. Способны не только предотвращать агрегацию, но также вызывать дезагрегацию уже агрегированных кровяных пластинок;
- токолитики – препараты, которые применяются при наличии гипертонуса матки. Действие препаратов заключается в ослаблении сократительной активности миометрия;
- антибактериальные средства – используются для лечения инфекционного заболевания бактериальной этиологии. Как правило, предпочтение отдается антибиотикам широкого спектра действия, которые оказывают свой эффект как на грамположительную, так и на грамотрицательную микрофлору;
- витаминно-минеральные комплексы, назначение которых помогает насытить организм женщины всеми необходимыми витаминами и минералами, благодаря чему усиливаются защитные свойства организма.
Лечение
Терапия во многом зависит от провоцирующего фактора. Если степень тяжелая или среднетяжелая, женщину нужно госпитализировать в отделение патологии беременных. Если в ходе диагностики был обнаружен сахарный диабет у беременной, врачи назначают лечение для коррекция уровня глюкозы. Совсем иное лечение будет, если обнаружен резус-конфликт матери и плода.
У многих беременных врачи не могут установить причину патологии. Тогда назначается лечение для нормализации маточно-плацентарного кровотока. С этой целью применяют:
- токолитики, например, партусистен и гинипрал
- антиагреганты (трентал или курантил)
- витамины (группа В, Е, аскорбиновая кислота)
- спазмолитики (нош-па или папаверин)
- актовегин
- таблетированный индометацин (применяются частью врачей)
Если при инфекции обнаружена инфекция (и даже если не обнаружена), назначают антибактериальные препараты. В основном это макролиды, например, джозамицин. Если у беременной скопилось критически большое количество вод, доктор может посоветовать амниоцентез: прокалывают брюшную стенку специальной иглой, вводя ее в матку, забирая какое-то количество амниотической жидкости.
Постараемся разобраться, чем могут быть вызваны такие ощущения?
- Инфекционные заболевания. Организм беременной женщины особенно восприимчив к инфекциям. Например, частым явлением для этого периода является развитие такого заболевания как молочница (вагинальный кандидоз). Его можно опознать по ощущению тревожного зуда во влагалище и появлению нездоровых белых выделений. Молочница — самое распространенное, но не единственное инфекционное заболевание, с которым может столкнуться женщина.
- Во время беременности происходит снижение местного и общего иммунитета, что нередко приводит к нарушению микрофлоры влагалища.
- Организм беременной женщины активно готовится к будущим родам, поэтому слизистая влагалища интенсивно увлажняется, усиливается кровообращение. Этот процесс сопровождается покраснением и отёчностью стенок влагалища, иногда – даже небольшой болью.
- Половые органы в период беременности становятся особенно чувствительными. Поэтому некачественное или неудобное белье из синтетических материалов, неподходящие средства для интимной гигиены становятся факторами развития аллергических реакций.
Диагностика многоводия
Многоводие чаще всего обнаруживается во время планового узи при беременности. В любом случае, при наличии явных клинических признаков, объективно оценить степень многоводия можно только при УЗИ. Так как увеличенный объем околоплодных вод может привести к развитию преждевременных родов, необходимо установить не только сам факт наличия многоводия, но и выявить причину его развития для устранения. В связи с этим при проведении узи перед врачом стоит задача прицельного поиска признаков, указывающих на возможные причины многоводия. Такое исследование уже носит характер экспертного:
- Регистрируют, есть ли глотательные движения у плода. Отсутствие его может быть при анэнцефалии, синдроме Дауна, трисомии по 18 хромосоме, мышечной дистрофии и скелетной дисплазии
- Оценивают анатомию плода: объемные образования в легких, наличие грыжи диафрагмы, отсутствие сигнала от желудка (подразумевает атрезию пищевода), деформацию двенадцатиперстной кишки (т.н. «песочные часы» при атрезии части кишки)
- Исследование сердца плода на предмет врожденных пороков и аритмий, ведущих к сердечной недостаточности и отеку
- Оценивают размеры плода для диагностики его крупных размеров при неконтролируемом диабете у матери
- Оценивают скорость кровотока в средней мозговой артерии плода для диагностики фетальной анемии
Лабораторные исследования при многоводии
При многоводии могут быть проведены такие тесты, в зависимости от вероятной причины развития данного нарушения:
- Определение толерантности к глюкозе у матери
- Исследование на наличие у матери антител к эритроцитам плода (как фактор развития гемолитической болезни плода)
- Исследование на инфекции: сифилис, иммуноглобулины к цитомегаловирусу и к токсоплазме, к парвовирусу В19 и к вирусу краснухи
- Кариотипирование плода при подозрении на наличие хромосомных аномалий
Околоплодные воды
Развитие малыша в животе матери происходит в амнионе, который также известен как плодный пузырь. В нем находится жидкость — околоплодные воды. Огромное значение зависит их количество и качество. Функции вод:
питание
В амниотической жидкости находятся необходимые эмбриону питательные вещества. В начале развития ребеночек всасывает их кожей.
поддержка температурного режима
Амниотическая жидкость обеспечивают постоянную температуру вокруг плода на уровне 37˚ С.
поддержка давления
Воды нужны также, чтобы пуповина и плод не передавились. Это осуществляется за счет поддержки постоянного уровня давления в пузыре.
защита от механических повреждений
Амниотическая жидкость является защитой от повреждений малыша, которые могут быть, например, при ударах в живот беременной. Также воды являются защитой будущего ребенка от шума.
иммуноглобулиновая защита
В водах, которые окружают плод, содержатся антитела. Они нужны для защиты от инфекций. Плодный пузырь также защищает воды от заражения различными агентами.
свобода пространства для плода
В амниотической жидкости плод может двигаться.
Методы выслушивания сердцебиения плода
С помощью УЗИ можно не только услышать сердце ребенка, но и посмотреть, в каком состоянии находится плацента, какие размеры имеет плод и т. д
Особое внимание на ЧСС плода гинеколог-акушер обращает, если у беременной есть пороки развития, или дети, рожденные ею в прошлом, имели пороки развития сердца и сосудов
Аускультация
Для реализации этого метода нужен акушерский стетоскоп. Актуален только с 18-й или даже 20-й недели гестации. Но этот метод не всегда просто реализуем. В этих случаях аускультацию провести сложно (а иногда и невозможно):
- маловодие
- многоводие
- расположение плаценты по передней стенке матки
- ожирение матери
Кардиотокография (КТГ)
Метод помогает выявить гипоксию и провести нужно лечение. Во время измерения ЧСС этим методом биения сердца записываются на специальную пленку
Также определяется активность матки, что очень важно при родовом процессе. Процедура занимает в основном около часа, иногда чуть меньше
Такая длительность объясняется тем, что малыш какой-то период может спать, а потом просыпается. Это влияет на ЧСС и показатели, которые фиксируются при КТГ.
Иногда врач выносит решение, что датчики на животе женщины должны оставаться сутки. Первый раз кардиотокография проводится после 32-й недели гестации. Более раннее проведение нецелесообразно. За 9 месяцев нужно 2 раза пройти КТГ. Для плода и самой мамы процедура абсолютно безопасна. То, что будет зафиксировано на ленте, обычный человек не поймет. Расшифровывать должен доктор, учитывая данные анализов и ультразвуковой диагностики.
Нормы КТГ:
- ЧСС 120-160 уд в мин
- биение сердца плода не становится реже, или такое фиксируют очень редко
- при шевелении плода ЧСС увеличивается
Эти три фактора важны для определения индекса ПСП, который должен быть менее 1.
КТГ может показывать отклонения от нормы при:
- нехватке кислорода ребенка
- прижатии пуповины к головке плода или костям (но тогда будут зафиксированы изменения на короткий период времени)
- неправильно прикрепленных к животу матери датчиках
Эхокардиография
Это еще один метод выслушивания сердцебиений ребенка. Актуален метод для 18-й – 28-й недели гестации, если врач подозревает, что сердце ребенка формируется не совсем правильно. Эхокардиография показывает строение сердца и кровотока.
Причины маловодия
Ни одно отклонение, тем более во время беременности, не возникает без причины – всему можно найти логичное медицинское обоснование. Так, маловодие при беременности чаще всего является следствием следующих факторов:
- тяжелые хронические заболевания матери, при которых вынашивание ребенка является огромным стрессом для организма (например, сердечно-сосудистые патологии или сахарный диабет);
- наличие невылеченных ИППП;
- нарушение метаболизма, ожирение или слишком быстрый набор веса при беременности;
- пищевое отравление, сопровождающееся сильной ротой или диареей;
- перенесенные простудные заболевания;
- курение беременной;
- патологии плаценты или повреждение плодного пузыря;
- TORCH-инфекции;
- патологии развития почек у ребенка;
- гестоз.
В некоторых случаях маловодие является временным состоянием, которое легко корректируется при устранении причин, его вызвавших (например, после ОРВИ или гриппа). Особенно осторожны должны быть будущие матери, столкнувшиеся с пищевым отравлением во время беременности – длительная рвота и понос может вызвать обезвоживание, от чего может появиться и маловодие. Впрочем, все эти диагнозы являются временными и при надлежащем медицинском сопровождении ничем не грозят малышу.
Гораздо серьезнее обстоят дела, если купировать маловодие не получится, поскольку причина его появления не поддается терапии (например, хронические заболевания матери или пороки развития плода). В этом случае дальнейшее лечение может определить только лечащий врач, досконально знакомый с анамнезом пациентки и течением ее беременности.
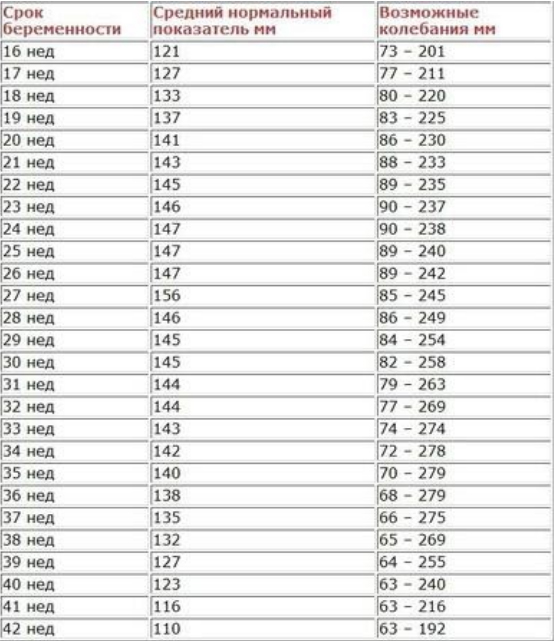
Таблица индексов околоплодных вод
Гинеколог обязательно учитывает ИАЖ для оценки качества протекания беременности, так как отклонение показателя от нормы свидетельствует об аномалии или патологии плода. Данные собираются и заносятся в таблицу.
Для наиболее точных и правильных результатов исследования проводятся следующие подготовительные мероприятия:
- цитологический и биохимический анализ амниотической жидкости;
- оценка прозрачности, оттенка околоплодных вод;
- учет содержащихся гормонов;
- проверка, измерение объема.
|
Гестационный срок (недели) |
Среднее значение (см) |
Диапазон возможных колебаний (см) |
|
16 |
12,1 |
7,3 – 20,1 |
|
17 |
12,7 |
7,7 – 21,1 |
|
18 |
13,3 |
8 – 22 |
|
19 |
13,7 |
8,3 – 22,5 |
|
20 |
14,1 |
8,6 – 23 |
|
21 |
14,3 |
8,8 – 23,3 |
|
22 |
14,5 |
8,9 – 23,5 |
|
23 |
14,6 |
9 – 23,7 |
|
24 |
14,7 |
9 – 23,8 |
|
25 |
14,7 |
8,9 – 24 |
|
26 |
14,7 |
8,9 – 24,2 |
|
27 |
15,6 |
8,5 – 24,5 |
|
28 |
14,6 |
8,6 – 24,9 |
|
29 |
14,5 |
8,4 – 25,4 |
|
30 |
14,5 |
8,2 – 25,8 |
|
31 |
14,4 |
7,9 – 26,3 |
|
32 |
14,4 |
7,7 – 26,9 |
|
33 |
14,3 |
7,4 – 27,4 |
|
34 |
14,2 |
7,2 – 27,8 |
|
35 |
14 |
7 – 27,9 |
|
36 |
13,8 |
6,8 – 27,9 |
|
37 |
13,5 |
6,6 – 27,5 |
|
38 |
13,2 |
6,5 – 26,9 |
|
39 |
12,7 |
6,4 – 25,5 |
|
40 |
12,3 |
6,3 – 24 |
|
41 |
11,6 |
6,3 – 21,6 |
|
42 |
11 |
6,3 – 19,2 |
Почему околоплодные воды подтекают или изливаются раньше времени?
Разрыв околоплодного пузыря, произошедший до начала родовой деятельности, ведет к преждевременному излитию амниотических вод.
Признаки преждевременного излития разнятся в зависимости от того, в каком месте произошел разрыв околоплодного пузыря.
Центральный разрыв. Пузырь разорвался прямо под шейкой матки, воды отошли резко, потоком, одномоментно и, чаще всего, неожиданно.
Высокий боковой разрыв. Иногда плодный пузырь разрывается достаточно высоко, чтобы образовавшееся отверстие прикрывалось стенкой матки. Тогда жидкость будет вытекать постепенно, в небольших количествах и при отсутствии болевых ощущений. Это состояние даже можно принять за недержание мочи или обильные вагинальные выделения. Однако промедление в такой ситуации может угрожать жизням еще не родившегося малыша и его матери.
При малейшем подозрении на разрыв околоплодного пузыря необходимо срочно обратиться к своему гинекологу или прямо в приемное отделение ближайшего родильного дома — в этой ситуации женщина подлежит немедленной госпитализации.
Для того, чтобы самостоятельно определить тип вытекающей жидкости, можно воспользоваться диагностической тест-прокладкой FRAUTEST amnio. Тест поможет разобраться в проблеме прямо в домашних условиях, и, если это подтекают именно воды, быстро принять решение о дальнейших действиях.
Этот тест хорош отсутствием физического контакта с диагностическими компонентами и полным отсутствием риска инфицирования, если околоплодный пузырь действительно разорвался.
Причинами преждевременного разрыва пузыря могут быть:
- избыточное растяжение плодных оболочек, характерное для многоплодных беременностей, крупного плода или многоводия;
- различные патологии шейки матки, возникающие из-за длительного воспалительного процесса, наличия рубцов после предыдущих родов или от прижигания эрозии;
- тазовое, поперечное или косое предлежание плода;
- крупная головка плода;
- изменение строения костей таза у беременной;
- изменения, касающиеся плодных оболочек, выраженные в повышенной проницаемости, низкой эластичности, инфицировании и т.д.
Если разрыв пузыря происходит до 34-й недели беременности, ее стараются продлить любой ценой, так как в это время легкие ребенка еще не успели достаточно развиться. Будущей маме назначаются препараты, защищающие плод от возможной инфекции, а также лекарства, с помощью которых легкие малыша смогут дозреть.
При сроке беременности больше 34 недель врачи начинают готовить женщину к родам.
Взгляните на нашу статью о тестах на беременность.
Чем опасно данное состояние?
Среда, в которой находится малыш на протяжении всех 9 месяцев своего внутриутробного развития, является очень важной. В околоплодной жидкости находится целый комплекс различных веществ, необходимых для полноценного роста и развития малыша
Если питательные вещества и кислород поступают в детский организм в недостаточном количестве, это может способствовать развитию различных аномалий и дефектов внутриутробного развития. Такая ситуация является крайне неблагоприятной. В этом случае оценить выраженность возникших нарушений можно только после рождения малыша.
Различные расстройства родовой деятельности также могут развиться у женщин, у которых было зарегистрировано маловодие на этом сроке беременности. В этом случае также существенно увеличивается риск того, что малыш родится намного раньше установленного времени.
Роды в такой ситуации обычно весьма длительные. Женщина крайне тяжело переносит схватки. Проход малыша по родовым путям может сопровождаться существенным усилением болезненности. Канал шейки матки при этом расширяется достаточно медленно.

Анализы и диагностика
- Проводится наружное акушерское исследование — измеряется окружность живота и стояние дна матки. В связи с уменьшением амниотической жидкости эти показатели отклонены в меньшую сторону, а подвижность плода ограничена.
- При вагинальном исследовании — матка в тонусе и плоский плодный пузырь.
- Важным исследованием является УЗИ оценка околоплодных вод. Вычисляется индекс амниотической жидкости: полость матки мысленно разделяют на 4 квадранта и в каждом определяют глубину кармана амниотической жидкости. Сумма значений в четырех квадрантах — это индекс амниотической жидкости. Если глубина кармана меньше 2 см, а индекс меньше 5 см, то это свидетельствует о маловодии.
- Обследование беременной на наличие инфекций (исследование мочи, крови, мазков из на патогенную флору, ПЦР исследование на инфекции).
- Оценка длины цервикального канала (определяет риск преждевременных родов).
- УЗИ плода, которое позволяет определить аномалии развития.
- Кардилтокография. Оценивает состояние плода его сердцебиению. Проводится исследование только в третьем триместре (после 32 недели).
Причины маловодия при беременности
В большинстве случаев причиной недостаточного количества околоплодных вод является:
- Недоразвитие амниотического эпителия, вследствие чего нарушается продуцирование жидкости в необходимом количестве.
- Поражение плодных оболочек при инфекционно-воспалительных заболеваниях: вульвовагиниты, аднекситы, эндометриты. При выявленном маловодии у беременных в анамнезе отмечаются хламидиоз, трихомониаз, ВПЧ-инфекция, микоплазмоз, гонорея или сифилис.
- Экстрагенитальная патология женщины — хронические заболевания почек, коллагенозы, сердечно-сосудистые заболевания.
- Нарушение обмена у беременной (ожирение, сахарный диабет). Женщины данной патологией составляют группу риска, и недостаточная выработка околоплодных вод отмечается с первого триместра.
- Первичная плацентарная недостаточность, связанная с пороками ее развития или инфарктами.
- Аномальное прикрепление, преждевременная отслойка, преждевременное старение плаценты.
- Аномалии развития мочевыделительной системы у плода (поликистоз почек, недоразвитие почек, различные виды атрезий и обструкций мочевой системы).
- Задержка развития плода или его гибель, хромосомные патологии (трисомия 13,21,18).
- Перенашивание беременности, которое является причиной в 20-30% случаев. Объем жидкости увеличивается до 36-37 недель, а потом начинает уменьшаться и сходи к минимуму при переношенной беременности.
- Олигогидрамнион часто наблюдается у одного из близнецов, если у другого в это время развивается многоводие. Это связано с тем, что кровь, циркулирующая в общей плаценте, распределяется неравномерно.
- Применение нестероидных противовоспалительных средств беременной, которое повышает риск патологии почек у плода. В данном случае олигогидрамнион может развиться быстро (за два дня приема) или в течение нескольких недель от начала лечения НПВС. Обычно это состояние является обратимым — исчезает при отмене препарата.
- В 25% встречается идиопатическое маловодие без видимых причин.
В первом триместре недостаточное количество вод — редкая находка, но связана с неблагоприятным прогнозом (угроза выкидыша). Причины развития данной патологии в этот период: аномалии сердца, нарушение числа хромосом, разрыв плодных оболочек и внутриутробная гибель плода. Не исключаются и ятрогенная причина — медицинские манипуляции (биопсия ворсин хориона).
Олигогидрамнион во втором триместре связан чаще всего с обструкцией мочевых путей плода, разрывом плодных оболочек, отслойкой плаценты и ранней задержкой развития плода. Иногда выявить отклонение в количестве вод удается только в третьем триместре: в предродовом сроке (37-38 недель) маловодие выявляется в 3%-5% случаев, а в 40-41 неделю — в 5%-11%.
Причины маловодия в 3 триместре беременности:
- преждевременный разрыв плодных оболочек;
- задержка внутриутробного развития;
- отслойка плаценты;
- ятрогенные причины (прием беременной ингибиторов АПФ или нестероидных противовоспалительных средств).
Родоразрешение
Сами по себе много- и маловодие не являются показаниями для кесарева сечения. Если плод не страдает и положение плода правильное (продольное положение, головное предлежание), роды ведутся через естественные родовые пути.
В родах как при маловодии, так и при многоводии показана амниотомия (инструментальное вскрытие плодного пузыря). При маловодии нижний полюс плодного пузыря вскрывают, так как его оболочки натягиваются на головку плода и задерживают его продвижение (плоский плодный пузырь), при многоводии большое количество жидкости растягивает матку и мешает ее сократительной активности, поэтому часть вод необходимо выпустить
При многоводии амниотомия должна выполняться осторожно, воды выпускают по чуть-чуть, в противном случае при резком истечении вод могут быть такие осложнения как выпадение пуповины, ручки или ножки плода или отслойка плаценты
Даже несмотря на проводимую амниотомию, при многоводии и маловодии часто бывает слабость родовой деятельности и затяжные роды, поэтому приходится прибегать к стимуляции родовой деятельности, а при неэффективности стимуляции – к операции кесарево сечение.
При многоводии из-за плохого сокращения матки повышена опасность кровотечения в послеродовом периоде. Для профилактики назначаются сокращающие препараты (окситоцин, метилэргометрин).
К досрочному родоразрешению прибегают в случаях нарушения состояния плода по данным УЗИ, КТГ и допплерометрии и неэффективности проводимой терапии в течение нескольких дней.
Как говорится, все хорошо в меру. И околоплодные воды – не исключение. Поэтому при «неправильном» их количестве, обязательно нужно проходить обследование и лечение.
Причины отклонений от нормы индекса АЖ
Многоводие, возникающее в 1-3% случаев, могут спровоцировать следующие факторы:
|
Диагностика матери |
иммунизация по резус-фактору и группе крови; инфекционно-воспалительные процессы; наличие сахарного диабета. |
|
Диагностика плаценты |
отёк плаценты; доброкачественное новообразование плодной оболочки (на исход беременности влияет размер опухоли). |
|
Диагностика плода |
нескольких плодов в полости матки; аномальное развитие плода; генетические особенности; хромосомные патологии. |
По данным статистики, маловодие возникает в 0,3-5,5% случаев. Причинами его возникновения могут быть:
- аномальное развитие плода;
- патологические изменения плода (задержка развития, хромосомное заболевание, попадание инфекции);
- заболевания женщины (сердечно-сосудистые нарушения, инфекционно-воспалительные процессы, гестоз);
- патологии почек (дисплазия, синдром Поттера, кистомы);
- нарушения развития плаценты (плацентарная недостаточность, порок и инфаркт плаценты);
- переношенная беременность;
- разрыв плаценты;
- замершая беременность.
Многие будущие мамы замечают, что со временем у них на животе вырисовывается темная вертикальная полоса
Некоторых это настолько беспокоит, что они начинают избавляться от нее любыми способами, опасаясь, что это навредит здоровью.
Темная вертикальная полоска на животе (от латинского Linea nigra) — один из самых распространенных признаков беременности. Эта коричневатая линия шириной, как правило, около сантиметра проходит от лобка до пупка, но бывает, что тянется и до самого верха живота.
Эта вертикальная полоса проявляется у большинства беременных женщин и становится полностью заметна примерно на 23-й неделе беременности.
Почему образуется полоска?
Цвет кожи часто изменяется во время беременности, в разных участках ее могут появляться темные пятна. Подобно другим изменениям появление полоски на животе вызвано увеличением уровня гормонов во время второго и третьего триместра. Постепенно она становится все темнее.
Кстати, есть еще одна полоса, но белого цвета или белая линия живота (linea alba), которая тянется от пупка к лобку и присутствует у всех людей.
Однако коричневая полоса бывает только во время беременности.
Появление темной полосы во время беременности обусловлено увеличением гормонов, которые влияют на клетки меланоциты, что в итоге приводит к выработке большего количества меланина, пигмента от которого зависит цвет нашей кожи, то есть виноват во всем именно этот пигмент.
Из-за него также появляются пигментные пятна на теле, темнеют соски, кожа в области промежности.
Когда появляется темная полоска?
Большинство беременных женщин замечают темную линию примерно между первым и вторым триместром. А у будущих мам, которые ожидают близнецов или тройню, полоска становится видимой уже в середине первого триместра.
Однако не у всех беременных женщин появляется эта полоска. Исследования показали, что такое явление свойственно 75% будущих мам.
Когда исчезнет темная полоска?
Темные линии на животе исчезают постепенно через несколько недель после родов. Если женщина кормит ребенка грудью, то и полоска сохранится в течение нескольких месяцев. В общем, требуется время, чтобы темный пигмент-меланин перестал накапливаться в клетках.
Может ли полоска быть опасной для мамы или ребенка?
Никакой опасности для ребенка эта пигментная линия представлять не может. Плод полностью защищен от внешних воздействий. Единственная проблема заключается в том, что полоска более выражена у женщин с темной кожей. Это обычно вызвано гиперпигментацией. Но и тут беспокоиться не о чем. Она хоть и медленно, но тоже исчезнет после родов.
Можно ли с помощью полоски предсказать пол будущего ребенка?
Есть старая примета, согласно которой, если у женщины коричневатая линия проходит через центр пупка, то у нее родится девочка, а если линия проходит мимо пупка, как бы устремляясь в обход пупка, то будет мальчик. Однако не существует никаких научных теорий или исследований, которые бы это подтвердили.
Как удалить темную полоску во время беременности?
Появление полоски — естественный процесс, и вы никак не можете избавиться от нее целиком и полностью. Однако можно соблюдать некоторые правила, чтобы кожа не темнела еще сильнее.
- Всегда носите закрытую одежду, которая защищает кожу от прямых солнечных лучей.
- Используйте солнцезащитный крем с индексом ультрафиолетовой защиты не менее SPF-30 для защиты кожи от прямого воздействия солнечного света, для лица лучше использовать крема с максимальным SPF-50. Не стоит загорать под открытым солнцем.
- Включите в рацион продукты, богатые фолиевой кислотой: апельсиновый сок, шпинат, пшеницу, бобы, пейте достаточное количество жидкости до 2х литров в сутки, постарайтесь увлажнять кожу специальными кремами.
Абсолютно нет необходимости как-то осветлять эту зону, особенно самостоятельно в домашних условиях, иначе это может привести к ожогам кожи.
Если появились пигментные пятна на лице стоит обратиться к врачу-дерматологу, который посоветует, что предпринять в данном случае, чтобы не навредить себе и малышу в утробе в первую очередь.
Помните, что нет ничего страшного в появлении linea nigra на животе. Главное, убедитесь, что вы правильно питаетесь и отдыхаете, а полоска исчезнет сама через несколько месяцев после рождения ребенка.
Чем опасно маловодие?
При умеренном маловодии женщина может чувствовать себя нормально и ни чувствовать никаких отклонений. Умеренное маловодие может быть вариантом нормы и не требует особого лечения.
При выраженном маловодии, количество околоплодных вод резко уменьшается. Женщина может ощущать уменьшение двигательной активности ребенка, его движения сопровождаются болезненностью.
При тесном сопрокосновении кожи ребнка и плодными оболочками могут развиваться спайки, перетяжки, которые могут опутывать пальцы рук, конечности ребенка и в последствии явится причиной развития аномалий.
«Теснота» при маловодии в полости матки может нарушать развитие скелета и приводить к его деформации.
Маловодие может приводить к выкидышам и преждевременным родам, к аномалиям родовой деятельности.
Маловодие как симптом
Как уже говорилось, патологическое маловодие не является самостоятельным заболеванием, а ассоциируется с серьёзными изменениями. Оно может свидетельствовать о:
- хромосомных поломках;
- задержке внутриутробного развития;
- врождённых пороках (нарушение развития почек в виде поликистоза, недоразвития почек или полного их отсутствия, сужения или отсутствия уретры, перекрытия просвета мочеточников);
- нарушении развития плаценты.
Встречается также идиопатическое маловодие при беременности – низкое количество жидкости по непонятным причинам. Оно не влияет на беременность и здоровье плода, выражено слабо, самостоятельно проходит до завершения беременности или же сохраняется до родоразрешения.
Необходимо знать, что маловодие не может вызвать генетических нарушений или пороков строения внутренних органов. Наоборот, хромосомные изменения или дефекты развития провоцируют появление маловодия. Поэтому, если в диагнозе маловодие звучит рядом с генетическими изменениями или «уродствами», имеется в виду их одновременное наличие.
К развитию маловодия способны привести:
- инфекции у матери (в 40% вызывают маловодие);
- переношенная беременность (организм матери не вырабатывает амниотическую жидкость дольше необходимого срока, и количество её в организме после 9 месяцев истощаются);
- гипертоническая болезнь;
- сахарный диабет;
- многоплодная беременность.
При многоплодной беременности иногда происходит формирование дополнительных сосудов в плаценте, кровь перераспределяется в пользу одного из двух плодов. Он поглощает больше жидкости, соответственно, выделяет больше мочи. У второго плода развивается гипоксия, он отстаёт в развитии, образуется маловодие.
Маловодие при беременности причины может иметь ятрогенные. Образование околоплодной жидкости нарушается в результате приема некоторых препаратов, чаще всего ингибиторов ангиотензин-превращающего фермента. Названия лекарств: каптоприл, эналаприл, рамиприл и другие средства с похожими названиями. Они противопоказаны в период гестации. Но не все женщины внимательно читают инструкцию. Врач же не отменяет эти препараты, так как не знает, что пациентка их принимает.
Количество вод значительно уменьшается в результате курения. Далеко не все женщины находят в себе достаточно силы воли, чтобы отказаться от никотина на этот период. Не у каждой курящей будущей мамы развивается умеренное маловодие при беременности. Но риск значительно повышается. В среднем объем амниотической жидкости у курящей женщины меньше, чем у той, что ведёт здоровый образ жизни.
Диагностика
Многоводие подозревают при осмотре по показателям, описанным выше. Обязательно расскажите доктору обо всех беспокоящих вас симптомах. Чтобы подтвердить многоводие, делают ультразвуковую диагностику. Считают индекс амниотической жидкости. Это золотой стандарт для диагностики рассматриваемой патологии. Данные этого индекса меряют каждый день.
Другие диагностические методы:
- мазок из влагалища на определение микрофлоры
- анализ крови на сахар для поиска возможного сахарного диабета
- клинические анализы крови и мочи
- ПЦР на торч-инфекции
- анализ крови на антибела при отрицательном резусе у беременной
- допплерометрия (контроль состояния малыша)
- кардиотокография
При лечении больной в специализированном медучреждении каждый день ей меряют окружность живота, слушают биение сердца плода и смотрят его положение.
Роды при многоводии и маловодии
Так как околоплодные воды играют важную роль во время родов, то их количество также может отразиться на течении родовой деятельности и схватках.
В норме при доношенном сроке беременности плодный пузырь под давлением околоплодных вод и воздействием гормона окситоцина разрывается, воды начинают подтекать, и начинаются первые родовые схватки, которые со временем усиливаются и учащаются. Схватки заканчиваются потугами и непосредственно рождением малыша.
Но при маловодии наблюдается недостаток передних вод, из-за чего оболочка плодного пузыря может натягиваться на головку ребенка, образуя, так называемый «плоский плодный пузырь». Такой пузырь не в состоянии сам разорваться, из-за чего схватки могут ослабнуть.
В подобных случаях акушер проводит амниотомию (прокол плодного пузыря), чтобы стимулировать родовую деятельность. Если это не помогает, проводится стимуляция схваток, в частности, окситоцином.
При многоводии наблюдается обратная картина: под давлением большого количество околоплодных вод плодный пузырь резко разрывается (иногда раньше положенного акушерского срока), и воды в большом количестве и быстро начинают вытекать.
В данной ситуации под действием большого напора жидкости из плодного пузыря может выпасть пуповина, ручки или ножки плода, что нередко травмирует плод и осложняет роды.
Чтобы такого не произошло, акушер также вправе настаивать на амниотомии, при которой получится аккуратно проколоть пузырь и медленно слить часть околоплодных вод, не допуская их резкого и быстрого излития.
Как бы ни складывалась ваша беременность, волноваться в любом случае не стоит. Все, что от вас требуется – это своевременное обращение к врачу акушеру-гинекологу, прохождение всех назначенных анализов и обследований, согласие на вынужденную госпитализацию и самообладание. Все обязательно будет хорошо!