3 триместр беременности
Содержание:
- Диагностируемые нарушения
- Что делать после удаления зуба беременным?
- Размер головы плода
- Анализы и обследования
- Причины
- Что показывает УЗИ-скрининг
- Основные правила
- Что не желательно в третьем триместре
- Как правильно посчитать?
- Что нужно знать в третьем триместре беременности?
- Тревожные симптомы во время беременности
Диагностируемые нарушения
Обследование на этом сроке позволяет обнаружить следующие нарушения:
- Многоводие – повышение количества амниотической жидкости вокруг плода. Может вызвать осложнения, такие как инфицирование плода и гипоксия, гестоз, отслоение плаценты, раннее отхождение вод и ослабленный родовой процесс. Говорит о нарушении кровоснабжения в плаценте;
- Маловодие – количество амниотической жидкости в плаценте снижено. Способно вызвать внутриутробные пороки, искривление костей и позвоночника. На позднем сроке беременности затрудняет работу плаценты. Может говорить об отсутствии у плода почек;
- Укороченная шейка матки. Когда длина шейки матки менее 3 см, может развиться истмико-цервикальная недостаточность и повысится вероятность преждевременных родов;
- Гидроцефалия – накопление цереброспинальной жидкости в полости черепной коробки;
- Тахикардия – повышенная частота сердцебиения;
- Брадикардия – пониженная частота сердцебиения;
- Патологии плацентарных сосудов, раннее старение или отслоение плаценты;
- Кистозные образования;
- Новообразования (опухоли), которые могут возникнуть на внешней части черепа.
Что делать после удаления зуба беременным?
Первые 2-3 часа после операции категорически запрещается:
- есть любые продукты – можно только пить прохладную фильтрованную воду;
- принимать водные процедуры – особенно это касается горячей ванны или душа;
- напрягать мышцы физически, включая поднятие тяжестей или долгую ходьбу;
- прикасаться к лунке языком, пальцами и другими посторонними предметами;
- если наложены швы – долго разговаривать, чтобы не повредить десну;
- полоскать рот любыми составами, нарушая процесс заживления.
Чтобы снизить отек лица, лучше делать прохладные компрессы, но не чаще 3 раз за день. Тампон, установленный врачом, следует выплюнуть через 15-20 минут после выхода из кабинета – он является источником дополнительной инфекции. Чтобы снизить кровотечение, советуют закладывать стерильные кусочки ваты, не прижимая их к десне.
Полоскать рот антисептиками не советуют – для этого лучше сделать некрепкий отвар ромашки или календулы. При индивидуальной непереносимости – посоветоваться со стоматологом, чтобы он назначил специальное обеззараживающее и заживляющее средство.
Отвар ромашки
Размер головы плода
| Неделя беременности | Лобно-затылочный размер, мм | Бипариетальный размер, мм |
| 28 | 91±8 | 73±6 |
| 29 | 94±8 | 76±6 |
| 30 | 97±8 | 78±7 |
| 31 | 101±8 | 80±7 |
| 32 | 104±9 | 82±7 |
| 33 | 107±9 | 84±7 |
| 34 | 110±9 | 86±7 |
| 35 | 112±9 | 88±7 |
| 36 | 114±10 | 90±7 |
| 37 | 116±10 | 92±6,5 |
| 38 | 118±10 | 94±7 |
| 39 | 119±10 | 95±7 |
| 40 | 120±10 | 96±7 |
Увеличенная голова плода зачастую свидетельствует о гидроцефалии. Современная медицина при условии своевременной диагностики способна это вылечить. После рождения ребенка патологическая жидкость из черепной коробки удаляется посредством пункции, что дает быстрый эффект.
В редких случаях причина превышения нормы — новообразования головного мозга (кисты, опухоли).
Если зафиксирована маленькая голова у плода, волноваться стоит лишь в случае неоднократного и значительного отставания от нормы.
Появление двойного контура головы на УЗИ говорит об отеке его подкожной жировой клетчатки.
Анализы и обследования
В третьем триместре беременная посещает гинеколога 2 раза в месяц. На осмотре проводятся все необходимые замеры (окружности живота, высоты стояния дна матки), проверяется прибавка в весе и измеряется артериальное давление, а также выслушивается сердцебиение плода. Также гинеколог может провести влагалищное исследование. Анализы, которые сдаёт беременная, помогают врачу определить, нормально ли протекает беременность или есть патологии. К каждому приёму нужно сдавать общий анализ мочи и иногда – общий анализ крови. На 30 неделе гинеколог назначает кардиотокографию, чтобы оценить состояние плода. Также для этого можно провести доплерометрию, которая покажет качество кровотока в системе «мать-плод». На 30-34 неделе проводится третье УЗИ, на котором будет видно, как развивается малыш, в каком состоянии находится плацента и сколько вод в плодном пузыре.
Причины
Причины возникновения гестоза до сих пор точно не известны, поэтому данное состояние является болезнью теорий. Гестоз обуславливается недостаточностью процессов приспособления организма женщины к новым условиям жизни в период гестации и невозможностью полноценно обеспечить потребности растущего плода. К предрасполагающим факторам возникновения данного осложнения относятся:
- возраст женщины (моложе 18 и старше 30);
- многоплодие;
- первая беременность;
- наследственность;
- гестоз в прошлые беременности;
- хронические соматические заболевания (гипертоническая болезнь, избыточный вес, гормональная патология, сахарный диабет).
Фетоплацентарная недостаточность чаще всего обусловлена развитием гестоза, но может развиться и при наличии следующих факторов:
- возраст матери (младше 18 и старше 30);
- неблагоприятные жилищные условия;
- неполноценное питание;
- вредные привычки и производственные вредности;
- стресс, эмоциональная неустойчивость;
- осложнения настоящей беременности (мало- и многоводие, гестоз, перенашивание, резус-конфликт, угроза прерывания и преждевременных родов);
- хроническая соматическая патология (сердечно-сосудистые заболевания, патология почек и эндокринных желез, хронические и острые инфекции, патология крови);
- многоплодная беременность;
- аномалии развития матки, бесплодие, истмико-цервикальная недостаточность в анамнезе и др.
Преждевременная отслойка плаценты также является мультифакторным осложнением, а риск ее возникновения возрастает на фоне следующих состояний:
- гестоз;
- резус-конфликтная беременность;
- антифосфолипидный синдром;
- эндокринная патология;
- короткая пуповина;
- «перехаживание»;
- механическая травма живота;
- аллергия на некоторые растворы для внутривенных инфузий;
- заболевания свертывающей системы крови;
- миоматозные узлы и прикрепление в их области плаценты;
- многоплодие и пр.
Что показывает УЗИ-скрининг
Сканирование посредством ультразвука — это высокоинформативный, неинвазивный и безопасный способ получения данных о здоровье будущей матери и плода. Метод основан на анализе различий отражения ультразвуковых волн от структур неодинаковой плотности.
Цель УЗ-обследования — оценка состояния женщины и ее будущего ребенка, а также выявление возможных отклонений от нормы для принятия необходимых мер (УЗИ на патологию плода).
Ультразвуковая диагностика позволяет подтвердить факт беременности, получить данные о формировании плода, строении матки и придатков, а также о состоянии плаценты, пуповины, околоплодных вод. От результатов УЗИ во многом зависит тактика ведения беременности и подготовки к родам, а также выбор способа родоразрешения.
После подтверждения факта беременности все последующие УЗИ проводятся по графику, составленному лечащим врачом-гинекологом.
Поводом для внепланового УЗИ на ранних сроках беременности могут стать следующие причины:
- несоответствие размеров матки нормам для текущего срока беременности;
- наличие у женщины кровянистых выделений (единичных или частых);
- боли и неприятные ощущения внизу живота;
- подозрение на «замершую» беременность, внематочную беременность и иные патологии ранней беременности;
- возраст одного или обоих будущих родителей, превышающий 35 лет.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Основные правила
Цель рационального питания во втором триместре — снабжение организма строительным материалом, а так как для дальнейшего нормального роста плода и развития его органов требуется больше питательных веществ, то суточная калорийность пищи должна возрасти на 300 Ккал.
Кроме того, будущему ребенку требуется больше витаминов и минералов, следовательно, их потребление матерью должно возрасти по сравнению с первыми 14 неделями.
Во втором триместре активно развивается мозг, для которого необходимы магний, йод, фосфор. Продолжает формироваться костный скелет, значит нужно больше витамина Д.
Энергетическая ценность суточного рациона во втором триместре беременности составляет 2400-2800ккал (среднестатистической женщине достаточно 2500).
Возрастает потребность материнского организма в белке, до 2гр на кг веса. Содержание белков должно составлять 120–140 гр, из них 60% животного происхождения, возрастает и содержание жиров до 85 гр, причем 80% должно быть растительного происхождения. А вот количество углеводов снижается до 300 гр (верхняя граница).
Режим питания
Питание во втором триместре должно быть дробным, до 5–6 раз в сутки. Растущая матка сдавливает и желудок, и кишечник, а переедание или даже употребление объема пищи, равного «небеременному», вызывает изжогу и нарушает моторику кишечника, что ведет к запорам.
Кроме того, частые и необильные приемы пищи способствуют лучшему всасыванию питательных веществ. Последний прием еды должен быть не позднее 2 часов до сна.
Кулинарная обработка
Все блюда должны быть приготовленными на пару или запеченными, но без корочки. Допускается варка продуктов и тушение. Такая кулинарная обработка позволяет сохранить витамины, которые во втором триместре очень необходимы матери и малышу.
Кроме того, жареные блюда увеличивают нагрузку на печень и желчный пузырь, которые и без того работают в двойном режиме.
Соль и жидкость
Второй триместр беременности – период, в котором нередко возникает гестоз второй половины. Поэтому стоит отказаться от соленых продуктов и ограничить потребление соли до 6 гр, максимум 10 гр в сутки. Соль задерживает жидкость в организме, что приводит к отекам.
То же самое касается и жидкости. Употребление жидкости, включая супы, должно быть не более 1 литра в день. Обильное питье увеличивает нагрузку на почки, а они уже функционируют в усиленном режиме.
Алкоголь
О вреде алкоголя известно всем, особенно во время беременности. Во втором триместре активно развивается головной мозг, сердечно-сосудистая и другие важные системы, поэтому прием алкоголя даже в небольших количествах чреват рождением ребенка-инвалида. Пиво «нагружает» почки, а вино не только аллергенно, но и повышает артериальное давление.
Распределение продуктов
Белковую пищу (мясо и рыбу) желательно употреблять в первую половину дня, а молочно-кислые продукты и клетчатку во вторую. Белковая пища дольше задерживается в пищеварительном тракте, поэтому ей надо отдавать то время суток, в которое кишечник активно перистальтирует.
Витамины во втором триместре
Второй триместр беременности часто сопровождается железодефицитной анемией, поэтому потребность в железе и витамине С, который помогает лучшему усвоению железа возрастает. Необходимо отдавать предпочтение продуктам, богатыми железом и аскорбиновой кислотой.
То же самое касается и кальция
Во втором триместре активно формируется костный скелет плода, и если женщина не хочет потерять пару зубов, ей стоит обратить внимание на кисломолочные продукты
Йод способствует развитию щитовидной железы у плода и участвует в формировании нервной системы,
Калий предупреждает прерывание беременности и улучшает работу сердечно-сосудистой системы,
Натрий предупреждает развитие отеков.
Однако, с подбором микроэлементов нужно быть осторожными, поскольку их переизбыток в организме также не желателен. Поэтому в этот вопросе лучше довериться своему врачу.
Необходимые витамины:
- Витамин С способствует лучшему усвоению кальция и железа, необходимых для костей плода и предупреждающих развитие анемии, а также стимулирует иммунитет.
- Витамин А отвечает за генетический набор, развитие сетчатки у плода.
- Витамин Е предупреждает прерывание беременности.
- Витамин Д необходим для развития скелета.
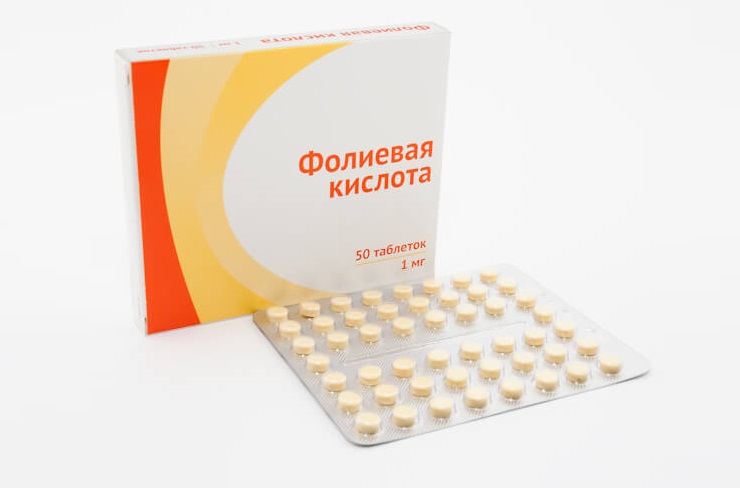
- Фолиевая кислота, а также магний и фосфор влияют на становление нервной системы.
Что не желательно в третьем триместре
Из питания в третьем триместре беременности следует исключить продукты, которые перегружают желудок, кишечник и печень, возбуждающе действуют на центральную нервную систему, затрудняют эвакуацию каловых масс, способствуя запорам и усугубляя их.
Также следует отказаться от простых углеводов, которые легко усваиваются организмом и влекут к патологической прибавке веса и увеличению веса плода, что может спровоцировать сложности в родах.
Дрожжевые продукты также не желательны, поскольку провоцируют кандидозный кольпит.
Не следует употреблять те продукты, которые способствуют газообразованию или потенциально аллергичны.
В список нежелательных продуктов входят:
- хлеб, особенно свежий или пшеничный, любая выпечка, торты, пирожные;
- рафинированный сахар, мед, варенье, конфеты, шоколад;
- крепкий чай и кофе, какао, квас, сладкие газированные напитки, сладкие компоты;
- все виды консервов, полуфабрикаты и готовая еда «с лотка»;
- соленья, маринады, уксус, горчица, перец, хрен, пряности;
- копчености, соленая рыба, солонина;
- крепкие (содержат экстрактивные вещества) мясные, рыбные игрибные бульоны;
- грибы, независимо от способа их приготовления;
- яйца, особенно желток;
- рисовая и манная каши;
- жирная рыба и жирные сорта мяса и птицы;
- животные жиры (говяжий или бараний жир, сало);
- жирная сметана, творог, кефир и мягкие непастеризованные сыры;
- цитрусовые, клубника, креветки, малина (аллергенные продукты);
- бобовые;
- колбасы, сосиски, сардельки.
Как правильно посчитать?
Вроде бы все просто: стоит лишь поделить 42 недели беременности на 3 и получится 14 недель на каждую декаду. Можно даже упростить расчет: 9 месяцев разделить на 3 получается, что 3 триместр беременности начинается с 7 месяца. Но вот на какой конкретный день выпадет начало этого периода, определить достаточно сложно.
Дело в том, что гинекологи считают срок беременности не в месяцах, а в неделях. При таком способе подсчета в месяце ровно 4 недели, что составляет 28 дней. Поэтому акушерский и календарный сроки беременности всегда будут расходиться. При календарном способе расчета третий триместр начинается с 29 недели, а при акушерском – с 27.
Разделение на триместры весьма условно и практически не используются для определения срока беременности. Специалисты выделяют эти три периода при описании развития плода. В первой декаде у малыша формируются основные органы и жизненно важные системы. В этот период женщина проходит первое скрининг-исследование на предмет возможных отклонений у плода.
Во второй декаде кроха растет и развивается в животике у мамы, его органы становятся более совершенными. Малыш начинает шевелиться – сначала потихоньку, но в процессе роста эти ощущения могут стать довольно болезненными. В 21-23 недели будущая мама проходит второй скриниг-тест. В большинстве случаев врач, проводящий это исследование, может определить пол ребенка.
Третий триместр уже не позволяет маме вести такую же активную жизнь, как была у нее до беременности, да и мысли заняты совсем другим. Поэтому в 30 недель женщина уходит в декретный отпуск, чтобы вплотную заняться здоровьем: своим и малыша, а также подготовкой к родам. На последнем УЗИ в 31-33 недели можно отчетливо увидеть личико крохи, а современные технологии позволяют распечатать его первое фото.
Что нужно знать в третьем триместре беременности?
Как видим, III триместр сопряжен не только с приятными волнениями в ожидании встречи с ребенком, но и с высоким риском осложнений. Поэтому в это время будущая мама должна беречь себя, максимально внимательно относиться к состоянию здоровья.
Питайтесь часто маленькими порциями.
Это поможет избежать одышки. Предпочтение отдавайте фруктам и овощам, белковой пище. Избегайте фастфуда, жирных, острых, сладких блюд.
Принимайте специализированные витаминно-минеральные комплексы для будущих мам.
Они позволят организму получать в достаточном количестве витамины и минералы, потребность в которых увеличивается во время вынашивания ребенка в несколько раз. Например, хорошо зарекомендовал себя комплекс Прегнотон Мама (подробнее о продукте можно узнать здесь). Он содержит необходимые женщине и ребенку полезные вещества. Так, липосомное железо, которое легко усваивается организмом, уменьшает вероятность преждевременных родов и развития послеродовых материнских инфекций. Омега-3 нужна для роста плода, формирования иммунитета, развития мозга. Фолиевая кислота на 50–70 % снижает риск развития осложнений, в том числе преэклампсии. Магний, биотин и селен помогают будущей маме справиться с тревожностью и нервозностью.
Часто гуляйте, для прогулки выбирайте места вдали от дорог.
Умеренная активность во время прогулки на свежем воздухе усиливает кровоток, что способствует активному кровоснабжению плода.
Выполняйте специальные упражнения.
Они помогут избавиться от тяжести в ногах, боли в пояснице. Комплекс упражнений нужно подбирать вместе с врачом с учетом состояния здоровья женщины. Нельзя делать упражнения, которые предполагают поднятие тяжестей, прыжки, толчки или другие резкие движения.
Носите бандаж.
Он обеспечит поддержку животу и сделает ваши движения свободнее.
Исключите перегрев.
До родов придется отказаться от посещения бани и сауны.
Кроме того, не забывайте регулярно наблюдаться у врача. После 28 недель женщина должна посещать гинеколога раз в две недели (при нормальном протекании беременности), а с 36 недель – еженедельно.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.