Липоматоз
Содержание:
- После выписки
- Патогенез (что происходит?) во время Липоматоза:
- Патогенез
- Стадии развития патологии
- Лечение средствами нетрадиционной медицины
- Лечение
- Липоматоз поджелудочной железы – причины
- Диета во время и после лечения
- Осложнения
- Источники
- Симптомы Липоматоза болезненного:
- Методы диагностики
- «Кризисная» опухоль
- Лечение панкреатита
- Патогенез (что происходит?) во время Липоматоза болезненного:
- Симптомы
- Симптомы Липоматоза болезненного:
- Симптоматика заболевания
- 4.Лечение
- 3.Симптоматика, диагностика
- Как проходит удаление липомы лазером
- Традиционное лечение липоматоза
После выписки
После операции Уиппла и связанных с ней изменений в организме, многие пациенты теряют вес. В большинстве случаях требуется около 1,5 месяца, чтобы пищеварительная система приспособилась к новому строению, возобновила нормальное функционирование. Поэтому принимать пищу стоит небольшими порциями и перекусывать между трапезами. Можно обратиться к клиническому диетологу за консультацией.
После резекции поджелудочной железы, особенно в случаях, когда селезенка также была вырезана, проводится прививка для предотвращения инфекций. Некоторым пациентам необходимо принимать инсулин, энзимы, что поможет пополнить их недостаток в организме.
Если температура тела свыше 38 градусов, стоит обратиться в отделение, посоветоваться с дежурным врачом. При необходимости нужно обратиться в приемный покой для проведения дальнейшего обследования.
Патогенез (что происходит?) во время Липоматоза:
По распространению липоматоз может быть общим и местным (регионарным), по характеру процесса — диффузным, узловатым и диффузно-узловатым.
Развитие липоматоза связывают с локализованным дефектом липолиза (разрушения жировых отложений). Дискутируется роль заболеваний печени, поджелудочной железы, гипофункции щитовидной железы и гипофиза. Часто липоматоз развивается на фоне алкоголизма, диабета, злокачественных опухолей верхних дыхательных путей. Описываются семейные случаи с аутосомно-доминантным наследованием липоматоза. Липоматоз чаще развивается у мужчин. Основные симптомы развиваются медленно. В одних случаях с самого начала наблюдается формирование в подкожной клетчатке болезненных опухолей. В других — им предшествуют общая слабость, нарушения сна, памяти, головные боли и головокружения, неопределенные боли в разных частях тела. Могут наблюдаться ипохондрия, депрессивное состояние. Лишь в дальнейшем появляются опухоли. Липомы могут быть безболезненными, гистологически они соответствуют нормальной жировой ткани. Адипоциты липом проявляют большую устойчивость по отношению к липолитическим факторам, они не уменьшаются даже у исхудавших лиц. Описаны липомы, развивающиеся в пределах внутренних органов.
Патогенез
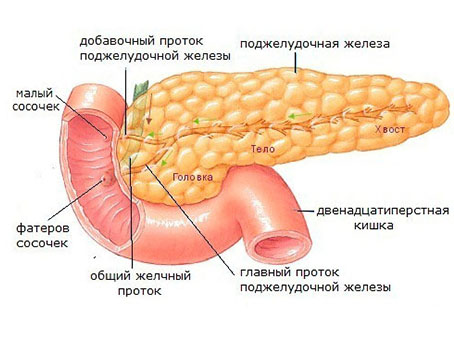
Жировая инфильтрация формируется на фоне ожирения, которое создает предпосылки для внутриклеточного накопления жиров (преимущественно триглицеридов) в клетках железы. Данный процесс вызывает гибель β-клеток (они являются эндокринной частью железы и продуцируют инсулин), которые замещаются адипоцитами (жировыми клетками). Постоянное влияние на β-клетки высокой концентрации свободных жирных кислот (липотоксичность) вызывает их секреторную дисфункцию: сначала умеренно повышается уровень глюкозы крови натощак, потом после пищевой нагрузки и, в конце концов — развивается сахарный диабет. А гипергликемия еще больше ухудшает функцию β-клеток, замыкая порочный круг.
гипергликемия
При гипергликемии из глюкозы образуются свободные радикалы кислорода, что запускает реакции свободнорадикального окисления белков и липидов. Усиление свободно радикального перекисного окисления липидов вызывает апоптоз клеток, в том числе и β-клеток и нарушение функции железы. При II и III стадии липоматоза значительно нарушается ее функция и запускается процесс аутолиза железы. В результате развивается воспаление паренхимы, некроз, неизменно приводящий к фиброзным изменениям и фибролипоматозу.
Стадии развития патологии
Липоматоз протекает в три стадии, которые характеризуются определёнными признаками:
- На первой стадии уровень атипичных клеток находится в пределах 30%. Жировая прослойка занимает небольшой участок органа, что характеризуется наличием лёгкой симптоматики. В некоторых случаях болезнь может протекать на данном этапе бессимптомно. В основном присутствуют лёгкие ощущения дискомфорта в области желудка.
- На второй стадии жировая прослойка увеличивается до 50%, т.е. поджелудочная железа наполовину занята атипичной тканью. Новообразования прорастают внутрь органа, что сопровождается болезненными ощущениями, усиливающимися во время приёма пищи или после еды. Серьёзных нарушений в деятельности органа на этой стадии не фиксируется.
- Третья стадия болезни отличается активным прогрессированием распространения жировой прослойки до 60-70%. Здесь наблюдаются выраженные симптомы патологии – болевые спазмы, понос или запор и приступы рвоты. Присутствуют серьёзные нарушения в работе органа.
Современные достижения медицины позволяют выявить заболевание на начальном этапе формирования, поэтому врачи советуют не откладывать визит в поликлинику при появлении первых подозрительных симптомов. Раннее начало лечения гарантирует выздоровление без появления осложнений.
Лечение средствами нетрадиционной медицины
Лечить народными средствами разрешается после консультации с лечащим врачом. Стоит совмещать способы с методами консервативной терапии. Лекарственные травы стимулируют естественную выработку ферментов поджелудочной железы, необходимых для нормализации пищеварительного процесса. Лечебные свойства трав выводят токсины из организма и улучшают работу желудка и кишечника.

В качестве настоев и отваров используют крапиву, тысячелистник, подорожник, зверобой, шиповник, валериану, бессмертник и календулу. Травы (1 ст.л.) заливают кипятком (500 мл) и ставят на водяную баню. Держать нужно 15 мин. После этого снять с огня и остудить. Пить перед едой по 100 мл 3 раза в день. Курс лечения составляет 21 день.
Лечение
Хотя жировая дистрофия не относится к числу чрезвычайно опасных заболеваний, ее прогрессирование становится причиной ухудшения работы поджелудочной железы и всего организма в целом. Поэтому нужно как можно раньше диагностировать и начать лечение липоматоза поджелудочной железы, которое может осуществляться:
 Отвары зверобоя и ромашки очень полезны при липоматозе поджелудочной железы
Отвары зверобоя и ромашки очень полезны при липоматозе поджелудочной железы
В тех случаях, когда вовремя не был обнаружен липоматоз поджелудочной железы 1 степени, а сопутствующие заболевания, вызвавшие его, не устранены, количество очагов перерождения и их площадь растут. Результатом этого становится значительное ухудшение качества работы железы, что приводит к:
- серьезным нарушениям пищеварения;
- изменению углеводного обмена;
- падению иммунитета.
Поэтому нужно регулярно проходить профилактические обследования и следить за изменением своего состояния, а при регулярных сбоях в работе пищеварительной системы стоит обратиться к врачу и найти причину их возникновения.
Липоматоз поджелудочной железы – причины
На сей день все еще не выявлен тот единый механизм, запускающий в организме патологические процессы. Однако специалисты выделили ряд факторов, под воздействием которых развивается липоматоз поджелудочной. Огромную роль при этом играет генетическая предрасположенность. По статистике, у лиц, родственники которых страдали дистрофией данного органа, заболевание выявляется в 1,5-2 раза чаще, чем у других.
Липоматоз поджелудочной железы имеет и другие причины развития:
- избыточный вес;
- злоупотребление алкоголем;
- скудный рацион,
- гипотериоз и прочие эндокринные патологии;
- гепатиты;
- курение;
- онкологическое поражение дыхательной системы;
- возраст старше 70-ти лет, когда в организме увеличивается вероятность перерождения тканей;
- проживание в экологически неблагоприятном регионе;
- нарушение метаболических процессов.
Диффузный липоматоз
При подобном типе патологии жировые новообразования образуются по всей площади поджелудочной железы. Они лишены четкой области локализации. При этом диффузный липоматоз поджелудочной железы бессимптомно продолжительное время может протекать, поэтому пациент и не догадывается о патологии. Чаще такое заболевание выявляется случайно: при диагностике других болезней пищеварительного тракта. Оно может медленно прогрессировать, потом ускориться, а после остановиться в развитии, и оставаться на этом уровне в течение всей жизни человека.
Узловатый липоматоз
Такое заболевание очень распространено. Как и диффузные изменения поджелудочной железы по типу липоматоза узловатые образования интенсивно поражают орган. Они находятся в капсулах. Узловатые образования плотные по структуре и болезненны. Такие капсулы носить могут множественный характер. Да и располагаются они в большинстве случаев симметрично.
Смешанный липоматоз
Второе его название – диффузно-узловой. Другими словами, подобная жировая дистрофия поджелудочной железы вобрала в себя черты и первого, второго типа нарушения. При таком липоматозе одновременно могут проявляться единичные узлы и крупные жировые «островки». В медицинской практике данный тип патологии диагностируется очень редко. Основная причина его развития – сбой в обмене веществ.
Диета во время и после лечения
В период терапевтических манипуляций и после пациенту требуется строго соблюдать диету. После удаления поджелудочной железы диетический рацион устанавливается на всю оставшуюся жизнь. Питание подбирается индивидуально для каждого пациента – зависит от степени поражения организма и общего самочувствия больного.
Рацион питания должен состоять из следующих продуктов:
- из мяса разрешается курицу, индейку, кролика и молодую баранину или телятину;
- фрукты и овощи, приготовленные на пару или в варёном виде;
- хлеб употреблять вчерашний и слегка подсушенный;
- кисломолочные продукты должны быть низкой жирности;
- каши готовят на воде;
- яйца разрешается употреблять только в варёном виде;
- растительное масло рекомендуется добавлять в каждое блюдо.
Все продукты готовятся на пару или варятся, можно запекать в духовке или на гриле. Потребление пищи нужно разбить до 6 приёмов в день. За раз можно кушать до 300 г пищи.
Осложнения
Первое место по распространенности среди осложнений стеатоза печени занимает цирроз – разрастание соединительной ткани, которая замещает нормальные клетки органа. При этом площадь «рабочих» зон уменьшается и печень не может адекватно выполнять свою работу, что может привести к:
-
накоплению жидкости в брюшной полости (асциту);
-
расширению вен пищевода (эзофагальный варикоз), которые склонны лопаться и кровоточить;
-
сонливости, спутанности сознания и нечленораздельной речи из-за поражения мозга необезвреженными печенью токсинами (печеночная энцефалопатия);
-
раку печени.
У больных стеатозом неалкогольного происхождения цирроз наблюдается у каждого пятого человека. При злоупотреблении алкоголем эта цифра еще выше.
Стеатоз поджелудочной — очень коварное заболевание. С одной стороны, оно не причиняет большинству людей сильного беспокойства, с другой — способно привести к развитию невероятно опасного заболевания – острого панкреатита. При этом может начаться панкреонекроз, т.е. отмирание тканей поджелудочной. Смертность при таком осложнении составляет 10-30%.
Источники
- Fatty Liver, Medscape. Updated: Apr 12, 2018, author: Emily Tommolino, MD http://emedicine.medscape.com/article/175472-overview
- Nonalcoholic fatty liver disease. Overview, Mayo Clinic — http://www.mayoclinic.org/diseases-conditions/nonalcoholic-fatty-liver-disease/home/ovc-20211638
- Fatty Liver By Steven K. Herrine , MD, Sidney Kimmel Medical College at Thomas Jefferson University, Merck Manual —http://www.merckmanuals.com/home/liver-and-gallbladder-disorders/manifestations-of-liver-disease/fatty-liver
- Pancreatic lipomatosis, Dr Ayla Al Kabbani and Dr Yuranga Weerakkody —https://radiopaedia.org/articles/pancreatic-lipomatosis
Симптомы Липоматоза болезненного:
Первыми симптомами часто являются нарастающая астения, слабость, боли в различных частях тела. Психические нарушения могут быть выражены в различной степени, чаще наблюдаются реактивные депрессивные состояния, снижение памяти, ипохондрия, иногда развивается деменция. Нередки невротические явления (головные боли, головокружения, парестезии), трофические нарушения (выпадение волос, ломкость ногтей, нарушение потоотделения и др.).
Основное клиническое проявление заболевания — патологические жировые отложения, по характеру которых различают узловую, диффузно локализованную и диффузно распространенную формы заболевания. Узловая форма проявляется образованием в подкожной клетчатке множественных жировых узлов, размер которых варьирует от 0,5 до 10 см. От липом они отличаются, помимо многочисленности, несколько большей плотностью, довольно четко отграничены от окружающей клетчатки и болезненны при пальпации. Степень болезненности — от незначительной до весьма выраженной. Локализация узлов различна (обычно они расположены несимметрично), никогда не поражаются кисти рук и стопы. Особенно часто узлы располагаются на предплечьях, плечах, бедрах, туловище, очень редко на лице. При длительном существовании они становятся более плоскими вследствие развития соединительной ткани и могут спаиваться с кожей и подлежащими тканями.
При диффузно локализованной форме имеются крупные участки отложения подкожного жира, отдаленные друг от друга бороздами, образующимися в областях с нормальной подкожной клетчаткой. Характерная локализация этих отложений — грудная стенка, живот, бедра, особенно по их внутренней поверхности. над коленными суставами. В некоторых случаях отложения жира, растягивая кожу, могут достигать больших размеров, образуя толстую складку, свисающую в виде фартука. Кожа над этими жировыми образованиями чаще не изменена, но постепенно может перерастягиваться и спаиваться с патологическими отложениями подкожного жира.
Диффузно распространенная форма характеризуется сочетанием общих симптомов болезненного липоматоза с ожирением, более выраженным в нижней половине тела. Встречаются и смешанные формы заболевания.
Методы диагностики
После того, как пациент обнаруживает у себя характерные симптомы патологии и обращается в поликлинику, процесс диагностики не составляет большого труда.
Обычно для постановки диагноза требуется всего две процедуры:
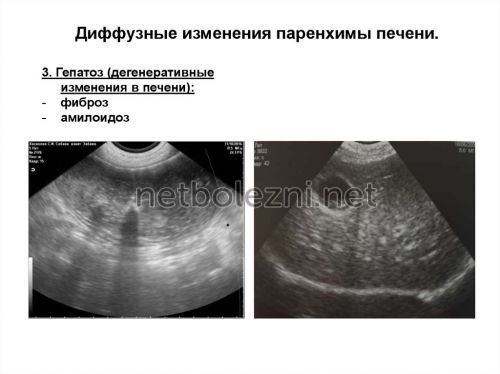
- ультразвуковое исследование, на котором визуализация органа обычно демонстрирует не измененную по форме и размеру поджелудочную железу, ткани которой имеют измененную (увеличенную) эхогенность.
- биопсия поджелудочной железы, которая проводится только после того, как УЗИ выявило отклонения, и которая подразумевает изучение тканей органа под микроскопом с целью обнаружения патологических жировых клеток.
Положительные заключения этих двух исследований помогают поставить диагноз со стопроцентной степенью вероятности. Для уточнения степени или вида патологии врач может назначить дополнительные функциональные обследования. Например, магнитно-резонансную томографию, компьютерную томографию.
| УЗИ поджелудочной железы |
 |
Также для того, чтобы оценить урон, наносимый больным органом системе пищеварения, врач может назначить лабораторные исследования:
- биохимическое исследование крови, по показателям которого можно судить о работе печени, почек, поджелудочной железы;
- анализ кала на содержание непереваренных жиров;
- клинический анализ крови для выявления воспалительных процессов.
Обычно диагностика не отнимает большого количества времени, поэтому врач может быстро назначить план лечения.
«Кризисная» опухоль
Феохромоцитома — опухоль из хромаффинных клеток, продуцирующая избыточное количество катехоламинов (адреналина, норадреналина и дофамина). Феохромоцитома может развиться из хромаффинной ткани мозгового вещества надпочечников (90%) и может быть вне надпочечниковой локализации. Заболевание встречается в любом возрасте. Основными симптомами болезни у подавляющего большинства больных являются артериальная гипертония, гиперметаболизм и гипергликемия.
Классической клинической картиной принято считать периодические подъемы АД, сопровождающиеся некоторыми вегетативными симптомами, напоминающими эффекты при введении адреналина или норадреналина. В начальном периоде болезни эти приступы, или кризы, возникают редко — 1 раз в несколько месяцев или даже лет. Со временем частота, продолжительность и тяжесть приступов обычно увеличиваются.
Начало криза довольно часто характеризуется появлением безотчетного страха, иногда ощущением зябкости, парестезиями, мраморностью или бледностью кожных покровов. Иногда, напротив, отмечаются выраженное покраснение кожи лица, блеск глаз, расширение зрачков, частые позывы на мочеиспускание. Криз может начинаться с парестезии, судорог, сужения сосудов конечностей.
Криз заканчивается так же внезапно и быстро, как и начинается. Артериальное давление возвращается к исходным величинам, бледность кожных покровов сменяется покраснением, иногда наблюдаются профузное потоотделение и избыточная секреция слюнных желез. После приступа длительное время сохраняются общая слабость, разбитость.
Диагноз феохромоцитомы устанавливают при обнаружении повышенных количеств катехоламинов или их метаболитов в суточной моче. Наиболее достоверным является анализ мочи, собранной в течение 3 часов после приступа. Точность методики достигает 95%. Такие исследования рекомендуется проводить несколько раз.
Обнаружение опухоли осуществляется, как правило, с помощью УЗИ, КТ и МРТ. Если диаметр новообразования более 10 мм, то чувствительность этих методов приближается к 100%
В установлении локализации феохромоцитомы важное значение имеет ультразвуковое исследование. Вместе с тем его эффективность в значительной степени зависит от опыта специалиста; более того, при опухолях вненадпочечниковой локализации метод малоинформативен
Лечение опухолей, продуцирующих катехоламины, только хирургическое. Вместе с тем оперативные вмешательства по поводу феохромоцитомы относятся к разряду очень сложных, прежде всего из-за высокой степени операционного риска, связанного с вероятностью тяжелых гемодинамических нарушений. В связи с этим особое значение имеет сотрудничество хирурга и анестезиолога и выбор наиболее рационального метода предоперационной подготовки и анестезиологического пособия
Во время предоперационной подготовки основное внимание должно быть обращено на профилактику и купирование гипертонических кризов. После выполнения хирургического вмешательства довольно часто назначают заместительную гормональную терапию — постоянный прием гормонов надпочечников.
Лечение панкреатита
Лечение острой формы заболевания
- Специальная диета. Прием пищи обычно прерывается на срок до 48 часов, чтобы обеспечить отдых поджелудочной железы и ее восстановление. Обеспечивается энтеральное питание в виде пищевых добавок через назоэнтеральный зонд. Такой подход позволяет исключить стимуляцию поджелудочной железы. Как только симптомы уменьшатся, можно переходить на пероральный прием пищи.
- Внутривенная гидратация. Поддерживает водный баланс организма и увеличивает венозный возврата к сердцу. Это необходимо, т. к. во время панкреатита может произойти уменьшение количества циркулирующей крови.
- Медикаментозное лечение панкреатита включает обезболивающие и противовоспалительные препараты. Чаще всего назначают «Дипирон» или «Ибупрофен» для облегчения боли в верхней области живота.
Терапия при хроническом панкреатите
- Препараты панкреатических ферментов. Восстанавливают процессы пищеварения и поглощения пищи, устраняют диарею и исключают потерю веса.
- Диетотерапия. Диетолог составляет план питания, адаптированный к потребностям человека. Нужно соблюдать диету с низким содержанием жиров. Продукты должны легко усваиваться, чтобы исключить ухудшения симптомов, которые обычно возникают. При необходимости назначаются минеральные и витаминные добавки.
Патогенез (что происходит?) во время Липоматоза болезненного:
Характерно строение жировиков: они могут быть различными по величине, форме и консистенции, но от обычных липом отличаются обилием сосудов с выраженной периваскулярной лимфоидной инфильтрацией и развитием соединительной ткани (ангиофибролипомы). Другая особенность — изменения большинства эндокринных желез (склероз, атрофия, кистозное перерождение), но наиболее выраженные — в гипофизе, щитовидной железе, надпочечниках. Поражения других органов и тканей (например, остеопороз, дистрофические изменения симпатических узлов и др.) менее характерны и являются, по-видимому, вторичными.
Симптомы
Клинически липоматоз железы может протекать бессимптомно или иметь ярко выраженную картину. При незначительном накоплении жира в клетках железы клинические симптомы отсутствуют и заболевание обнаруживают случайно при инструментальном обследовании (УЗИ, МРТ). Лишь иногда выявляют симптом Тужилина — появление красных небольших пятнышек (сосудистые аневризмы), которые не исчезают при надавливании. Они располагаются на животе и верхней половине туловища, однако данный симптом не специфичен для этого заболевания.
При выраженной жировой инфильтрации появляются признаки внешнесекреторной недостаточности: понос, стеаторея (наличие избыточного количества нейтрального жира в кале), гиповитаминозы. Также у больного появляется тошнота, вздутие живота, боли или дискомфорт в левом подреберье. Нарушение эндокринной функции железы проявляется в нарушении углеводного обмена (гипергликемия натощак, инсулинорезистентность, нарушение толерантности к глюкозе). Поскольку нарушение функции поджелудочной железы всегда влечет нарушение функции желчевыводящей системы, у больного появляются горечь во рту и боли в правом подреберье. Если говорить о стеатопанкреатите, то чаще появляется умеренно выраженным болевым и диспепсическим синдромом (отрыжка, тошнота, склонность к частым рвотам, вздутие живота, отвращение к жирной пище).
Симптомы Липоматоза болезненного:
Первыми симптомами часто являются нарастающая астения, слабость, боли в различных частях тела. Психические нарушения могут быть выражены в различной степени, чаще наблюдаются реактивные депрессивные состояния, снижение памяти, ипохондрия, иногда развивается деменция. Нередки невротические явления (головные боли, головокружения, парестезии), трофические нарушения (выпадение волос, ломкость ногтей, нарушение потоотделения и др.).
Основное клиническое проявление заболевания — патологические жировые отложения, по характеру которых различают узловую, диффузно локализованную и диффузно распространенную формы заболевания. Узловая форма проявляется образованием в подкожной клетчатке множественных жировых узлов, размер которых варьирует от 0,5 до 10 см. От липом они отличаются, помимо многочисленности, несколько большей плотностью, довольно четко отграничены от окружающей клетчатки и болезненны при пальпации. Степень болезненности — от незначительной до весьма выраженной. Локализация узлов различна (обычно они расположены несимметрично), никогда не поражаются кисти рук и стопы. Особенно часто узлы располагаются на предплечьях, плечах, бедрах, туловище, очень редко на лице. При длительном существовании они становятся более плоскими вследствие развития соединительной ткани и могут спаиваться с кожей и подлежащими тканями.
При диффузно локализованной форме имеются крупные участки отложения подкожного жира, отдаленные друг от друга бороздами, образующимися в областях с нормальной подкожной клетчаткой. Характерная локализация этих отложений — грудная стенка, живот, бедра, особенно по их внутренней поверхности. над коленными суставами. В некоторых случаях отложения жира, растягивая кожу, могут достигать больших размеров, образуя толстую складку, свисающую в виде фартука. Кожа над этими жировыми образованиями чаще не изменена, но постепенно может перерастягиваться и спаиваться с патологическими отложениями подкожного жира.
Диффузно распространенная форма характеризуется сочетанием общих симптомов болезненного липоматоза с ожирением, более выраженным в нижней половине тела. Встречаются и смешанные формы заболевания.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
4.Лечение
Терапия панкреонекроза требует стационарных условий, – тем более, что во многих случаях пациенты госпитализируются в неотложном порядке с приступом острого панкреатита и синдромом «острого живота». Далее все зависит от причин и динамики процесса, степени поражения и локализации. В некоторых случаях для купирования острой симптоматики достаточно медикаментозного блокирования саморазрушительной активности поджелудочной железы, однако чаще (особенно в экстренных случаях) ситуация развивается по реанимационному протоколу и требует вмешательства комплексной хирургической бригады. Прогноз, как показано выше, не всегда благоприятен: некоторые варианты панкреонекроза фатальны или, по крайней мере, смертельно опасны. В случае преодоления критической фазы необходимо длительное лечение с рядом жестких ограничений, касающихся, прежде всего, диеты.
3.Симптоматика, диагностика
Клиническая картина в каждом конкретном случае зависит от ряда факторов. Так, существенное значение имеют тип течения и темпы прогрессирования, наличие сопутствующих заболеваний, преимущественная локализация некротического процесса (диффузно по всей железе, с преобладанием поражения хвоста или головки ПЖЖ). Выделить универсальный, типичный симптомокомплекс достаточно проблематично, однако чаще всего присутствуют следующие симптомы (по крайней мере, какая-либо их часть или комбинация):
- выраженная, нередко опоясывающая или иррадиирующая в иные участки боль в подреберье слева (характерная локализация легко приводит к неверной самодиагностике: многие больные долго пребывают в уверенности, что у них болит сердце);
- тошнота, частая и обильная мучительная рвота;
- изменения цвета кожных покровов – покраснение либо, наоборот, бледность, необычные высыпания на коже;
- вздутие живота;
- интенсивная резкая боль даже при легком прикосновении к животу;
- субфебрильная или фебрильная температура.
Существует также ряд дополнительных объективных симптомов, позволяющих опытному гастроэнтерологу предположить панкреонекроз уже при первичном клиническом осмотре.
Решающими диагностическими аргументами в пользу панкреонекроза становятся результаты томографических методов визуализации, эндоскопии (диагностической лапароскопии), лабораторных биохимических анализов.
Как проходит удаление липомы лазером
Иссечение жировиков лазерным методом проводит обычно хирург общего профиля. Также проводить процедуру может хирург-онколог либо пластический хирург. Перед проведением манипуляции пациент в обязательном порядке сдает все необходимые анализы, проходит УЗИ. В некоторых случаях проводится биопсия образования, призванная определить его структуру. В том случае, если липома находится на волосистой части головы, необходимый участок обривают.
Проводится лазерное удаление жировиков под местным наркозом. В качестве анестетика используются уколы лидокаина. Сама процедура по удалению липомы длится от получаса до сорока минут, в зависимости от того, где именно расположено новообразование и какого оно размера.
Сначала врач лазерным лучом рассекает кожный покров над жировиком и разводит края разреза, чтобы обеспечить возможность более широкого доступа. Через этот разрез зажимом захватывается капсула жировика. Хирург подтягивает ее вверх и с помощью лазера вылущивает липому из окружающей ее ткани, а потом окончательно вычищает место расположения липомы. В том случае, если новообразование небольшого размера, ушивание раны не проводится — ее просто закрывают стерильной повязкой. Если же жировик был крупным, на рану накладывают косметический шов. Один из плюсов лазерной хирургии состоит в том, что луч аппарата способствует регенерации тканей, вследствие чего послеоперационный рубец не образуется.
В большинстве случаев пациент может возвращаться к нормальной жизни практически сразу после операции. В особенно сложных случаях может понадобиться несколько дней постельного режима.
После удаления жировика ткани опухоли рекомендуют отправить на гистологическое исследование, чтобы окончательно исключить наличие злокачественных клеток.
Традиционное лечение липоматоза
Терапевтический план включает в себя три подхода: лечебная диета, медикаментозное лечение и хирургическое вмешательство. Первые два метода традиционно применяются одновременно. Более того, специально подобранная диета должна соблюдаться всю жизнь после адаптации меню под свои личные вкусовые пристрастия. Даже после проведения хирургического вмешательства.
Медикаментозное лечение
Несмотря на развитие фармакологии, на сегодняшний день не существует препаратов, которые способствовали бы лечению липоматозу. Основная цель терапии – остановить разрастание жировой ткани и добиться регресса образования существующих жировиков.
Поэтому все препараты, которые врач назначает, служат методами симптоматического лечения, то есть, для облегчения состояния пациента.
Для уменьшения болевого синдрома используются любые обезболивающие препараты, такие как: