Первые симптомы вич у женщин и мужчин на ранних стадиях
Содержание:
- Виды отеков
- Симптомы опухолевой лимфаденопатии
- Когда необходимо обратиться к врачу
- Народные средства
- Диагностика
- Методы диагностики пахового лимфаденита
- Где расположены паховые лимфоузлы и когда они могут прощупываться?
- Основные направления лечения
- Виды воспаленных лимфоузлов
- Как лечить лимфоузлы?
- Лечение фурункула
- Лечение
- Симптоматическая терапия
- Последствия воспаленных лимфоузлов
- Профилактика
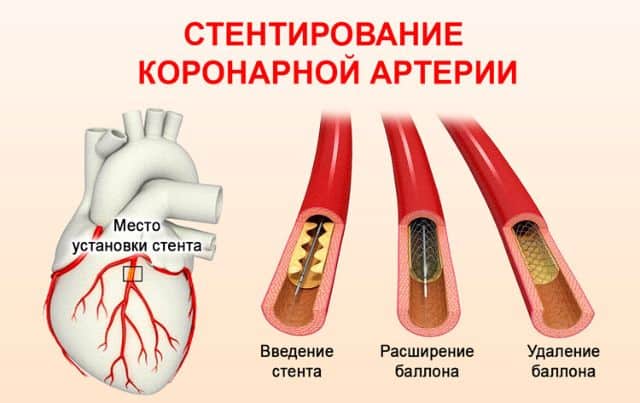
- Показания к тазовой лимфаденэктомии
- Методы лечения
- Лечение воспаления лимфоузлов в паху
- Диагностика патологии подмышечной области
- Как проявляется гидраденит?
- Симптомы воспалительных процессов
- Что нельзя делать?
- Зачем нужно удалять лимфоузлы
Виды отеков
В первые дни после операции отек руки отмечает почти каждая женщина: это нормальная реакция на хирургическое вмешательство. Обычно в течение месяца отек проходит. Если этого не произошло, то необходимо обратиться к врачу: стойкий отек может быть признаком развивающегося лимфостаза. По статистике, это происходит в 30-60% случаев.
В течение года после операции обычно возникает так называемый мягкий отек. Он обратим, если его лечить, и с помощью врачей можно добиться нормализации тока лимфы и внешнего вида руки. Если же пациентка не уделяет внимания своему состоянию, а особенно если она проходит лучевую терапию, мягкий отек может перейти в плотный, и справиться с ним будет гораздо сложнее.
Обратите внимание на то, что на ранних стадиях лимфостаза отеки не мучают постоянно. Они мягкие, увеличение объема руки не выглядит критичным, после отдыха отеки уменьшаются
По мере прогрессирования заболевания отеки делаются более плотными, их объем не уменьшается в течение дня. Если на ранней стадии кожу легко можно взять в складку, то на поздних стадиях складку сделать уже нельзя. Постепенно конечность теряет форму, могут начаться проблемы не только с оттоком лимфы, но и с кровообращением.
Симптомы опухолевой лимфаденопатии
Поскольку подмышечные лимфоузлы ближайшие к молочной железе, при наличии новообразования в железе высока вероятность появления и развития в них раковых клеток. Это происходит настолько часто, что в классификации рака молочной железы они не учитываются как метастазы — символ М, хотя формально это метастазирование.
С одной стороны, на раннем этапе рака подмышечный лимфатический коллектор защищает от дальнейшего распространения клеток по организму, но при формировании опухоли уже в самом узле он становится самостоятельным источником болезни.При раковом поражении в подмышке определяется от одного увеличенного лимфоузла до бугристого конгломерата спаянных между собой нескольких крупных узлов. Боли возникают при значительном увеличении опухоли и сдавлении ею нервных стволов, проходящих в подмышечной области.
Когда необходимо обратиться к врачу
Конечно, при возникновении усталости и некоторых других симптомов по отдельности не стоит сразу списывать это на появление онкологии. Необходимо сдать анализы для того, чтобы понять причину недомогания.
Перед сдачей анализов нужно подготовиться. Человек за сутки до всех процедур исключает алкоголь и табак. Желудок должен быть пустым. Время последнего приема пищи – не менее 12 ч. Запрещено пить чай, соки (натуральные и покупные), разжевывать жевательную резинку. Допускается только употребление воды.
Еще одно важное условие – перед процедурами нельзя волноваться. Иногда предотвратить абсолютно все факторы, провоцирующие стресс, сложно
Самой частой причиной беспокойства является ожидание плохого результата анализов.
Если человек принимает какие-либо препараты, об этом следует сообщить врачу.
Если диагноз все же подтвердился, то следующий, к кому направляется пациент – это врач-онколог. После осмотра назначается терапия, диета и прогнозы на выздоровление.
Народные средства
На ранней стадии заболевания для проведения терапии могут использоваться народные средства, снимающие воспаление:
- Компресс из спиртовой настойки эхинацеи. Приобретенную в аптеке настойку необходимо развести в соотношении 1:1 с теплой водой, пропитать полученной жидкостью марлевую повязку и наложить на пораженную область на несколько часов.
- Смешать мякоть запеченной в духовке луковицы с ложкой березового дегтя и использовать для компресса, который следует прикладывать на область увеличенных лимфоузлов.
- С целью устранения болевого синдрома, зуда и жжения при половых инфекциях, можно применять отвар ромашки, содовый раствор для подмываний и сидячих ванночек.
Важно не уповать на домашние средства и не заменять ими врачебные назначения. Увеличение лимфатических узлов — серьезный симптом, свидетельствующий о возможной опасной патологии
Именно поэтому при первых признаках лимфаденопатии, необходимо как можно скорее обратиться к доктору с целью установления диагноза и подбора эффективной терапии.
Дополнительную информацию о причинах увеличения лимфоузлов в паху у мужчин можно узнать из данного видео.
Источник
Диагностика
На начальном этапе мужчину осматривает уролог-андролог. Если боль в паху не связана с заболеваниями мочеполовой системы, пациента направляют к абдоминальному хирургу или травматологу-ортопеду. При ИППП требуется консультация венеролога. Для уточнения диагноза проводят следующие процедуры:
- Диафаноскопия. Выполняется в ходе объективного осмотра, помогает дифференцировать гидроцеле и увеличение мошонки другой этиологии (при неоплазиях, отеке мягких тканей, воспалении оболочек и придатка яичка, паховых грыжах). Из-за низкой информативности применяется в качестве ориентировочного исследования для выбора дальнейших диагностических мероприятий.
- Ультрасонография. С учетом предполагаемой локализации патологического очага мужчине может быть назначено УЗИ простаты (простатит, аденома предстательной железы), УЗИ мошонки (орхит, эпидидимит, перекрут яичка) или лимфоузлов (лимфаденопатия). Для выявления паховой грыжи производится УЗИ грыжевого выпячивания, для подтверждения ARS синдрома — сонография лонного сочленения, для диагностики МКБ — УЗИ почек и мочевого пузыря.
- Рентгенодиагностика. Информативна при грыжах, некоторых болезнях мочевыводящей системы. В зависимости от локализации очага назначают обзорную урографию, КТ почек либо ирригографию. При ортопедических патологиях может быть показана рентгенография таза или тазобедренного сустава.
- Биопсия лимфоузла. Рекомендована при лимфоаденопатии неясного генеза. Морфологическое исследование биоптата позволяет определить характер патологического процесса. Большое количество лимфоцитов указывает на воспаление. Обнаружение атипичных клеток свидетельствует о метастазировании злокачественного новообразования.
- Лабораторные анализы. Общий анализ крови выполняют для подтверждения воспаления, исключения лимфаденопатии при гемобластозе. Для определения возбудителей ЗППП производят ПЦР-диагностику, осуществляют РИФ или ИФА.
Консультация уролога
Методы диагностики пахового лимфаденита
Если произошло увеличение лимфоузла в паху у женщин, причины такого явления с высокой точностью можно определить только посредством лабораторных и инструментальных исследований. Их перечень определяется исходя из наличия дополнительной симптоматики.
Обязательными являются:
- Общеклинический анализ крови и мочи;
- Кровь на RW (при наличии признаков сифилиса);
- ПЦР-анализ при подозрении на вирусные и бактериальные мочеполовые инфекции;
- Биохимический анализ крови;
- Посев отделяемого на определение ИППП в питательной среде или для проведения анализа ПЦР или иммуноферментный анализ (ИФА).
Кроме того, проводят дополнительную проверку крови на ВИЧ, цитомегаловирус, вирус герпеса и папилломавирус.
УЗИ — надежный метод диагностики при подозрении на заболевания органов малого таза
При подозрении на воспалительные, не инфекционные и онкологические заболевания мочеполовой системы рекомендуется дополнительно с лабораторной диагностикой пройти:
- Ультразвуковое исследование органов малого таза;
- Компьютерную или магнитнорезонансную томографию;
- Рентгенографию органов малого таза.
При высокой вероятности болезни Ходжкина (рака лимфатической системы) будет предложено обследование содержимого пораженных узлов — биопися.
Где расположены паховые лимфоузлы и когда они могут прощупываться?
У здоровых людей можно прощупать лимфоузлы, которые расположены близко к поверхности кожи. Эти узлы находятся в паху и подмышками. В норме при надавливании они не вызывают болезненных ощущений, их диаметр не бывает больше 1-1,5 сантиметра, они не припаяны к ближайшим тканям, кожа над ними не изменяется. Если в паху прощупывается шарик, то есть большая вероятность увеличения лимфоузлов из-за инфекции.
Другие лимфатические узлы в норме прощупать нельзя, так как они расположены глубоко в грудной или брюшной полости, окружены костями и недоступны для пальпации. Паховые узлы может прощупать каждый человек. Это не будет считаться патологией, если размеры узла не больше горошины. Но когда при прощупывании возникают болезненные ощущения, при надавливании появляется резкая боль, или же на ощупь обнаруживается увеличение узла более 1,5 сантиметра, в организме проходит воспалительный процесс – лимфаденит.
Основные направления лечения
Лечение лимфостаза руки обычно включает ручной массаж пораженной конечности. Его выполняют специалисты для уменьшения отека тканей и улучшения оттока лимфы.
Также может быть назначен пневмомассаж, или лимфопресс. Это аппаратная процедура, в ходе которой на руку воздействует сжатый воздух. Пневмомассаж можно проходить только по показаниям и под контролем специалиста.
Также в рамках лечения отека руки после мастэктомии рекомендуется ношение компрессионного трикотажа. На руку делаются специальные рукава, которые дают более низкое давление в покое и более высокое – при движении, что способствует правильному току лимфы.
Виды воспаленных лимфоузлов
При появлении боли в лимфоузлах в паху у мужчин, врачи ставят диагноз «лимфаденит». Классифицируют его следующим образом. По характеру течения заболевания он подразделяется на:
- Острый. Болезнь проявляется резко.
- Хронический. Вследствие несвоевременного обращения к врачу перерастает в хроническую форму. Впоследствии любое ОРВИ вызывает воспаление узла.
- Рецидивирующий. После лечения болезнь возвращается вновь.
По своей этиологии он может быть:
- Неспецифическим. Появляется в результате повреждения кожных покровов и проникновения через них инфекций.
- Специфическим. Наблюдается в результате поражения организма туберкулезом, сифилисом, ВИЧ и другими заболеваниями.
- Серозным. Возникает вследствие новообразований или метастаз.
- Гнойным. Один из самых быстротекущих, может привести к сепсису.
- Вакцинальным. Реакция организма на прививку. Очень часто бывает осложнением от вакцины БЦЖ.
В любом случае при увеличении лимфоузла в паху необходимо обратиться за консультацией к специалисту.
Как лечить лимфоузлы?
Разобравшись, где находятся лимфоузлы в паху у мужчин, и как проявляются нарушения их работы, следует знать, как и чем лечить паховые лимфоузлы. Универсальной схемы терапии нет, так как лечение патологии сводится к устранению причины ее развития.
При воспалении лимфоузлов в паху основную терапию составляют антибиотики широкого спектра действия. Они подбираются после соответствующих анализов, с учетом чувствительности возбудителя заболевания к активному веществу препарата.
Простатит, эпидидимит и орхит лечат с помощью противовоспалительных средств и антибиотиков. При сифилисе назначают лекарства пенициллиновой группы. Если причиной патологии выступают дерматологические заболевания, необходимо проконсультироваться с дерматовенерологом. Рожистое воспаление и фурункулы лечат с помощью антибактериальных мазей, для лечения паховой эпидермофитии применяют противогрибковые средства.
Источник
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Лечение
Моча с кровью у мужчин является безусловным показанием для лечения органов мочеполовой сферы. Если причина кроется в тяжёлом физическом труде или слишком интенсивных тренировках, то врач рекомендует ввести ограничения физической нагрузки. В остальных случаях требуется консервативное или оперативное лечение.
Медикаментозная терапия назначается в зависимости от той патологии, которая была выявлена при обследовании
Важно, чтобы пациент выполнял все предписания врача во избежание перехода болезни в хроническую форму и для предупреждения возможных осложнений
Хирургическая помощь при гематурии разнообразна.
Операции на простате
Амбулаторные процедуры при гипертрофии простаты:
- Трансуретральная микроволновая терапия ― ликвидация гипертрофированной ткани простаты высокочастотными электромагнитными волнами.
- Трансуретральная игольная абляция ― разрушение лишней ткани радиоволновым излучением.
Стационарные вмешательства:
- Трансуретральная резекция предстательной железы ― иссечение избытка ткани простаты через в уретру с помощью резектоскопа.
- Трансуретральный надрез простаты ― ослабление давления на уретру и облегчение мочеиспускания за счёт нескольких разрезов тканей предстательной железы.
- Лазерное иссечение.
- Открытая простатэктомия.
Операции на мочеточниках при уролитиазе:
- Экстракорпоральная ударно-волновая литотрипсия (ЭУВТ) ― дробление камней звуковыми волнами под рентгеновским контролем.
- Уретероскопия ― измельчение и извлечение камня под контролем уретероскопа.
- Чрескожная нефролитотомия — удаление мочевых камней через прокол в коже.
- Лапароскопическая операция – доступ к патологическому участку осуществляется через брюшную стенку (3 прокола).
- Тампонада мочевого пузыря — применяется при наличии кровоточащего сосуда.
Симптоматическая терапия
Паховая лимфаденопатия обычно не требует специфического лечения, неприятные проявления исчезают спустя некоторое время после терапии основного заболевания, вызвавшего увеличение лимфоузлов. Для купирования болевых ощущений применяют анальгетики, противовоспалительные средства. При гемобластозах и других онкологических патологиях требуется более длительная и серьёзная терапия. При выявлении плотных образований в паховых складках следует немедленно обратиться к специалисту, поскольку ранняя диагностика значительно повышает вероятность полного выздоровления.
Источник
Последствия воспаленных лимфоузлов
Воспалившейся лимфоузел в паху у мужчин может свидетельствовать о начале серьезного заболевания. Поэтому необходимо сразу же обращаться к врачу за помощью. Промедление может вызвать ряд осложнений:
- Сепсис;
- некроз тканей;
- энцефалит;
- абсцесс.
Нормальные размеры лимфоузлов в паху у мужчин — до 10 мм в диаметре. Во всех остальных случаях они считаются увеличенными, что говорит о наличии инфекции в организме. Начинающийся лимфаденит невозможно не заметить. Пораженный узел болит, увеличен, кожа имеет красноватый оттенок. Возможно, причина кроется в промокших ногах, или ране, которая находится на нижних конечностях. Но причину возникновения данного заболевания сможет определить только врач по результатам анализов и УЗИ.
Воспаление лимфоузлов в паху у мужчин свидетельствует о том, что в организме есть некая инфекция, которую непременно стоит лечить. При появлении первых признаков заболевания необходимо обратиться в поликлинику. Возможно, причина в ослабленном иммунитете, но могут и более серьезные факторы, которые способствовали развитию лимфаденита.
Статья взята с сайта: fb.ru
Капсулы для повышения потенции всего за 149 рублей! Успейте купить по акции:
Источник
Профилактика
Не всегда возможно предотвратить появления образований в паху или рядом с ним. Однако некоторые виды образований предотвратимы.
Например, люди могут предотвратить кисты и инфекции, соблюдая правила личной гигиены. Это означает регулярное мытье и поддержание сухости в области паха, особенно после физической нагрузки.
Избегание ИППП является одним из способов предотвращения увеличения лимфатических узлов. Люди могут предотвратить ИППП, используя презервативы во время секса и ограничивая количество своих сексуальных партнеров.
Соблюдение здоровой диеты и регулярные физические упражнения могут снизить риск развития расширенных кровеносных сосудов в паху и в других местах. Поддержание умеренного веса также поможет снизить риск развития грыжи.
Показания к тазовой лимфаденэктомии
Метастазы в тазовых лимфоузлах образуются при онкологических заболеваниях органов половой сферы у мужчин и женщин:
- раке тела матки (карциноме эндометрия),
- раке шейки матки,
- раке яичников,
- раке простаты,
- раке мочевого пузыря,
- раке желудка,
- раке толстой кишки,
- раке печени.
В частности, тазовая лимфаденэктомия проводится при радикальной гистерэктомии (удалении шейки, тела матки и маточных придатков) — операции Вертгейма, а также в рамках других радикальных операций.
Клиника «Медицина 24/7» располагает современной, высокотехнологичной диагностической базой, что позволяет проводить полный комплекс исследований у пациентов с онкологическими заболеваниями или с подозрением на онкологию.
Как правило, все необходимые исследования проводятся в течение суток после госпитализации, включая лабораторные анализы крови (общий, биохимический, на онкомаркеры), анализ мочи, УЗИ, КТ, ПЭТ, рентгенографию, МРТ, цитологическое исследование, биопсию (гистологическое, гистоиммунохимическое исследование), визуальные исследования опухолей (гастроскопию, гистероскопию, кольпоскопию, ретророманоскопию, др., в зависимости от локализации), коагулограмму, ЭКГ и другие обследования по индивидуальным показаниям.
После проведения всего комплекса диагностических обследований устанавливается диагноз и составляется план операции. В его разработке принимают участие не только врач-онколог, но также химиотерапевт, специалист лучевой терапии, иммунотерапии, профильные специалисты — гинеколог, уролог, андролог, проктолог.
Междисциплинарный подход помогает выбрать лучшее решение проблемы с достижением оптимального результата и максимальным сохранением органов, включая лимфоузлы.
Методы лечения
Лечение любой онкологии может быть долгим, и, к сожалению, оно пока не дает полной уверенности в выздоровлении человека. Лимфома это смертельная болезнь. Без своевременного лечения, игнорирования симптомов она прогрессирует, и в итоге наступает летальный исход. Также самолечение народными средствами могут сильно усугубить картину.
Выживаемость при лимфоме зависит от стадии заболевания, корректности проводимого лечения, возраста больного и состояния его иммунной системы. Достижение продолжительной (не менее 5 лет) ремиссии (затихание симптомов) возможно в тех случаях, когда опухоль диагностирована на первой или второй стадии, и факторы риска полностью отсутствуют.
В целом, согласно статистике, успешные результаты лечения достигают в среднем от 70 процентов (при обнаружении опухоли на 2 стадии) до 90 процентов (при обнаружении болезни на 1 стадии) больных.
Вылечить лимфому возможно, если начать своевременное лечение, и обращать внимание на симптомы, как у взрослых, так и у детей. Однако все зависит от иммунной системы человека, его возраста и реакции на лечение
Своевременное обращение в онкологический центр значительно повышает вероятность полного выздоровления.
https://yandex.ru/turbo?d=1&text=https%3A%2F%2Fwww.tiensmed.ru%2Fnews%2Fpost_new10187.html
Лечение воспаления лимфоузлов в паху
При первых симптомах воспаления паховых лимфатических узлов необходимо обратиться к врачу, который проведет комплексное обследование и на основании полученных данных назначит лечение. Лечение пахового лимфаденита у женщин во многом зависит от то того, что явилось причиной увеличения и воспаления лимфоузлов. Лимфаденит паховых узлов редко развивается, как самостоятельное заболевание, в большинстве случаев данной патологии предшествуют воспалительные инфекционные очаги в организме, такие как фурункулы, карбункулы, абсцессы и прочие.
Воспаление лимфоузлов паха у женщин лечится консервативным и хирургическим путем. На начальном этапе развития воспалительного процесса пациентке назначают:
Антибиотики широкого спектра действия (преимущественно из группы пенициллинов) – дозировку препарата и длительность терапии определяет врач в зависимости от степени выраженности воспалительного процесса, массы тела женщины, индивидуальных особенностей организма.
Препараты местного действия, в состав которых входят антисептики – отличным эффектом обладает мазь Левомеколь, которую используют для наложения марлевых повязок, пропитанных препаратом, на место поражения
Важно: такие процедуры запрещается проводить при наличии гнойного пахового лимфаденита или при высокой вероятности индивидуальной непереносимости компонентов препарата.
Физиотерапевтическое лечение – противовоспалительных эффект оказывают электрофорез в комплексе с антибиотиками. Данный метод лечения категорически запрещено применять при гнойном лимфадените паха.
Хирургическое лечение лимфаденита рассматривают в том случае, когда в лимфоузлах образуется и накапливается гной. Для того чтобы обеспечить отток гноя из воспаленных узлов, хирург выполняет дренирование.
Диагностика патологии подмышечной области
В большинстве случаев уже при осмотре можно выявить увеличение лимфоузлов.
УЗИ или рентгенологическое исследование анатомической зоны покажет реальный размер и количество патологических очагов. При воспалительной лимфаденопатии этой диагностики вполне достаточно до постановки окончательного диагноза.
Истинное состояние коллектора при раке молочной железы выясняется только при получении клеточного анализа при пункции с цитологическим исследованием полученного материала. Но только гистологическое исследование после операции или биопсия могут достоверно показать, есть ли в лимфоузле раковые клетки. Гистологическое исследование обязательно при подозрении на опухолевое увеличение подмышечного лимфоузла.
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Симптомы воспалительных процессов
Как понять, что увеличен лимфоузел в паху у мужчин? Прежде всего, будет присутствовать следующая симптоматика:
- Болевые ощущения. Поначалу они могут быть незначительные, но с развитием лимфоденита боль перерастает в постоянную, острую;
- покраснение. Участок кожи может стать малинового цвета;
- лимфоузел увеличивается, принимает форму шара, выпуклость заметна невооруженным глазом даже без пальпации;
- повышение температуры тела, озноб, слабость.
Если вовремя не обратиться к врачу, данные симптомы будут только нарастать. Воспаление лимфоузлов в паху у мужчин, как правило, свидетельствует о том, что в кровь попала инфекция, с которой организм активно борется. Чтобы не допустить развития острой фазы лимфоденита, нужно не заниматься самолечением, иначе может потребоваться хирургическое вмешательство.
Есть методы, которые нельзя применять:
- Прогревать воспаленный лимфоузел. Это может привести к увеличению количества гноя, сепсису;
- выдавливать шишку;
- самостоятельно вскрывать уплотнение.
Что нельзя делать?
Народные рецепты из интернета в большинстве случаев безобидны, но существуют способы, не приносящие пользы и опасные для организма.
Если воспалился лимфоузел в паху, нельзя проводить следующие процедуры:
- Нагревание узлов – запрещается прогревать любое воспаление, в том числе и лимфоузлы. Грелки, горчичники, спиртовые компрессы и другие способы необходимо исключить. Они могут осложнить воспалительный процесс, а также усилить размножение микроорганизмов, это приведет гнойному поражению.
- Прикладывание холода к лимфоузлам – приводит к сильному сужению сосудов, состояние временно облегчается, после этого резкое расширение сосудов приводит к таким же итогам что и прогревание.
Если не лечить паховый лимфаденит, могут возникнуть кожные абсцессы, остеомиелит, септический артрит или сепсис. Своевременное обращение к специалистам поможет избежать этих осложнений.
Зачем нужно удалять лимфоузлы
Подавляющее большинство злокачественных опухолей дает метастазы лимфогенным путем, и это происходит следующим образом. На определенной стадии развития злокачественные клетки начинают терять связь с первичной опухолью. Затем с током тканевой жидкости (лимфы) они попадают в лимфатические капилляры, а оттуда и в ближайшие лимфатические узлы. Узел, который располагается первым на пути опухоли, называется сторожевым.
Часть опухолевых клеток в лимфоузлах погибает, а другая часть преодолевает иммунный барьер и начинает размножаться. Таким образом образуется метастаз. Он постепенно растет, что приводит к увеличению размера лимфоузла. Какое-то время иммунные клетки сдерживают развитие метастаза и не дают ему распространиться дальше. В зависимости от степени злокачественности, этот этап может занять от нескольких месяцев до нескольких лет. Затем раковые клетки мигрируют дальше, в следующие коллекторы лимфы и со временем разносятся по всему организму.
Целью паховой лимфаденэктомии является удаление регионарных лимфатических узлов – тех, которые собирают большую часть лимфы из места, где расположена опухоль, а значит в них наиболее вероятно могут находиться раковые клетки. Это не может полностью предотвратить риск метастазирования опухоли, но снизит вероятность его развития, а также ограничит возможность распространения раковых клеток по лимфатической системе. Кроме того, удаленные лимфоузлы обязательно отправляются на морфологическое исследование, результаты которого позволяют более точно определить стадию опухоли и при необходимости скорректировать лечение.
Зачастую данная операция имеет жизненно важное значение, и выполняется во всех необходимых случаях, когда пациент способен перенести хирургическое вмешательство. Но с другой стороны, она сопряжена с рядом серьезных осложнений, как в послеоперационном, так и в отдаленном периоде, даже через несколько лет после ее проведения
Поэтому в научно-медицинском сообществе постоянно проводятся исследования, направленные на поиск оптимального объема удаления тканей.
Например, онкологи могут прогнозировать, в какие узлы рак пойдет в первую очередь, их называют сигнальными или сторожевыми. При некоторых видах опухолей первым этапом проводят удаление сторожевых лимфоузлов. Их отправляют в лабораторию и исследуют на наличие злокачественных клеток. Если результат оказывается отрицательным, то с высокой долей вероятности другие лимфоузлы также не вовлечены в процесс, и удалять их нет необходимости.
Для того чтобы определить сигнальные лимфоузлы, проводят их картирование. С этой целью в опухоль вводят красящее вещество, или индикатор. Чаще всего это радиоактивный изотоп, который позволяет отследить путь движения лимфы и определить, где находится сторожевой лимфатический узел.
Биопсия сторожевого лимфоузла позволяет избежать удаления подмышечных лимфоузлов у 60-65% пациенток со второй стадией рака груди. Раньше такая операция считалась обязательной, что увеличивало риски развития лимфедемы — слоновости или сильной отечности руки, в тяжелых случаях приводящей к инвалидизации таких пациенток.