Субфебрилитет
Содержание:
- Причины появления температуры 37,1 °С
- Общая информация
- В чем опасность температуры 42 °С?
- Психогенные причины
- Формы ангины и симптомы заболевания у взрослых
- Когда нужно обратиться к врачу?
- Нужно ли сбивать?
- Особенности болезни без кашля и мокроты
- Опасна ли температура 37,3 °С?
- Почему появляется температура 37 без симптомов?
- Что делать, если температура 37,3 °С долго не проходит?
- Нужно ли принимать жаропонижающие при температуре 37 без симптомов?
- Как определяется степень тяжести COVID-19
- РИНЗА® и РИНЗАСИП® с витамином С при температуре 37,4 °С
- Температура 37,4 °С у ребенка
- Каким градусником лучше пользоваться
Причины появления температуры 37,1 °С
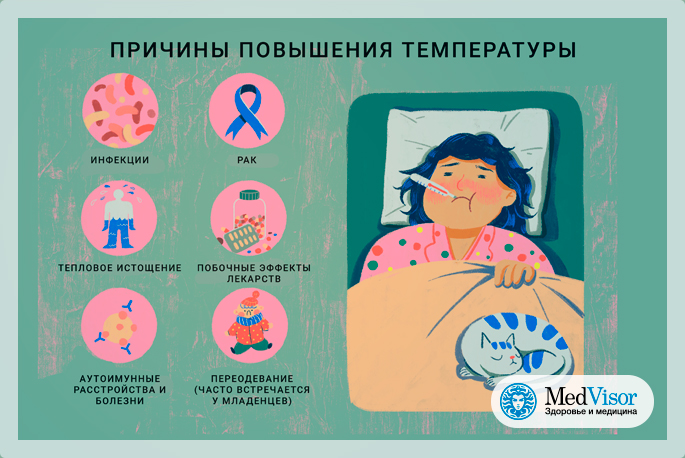
Причинами повышения температуры тела до 37,1 °С могут быть самые разнообразные обстоятельства. Но все их можно распределить на две категории: нормальные и патологические. К первым относятся следующие:
- Чрезмерные физические нагрузки. При выполнении каких-либо активных действий температура может повышаться в результате более интенсивного притока крови к коже. По мере восстановления нормального режима активности температура также приходит в норму.
- Пребывание в очень теплых условиях. Горячий душ, ванна, несколько слоев теплой одежды, нахождение под прямыми солнечными лучами, посещение сауны или парной и тому подобные факторы часто приводят к кратковременному повышению температуры тела. При устранении таких «согревающих» обстоятельств температура тела возвращается к нормальным значениям.
- Употребление горячей пищи или напитков, содержащих раздражающие вещества (жгучий перец, алкоголь и пр.).
- Вечернее время. Температура тела естественным образом снижается утром и повышается вечером. При этом вечерние значения могут на 0,5 градуса превышать утренние.
- У женщин повышение температуры может наблюдаться в середине менструального цикла, что обусловлено естественными изменениями гормонального фона.
- У детей температура тела повышается чаще, чем у взрослых. Так, если после активной игры у ребенка наблюдается температура 37,0–37,5 °C без каких-либо других симптомов, это можно назвать нормой1.
К патологическим причинам повышения температуры относятся следующие:
- заболевания инфекционного или воспалительного характера;
- нарушения терморегуляции тела при заболеваниях центральной нервной системы;
- нарушения работы желез внутренней секреции1,2.
Общая информация
Бронхитом называется патологические изменения в органах дыхания, когда в воспаление вовлечены структуры бронхиального легочного дерева. Происходит поражение слизистой оболочки, выстилающей бронхи. Отек уменьшает просвет этих структур.
Воспаление может распространяться на всю толщу стенки бронха. Нарушается защитная функция ресничного эпителия.
Бронхит является следствием воспаления слизистой оболочки бронхов
Выделяют две формы этого заболевания острую и хроническую. Болезнь бывает как первичной, так и является осложнением после перенесенной респираторно-вирусной инфекции.
К типичным симптомам относятся:
- повышение температуры тела (гипертермия);
- кашель;
- общая слабость;
- отделение мокроты;
- одышка.
Это классические проявления патологии. Однако существуют формы бронхита, имеющие атипичное течение.
Пройдите онлайн-тест на определение бронхита
В чем опасность температуры 42 °С?
Температура человека 42 градуса – это конечный показатель на ртутном медицинском градуснике. Называемая гиперпиретической лихорадкой, она уже сама по себе является опасным для жизни состоянием. Что же происходит с организмом человека в данной ситуации?
Прежде всего, чрезмерный перегрев тела влечет за собой обезвоживание и изменение структуры белковых молекул. В свою очередь это приводит к развитию следующих серьезных, а порой и необратимых последствий:
- увеличение вязкости крови, склеивание ее элементов (эритроциты, лейкоциты и тромбоциты) и, как следствие, невозможность переноса кислорода;
- нарушение водно-электролитного, белкового, жирового и углеводного обмена;
- недостаточность внутреннего дыхания;
- появление в различных органах мелкоточечных кровоизлияний;
- повышение систолического (верхнего) и снижение диастолического (нижнего) артериального давления;
- расстройства сознания (оглушенность, переходящая в оцепенение);
- гипертермическая кома (потеря сознания, вызванная перегревом организма).
Помимо этого, температура 42 °С может повлечь за собой такие необратимые последствия, как отек легких и головного мозга, дистрофические изменения сердечной мышцы, мозговое кровоизлияние, повреждение и гибель нервных клеток. Наибольшую опасность подобное состояние представляет для маленьких детей, стариков и пациентов, страдающих сердечно-сосудистыми патологиями и заболеваниями центральной нервной системы.
Психогенные причины
Когда мы нервничаем, длительно время злимся или волнуемся, меняется обмен веществ. Если у человека ипохондрический характер, у него есть вероятность появления субфебрилитета. Чем чаще он будет мерить температуру и переживать о здоровье, тем больше будет ухудшаться самочувствие. Врачи при подозрении на психогенные причины повышения температуры могут попросить больного пройти тесты на уровень психологической устойчивости:
- Шкала Бека
- Госпитальная шкала депрессии и тревоги
- Опросник для выявления панических атак (ПА)
- Торонтская алекситимическая шкала
- Шкала эмоциональной возбудимости
- Индивидуально-типологический опросник и т. п.
Для лечения в основном назначается ряд сеансом у психотерапевта. Врач может назначить успокоительные лекарства, транквилизаторы или антидепрессанты.
Формы ангины и симптомы заболевания у взрослых
Каждая форма ангины проявляет себя по-разному
Важно выяснить, какой патогенный микроорганизм стал причиной заболевания. Но в домашних условиях это определить невозможно
Только квалифицированный врач, может точно выявить природу возбудителя и назначить адекватное лечение ангины, способствующее скорейшему и полному выздоровлению.
Катаральная ангина
Приобретается при контакте с инфицированным человеком, начинается остро, с небольшим повышением температуры тела и ощущением слабости. Миндалины и подчелюстные лимфатические узлы увеличены незначительно. Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Лакунарная ангина
Гнойная форма ангины отличается очень быстрым проявлением симптомов. Лимфатические узлы увеличиваются и припухают, миндалины выраженно отечны и покрываются бело-желтым гнойным налетом. Горло при лакунарной ангине болит особенно сильно.
Повышение температуры до 40 градусов сопровождается головной, мышечной и суставной болями, иногда отдающими в сердце. На фоне лихорадки могут появиться судороги, рвота и спутанность сознания.
При отсутствии должного лечения лакунарная ангина может перерасти в фибринозную, когда начинается тяжелая гнойная интоксикация организма, в некоторых случаях вызывающая поражения мозга.
Фолликулярная ангина
Гнойная форма имеет схожие с лакунарной ангиной симптомы. Миндалины покрываются множеством гнойных фолликулов. Иногда больной жалуется на боль в пояснице, суставы ломит, как при гриппе. Нестерпимая боль в горле отдает и в ухо.
Данная форма гнойной ангины опасна широким спектром осложнений, а также разрывом фолликулов внутрь с последующим гнойным абсцессом.
Герпетическая ангина
Опасная вирусная форма, приобретаемая при пользовании общим туалетом, при рукопожатии и любом виде тактильного контакта с носителем заболевания —человеком или животным. На миндалинах, горле и небе появляются мелкие серозные пузырьки. Горло болит невыносимо, шейные лимфоузлы припухают и болезненны на ощупь.
Одновременно появляются все симптомы, характерные для гриппа: лихорадка, озноб, головная боль, тошнота, диарея.
Подтвердить диагноз «герпетическая ангина» возможно только обратившись к доктору. Квалифицированный специалист в первую очередь направит пациента сдать анализы на серологическое исследование и вирусологию, после чего назначит курс необходимых антибиотиков.
В противном случае, неправильное лечение может иметь серьезные последствия: энцефалит, менингит, а также миокардит.
Флегмонозная ангина у взрослых
Это гнойная форма заболевания, характерная для возрастной категории 20-40 лет. Возбудителем являются стрептококки, а причиной — не давняя катаральная или фолликулярная ангина. При данной форме ангины наблюдается покраснение не только неба и миндалин, но и околоминдального пространства.
Горло болит с одной стороны, очаг нагноения не имеет четких границ и требует хирургического вмешательства.
Больного знобит и лихорадит, голос сиплый или полностью пропадает. В результате гнойного расплавления миндалины изо рта идет характерный, неприятный запах.
Лечение флегмонозной ангины не терпит промедления. При отсутствии своевременной помощи специалистов в большинстве случаев возникают шейные или мозговые абсцессы, гнойный менингит, а также общее заражение крови.
Лечение ангины должно происходить под строгим контролем врача, который сможет вовремя заметить и предотвратить развитие осложнений, имеющих самый неожиданный характер.
Когда нужно обратиться к врачу?
Серьезная угроза здоровью может возникнуть, если лихорадка сопровождается следующими проявлениями:
- сильная сонливость, спутанность сознания;
- острая головная боль;
- судороги;
- сильно болит шея или ее подвижность ограничена;
- одышка, затруднение дыхания;
- болит спина, живот или бок;
- боль при мочеиспускании;
- распространение сыпи по коже;
- тошнота и рвота;
- понос.
В этих случаях необходимо звонить в скорую медицинскую помощь.
Повышенная температура при тяжелых сопутствующих симптомах – повод вызвать скорую помощь. Фото: НТР 24 / YouTube
Как можно быстрее обратиться к врачу нужно, если температура тела повышается в следующих ситуациях:
- Во время беременности.
- Если человек недавно перенес операцию или выписался из больницы.
- После возвращения из страны, где распространены экзотические болезни.
- При наличии хронических сопутствующих заболеваний.
- При наличии аутоиммунных заболеваний или приеме препаратов, которые подавляют работу иммунной системы.
- Если человек проходит химиотерапию.
- Если лихорадка сохраняется в течение нескольких дней, не проходит после приема жаропонижающих лекарств.
Нужно ли сбивать?
Не рекомендуется принимать антипиретики при отметке ниже 38°С, но если дети чувствуют себя плохо при 37,5-37,9°С, разрешается принять таблетку или сироп с жаропонижающим действием. Стоит учитывать возраст при выборе дозировке препарата и не давать ребенку порцию «взрослых» средств. Они, как правило, содержат «убойную» дозу активных веществ для снижения температуры и не дадут иммунитету бороться с вирусом.
Взрослым пациентам нужно дать организму выработать специфические антитела для победы над вирусом, поэтому при субфебрильной температуре (от 37,0° до 37,9°С) нужно перетерпеть и не пить таблетки.
Сбивать высокую температуру следует не чаще трех раз в сутки у взрослых и до двух раз в 24 часа у детей. Лучше пить антипиретики на основе парацетамола перед сном и в обед после приема пищи. Если температура около 39°С и насморк, то интервал между приемом жаропонижающих сокращается до 6 часов.
Особенности болезни без кашля и мокроты
Встречаются случаи, когда больному диагностируется бронхит, а кашля нет. Есть разновидности болезни, при которых его нет, а есть только сип на выдохе и хрипы.
Что такое кашель?
При воздействии патологического агента (вирусы, бактерии, пыль, токсины, погибшие клетки) слизистая бронха начинает вырабатывать повышенное количество слизи, с целью предотвратить внедрение патогена в глубокие слои. Она скапливается в большом количестве, раздражая рецепторы бронхов. Начинается кашель, а вместе с ним происходит эвакуация слизи.
Кашель возникает при многих поражениях бронхиального дерева. Это защитная реакция, развивающаяся при чрезмерном раздражении ресничного эпителия.
Роль кашля в организме:
- защищает слизистую и не дает проникать инфекции вглубь бронхиального дерева;
- помогает очищать бронхи от скоплений слизи, препятствующих дыханию.
Он, как и любой патологический симптом, заставляет заподозрить неблагополучие, и вовремя пойти на прием в поликлинику.
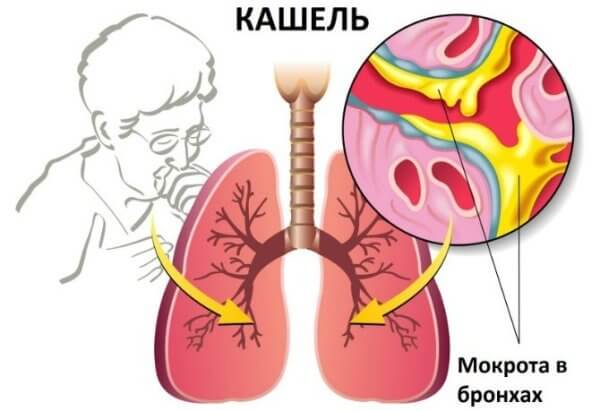 Кашель помогает очищать бронхи от слизи
Кашель помогает очищать бронхи от слизи
Отсутствие кашля при воспалении бронхов может быть в следующих ситуациях:
- Начальная стадия обострения хронического воспаления бронхов. В этот период еще отсутствует раздражение эпителия. Кашель может быть в виде слабого сухого покашливания по утрам. Его можно заподозрить по жесткому дыханию.
- У больного только начинается острый бронхит. Кашля нет, преобладают симптомы общей интоксикации.
- Угнетение кашлевого центра, возникающее у пожилых. Это происходит, так как у них рецепторы хуже реагируют на раздражение. Кашлевой центр не эффективно реагирует из-за склеротических изменений в мозговом веществе.
- Недоразвитие кашлевого центра – это характерно для маленьких детей. У них слизь в бронхах присутствует, но откашлять ее невозможно, ввиду несформированного рефлекса. Малыши не хотят кашлять правильно.
- Развитие бронхиолита (поражение бронхиол), он протекает бессимптомно. В них нет кашлевых рецепторов. И даже при скопившейся мокроте кашля не появляется. Это болезнь опасна быстрым развитием осложнений.
Отсутствие кашля смазывает клиническую картину. Пациент не приходит к врачу вовремя, так как игнорирует неспецифические признаки болезни. Развиваются серьезные осложнения в отсутствие лечения.
Как распознать?
Однако можно заподозрить неблагополучие в бронхах при отсутствии кашля. Признаки, информирующие о наличии болезни в этой ситуации:
- боль в грудной области;
- болезненный вдох;
- симптомы интоксикации (потливость, быстрая утомляемость, субфебрильная температура, общая слабость);
- хрипы и свист при дыхании;
- возможно присутствие симптомов ОРВИ (першение в горле, покашливание, насморк).
Симптомы нетипичны для воспаления бронхов и скорее заставляют задуматься о наличии других заболеваний. Только опытный врач способен заподозрить в данной ситуации присутствие патологии.
 Боль в грудной области может быть одним из признаков бронхита даже при отсутствии кашля
Боль в грудной области может быть одним из признаков бронхита даже при отсутствии кашля
Опасна ли температура 37,3 °С?
Повышение температуры тела является универсальной защитной реакцией организма в ответ на инфекцию и развитие воспаления любого происхождения и локализации4. Она создает неблагоприятные условия для развития и жизнедеятельности некоторых микроорганизмов, вредных для человека.
При этом такое состояние обычно не является опасным для нашего организма. Температура 37,3 °С не приводит к дезактивации ключевых ферментов, не способствует деформации белковых молекул и не вызывает гибели клеток. И хотя она достаточно часто сопровождается чувством недомогания, жизненно важные органы при этом не страдают. Не повреждаются даже чувствительные и нежные нервные клетки головного мозга. Поэтому ошибочно считать, что температура 37,3 °С всегда представляет какую-то опасность для заболевшего человека, даже если он испытывает недомогание.
Почему появляется температура 37 без симптомов?
Невозможно выявить причину субфебрильной температуры без помощи врача, но можно обозначить круг проблем со здоровьем, которые сопровождаются такой температурой.
- Скрытое или хроническое воспаление органов;
- Заболевания щитовидной железы;
- Заболевания органов кроветворения;
- Заболевания гипофиза;
- Инородное тело в организме;
- Грибковые и паразитарные заболевания;
- У женщин: наступление беременности;
- Стоматологические проблемы и др.
На ваше тело что-то воздействует, но недостаточно сильно, чтобы лихорадка стала фебрильной или гектической. Ничего хорошего в этом нет, но ситуация, по крайней мере, не стала критической, у вас есть время обратиться в медицинское учреждение и начать лечение
Важно: температура 37 без симптомов необязательно говорит о серьезном заболевании, угрожающем жизни. Чаще всего, это скрытое воспаление, которое надо обнаружить и устранить
- Фебрильная лихорадка — температура повышается от 38 до 39 градусов;
- Гектическая лихорадка — повышение температуры от до 40 градусов и выше.
Что делать, если температура 37,3 °С долго не проходит?
Регулярно возникающая вечерами или постоянная температура 37,3 °С может быть признаком хронического воспаления различной локализации, осложненного течения заболевания, наличия эндокринных, системных или психогенных расстройств1,3. Лечебная тактика основывается на тщательной диагностике и воздействии на истинную причину. Температура 37,3 °С, которая держится 2 месяца и более, требует применения назначенных врачом препаратов.
Если на фоне ОРЗ температура 37,3 °С не спадает неделю, необходимо проинформировать об этом врача. Вероятно, присоединилась бактериальная инфекция с развитием осложнений: гайморита, отита, бронхита. Это может потребовать применения противомикробных средств.
Нужно ли принимать жаропонижающие при температуре 37 без симптомов?
Никакие лекарства не рекомендуется принимать без консультации специалиста. При температуре 37 принимать жаропонижающие не рекомендуется. Если такая температура сопровождается неприятными ощущениями, которые вам хотелось бы снять, она уже не считается бессимптомной, а о проявлениях недомогания надо сообщить своему лечащему врачу.
Постарайтесь сохранять спокойствие, так как стресс плохо воздействует на иммунитет. Зачастую такая температура свидетельствует об обратимых и временных проблемах, которые легко решаются при помощи визита в медицинское учреждение. Многие вирусы проходят совершенно бессимптомно, а обследование обязательно даст ответ на вопрос — почему поднимается температура 37 без симптомов и, можно ли считать ее индивидуальной нормой.
- Теряет сознание, хватает ртом воздух, бьется в припадке. Инсульт, инфаркт, эпилепсия – что делать, пока не приехала скорая
- Как прожить без инфаркта и инсульта. Лекция врача Антона Родионова (+видео)
Как определяется степень тяжести COVID-19
! Легкое течение
— температура < 38 °C, кашель, слабость, боли в горле;
— частота дыхания ≤ 22;
— сатурация ≥ 95%.
! Среднетяжелое течение
— температура > 38 °C
— частота дыхания > 22/мин
— одышка при физических нагрузках
— изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
— уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
— частота дыхания > 30/мин
— сатурация ≤ 93%
— нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
— объем поражения легких значительный или субтотальный (КТ 3-4)
— снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* сатурация < 95%;
* температура ≥ 38 °C;
* частота дыхания > 22;
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* старше 65 лет;
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача «скорой». Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37,4 °С
Если температура 37,4 °С сочетается с насморком, болью в горле, ознобом, головной болью, «ломотой» в суставах и мышцах, наряду с противомикробными препаратами возможно применение симптоматических средств. Препараты линейки РИНЗА и РИНЗАСИП помогают облегчить состояние, способствуют уменьшению выраженности основных проявлений простуды и снижению температуры тела5,6,7.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Делягин В.М. Лихорадка. Многообразие причин и сложность решения / На допомогу педiатру. №1 2013, с. 80-83.
- Цогоева Л.М. Лихорадка неясного генеза (в помощь практикующему врачу). / Цогоева Л.М., Снопков Ю.П. // Медицина неотложных состояний №5(60), 2014, с. 40-45
- Васкес Абанто Х.Э. Острые респираторные инфекции у взрослых в практике врача первого звена. / Васкес Абанто Х.Э., Васкес Абанто А.Э. // Актуальна інфектологія. Том 5, № 1, 2017, с. 50-60.
- Е.Г. Храмцова. Длительный субфебрилитет в детском возрасте: современные аспекты диагностического поиска. / Е.Г. Храмцова, Н.Н. Муравьева // Педиатр, том IV, №2, 2013, с. 97-105.
- Инструкция по применению препарата РИНЗА. Регистрационный номер: П N015798/01.
- Инструкция по применению препарата РИНЗАсип с ВИТАМИНОМ С. Регистрационный номер: ЛС-002579.
- Инструкция по применению препарата РИНЗА для детей. Регистрационный номер: ЛП-001821
Температура 37,4 °С у ребенка
У детей повышенная температура тела выявляется достаточно часто, что является поводом для особого беспокойства родителей. При этом далеко не всегда ее причиной является какое-либо воспалительное заболевание.
Система терморегуляции в детском организме еще недостаточно зрелая4. И под воздействием некоторых факторов у ребенка может возникнуть дисбаланс. Причиной этого обычно являются повышенные физические нагрузки, перегревание из-за жаркой погоды или неправильно подобранной одежды, нервно-эмоциональное напряжение, а у некоторых детей – даже прием пищи1,4.
Но и заболевания в качестве причины повышения температуры встречаются достаточно часто. Это могут быть простуды, ОРЗ, инфекция мочевыводящих путей, туберкулез и многие другие1,4. Возможны температурные реакции после травм головы, на фоне прорезывания зубов, при вакцинации4. А к наиболее распространенным неинфекционным причинам повышения температуры до 37,4 °С у ребенка относятся невротические реакции, аллергии1.
Определение истинной причины данного состояния у детей требует от родителей и врача особого внимания к деталям и анализа полной картины симптомов. Необдуманное применение препаратов повышает аллергизацию маленького пациента, дает необоснованную нагрузку на его печень и почки, способно негативно сказаться на течении основного заболевания.
Что делать, если у ребенка держится температура 37,4 °С, должен решать врач4. Родителям необходимо согласовывать с педиатром применение любых средств даже растительного происхождения, избегать самовольного использования препаратов и особенно антибиотиков2. При ОРЗ с интоксикацией и температурой допустимо назначение симптоматических средств, в том числе комплексного действия. Например, у малышей старше 6 лет с этой целью может применяться РИНЗАСИП для детей7.
Каким градусником лучше пользоваться
Пока что самым распространенным типом градусника остается ртутный. Он дает более точные результаты, чем электронный и не нуждается в смене батареек. Однако с точки зрения безопасности он, мягко говоря, не идеален. Ртуть весьма токсична, поэтому если в доме есть маленький ребенок или пожилой человек, которые чаще всего и разбивают градусники, лучше смириться с минимальными отклонениями от точного результата и приобрести электронный аналог. Кстати, еще одним недостатком ртутного градусника является слишком большая продолжительность измерения — в среднем около 10 минут. Электронный градусник справляется со своей задачей в 3-4 раза быстрее.
Инфракрасные градусники являются прекрасным сочетанием точности измерения и безопасности использования. Их единственный недостаток — дороговизна, поэтому многие предпочитают использовать более дешевые варианты.