Лечение лактостаза
Содержание:
- Меры устранения лактостаза
- Причины лактостаза
- Причины и механизмы развития лактостаза
- Диагностика Лактационного мастита в послеродовый период:
- Лактация: норма и противопоказания
- Стадии
- Ультразвуковая терапия — современный метод лечения лактостаза
- Мастит новорожденных
- Online-консультации врачей
- Отделение плаценты при родах
- Диагностика и лечение
- Как устроена молочная железа?
- Что такое лактостаз?
- Чем отличается мастит от лактостаза?
- Что такое лактостаз?
Меры устранения лактостаза
- Необходимо проверить правильность прикладывания малыша к груди. Если ребёнок не сосет или сосет плохо — необходимо сцеживать молоко вручную или отсосом, а также скорректировать захват соска у ребенка.
- По возможности часто прикладывать ребенка к больной груди, не забывая о здоровой
- Избегать кормления ребенка из бутылочки, т.к. это нарушает ребенку технику сосания груди. При необходимости докорма давать его другим способом, например, из ложки.
- Регулярный массаж груди мягкими и плавными движениями от периферии к центру. При этом нельзя сильно сдавливать ткани
- Перед прикладыванием прикладывать сухое тепло на грудь, чтобы облегчить выделение молока.
- Можно принимать теплый душ или теплую ванную перед кормлениями — это облегчает выделение молока.
- После кормления прикладывайте холод на 15-20 минут. Это уменьшает отёк, боль и воспаление.
- Адекватный водно-солевой режим, ограничивать жидкость нельзя — необходимо пить достаточно, чтобы не испытывать жажду.
- Желательно сцеживать больную грудь перед кормлением.
- При повышении температуры тела до 38 градусов надо обратиться за консультацией к специалисту: к акушеру, в женскую консультацию, к маммологу.
- Стоит помнить, что лактостаз, не устранённый в течение двух дней, может привести к маститу.
Причины лактостаза
По наблюдениям специалистов, лактостаз чаще всего возникает из-за внешних факторов, устранение которых обычно приводит к избавлению от самого заболевания.
Так, к наиболее частым причинам возникновения застоя молока в молочных железах принято относить:
отказ от грудного вскармливания;
нарушение ритма кормления: сюда относят как слишком редкое кормление, так и слишком частое. То же касается и сцеживания
Особое внимание мамам также необходимо уделять длительности кормления — не отнимать ребенка от груди слишком рано и не торопиться с переходом на кормление смесями. При быстром переходе на смеси лактостаз может развиться сразу после прекращения кормления;
неправильная поза во время кормления: это касается как позы самой матери, так и положение головы ребенка
Не рекомендуется также зажимать во время кормления сосок между пальцами, так как это может препятствовать правильному оттоку молока;
травмы груди: могут нарушать проходимость молочных протоков и становиться причиной застоя. Специалисты также рекомендуют тщательно подходить к выбору нижнего белья: бюстгальтер не должен деформировать грудь;
стрессовые состояния: также могут провоцировать застой, хотя и не являются основной причиной возникновения этого явления;
анатомические особенности груди: риск возникновения лактостаза повышается у женщин с большим размером груди, а также у женщин с плоской формой сосков. В последнем случае могут возникнуть сложности во время кормления. Лактостаз возникает и из-за узких молочных протоков женщины, что, однако, наблюдается крайне редко.
Также, по наблюдениям специалистов, застойные процессы могут быть вызваны переохлаждением или же привычкой спать на животе, особенно если имеют место другие факторы риска, описанные выше.
Причины и механизмы развития лактостаза
Причины, из-за которых возникает лактостаз, могут заключаться в следующем: ухудшение проходимости протока, по которому выходит молоко, излишне активное продуцирование молочной железы, а также сочетание гиперлактации и спазма протока. Недостаточное опорожнение молочной железы, которое случается при неправильном прикладывании ребёнка, также может послужить причиной лактостаза. Кроме того, к этому заболеванию могут привести узкие протоки, тесный бюстгальтер, травмы или ушибы груди, сон на животе, обезвоживание и частые стрессы. Возникновению лактостаза могут поспособствовать морфологические особенности женской груди (провисание или слишком плоский сосок). Данная болезнь активно развивается у женщин, которые отказываются от кормления младенца грудью и используют как альтернативу смеси и добавки, имитирующие грудное молоко.
После родов, при появлении лактации, нередким явлением бывает избыток молока. Обычно, активное выделение молока начинается на третий или четвертый день, однако при повторных родах лактация может начаться и раньше. Проблема в том, что младенец в эти дни высасывает крайне мало, поэтому не происходит достаточного освобождения молочной железы. К тому же, при первой лактации случается некоторое затруднение оттока. Причиной этому служат узкие извилистые молочные каналы, которые со временем все же разрабатываются, а сцеживание вызывает трудности просто из-за отсутствия навыков.
Молоко, оставшееся в железе, вызывает увеличение давления на проходы и дольки. В месте застоя ткань железы инфильтрируется и отекает, а это, в свою очередь, вызывает уплотнение, сопровождаемое болью. Молоко поддается неполному обратному всасыванию, что влечёт за собой развитие лихорадки. Повышение давления в дольках становится причиной снижения выработки молока, что тормозит всю дальнейшую лактацию. Из-за длительного лактостаза, правильная выработка молока может прекратиться.
Диагностика Лактационного мастита в послеродовый период:
При выраженных симптомах воспаления диагностика мастита не вызывает затруднений и прежде всего основывается на характерных жалобах пациентки и результатах объективного обследования с оценкой клинической картины.
Недооценка симптомов, характерных для гнойного процесса, и переоценка отсутствия флюктуации и гиперемии кожи приводит к неоправданно длительному консервативному лечению гнойного мастита. В результате нерациональной антибактериальной терапии при абсцедирующем или инфильтративно-абсцедирующем мастите возникает реальная опасность развития стертой формы заболевания, когда клинические проявления не соответствуют истинной тяжести воспалительного процесса.
Первоначально температура тела у таких больных высокая. У многих определяется гиперемия кожи и выраженный отек молочной железы. Эти признаки воспалительного процесса купируются назначением антибиотиков. При этом температура тела становится нормальной в течение дня или несколько повышается к вечеру. Местные признаки гнойного воспаления не выражены или отсутствуют. Молочная железа остается умеренно болезненной. При пальпации определяется инфильтрат, сохраняющий прежние размеры или постепенно увеличивающийся.
При инфильтративно-абсцедирующем мастите, который встречается более чем в половине случаев, инфильтрат состоит из множества мелких гнойных полостей. При этом симптом флюктуации определяется только у незначительной части пациенток. В связи с этим при диагностической пункции инфильтрата редко удается получить гной. Диагностическая ценность пункции значительно повышается при стертой форме абсцедирующего мастита.
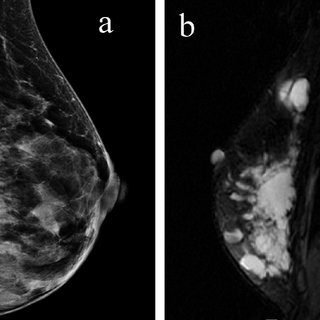
В качестве дополнительных исследований проводят клинический анализ крови, эхографию молочных желез.
При эхографическом исследовании обычно выявляют гомогенную массу инфильтрата в определенном участке исследуемой молочной железы. При формировании гнойного мастита возникает очаг разрежения, вокруг которого усиливается тень инфильтрата. В последующем на этом месте визуализируется полость с неровными краями и перемычками.
Лактация: норма и противопоказания
Молоко для кормления малыша в женском организме появляется дозировано – по потребности. То есть, сколько ребенок будет употреблять молоко матери, столько оно и будет появляться, причем именно в том количестве, которое нужно малышу. Когда грудничок станет употреблять молока меньше, его, соответственно, станет мало вырабатываться. Если кроха перестала брать грудь совсем, то молоко со временем сойдет на нет.
Причины, по которым нужно прекратить образование молока:
- Бывает так, что малыш продолжает просить грудь, хотя женщина считает, что естественное кормление надо прекращать.
- Бывает, что необходимо прекратить кормление по показаниям врача – путем отлучения ребенка от грудного вскармливания с мягким переходом на искусственное питание.
- Огрубение молочных желез женщины, возможные различные формы мастита;
- Сложное состояние только что родившей мамы (в данном случае кормление грудью может быть вообще противопоказано);
- Мертворождение.
Стадии
Мастит разделяется на несколько стадий, для которых характерны определенные симптомы и признаки. Основная классификация мастита выглядит следующим образом:
Серозный – это начальная стадия заболевания, которая хорошо поддается лечению
На этом этапе важно распознать первые симптомы: образуется небольшое воспаление, без видимых изменений на кожном покрове. При этом наблюдается увеличение молочной железы, болезненные ощущения и повышение температуры.
Инфильтративный – наступает через двое суток после отсутствия правильного лечения серозного мастита
Область воспаления увеличивается, а при пальпации можно нащупать ярко выраженное уплотнение (инфильтрат).
Гнойный – на данном этапе появляются гнойные образования, вызывающие значительное повышение температуры до 40 градусов и резкое ухудшение самочувствия. Грудь становится отечной, а кожный покров в районе молочной железы меняет цвет.
Хронический – возникает вследствие неправильного лечения или его отсутствия. В большинстве случаев это не долеченный мастит молочной железы, который впоследствии плохо поддается терапии.
Кроме описанных, так же разделяют еще несколько классификаций мастита:
- Абсцедирующий – характеризуется наличием гнойного образования, которое локализовано в определенной области и не выходит за его пределы.
- Флегмонозный – одна из запущенных форм гнойного мастита, когда воспаление распространяется по молочной железе.
- Гангренозный – тяжелая стадия, на которой происходит омертвление тканей. Женщина чувствует резкое ухудшение здоровья, а температура тела может подниматься выше сорока градусов. При данных симптомах требуется немедленная госпитализация.
Стоит отметить, что мастит у кормящей матери развивается очень интенсивно. Всего за несколько часов заболевание может перейти в следующую стадию. Поэтому, при появлении первых симптомов нужно обратиться в клинику, где будет оказана профессиональная помощь.
Ультразвуковая терапия — современный метод лечения лактостаза
При лактостазе применяют разные виды физиотерапии, одним из наиболее эффективных считается ультразвуковая терапия. УЗ-волны обеспечивают микромассаж молочной железы и вызывают нагревание в тканях, за счет чего улучшается микроциркуляция и отток лимфы, уменьшается воспаление, отек, боль, спазм, улучшается отток молока.
Процедура ультразвуковой терапии продолжается около 5-ти минут, полный курс лечения составляет 8–10 дней. Обычно улучшение можно почувствовать на 2-3-й день.
Врачи медицинского центра ПрофМедЛаб применяют аппарат УЗТ-1.01Ф. Он может работать в двух разных режимах (импульсном и непрерывном), благодаря чему врач может подобрать оптимальное лечение. В комплект входят два разных излучателя, для максимально эффективного воздействия.
Во время процедуры врач поместит на вашу грудь ультразвуковой излучатель и будет перемещать его. Лечение проходит без боли, без каких-либо неприятных ощущений. Ультразвук абсолютно безопасен.
Мастит новорожденных
Мастит новорожденных наблюдается в первые недели жизни и часто совпадает с периодом физиологического нагрубания молочных желез, когда дольки железы увеличиваются в несколько раз.
Этиология и патогенез. Инфицирование гиперплазированных железистых элементов приводит к их воспалению. Возбудителем заболевания чаще всего является стафилококк. Заражение, как правило, происходит контактным путем. При развитии гнойного процесса в железе в дольках образуются один или несколько гнойников. Из-за недоразвития капсулы железы воспалительный процесс редко ограничивается одной долькой и переходит на окружающие ткани, околососковых кружок, кожу и подкожную клетчатку.
Клиническая картина. Заболевание начинается остро. Молочная железа увеличивается, уплотняется, повышается местная температура, появляется гиперемия и припухлость околососковою кружка, а через 1 — 2 сут.— флюктуация. Пальпация железы болезненна. Общее состояние ребенка ухудшается: появляется вялость, потеря аппетита, повышается температура тела. При отсутствии лечения воспалительный процесс может прогрессивно распространяться.
Осложнения — полная гибель ткани молочной железы и развитие флегмоны грудной клетки.
Лечение может быть консервативным и оперативным. В стадии воспалительной инфильтрации местно применяют согревающие компрессы, мазевые повязки, сухое тепло, УВЧ. Под влиянием рано начатого лечения процесс может подвергнуться обратному развитию.
При абсцедировании показано оперативное лечение. Разрезы над участком флюктуации производят в радиарном направлении от околососкового кружка. Длина разреза не более 1 —1,5 см. Рану на сутки дренируют тонкой резиновой полоской, накладывая на 2—3 часа повязку с гипертоническим р-ром хлорида натрия, заменяя ее затем мазевой. Проводят УВЧ-терапию, назначают антибиотики широкого спектра действия. В неосложненных случаях на 3—5-е сутки улучшается общее состояние, нормализуется температура, к 7—8-му дню рассасывается инфильтрат и рана заживает. В случае осложнения М. флегмоной грудной клетки и развитием сепсиса лечение проводят по принципам, принятым при этих заболеваниях (см. Сепсис, Флегмона).
Прогноз при Мастите чаще благоприятный. Однако при значительном расплавлении железы в последующем у девочек может отмечаться асимметрия в развитии железы, облитерация млечных протоков, что в будущем может сказаться на лактации.
Библиография: Андрошина К. Н. и Стешин В. И. Лечение гнойных маститов, Труды 2-го Моск. мед. ин-та, т. 59, в. 15, с. 35, 1976; Ванина Л. В. и Чумак Т. Диагностика и терапия субклинической стадии лактационного мастита, Акуш, и гинек., № 3, с. 48, 1973; Войно-Ясенецкий В. Ф. Очерки гнойной хирургии, с. 256, М., 1956; Гранат Л. Н. Послеродовой мастит, Л., 1973, библиогр.; Гуртовой Б. Л. Современные принципы лечения послеродового мастита, Акуш, и гинек., № 11, с. 40, 1 979; Гуртовой Б. Л. и Гращенкова 3. П. Клиника и лечение послеродового мастита, там же, № 8, с. 51, 1973; Долецкий С. Я. и Ленюшкин А. Гнойно-воспалительные заболевания новорожденных, М., 1965, библиогр.; Кутушев Ф. X., Либов А. С. и Андреев А. В. Лактационный мастит, Вестн, хир., т. 117, № 11, с. 116, 1976; Подляшук Л. Д. Рентгенотерапия, с. 36, М., 1957; Рафалькес С. Б. Трещины сосков и лактационные маститы, М., 1951, библиогр.; Стручков В. И. Гнойная хирургия, с. 141, М., 1967; Фанарджян В. А., Адамян А. Г. и Григорян Г. Т. Рентгенотерапия неопухолевых заболеваний малыми дозами излучения, Мед. радиол., т. 20, № 9, с. 12, 1975; Altmann Р. Eklund-Grell К. Zur Prophylaxe der Mastitis puerperalis, Geburtsh. u. Fra-uenheilk., Bd 35, S. 285, 1975; Leder W. J. Infection in the female, Philadelphia, 1977; Marshall B. R., Hepper J. K. a. Zirbel С. С. Sporadic puerperal mastitis, J. Amer. med. Ass., v. 233, p. 1377, 1975; Spezielle Strahlentherapie gutartiger Erkrankungen, hrsg. v. L. Campana u. a., B. u. a., 1970.
Online-консультации врачей
| Консультация онколога |
| Консультация неонатолога |
| Консультация хирурга |
| Консультация детского психолога |
| Консультация проктолога |
| Консультация стоматолога |
| Консультация сексолога |
| Консультация специалиста по лазерной косметологии |
| Консультация анестезиолога |
| Консультация сосудистого хирурга |
| Консультация специалиста по лечению за рубежом |
| Консультация психоневролога |
| Консультация оториноларинголога |
| Консультация ортопеда-травматолога |
| Консультация офтальмолога (окулиста) |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Отделение плаценты при родах
Существуют многочисленные признаки отделения плаценты, по которым следит врач. Основными из них являются опускания пупочного канатика (признак Альфёльда), выделение крови из влагалища (ретроплацентарная кровь), изменение формы и высоты стояния дна матки (признак Шредера). Акушеры нередко используют и другие признаки отделения плаценты:
1) при уединенной плаценте при нажатии ребром ладони над симфизом пупочный канатик не втягивается во влагалище (признак Кюстнера-Чукалова);
2) при опускании обособленной плаценты в роженицы возникает желание потужиться (признак Микулич-Радецкого);
3) если во время глубокого дыхания пупочный канатик не втягивается во влагалище — плацента отделилась (признак Довженко).
Существуют и другие признаки отделения плаценты. Если присутствуют 2-3 признака, это способствуют ее рождению во время потуг путем легкого потягивания за пупочный канатик. При этом ассистент осуществляет легкий нажим над лобком. Следует избегать слишком сильных тракций за пуповину, которые могут привести к послеродовому выворачиванию матки. Плацента может выделяться плодовой (за Шульцем) или материнской поверхностью (за Дунканом).
Если отделена плацента самостоятельно не рождается, этому процессу помогают специальными внешними приемами:
1) после опорожнения мочевого пузыря переднюю брюшную стенку пациентки захватывают обеими руками в продольную складку и предлагают роженицы потужиться. Вследствие повышения внутрибрюшного давления отделена плацента рождается (способ Абуладзе);
2) после опорожнения мочевого пузыря дно матки перемещают к средней линии. Врач, стоящий лицом к ногам пациентки, размещает кулаки тыльной поверхностью проксимальных фаланг на дно матки и постепенно нажимает вниз и внутрь, при этом роженица не должна тужиться (способ Гентера) и др.
Для профилактики задержки плодных оболочек плаценту, которая родилась, вращают руками по часовой стрелке, роженицы предлагают поднять таз. При этом плодовые оболочки скручиваются и легко выводятся.
Ручное отделение и выделение задержанной плаценты. Если плацента не отделяется самостоятельно в течение 30 мин после рождения плода, прибегают к ручному отделению и выделения плаценты. Задержка выделения плаценты чаще наблюдается при преждевременных родах; она может также быть следствием аномального прикрепления к стенке матки, когда ворсинки хориона прорастают в строму эндометрия или вне его.
Операцию ручного отделения и выделения плаценты выполняют в асептических условиях. Хирург вводит руку в полость матки и тремя пальцами отслаивают плаценту от стенки матки. Если нет уверенности в сохранности выделенной плаценты, осуществляют инструментальную ревизию полости матки большой акушерской кюреткой.
Наблюдение за роженицей (оценка общего состояния роженицы, частоты пульса, состояния матки, выделений из влагалища) продолжают в течение 2 ч в помещении родильного блока (ранний послеродовой период).
Диагностика и лечение
Что назначит врач при появлении выделений из сосков?
Мнение эксперта
Многие женщины пренебрегают регулярными осмотрами у маммолога, а обнаружив у себя в груди «шарик» во время самостоятельного осмотра, максимально долго откладывают визит к врачу, надеясь, что уплотнение рассосется само собой. Все это как раз и может привести к развитию различных заболеваний, в том числе сопровождающихся сецернацией.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Осмотр врача при появлении выделений из сосков является строго обязательным, ведь забота о своем здоровье – это не только профилактика болезней, но и своевременное выявление неполадок в организме. На приеме у врача необходимо будет постараться ответить на важные вопросы:
- Когда первый раз появились выделения?
- Какой они имеют цвет и консистенцию?
- Сопровождаются ли выделения из груди другими симптомами, например, болями?
- Не предшествовала ли появлению выделений какая-нибудь травма молочных желез?
Также доктору необходимо сообщить о приеме каких-либо лекарственных препаратов и оральных контрацептивов, если такой факт имеет место.
Визит к врачу целесообразно запланировать при регулярном менструальном цикле в 1 фазу на 5-7 день, при отсутствии регулярных менструаций в любое время.
Назначение лечения при выделениях из молочных желез.
Основные обследования, которые назначит врач при появлении выделений из груди:
- ручной осмотр — пальпация молочных желез в положении стоя и лежа;
- УЗИ молочных желез;
- маммография ( при плановых осмотрах 1 раз в 2 года после 40 лет);
- цитологический анализ выделяемой жидкости или пункционную биопсию;
- анализы на определение уровня гормонов и онкомаркеров, развернутый общий анализ крови;
- консультация гинеколога и эндокринолога.
Выбор подходящей терапевтической стратегии зависит от заболевания, вызвавшего выделения из сосков.
Как устроена молочная железа?
В одной молочной железе (вне зависимости от её размеров) имеется от 15 до 20 железистых долек.
От долек отходят мелкие млечные (выводные) протоки, которые в дальнейшем объединяются в более крупные млечные протоки — галактофоры. В свою очередь, галактофоры перед открытием на поверхности соска объединяются, образуя млечные синусы (цистерны), в которых скапливается грудное молоко.
Сам сосок окружен околососковой областью (ареолой).
Во время беременности в железистых дольках формируются микроскопические пузырьки (ацинусы), которые весь период грудного вскармливания (ГВ) вырабатывают молоко. Пузырьки окружены небольшими мышцами, которые, сокращаясь, способствуют перетеканию грудного молока в млечные протоки. После окончания ГВ пузырьки исчезают.
Что такое лактостаз?
Лактостазом в маммологии называют явление застоя молока в протоках грудных желез. Понимание этого явления кроется в знании о том, как устроена женская грудь. Каждая из парных желез разделяется на 12-20 долей, каждая из которых еще сегментируется на более мелкие части. Пространство между дольками груди заполняется жировой тканью. Каждая доля пронизана молочными железами, представляющими собой ветвящиеся трубочки, завершающиеся мельчайшими пузырьками. Альвеолы или ацинусы, как называют такие пузырьки, в период лактации синтезируют молоко, это секреторные отделы желез. По железам молоко отсюда выводится к соску, в котором раскрываются млечные синусы. Выделяться молоку или нет организму понятно по реакции нервных окончаний и специальных мышечных клеток, расположенных на поверхности соска и околососковой ареоле. Прикосновение к соску в период грудного вскармливания влечет за собой выделение молока.
В одной молочной железе содержится множество альвеол, в каждой из которых секретируется молоко. Альвеолы расположены на различной глубине, но каждая из них соединяется с соском протоками. От того насколько интенсивно и равномерно высасывает молоко из груди младенец зависит степень опорожнения каждой альвеолы. Если в течение нескольких дней молоко из альвеолы не выводится, протоки пережаты, сформирована молочная пробка, происходит застой молока в определенном сегменте молочной железы.
Такое состояние сложно проигнорировать, женщина сталкивается с неким дискомфортом в груди:
- грудное вскармливание сопровождается тянущими болезненными ощущениями;
- в состоянии покоя или при контакте груди с бельем наблюдаются ноющие дискомфортные ощущения;
- в некоторых местах груди при пальпации обнаруживаются некие уплотнения и комочки;
- иногда имеет место покраснение тех участков кожи, которые находятся в непосредственной близости.
Кормление малыша усложняется как дискомфортом, так и интенсивностью выделения молока. В процессе кормления, а еще очевиднее при сцеживании молока, становится неравномерность его выделения из соска. С той стороны соска, где имеется закупорка, молоко будет еле вытекать, капать, в то время как с другой стороны струиться.
При неблагоприятных обстоятельствах лактостаз развивается в неинфекционный мастит, а присоединение инфекционного агента, соответственно, означает развитие инфекционного воспалительного процесса.
Чем отличается мастит от лактостаза?
В основном сталкивающиеся с лактостазом молодые мамы разделяются на две категории — они либо пугаются имеющимся преобразованиям, путая их с маститом, либо игнорируют дискомфорт и покраснения по принципу «само пройдет»
Лактостаз действительно важно отличать от мастита, это значительно менее опасное состояние, однако все равно требующее пересмотра стратегии кормления малыша
Любой дискомфорт в груди кормящей женщины должен быть поводом для беспокойства, однако не паники. Мастит оказывается закономерным последствием нелеченного лактостаза. Поэтому меры по устранению последнего должны быть незамедлительными. В то же время протекание лактостаза менее болезненное, практически никогда не сопровождается повышением температуры тела. При мастите могут образовываться трещины на сосках. Именно они способствуют распространению инфекционного процесса. Очень часто неинфекционный мастит перетекает в инфекционный — когда инфекция попадает извне, а также обостряются очаги хронических заболеваний или инфекций самых разных локализаций.
Мастит от лактостаза отличается более яркой симптоматикой, ухудшается общее самочувствие. Определить происхождение повышенной температуры тела при изменениях в молочной железе, удостовериться, что именно это причина температуры, можно произведя замеры температуры не только в подмышечной впадине рядом с пораженной грудью, но и в противоположной, локтевых изгибах, паху.
Лактостаз, в отличие от мастита, проходит в считанные дни. Если дискомфорт, боль, уплотнения желез и покраснение кожи не проходит на 2-3 сутки после домашних мероприятий, обращайтесь к врачу. При подозрениях на инфекционный мастит, будет назначена профильная диагностика и медикаментозное лечение.
Отлучение ребенка от груди ни в коем случае не рекомендуется. Наоборот, в случае лактостаза и неинфекционного мастита именно малыш станет панацеей. Кормление грудью необходимо участить, но и откорректировать.
Что такое лактостаз?
Лактостазом в маммологии называют явление застоя молока в протоках грудных желез. Понимание этого явления кроется в знании о том, как устроена женская грудь. Каждая из парных желез разделяется на 12-20 долей, каждая из которых еще сегментируется на более мелкие части. Пространство между дольками груди заполняется жировой тканью. Каждая доля пронизана молочными железами, представляющими собой ветвящиеся трубочки, завершающиеся мельчайшими пузырьками. Альвеолы или ацинусы, как называют такие пузырьки, в период лактации синтезируют молоко, это секреторные отделы желез. По железам молоко отсюда выводится к соску, в котором раскрываются млечные синусы. Выделяться молоку или нет организму понятно по реакции нервных окончаний и специальных мышечных клеток, расположенных на поверхности соска и околососковой ареоле. Прикосновение к соску в период грудного вскармливания влечет за собой выделение молока.
В одной молочной железе содержится множество альвеол, в каждой из которых секретируется молоко. Альвеолы расположены на различной глубине, но каждая из них соединяется с соском протоками. От того насколько интенсивно и равномерно высасывает молоко из груди младенец зависит степень опорожнения каждой альвеолы. Если в течение нескольких дней молоко из альвеолы не выводится, протоки пережаты, сформирована молочная пробка, происходит застой молока в определенном сегменте молочной железы.
Такое состояние сложно проигнорировать, женщина сталкивается с неким дискомфортом в груди:
- грудное вскармливание сопровождается тянущими болезненными ощущениями;
- в состоянии покоя или при контакте груди с бельем наблюдаются ноющие дискомфортные ощущения;
- в некоторых местах груди при пальпации обнаруживаются некие уплотнения и комочки;
- иногда имеет место покраснение тех участков кожи, которые находятся в непосредственной близости.
Кормление малыша усложняется как дискомфортом, так и интенсивностью выделения молока. В процессе кормления, а еще очевиднее при сцеживании молока, становится неравномерность его выделения из соска. С той стороны соска, где имеется закупорка, молоко будет еле вытекать, капать, в то время как с другой стороны струиться.
При неблагоприятных обстоятельствах лактостаз развивается в неинфекционный мастит, а присоединение инфекционного агента, соответственно, означает развитие инфекционного воспалительного процесса.